Диагностике злокачественного поражения плевры
а) Терминология:
1. Сокращения:
• Злокачественный плевральный выпот (ЗПВ)
2. Определение:
• Экссудативный плевральный выпот, который содержит клетки злокачественной опухоли, поражающей плевру
• Паразлокачественный выпот:
о Плевральный выпот при наличии злокачественной опухоли; непосредственные признаки поражения плевры злокачественной опухолью отсутствуют
б) Лучевые признаки:
1. Основные особенности злокачественного плеврального выпота:
• Оптимальный диагностический ориентир:
о Плевральный выпот неясного генеза у пациентов с ранее выявленным злокачественным новообразованием
о Массивный плевральный выпот неясного генеза
о Плевральный выпот с узловым утолщением плевры
• Локализация:
о Односторонняя или двухсторонняя
о Осумкованный плевральный выпот
• Размер:
о Небольшой или большой
• Морфологические особенности:
о Свободная жидкость в плевральной полости или осумкованная
о Асимметричный или симметричный двухсторонний плевральный выпот
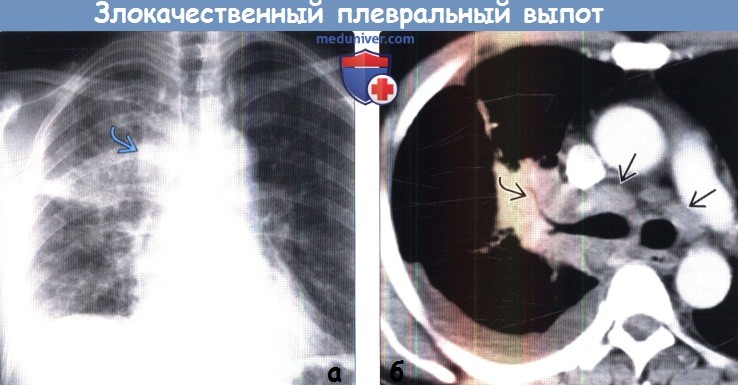
(а) Пациент, страдающий раком легкого. При рентгенографии органов грудной клетки в ПП проекции определяются паратрахеальная лимфаденопатия справа, консолидация верхней доли правого легкого и правосторонний плевральный выпот.
(б) У этого же пациента при КТ с контрастным усилением в корне правого легкого визуализируется объемное образование, которое окклюзирует правый верхнедолевой бронх.
Также выявляются лимфаденопатия корня правого легкого, двухсторонняя нижняя паратрахеальная лимфаденопатия и правосторонний плевральный выпот. Несмотря на то что отсутствует утолщение плевры, данный плевральный выпот является злокачественным. 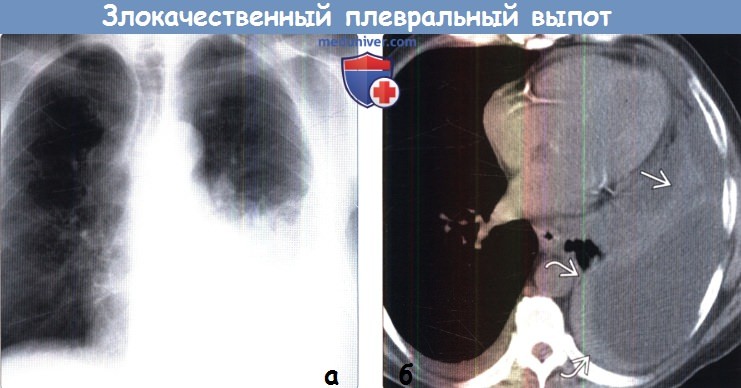
(а) Пациент, страдающий раком легкого. При рентгенографии органов грудной клетки в ПП проекции определяется смещение корня левого легкого вниз вследствие объемного уменьшения последнего.
Также выявляются опухолеподобный участок консолидации в средних отделах левого легкого и левосторонний плевральный выпот.
(б) У этого же пациента при нативной КТ визуализируется левосторонний плевральный выпот с циркулярным узловым утолщением плевры > 1 см (в том числе медиастинальной плевры).
Данная картина соответствует злокачественной опухоли плевры и сопутствующему злокачественному плевральному выпоту.
2. Рентгенография злокачественного плеврального выпота:
• Рентгенография органов грудной клетки обычно позволяет выявить ЗПВ; выпот может быть весьма выраженным
• Небольшой плевральный выпот: затемнение реберно-диафрагмального угла:
о Для обнаружения небольшого количества жидкости в плевральной полости рентгенография выполняется в латеропозиции
• Умеренный плевральный выпот: купол диафрагмы на фоне выпота не визуализируется; дугообразный характер расположения верхней границы жидкости в плевральной полости (линия Дамуазо)
• Большой плевральный выпот: выпот достигает средних отделов грудной полости:
о Часто обусловливает развитие ателектаза базальных отделов легкого
• Массивный плевральный выпот: затемнение всей половины грудной полости; различная степень смещения средостения
• Опухолеподобное затемнение при осумкованном плевральном выпоте
• Плевральный выпот с равномерным или узловым утолщением плевры
3. КТ злокачественного плеврального выпота:
• Основные положения:
о Метод обладает высокой чувствительностью обнаружения жидкости в плевральной полости
о По плотности жидкости в плевральной полости достоверно судить о наличии злокачественной опухоли не представляется возможным
о Непосредственная визуализация париетального и висцерального листков плевры:
- Жидкость между листками плевры: симптом расщепления плевры
о Различное количество свободной жидкости в плевральной полости
о Осумкованный плевральный выпот; округлый или овальный контур, отсутствует смещение жидкости
о По сравнению с рентгенографией КТ является более чувствительным методом обнаружения утолщения плевры, в том числе узлового
о Оценка прилежащих структур на предмет наличия злокачественной опухоли
• КТ с контрастным усилением:
о Улучшает визуализацию плевры, ателектазированного легкого, объемных образований в легком
о Улучшает визуализацию утолщения плевры или узелков в ней
о Обладает более высокой чувствительностью обнаружения лимфаденопатии корней легких
4. МРТ злокачественного плеврального выпота:
• Обладает высокой чувствительностью выявления жидкости в плевральной полости
• Высокое контрастное разрешение; обнаружение мягкотканных узелков в плевре
• Т1ВИ:
о Различная интенсивность сигнала от жидкости
• Т2ВИ:
о Гиперинтенсивный сигнал от жидкости в плевральной полости
о Жидкость в плевральной полости по сравнению со спинномозговой жидкостью характеризуется гиперинтенсивным или изоинтенсивным сигналом
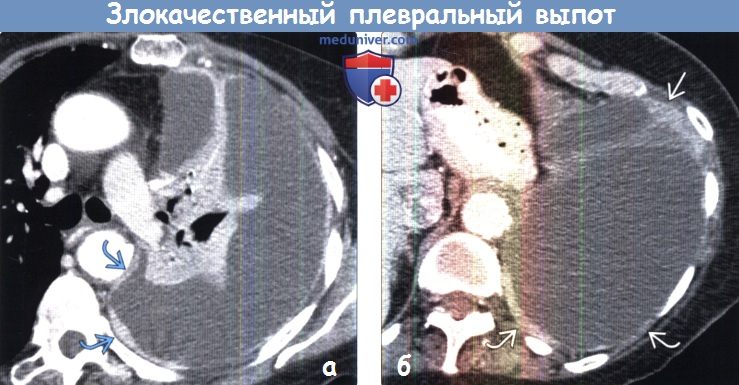
(а) Пациент, страдающий раком легкого (не показано). При КТ с контрастным усилением определяется массивный левосторонний плевральный выпот с узловым утолщением плевры (в том числе медиастинальной), что является характерным признаком злокачественного плеврального выпота.
(б) У этого же пациента при КТ с контрастным усилением визуализируется большой левосторонний плевральный выпот с циркулярным узловым утолщением плевры.
Рак легких является наиболее частой первичной злокачественной опухолью, вызывающей злокачественный плевральный выпот. Реже такой выпот встречается при раке молочных желез и лимфоме.
5. Ультразвуковое исследование:
• Обладает высокой чувствительностью обнаружения жидкости в плевральной полости
• Оценка утолщения плевры, в том числе узлового
• Под ультразвуковым контролем возможно выполнение диагностической/терапевтической пункции плевральной полости
6. Методы медицинской радиологии. ПЭТ/КТ:
о Может облегчить дифференциальную диагностику между доброкачественным плевральным выпотом и злокачественным
о Позволяет выявить повышенный уровень поглощения ФДГ утолщенной плеврой или узелками в ней
о Дифференциальная диагностика между ЗПВ и эмпиемой может быть затруднена
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о Рентгенография органов грудной клетки обычно позволяет выявить ЗПВ; небольшой ЗПВ позволяет обнаружить рентгенография в латеропозиции
о КТ обладает наибольшей чувствительностью обнаружения утолщения плевры, в том числе узлового
о Под ультразвуковым контролем возможно выполнение диагностической/терапевтической пункции плевральной полости
• Рекомендации по выбору протокола:
о КТ с контрастным усилением может улучшить визуализацию утолщения плевры или узелков в ней
в) Дифференциальная диагностика злокачественного плеврального выпота:
1. Транссудативный плевральный выпот:
• Может быть неотличим от злокачественного плеврального выпота (ЗПВ):
о Обычно наблюдается при сердечной недостаточности
• Лучевые признаки интерстициального отека
• По плотности жидкости в плевральной полости достоверно отличить транссудат от экссудата не представляется возможным
• У пациентов со злокачественными опухолями может возникать при гипоальбуминемии
2. Экссудативный плевральный выпот:
• Наиболее частыми этиологическими факторами являются злокачественные новообразования, инфекция, инфаркт легкого
• Может сочетаться с утолщением плевры
• Несмотря на наличие злокачественной опухоли может выявляться доброкачественный экссудативный выпот:
о Новообразование центральной локализации в сочетании с постобструктивной пневмонией
о Обструкция опухолью лимфатических или венозных сосудов легких о Системное влияние новообразований о Нежелательные явления, возникшие после лечения
3. Эмпиема:
• Обычно односторонняя локализация, осумкованный плевральный выпот
о Могут выявляться множественные осумкованные полости
• Обнаруживаются симптомы инфекции
• Эмпиема может осложняться формированием бронхоплеврального свища или самопроизвольно вскрываться наружу
г) Патоморфология злокачественного плеврального выпота:
1. Основные особенности:
• Любая злокачественная опухоль может метастазировать в плевру
• Наиболее частые злокачественные опухоли, вызывающие злокачественный плевральный выпот (ЗПВ):
о Рак легких (36%)
о Рак молочных желез (25%)
о Лимфома (10%)
о Рак яичников (5%)
о Рак желудка (2%)
о Неустановленное первичное злокачественное новообразование (7%)
о Прочие злокачественные опухоли (14%)
2. Стадирование,определение степени дифференцировки и классификация опухолей:
• Злокачественный плевральный выпот (ЗПВ) у пациентов с раком легких: стадия IV, опухоль нерезектабельна
• Злокачественный плевральный выпот (ЗПВ) у пациентов с раком молочных желез: стадия IV
3. Макроскопические патоморфологические и хирургические особенности:
• Злокачественный плевральный выпот (ЗПВ) может носить геморрагический характер
• Помимо ЗПВ может выявляться утолщение плевры, в том числе узловое
4. Микроскопические особенности:
• Постановка диагноза злокачественного плеврального выпота:
о Обнаружение в жидкости из плевральной полости слущенных клеток злокачественной опухоли
о Выявление в плевре клеток злокачественного новообразования
• Цитологическое исследование жидкости из плевральной полости позволяет поставить диагноз в 40-60% случаев
• Высокой диагностической ценностью характеризуется биопсия плевры
5. Исследование жидкости из плевральной полости:
• Высокий уровень белка
• Низкий уровень pH
• Низкий уровень глюкозы
• Высокий уровень лактатдегидрогеназы (ЛДГ)
• В 10% случаев выявляется повышенный уровень амилазы, при этом первичная опухоль может располагаться не в поджелудочной железе
д) Клинические аспекты злокачественного плеврального выпота:
1. Проявления:
• Наиболее частые признаки:
о Одышка при физической нагрузке
о Симптомы могут отсутствовать
• Другие симптомы:
о Боли в груди встречаются редко; более характерны для мезотелиомы вследствие поражения париетального листка плевры
2. Естественное течение заболевания и прогноз:
• Рак легких:
о Злокачественный плевральный выпот (ЗПВ) указывает на неизлечимость заболевания
• Рак молочных желез:
о Злокачественный плевральный выпот (ЗПВ) на стороне поражения свидетельствует о лимфогенном распространении
о Злокачественный плевральный выпот (ЗПВ) на противоположной стороне или с обеих сторон свидетельствует о наличии метастазов в печени
3. Лечение:
• Наблюдение:
о Пациенты с небольшим злокачественным плевральным выпотом (ЗПВ) при отсутствии симптомов
о В большинстве случаев небольшой бессимптомный злокачественный плевральный выпот (ЗПВ) прогрессирует, что обусловливает необходимость его лечения
• Дренирование:
о Экссудативный плеврит при наличии злокачественной опухоли часто требует дренирования вне зависимости от того, является он злокачественным или нет
• Пункция плевральной полости:
о Уменьшение выраженности одышки
о Вариабельная вероятность рецидивирования
• Дренирование плевральной полости или выполнение плевродеза тальком при торакоскопии:
о Позволяет справиться с ЗПВ более чем в 90% случаев, если отсутствует коллабирование легкого
• Установка полостного катетера:
о Эффективна при коллабировании легкого вследствие злокачественного плеврального выпота (ЗПВ)
• В случае некоторых новообразований эффективным может оказаться проведение химиотерапии:
о Мелкоклеточный рак легкого
о Рак молочных желез
о Лимфома
• При лимфоме эффективным может оказаться облучение области средостения
е) Диагностические пункты злокачественного плеврального выпота:
1. Следует учитывать:
• При наличии массивного плеврального выпота или плеврального выпота с утолщением плевры, в том числе узловым, следует заподозрить злокачественный плевральный выпот (ЗПВ)
• При наличии плеврального выпота у пациентов с распространенным раком легких или молочных желез следует заподозрить злокачественный плевральный выпот (ЗПВ)
• КТ с контрастным усилением является наиболее эффективным и чувствительным методом диагностики злокачественного плеврального выпота
о Визуализация утолщенной плевры как доказательства злокачественной этиологии выпота
2. Ключевые моменты при интерпретации изображений:
• В 10% случаев злокачественный плевральный выпот является массивным:
о В 70% случаев массивный плевральный выпот является злокачественным
• Односторонний ЗПВ чаще выявляется при раке легких и мезотелиоме
3. Ключевые моменты диагностического заключения:
• В заключении следует указывать наличие или отсутствие утолщения плевры и узелков в ней, особенно в случае плеврального выпота у пациентов со злокачественными опухолями
ж) Список литературы:
1. Abrao FC et al: Prognostic Factors of 30-Day Mortality After Palliative Procedures in Patients with Malignant Pleural Effusion. Ann Surg Oncol. ePub, 2015
2. DeBiasi EM et al: Mortality among patients with pleural effusion undergoing thoracentesis. Eur Respir J. ePub, 2015
3. Porcel JM et al: Clinical features and survival of lung cancer patients with pleural effusions. Respirology. 20(4):654-9, 2015
4. Zamboni MM et al: Important prognostic factors for survival in patients with malignant pleural effusion. BMC Pulm Med. 1 5:29, 2015
5. Heffner JE et al: Recent advances in the diagnosis and management of malignant pleural effusions. Mayo Clin Proc. 2008 Feb;83(2):235-50. Review. Erratum in: Mayo Clin Proc. 84(9):847, 2009
Редактор: Искандер Милевски. Дата публикации: 14.2.2019
Рентген легких Опухоли плевры бывают доброкачественные и злокачественные. Злокачественные опухоли плевры делят на первичные и вторичные (вторичные злокачественные опухоли являются метастазами в плевру из опухолей в других локализациях).
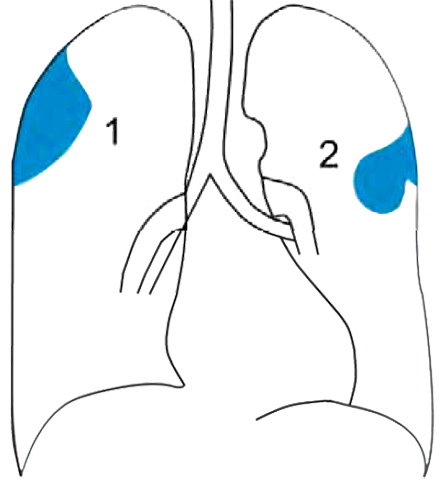
Доброкачественные опухоли плевры (липомы, фибромы и др) обнаруживаются редко. Рентгенологическая картина доброкачественных опухолей плевры характеризуется затемнениями полуовальной или полуокруглой формы, широкое основание которых прилегает к стенке грудной клетки, иногда к средостению или диафрагме (см рисунок 1-1).
Основными факторами риска возникновения злокачественной мезотелиомы плевры являются контакт с асбестом и другими химическими веществами, которые ионизируют излучение, а также хронические воспалительные заболевания и другие патологии, которые вызывают интенсивный фиброз плевры.
Злокачественные мезотелиомы бывают узловые и диффузные (рисунок 2).
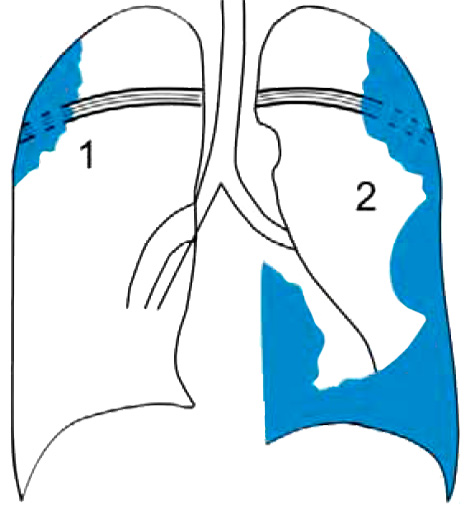
Рисунок 2. Злокачественная мезотелиома, сопровождающаяся разрушением ребер (схематическое изображение рентгенологической картины). 1 – Узловая форма. 2 – Диффузная форма
Узловая форма злокачественной мезотелиомы характеризуется локализованным поражением. Рентгенологическая картина этой формы может быть похожа на доброкачественную опухоль плевры. Как правило узловая мезотелиома на рентгенограмме определяется в виде тени с бугристыми контурами, а также может сопровождаться разрушением ребер (рисунок 2-1).
Метастатические поражения плевры на рентгенограмме могут проявляться картиной, похожей на картину при злокачественной мезотелиоме (при раке молочной железы, лимфоме, раке толстой кишки, легкого).
Основной метод лучевой диагностики метастатического поражения плевры и злокачественной мезотелиомы – РКТ. Подтверждение диагноза осуществляется путем проведения цитологического исследования плеврального выпота и гистологического исследования биоптата плевры.
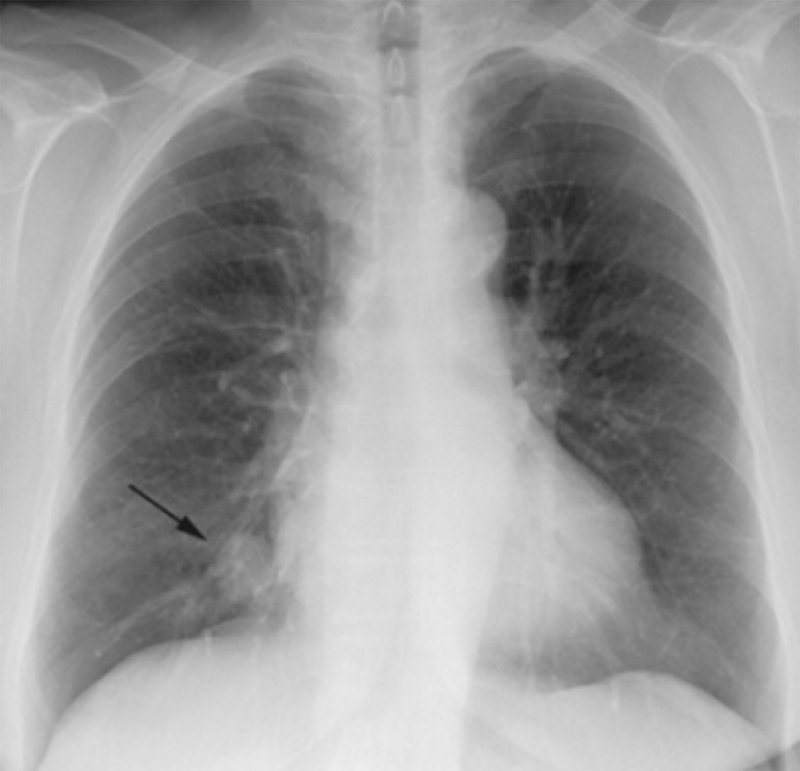
Доброкачественная плевральная фиброма
Рисунок 3. Доброкачественная плевральная фиброма. В нижнем отделе правого легочного поля визуализируется небольшое, четко ограниченное, однородное образование с несколькими дольчатыми контурами (см стрелка)
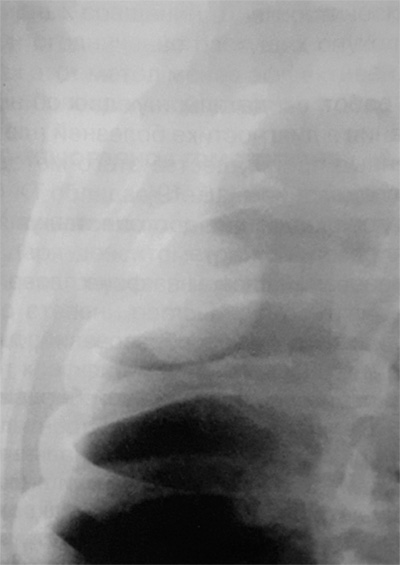
Рисунок 4. Фиброма плевры (доброкачественная опухоль). Увеличенный фрагмент рентгенограммы в прямой проекции – верхние отделы правого легочного поля. На снимке определяется образование округлой формы, которое широко прилегает к грудной стенке
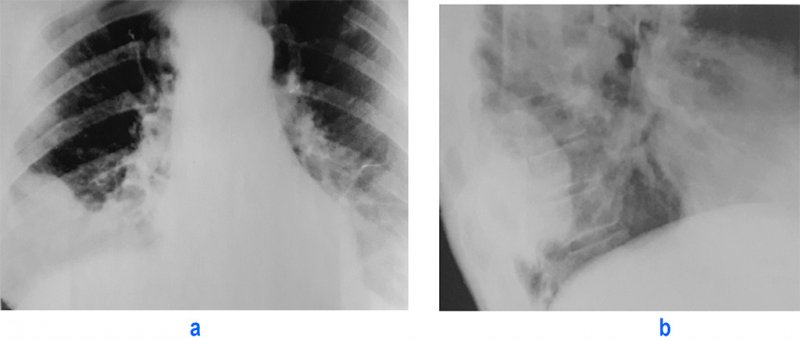
Фиброма плевры
Рисунок 5. Крупная фиброма плевры справа (доброкачественная опухоль). А – рентгенограмма в прямой проекции; Б – рентгенограмма в правой боковой проекции.
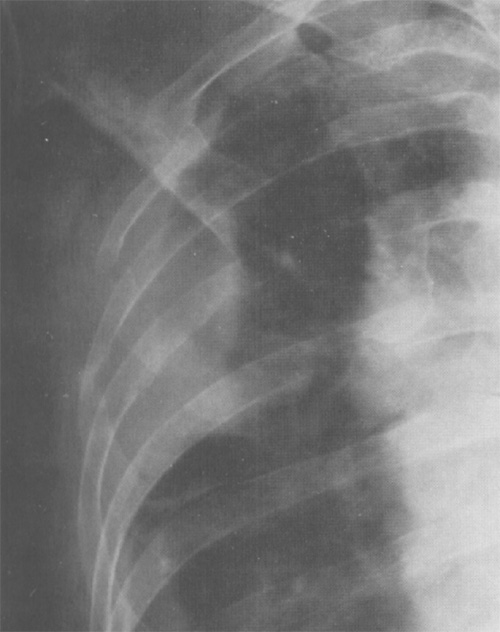
Рисунок 6. Злокачественная мезотелиома плевры с деструкцией прилежащих ребер. Увеличенный фрагмент рентгенограммы в прямой проекции – верхний отдел правого легочного поля)
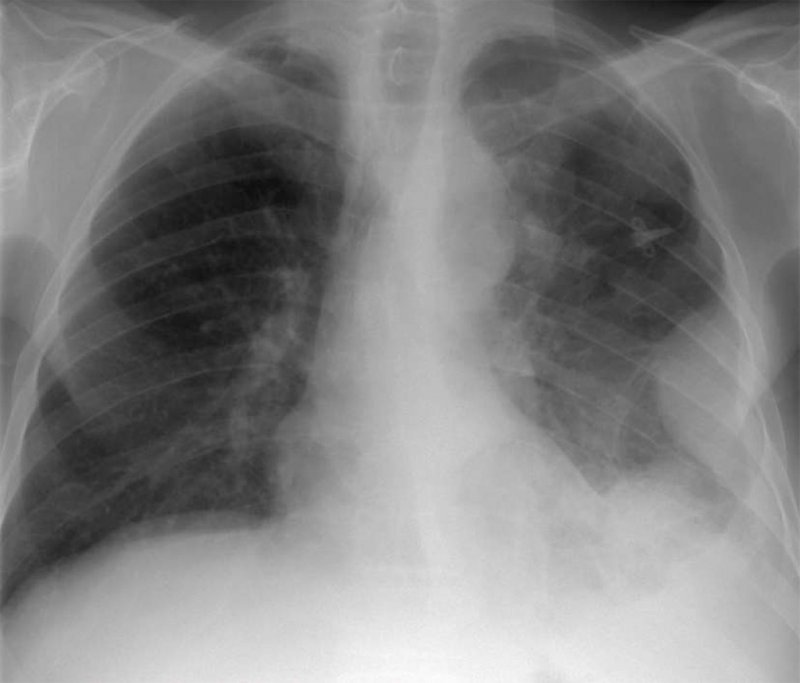
Злокачественная мезотелиома плевры
Рисунок 7. Злокачественная мезотелиома плевры. Слева отмечается узловое утолщение медиастинальной и реберной плевры
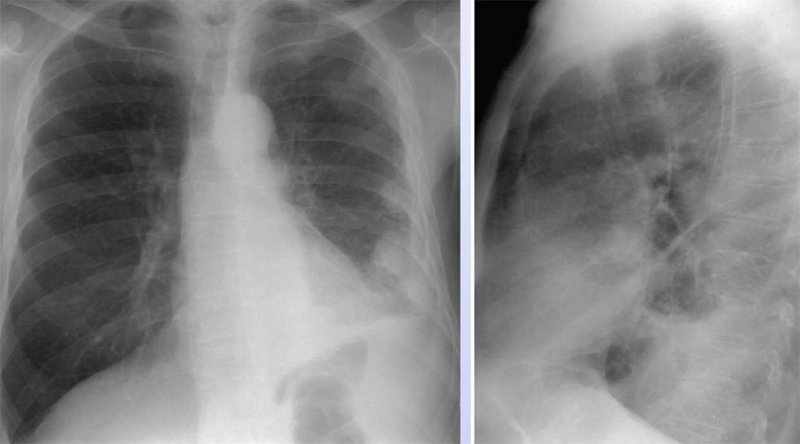
Злокачественная мезотелиома плевры
Рисунок 8. Злокачественная мезотелиома плевры. Рентгенограмма в прямой и левой боковой проекциях. Определяется узловое утолщение плевры слева, определяются узлы в левом легком
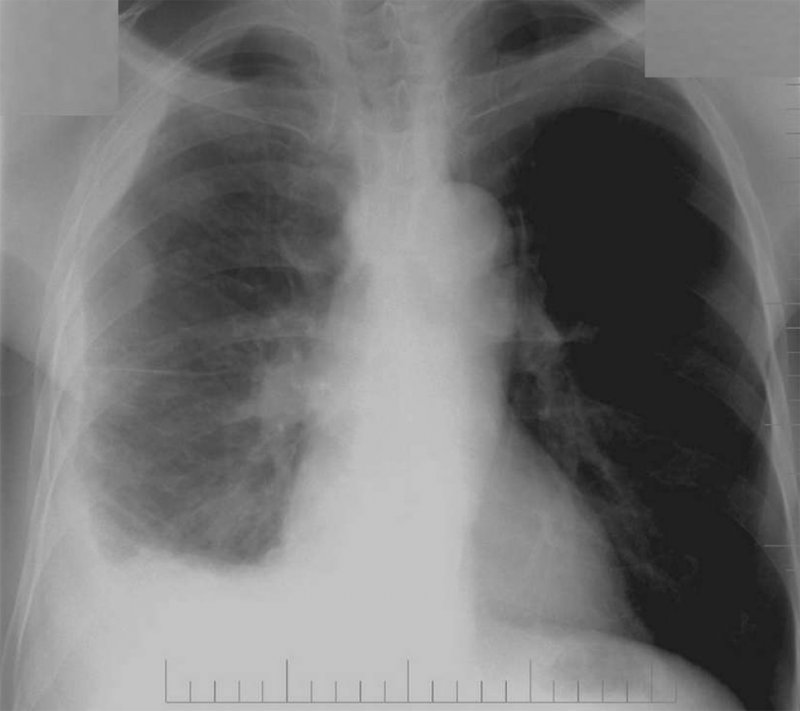
Злокачественная мезотелиома плевры
Рисунок 9. Злокачественная мезотелиома плевры. На рентгенограмме определяется узловое утолщение плевры и небольшое количество плеврального выпота справа
Рак плевры - злокачественная опухоль париетального или висцерального листка серозной оболочки легких. Рак плевры характеризуется быстрым прогрессированием: ранним возникновением болей, накоплением экссудата в плевральной полости, нарастающей одышкой. Для выявления и гистологического подтверждения рака плевры проводится рентгенологическое обследование, УЗИ плевральной полости, диагностическая пункция, биопсия плевры, прескаленная биопсия, торакоскопия, цитологическое исследование плеврального выпота, морфологический анализ биоптата. Лечение рака плевры требует проведения плеврэктомии или плевропульмонэктомии, дополненных лучевой терапией и химиотерапией.
МКБ-10
- Причины рака плевры
- Классификация рака плевры
- Симптомы рака плевры
- Диагностика рака плевры
- Лечение рака плевры
- Прогноз и профилактика рака плевры
- Цены на лечение
Общие сведения
Злокачественные опухоли, поражающие плевру, по своему происхождению могут быть первичными и вторичными. К первичным злокачественным поражениям плевры в пульмонологии относят мезотелиальные опухоли, с преобладанием фиброзного (саркома плевры) или эпителиального компонента (рак плевры). В некоторых случаях встречаются опухоли смешанного строения, содержащие элементы саркомы и рака (саркокарциномы). По типу роста первичный рак плевры делится на локализованный и диффузный. Гистологически рак плевры представлен различными вариантами мезотелиомы. Первичный рак плевры составляет 0,3% в структуре всей онкопатологии; с одинаковой частотой встречается у мужчин и женщин.
Вторичный рак плевры имеет метастатический характер. Чаще всего в плевру метастазирует рак легких, яичников, молочной железы, щитовидной железы.

Причины рака плевры
Установлено, что более 70% случаев рака плевры этиологически связано с вдыханием асбестовой пыли. Особенно вредным считается контакт с такими разновидностями асбеста, как кроцидолит, хризолит и амозит. Рак плевры может развиваться через 30-40 лет после контакта с асбестом, поэтому, несмотря на действующие сегодня серьезные законодательные ограничения по применению асбеста, до сих пор встречаются мезотелиомы плевры, обусловленные воздействием данного производственного фактора. К категории риска относятся лица, занятые в горнодобывающей, строительной, текстильной промышленности, судостроении.
Асбестовая пыль также может являться причиной возникновения пневмокониоза (асбестоза), асбестного плеврита, бляшек на плевре, плеврального фиброза, рака легких, рака гортани, мезотелиомы брюшины. Кроме экспозиции асбеста, среди причин возникновения рака плевры рассматривается значение других вредных факторов, в особенности курения.
Встречающийся в большинстве случаев диффузный рост мезотелиомы обусловливает ее распространение по плевре и лимфатическим путям с образованием множественных узлов, утолщающих плевральные листки. Диффузный рак плевры рано поражает висцеральный и париетальный листки, вызывая их сращение и облитерацию плевральной полости на протяженном участке. При отсутствии облитерации в плевральной полости развивается серозный плеврит - накапливается серозный экссудат, который в результате десквамации эпителия и повреждения мелких сосудов быстро приобретает геморрагический характер. При распространении рака плевры по междолевым щелям происходит вовлечение в процесс внутригрудной фасции, ребер и межреберных мышц, пищевода, позвонков, брюшины.
Классификация рака плевры
Классификация рака плевры, согласно системе TNM, предусматривает выделение стадий:
- Тх – Т0 – отсутствие признаков первичного рака плевры
- Т1 – распространенность опухоли ограничена париетальной плеврой
- Т2 – поражение париетальной, диафрагмальной, медиастинальной и висцеральной плевры, прорастание рака плевры в легкое или диафрагму
- ТЗ – прорастание рака плевры в ребра, внутригрудную фасцию, перикард, мышцы грудной стенки, медиастинальную клетчатку, органы средостения
- Т4 – распространение рака плевры на плевру и легкие с противоположной стороны, брюшину, органы брюшной полости, ткани шеи, позвоночник. Рак плевры неоперабелен.
- Nx - N0 – отсутствие данных за регионарные метастазы рака плевры
- N1 – метастазирование рака плевры в перибронхиальные узлы или лимфоузлы корня легкого на стороне, соответствующей поражению
- N2 - метастазирование рака плевры в лимфоузлы средостения и бифуркации трахеи на стороне, соответствующей поражению
- N3 - метастазирование рака плевры в лимфоузлы (средостения, корня легкого, подключичные и др.) с противоположной стороны.
- Мх – М0 - отсутствие данных за отдаленные метастазы рака плевры
- Ml – обнаружение отдаленных метастазов рака плевры в различных органах.
Симптомы рака плевры
Рак плевры имеет стремительное течение и обычно в течение нескольких месяцев приводит к летальному исходу.
Ранними клиническими проявлениями рака плевры служат боль на пораженной стороне грудной клетке при дыхании, сухой кашель, субфебрилитет. Боли имеют упорный ноющий, часто мучительный характер, могут иррадиировать в надплечье, лопатку. При сдавлении грудной симпатической цепи развивается синдром Горнера (птоз, миоз, энофтальм, слабая реакция зрачка на свет, дисгидроз).
Рак плевры протекает с быстрым и постоянным накоплением экссудата в плевральной полости, что приводит к нарастанию одышки. При торакоцентезе ощущается плотная утолщенная плевра; экссудат имеет геморрагический характер и после удаления быстро скапливается снова. При цитологическом анализе плеврального выпота в нем обнаруживаются атипичные клетки.
Развиваются проявления, обусловленные компрессией органов средостения, в частности синдром верхней полой вены. При раке плевры быстро прогрессируют общая слабость, анемия и кахексия. Клиника вторичного рака плевры схожа с таковой при мезотиелиоме плевры: отмечаются боли на стороне поражения, накопление геморрагического экссудата, одышка. Все эти проявления усугубляются симптомами первичного ракового процесса.
Диагностика рака плевры
Выявление рака плевры основана на сопоставлении данных анамнеза, клинической картины, рентгенологических, эндоскопических, цитологических и морфологических исследований. При подозрении на мезотелиому плевры первостепенное значение приобретает уточнение профессионального анамнеза, а именно - контакта с асбестсодержащими продуктами.
Рентгенография легких выявляет бугристое неравномерное утолщение плевры (очаговое или диффузное), множественные узлы по периферии легочных полей. Компьютерную томографию легких (МРТ, ПЭТ) применяют для уточнения локализации и распространенности рака плевры, обнаружения инфильтрации грудной клетки, поражения легкого, медиастинальных лимфоузлов, перикарда, противоположного легкого. Рентгенологическое и томографическое обследование проводят после предварительной плевральной пункции и максимальной эвакуации экссудата.
При проведении УЗИ плевральной полости выявляется плевральный выпот, а при его отсутствии - бугоркообразное утолщение плевры. Под контролем УЗИ выполняется диагностическая плевральная пункция и трансторакальная пункционная биопсия плевры. В ряде случаев цитологическое исследование плеврального выпота и морфологическое исследование биоптата позволяют подтвердит диагноз рака плевры. Прицельная биопсия и визуальный осмотр плевры осуществляется в процессе диагностической торакоскопии (плевроскопии).
Бронхоскопия может применяться для исключения рака бронхов, подтверждения асбестовой интоксикации с помощью проведения бронхоальвеолярного лаважа и обнаружения асбестовых частиц в смывах с бронхов. Дифференциальный диагноз рака плевры проводится с опухолями грудной стенки, осумкованным плевритом, доброкачественными опухолями плевры, периферическим раком легкого, метастазами опухолей из отдаленных органов.
Лечение рака плевры
При поражении париетальной плевры производится плеврэктомия, а в случае поражения висцеральной плевры – плевропульмонэктомия. Эти виды операций нередко сочетаются с резекций пораженных органов (диафрагмы, перикарда, ребер и т. д.), с послеоперационной химиотерапией и облучением. Однако даже радикальная операция, как правило, сопровождается непродолжительным успехом лечения.
В большинстве случаев, ввиду поздней диагностика рака плевры и обширности поражения, радикальная операция бывает невыполнима, поэтому проводится полихимиотерапия и лучевая терапия. Симптоматическое лечение рака плевры включает разгрузочные пункции (плевроцентез), дренирование плевральной полости, введение в плевральную полость цитостатических препаратов для замедления темпов экссудации и стимуляции облитерации полости (плевродез), обезболивание. К инновационным методам лечения рака плевры, не получившим пока широкого распространения, относят генную терапию, фотодинамическую терапию и иммунохимиотерапию.
Прогноз и профилактика рака плевры
Исход рака плевры неблагоприятен: большинство пациентов погибает в течение нескольких месяцев с момента установления диагноза. Раннее мультимодальное лечение рака плевры, включающее плевропневмоэктомию с химиотерапией и постоперационным облучением, позволяет достичь пятилетней выживаемости у 17-25% пациентов.
Главной мерой профилактики мезотелиомы плевры является исключение контакта с асбестом и использование в производстве альтернативных материалов. Также в рекомендации пульмонологов входит отказ от курения и проведение ежегодного скрининга населения (флюорографии).

Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак плевры (другое название — мезотелиома) — это злокачественное новообразование ткани, выстилающей плевральную полость. В истории описание патологии специалистами по эпидемиологии впервые было дано в 1937 году.
Заболеваемость этой разновидностью онкологии невысока. Шанс заболеть не передается по наследству, поэтому наследственность (предрасположенность) в образованиях на плевре не играет роли. У мужчин частота такой онкопатологии составляет 15–20 раз на миллион человек, у женщин — 3 на миллион. Женское заболевание имеет более благоприятный прогноз: наивысшая выживаемость без рецидивов наблюдается у прооперированных некурящих женщин младше 55 лет. Развивается рак плевры чаще у людей пожилого возраста, хотя подростки, юноши и девушки, тоже могут им страдать, но такие случаи единичны.
Патология чаще всего оканчивается смертельным исходом из-за позднего обнаружения и стремительной динамики протекания болезни: человек в 90% случаев умирает через 10–15 недель после определения. Но даже при такой высокой смертности рак плевры излечим.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака плевры
Рак плевры разделяется по преобладанию эпителиальной или фиброзной формы. Выделяют две разновидности недуга: первичную и вторичную. Первый тип встречается редко. Вторичный рак плевры может появиться тремя путями:
- • имплантационно — распространением онкоклеток с близлежащих тканей;
- • лимфогенно — при переносе метастазов лимфой;
- • гематогенно — при переносе метастазов с током крови.
Международная TNM классификация объединяет группы по таким характеристикам патологии, как:
- • размер и месторасположение новообразования;
- • количество уплотнений, если речь идет о вторичной форме;
- • ступень развития;
- • присутствие метастазов;
- • гистологический тип — эпителиоидный (50–70%), смешанный (20–25%) и саркоматозный (7–20%).
Рак плевры: симптомы и признаки с фото
Начало развития рака протекает бессимптомно, но быстро прогрессирует. У многих пациентов первые признаки и симптомы появляются только на 3–4 стадии патогенеза. На ранних же фазах предвестники замечаются только как пятна и шишки на рентгенограмме. На коже никаких высыпаний нет, специфических внешних признаков патология не имеет. Отклонений психосоматики при раке плевры не наблюдается.
При этой разновидности онкопатологии происходит чрезмерное выделение экссудата в плевральной полости, а также сдавливание в грудной клетке, с чем и связана вся симптоматика. Начальными проявлениями считают:
- • болевые ощущения при дыхании со стороны патологического процесса (в это время болит еще не непрерывно);
- • жжение в груди;
- • сухой кашель;
- • одышку;
- • повышенную температуру;
- • жалобы больного на слабость и хроническую усталость;
- • потерю массы тела.
Это характерные первичные симптомы заболевания, хотя протекание его у разных людей может выражаться специфично, различается и скорость распространения процесса. Самые видимые начальные знаки онкозаболевания плевры часто остаются без внимания вследствие их распространенности, пока в организме не начнутся явные изменения. К поздним относятся такие проявления:
- • кашель с примесью крови;
- • частый пульс;
- • тупая, ноющая боль постоянного характера;
- • затрудненное глотание.
Несмотря на симптоматику, похожую на воспаления в дыхательной системе, раковая опухоль не заразна и не передается ни воздушно-капельным, ни любым другим путем — даже при заборе крови из пальца. Хотя иногда ослабленный иммунитет провоцирует развитие воспаления легких.

Причины рака плевры
Основные причины возникновения онкологии известны — главным фактором появления недуга является контакт с асбестом, при этом онкология образуется только спустя промежуток в 20–50 лет. В России пик добычи и применения асбеста наблюдался в 1970–90-х годах, так что актуальность проблемы будет возрастать еще 10–20 лет.
Вызывающими раковые новообразования могут быть и другие химические канцерогены, облучение радиацией. Как возбудитель также рассматривается вирус SV40 — его гены обнаруживались у 60% больных. Сейчас заразиться им нельзя, но еще в 1960-х годах он входил в состав сыворотки от полиомиелита.
Стадии рака плевры
Рак плевры имеет стремительное течение. Между нулевой и четвертой стадией продолжительность едва ли один–два года, поэтому нужно вовремя выявить распад здоровых клеток и превращение их в видоизмененные. Обследование на ранних этапах и своевременное лечение способствовали бы выздоровлению, но онкопатология плевры долго развивается абсолютно бессимптомно.
Фазы патогенеза:
- • Нулевая (0) — поражение отсутствует. Снимки рентгена и флюорографии в этом периоде будут демонстрировать полное здоровье.
- • Первая (1) — появляется очаг, но его расположение ограничено пристеночной поверхностью.
- • Вторая (2) — онкоклетки прорастают внутрь серозной оболочки. В этот срок появляются первые неспецифичные симптомы, которые не вызывают тревоги ни у самого человека, ни у окружающих его людей, ни у врачей.
- • Третья (3) — рак плевры распространяется вглубь организменных систем. Обычно именно в это время ставится точный диагноз. Рак еще операбельный, тем не менее его последствия уже необратимы.
- • Четвертая (4) — степень поражения организма такова, что рак плевры считается запущенным, неоперабельным и уже неизлечимым. В отдаленных частях тела обнаруживаются множественные метастазы. Это — последняя стадия, в течение которой медики только стремятся облегчить болевой синдром. Медицина здесь бессильна — пациента ждет летальный исход.

Диагностика рака плевры
Выявить рак плевры можно, получив и сопоставив данные лабораторных исследований (цитологическую картину) с клинической картиной, а также проверив профессиональный анамнез.
Начальная диагностика состоит из:
- • плевральной пункции с УЗИ — проявляет наличие образований;
- • прицельной биопсии и осмотра, которые производятся в процессе плевроскопии.
Эти тесты определяют, является ли симптоматика результатом рака плевры или же речь о доброкачественной опухоли. Если цитология дает положительный результат, назначаются рентген и томография:
- • рентгенография легких обнаруживает неравномерные утолщения;
- • томография (КТ, МРТ, ПЭТ-КТ) дает трехмерные фотографии, на которых можно определить точную локализацию онкоткани.
В ходе диагностирования иногда выполняют бронхоскопию для исключения подозрения на онкопатологию бронхов, а также проверку на наличие асбестовой интоксикации. Только всестороннее обследование и своевременная врачебная помощь дадут точное заключение.

Лечение рака плевры
Радикальные меры выступают как эффективное средство только при условии, что разрушительный процесс не охватил большую часть близлежащих тканей. Радикальные методы — это хирургия, химио- и лучевая терапия.
Хирургическое вмешательство позволяет избавиться как от дегенеративных тканей и плевры, так и от части пораженных организменных систем. На некоторых этапах патогенеза предпринимать столь радикальные действия оправдано, хотя после них нередко требуется протезирование.
Химиотерапия — воздействие различными препаратами, которое приводит к уничтожению онкоклеток. Химиотерапия опасна для здоровья, после нее нужен долгий восстановительный период.
Лучевая терапия означает использование прицельного воздействия радиации, которое останавливает рост клеток рака, а затем уменьшает их размер.
Максимального результата достигают пациенты, в отношении которых использовалась комбинированная тактика. Она показала наименьший процент рецидивов, когда часть пропущенных хирургом онкоклеток запускает процесс повторно. Но применим метод не ко всем: некоторые люди имеют противопоказания к отдельным видам воздействия.
Паллиативная терапия применяется тогда, когда онкоклетки захватили большую часть легких, сердечной сумки, желудка и активно метастазируют. Она включает в себя дренирование плевральной полости, замедление экссудации и обезболивание, что должно в значительной степени помочь облегчить состояние. Паллиативная медицина не ставит целью выздоровление, так как оно уже невозможно. Такая терапия лишь замедляет рост онкотканей, но если отказаться от медицинской поддержки и не лечить, последние дни пациента пройдут в агонии. Ремиссия чаще всего отсутствует, рак не остановить.
Поздняя постановка верного диагноза ведет к тому, что больной лишается шанса выжить, и поддерживающие мероприятия против его болезни заключаются в необходимости принимать обезболивающие средства до самой смерти. Бороться с раком нужно начинать сразу, как только диагноз был поставлен, пока онкообразование еще можно победить.
Профилактика рака плевры
Так как этиология рака плевры в 70% случаев зависит от контакта с асбестом, его рекомендуется исключить. Это главная мера предосторожности, которая должна предотвратить возникновение измененных клеток в организме. Если избежать работы с асбестосодержащей продукцией нельзя, стоит озаботиться тем, чтобы исключить попадание асбестовой пыли в легкие. От этого защищает противогаз или респиратор.
Общие рекомендации пульмонологов — придерживаться нормального режима сна и бодрствования, здорового образа жизни, отказаться от курения и излишнего переутомления. Даже при постановке положительного диагноза у некурящих прогноз более позитивный и больше шансов на полное излечение рака плевры на ранних порах. Флюорография, регулярное посещение лечащего доктора, следование его рекомендациям, обязательные медосмотры и правильное питание в том числе являются профилактикой появлений раковых недугов.

Лечение рака плевры в Израиле
Лечение рака плевры в Израиле — это комплексная терапия, в основе которой лежит хирургическая операция. Рак плевры (или мезотелиома).

Лечение рака плевры
Лечение рака плевры — это хирургическое удаление опухоли с последующей лучевой и химиотерапией. Заболевание смертельно опасно —.

Облучение при раке плевры
Лучевая (радио-, рентгено- или телегамма) терапия при раке плевры — воздействие на опухоль облучением. Это опасная разновидность.

Лечение химиотерапией рака плевры
Химиотерапия при раке плевры (злокачественной мезотелиоме) может быть использована в качестве основного или вспомогательного метода.

Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Читайте также:

