Диагностика злокачественных новообразований органов пищеварения
К органам пищеварения относятся: пищевод, желудок, тонкий и толстый кишечник, а так же пищеварительные железы: печень, слюнные железы и поджелудочная железа.
Процесс пищеварения начинается с поглощения и механической обработки пищи: пережевывание, перемешивание и перемещение ее в нижележащие отделы. Желудок в большей степени отвечает за механическую обработку пищи: перемешивание её и частичное переваривание. Основной же процесс всасывания питательных веществ происходит в тонком кишечнике, в толстом же кишечнике всасывается только вода и формируются каловые массы.
Из всех злокачественных опухолей пищеварительных желез практически всегда выявляется рак. Реже выявляются другие злокачественные опухоли: саркомы и стромальные опухоли.
Рак органов пищеварения- это злокачественная опухоль развивающаяся из элементов железистого эпителия (внутренней выстилки) органа.
В зависимости от пораженного органа выделяют:
- рак пищевода,
- рак слюнных желез,
- рак пищеводно-желудочного перехода,
- рак желудка,
- рак тонкой кишки (встречается редко),
- рак толстой и прямой кишки,
- рак печени,
- рак поджелудочной железы.
Наиболее часто из указанных заболеваний встречается рак желудка и толстой кишки. Эти заболевания стоят на втором - третьем месте по встречаемости среди злокачественных опухолей, после рака легких у мужчин и рака молочной и половых желез у женщин.
Смертность от рака органов пищеварения высокая и зависит, прежде всего, от стадии заболевания, причем, чем больше стадия, тем хуже прогноз.
Злокачественные новообразования пищевода
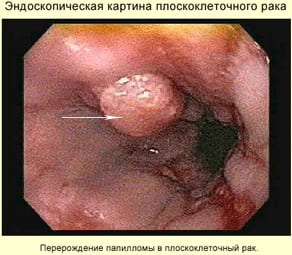
К причинам опухолей пищевода относятся некоторые особенности питания, курение. У курильщиков, злоупотребляющих алкоголем, риск развития рака пищевода возрастает в 100 раз.
Среди других факторов: хронические заболевания пищевода, такие как хронический эзофагит (воспаление), эрозии и язвы пищевода, повреждения пищевода. При развитии рака пищевода часто имеется генетическая предрасположенность.
Симптомы рака пищевода делятся:
- неспецифические: слабость, потливость, подъемы температуры тела, снижение или отсутствие аппетита, потеря веса.
- специфические для рака пищевода: атруднение глотания (дисфагия), боли за грудиной или в спине, между лопатками, избыточное слюноотделение, скопление слюны над опухолью (при вовлечении в процесс крупных нервов грудной полости, осиплость голоса, кашель.
Осложнения рака пищевода:
Обследование больных раком пищевода должно включать методы: Рентгенографическое исследование пищевода с контрастом, Эзофагогастроскопия (ФГДС), Фибробронхоскопия (ФБС), Компьютерная томография, Ультразвуковое исследование органов брюшной полости, Лапароскопия, торакоскопия.
Лечение рака пищевода достаточно сложная задача. Трудность заключается в большом объеме хирургического вмешательства: удаление всего пищевода с замещением его другим органом (частью желудка или толстой кишки), выполняется разрезом двух полостей (грудной и брюшной), тяжело переносится больными, особенно с учетом того, что пациенты, страдающие раком пищевода бывают крайне истощены(в результате дисфагии и голода).
Ведущим методом лечения рака пищевода, несомненно, является хирургический. Операцию можно выполнить только на 1—2, редко на 3 стадии заболевания, в связи с близким расположением органов в грудной полости и прорастанием опухолью жизненно важных структур, удалить которые невозможно.
При 3-4 стадия заболевания, когда удалить опухоль невозможно или больной сильно истощен, выполняют выведение гастростомы: отверстия в желудке на живот, через которое кормят больного.
В настоящее время довольно часто используют лучевую терапию.
Прогноз при раке пищевода может быть благоприятным лишь при 1-2 стадии, при условии адекватного лечения (операция, облучение). При 3-4 стадии прогноз крайне неблагоприятный, пациенты быстро погибают от истощения.
Подробнее о злокачественных опухолях пищеваода в разделе рак пищевода.
Злокачественные опухоли слюнных желез
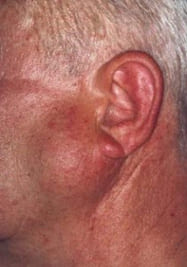
Причины развития злокачественных опухолей слюнных желез перекликаются с таковыми для рака полости рта и пищевода. Это алиментарные факторы: чрезмерное употребление раздражающих слизистую оболочку веществ (копчености, соленья, острые и горячие продукты), а тка же курение и алкоголь. К предрасполагающим факторам так же относят и генетические нарушения и наследственную предрасположенность.
Симптомы рака слюнных желез включают: сухость во рту (связанную с нарушением слюноотделения), боли в области нижней или верхней челюсти, отдающие в ушную раковину, шею или голову, увеличение железы в размерах, приобретение ею каменистой плотности, болезненности, подъемы температуры тела.
Диагноз рака слюнной железы ставится на основании визуального осмотра и ряда обследований: ультразвуковое исследование пораженной железы, биопсия её (взятие кусочка на исследование).
Лечение опухолей слюнных желез только хирургическое, к лучевому и химиотерапевтическому лечению они практически не чувствительны.
Как и любые другие злокачественные опухоли, рак слюнных желез может давать метастазы в отделенные органы, вызывая гибель больных от отравления продуктами их жизнедеятельности.
Осложнения рака слюнных желез: прорастание в близлежащие органы (слуховой проход, верхнюю или нижнюю челюсть, дно полости рта, органы шеи, головной мозг); кровотечение из опухоли, развитие тяжелого воспалительного процесса, приводящего к гибели больного.
Прогноз зависит от стадии заболевания, наиболее благоприятный прогноз при 1-2 стадии процесса.
Злокачественные опухоли желудка
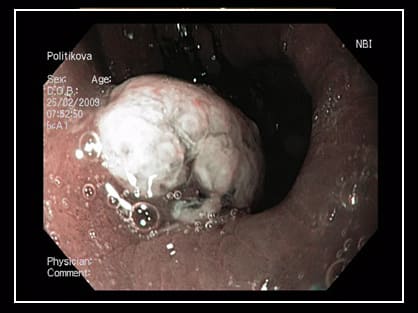
Встречаются довольно часто, на 2-3 месте среди опухолевых заболеваний по частоте встречаемости.
Причиной развития рака чаще всего являются пищевые факторы: чрезмерное употребление раздражающих слизистую оболочку веществ (копчености, соленья, острые и горячие продукты), а так же курение и алкоголь. В развитии рака желудка немалую роль играет особый микроб - геликобактер, разрушающий защитный слой слизи на поверхности внутренней выстилки желудка.
Симптомы рака желудка связаны с приемом пищи и, часто, в покое больного не беспокоят: изжога, отрыжка воздухом и пищей, тошнота, в некоторых случаях рвота, боли в животе.
Лечение рака желудка, в основном, хирургическое. При невозможности выполнения операции применяется химиотерапия, но эффект от нее незначителен, лучевая терапия не применяется, так как опухоли желудка к облучению не чувствительны.
Прогноз зависит от стадии заболевания: при 1-2 стадии, при условии операции выживаемость может достигать 70%, без лечения не выживает не один больной.
Более подробно заболевание описано в разделе рак желудка.
Злокачественные опухоли толстого кишечника
В развитии рака толстой кишки основную роль играют хронические воспалительные процессы: колиты, проктиты, сигмоидиты. Задержка стула создает условия для контакта канцерогенных веществ со слизистой оболочкой и предрасполагает к развитию рака. Доброкачественны пухоли кишечника так же могут предрасполагать к развитию рака, так как полипы кишечника часто озлокачествляются. Немалую роль в развитии рака кишечника играет генетическая предрасположенность.
Специфических симптомов рака кишечника не существует, на наличие длительных запоров, может наводить на мысль о злокачественной опухоли данного органа, мешающей нормальному прохождению каловых масс.
Лечение опухолей кишечника, прежде всего хирургическое, что связано с малой чувствительностью опухолей к химиопрепаратам и частым развитием осложнений, в виде закупорки просвета кишечника с развитием острой задержки стула и газов, опасной в связи с возникновением осложнений, приводящих к гибели.
Прогноз, как и при других злокачественных опухолях желудочно-кишечного тракта, зависит от стадии заболевания, наиболее благоприятен при 1-2 стадии, при 4 стадии погибают все больные раком.
Более подробно тема раскрыта в разделе рак прямой кишки.
Злокачественные опухоли тонкого кишечника
Данные опухоли высокозлокачественные, быстро растут и могут давать отделенные метастазы, особенно в печень, практически не метастазируют в близлежащие лимфатические узлы.
Симптомы стромальных опухолей характерны для любой опухоли кишечника: это запоры и боли в животе.
Диагноз установить бывает достаточно сложно, так как специфических симптомов нет, таких больных долго лечат гастроэнтерологи с диагнозом колит или гастрит, опухоль, обычно, выявляется случайно, при операциях по поводу других заболеваний (аппендицита, гинекологических операциях).
В некоторых случаях опухоли находят путем лапароскопии - малотравматичное исследование внутренних органов через проколы брюшной стенки с помощью осмотра камерой.
Лечение опухолей тонкого кишечника только хирургическое.
Злокачественные опухоли печени
Причиной развития рака печени являются хронические воспалительные заболевания печени – гепатиты, чаще всего, вызываемые вирусами гепатитов В, С и Д. Особенно опасно сочетание нескольких вирусов. Рак печени развивается в течении 5- 10 лет от начала заболевания.
Симптомами рака печени могут быть тянущие боли в правом подреберье, желтушность кожных покровов, увеличение печени в размерах, все эти симптомы неспецифичны, и характерны, в первую очередь, для гепатитов.
Чаще всего, рак печени развивается на фоне цирроза (хронического заболевания печени, связанного с постепенным разрушением клеток печени и замещением их рубцовой тканью).
Лечение рака печени прежде всего хирургическое, химиотерапевтическое лечение малоэффективно, к лучевому лечению опухоли не чувствительны.
Прогноз при раке печени плохой, особенно если рак затрагивает обе доли и удалить опухол не возможно. Положительных результатов можно добиться только при условии полного удаления опухоли.
Более подробно злокачественные новообразования печении описаны в разделе рак печени.
Злокачественные опухоли поджелудочной железы
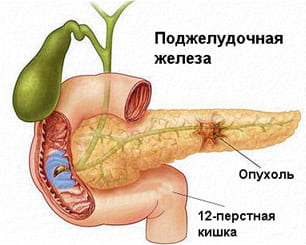
Злокачественные опухоли поджелудочной железы встречаются гораздо реже других опухолей органов пищеварения.
Поджелудочная железа расположена в верхнем отделе брюшной полости, прикрыта сверху желудком, с боков к ней прилежат печень и селезенка, протоки поджелудочной железы открываются в двенадцатиперстную кишку совместно с желчными протоками, через железу проходят множество кровеносных сосудов, а вблизи нее находятся крупные нервные и сосудистые сплетения. С учетом анатомии железы, можно сказать что, опухоли быстро распространяются на окружающие органы, в связи с чем возникают трудности в их удалении.
Опухоли поджелудочной железы представлены раком - аденокарциномой, развивающейся из железистой ткани органа.
Специфических симптомов рака поджелудочной железы не существует, но описаны масса неспецифических симптомов: слабость, потеря веса, подъемы температуры тела, боли в верхних отделах живота, отдающие в поясничную область и носящие опоясывающий характер. Характерны нарушения стула: поносы, осветление цвета кала, появление непереваренных остатков пищи в каловых массах. На более поздних стадиях появляется желтушность и сухость кожных покровов, белков глаз, слизистых оболочек, темный цвет мочи, светлый кал, это признаки механической желтухи (опухоль сдавливает желчные протоки и перекрывает отток желчи в кишечник). При сдавлении или прорастании опухолью двенадцатиперстной кишки, возникает застой пищевых масс, появляются симптомы, характерные для стеноза выходного отдела желудка (описаны в разделе рак желудка). В некоторых случаях, при запущенных, неудалимых опухолях, возможно прорастание её в крупное нервное сплетение брюшной полости - чревное, что сопровождается невыносимыми сильнейшими болями, вызывает страдания пациентов.
Стадируется рак поджелудочной железы, как и другие злокачественные опухоли, в зависимости от размеров очага. 4 стадия опухоли: при прорастании её в крупные близлежащие органы или отдаленные метастазы.
Лечение рака поджелудочной железы только хирургическое, заключается в полном удалении железы с опухолью, части желудка и формировании искусственных желчных и поджелудочных протоков, открывающихся в двенадцатиперстную кишку, в некоторых случаях оставляют хвост поджелудочной железы и выполняют удаление части близлежащих органов при их поражении.
Лучевое лечение и химиотерапия не используется в связи с нечувствительностью рака поджелудочной железы.
Прогноз благоприятен только при условии полного удаления опухоли.
Опухоли ЖКТ включают в себя целую группу различных онкологических заболеваний, которые поражают весь желудочно-кишечный тракт. К ним относят:
Причины и факторы риска ЖКТ опухолей
Науке ещё не известны причины многих типов опухолей ЖКТ, но факторы риска для каждого из типа этих заболеваний известны:
- курение;
- инфекция Helicobacter pylori;
- чрезмерное употребление алкоголя;
- увеличивающийся возраст пациента;
- диета, преимущественно состоящая из животных жиров;
- диета, состоящая из большого количества консервантов, солений и копченостей;
- хронический панкреатит;
- ожирение;
- другие.
Симптомы опухолей ЖКТ
Опухоли ЖКТ могут проявлять себя по-разному. В частности у пациента могут наблюдаться:
- боль, дискомфорт и чувствительность в области живота;
- изменения стула (частота, консистенция или форма);
- кровотечения из прямой кишки или кровь в стуле;
- вздутие живота;
- тошнота/рвота;
- ненамеренная потеря веса;
- усталость и слабость.
Это общие симптомы для всех опухолей ЖКТ, но у каждого типа этих опухолей есть и свои специфические симптомы.
Про очаговые заболевания печени рассказывает главный онколог Андрей Львович Пылев

Как ставится диагноз онкологии ЖКТ?
Постановка диагноза зависит от локализации опухоли. В первую очередь, пациенту проводят анализы, применяют методы диагностической визуализации (рентген, КТ), УЗИ, биопсию и эндоскопические методы диагностики. Как только диагноз рака подтверждается, ставится вопрос о стадии заболевания и уже потом выбирается наиболее подходящий протокол лечения.
Лечение опухолей ЖКТ
Тип и протокол лечения опухоли ЖКТ зависит от локализации, вида (из каких клеток состоит опухоль), стадии заболевания и общего состояния здоровья. Чаще всего лечение заключается в комбинации оперативного вмешательства, лучевой и химиотерапии.
Как предотвратить появление рака?
Поскольку у каждого из видов опухоли ЖКТ есть свои факторы риска, то в первую очередь стоит избегать их воздействия. Чаще всего следует изменить образ жизни, перестать курить, есть полезную пищу, заниматься спортом и не забывать проходить регулярные обследования у врачей.
Важно помнить, что скрининг (обследование с целью ранней диагностики) зачастую помогает распознать опухоль на той стадии, когда лечение может ограничиться малоинвазивным вмешательством. ВОЗ рекомендует всем людям, старше 50 лет проходить колоноскопию раз в 5 лет. Людям, которые находятся в группе повышенного риска (родственники с онкологическими заболеваниями ЖКТ, опухоли в анамнезе и т. д.), следует начинать проходить такие обследования раньше и делать их чаще. Не забывайте спрашивать у врача, о том какие методы скрининга подходят вам и как часто вам стоит проходить обследование.
Следует помнить, что даже простое изменение питания в сторону полезной здоровой пищи и избегание вредной пиши уже может помочь сохранить здоровье. Добавьте в ваш рацион фрукты, овощи и продукты, богатые клетчаткой. Употребляйте меньше соли, не переедайте жирного, жареного и копченого и больше двигайтесь.
Рекомендуем ознакомиться с другими разделами сайта:
Рак - одно из самых страшных заболеваний. Главное в раннем выявлении онкологии - это высокая настороженность и врачей, и пациентов. И, конечно, своевременная диагностика. Сегодня у врачей есть все возможности для ранней диагностики злокачественных опухолей: практически у трети новых пациентов рак сейчас выявляется на первой стадии. Для сравнения на 4 стадии заболевание диагностируется у 20% населения. К сожалению, эти пациенты подлежат уже только паллиативному лечению (лечение, направленное на облегчение симптомов болезни, когда вылечить ее уже нет возможности).
Если говорить об органах пищеварительной системы, то рак прямой и ободочной кишки стоит на 4-м месте по распространенности среди других видов рака. 93 умерших приходится на 100 вновь выявленных пациентов с раком пищевода в России. По признанию онкологов, это один из самых злокачественных видов рака, с самым высоким уровнем смертности. А рак желудка составляет 6% в структуре онкозаболеваний органов пищеварения.
На сегодняшний день наиболее эффективными и достоверными в плане ранней диагностики рака пищеварительной системы являются эндоскопический метод. Он позволяет увидеть состояние органов буквально изнутри. Благодаря этому методу все больше пациентов преодолевают порог пятилетней выживаемости, а это означает, что рак у них был "застигнут" на ранней стадии, когда его еще можно было вылечить.
Один из наиболее эффективных способов узнать о состоянии желудка максимум информации - фиброгастродуоденоскопия, или ФГДС. Этот метод в буквальном смысле позволяет увидеть орган изнутри: пациенту через рот в желудок вводится гибкий эндоскоп с камерой на конце, картинка отображается на экране компьютера. Врач наблюдает слизистую оболочку пищевода и желудка, есть ли на них язвы, эрозии или опухоли (современная аппаратура способна даже заглянуть за стенки желудка и пищевода).
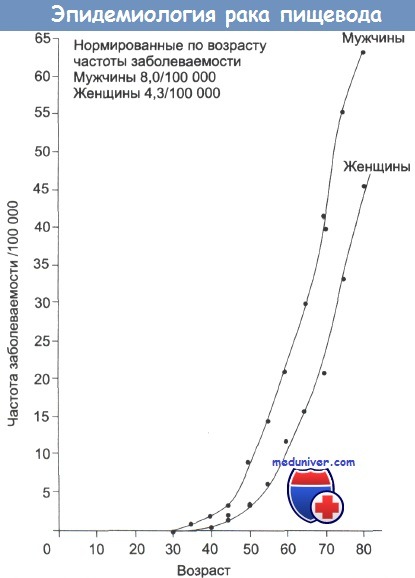
Частота заболеваемости раком пищевода в разных возрастных группах
Кстати, современные технологии позволяют таким образом не только видеть: во время эндоскопической процедуры врач может взять кусочек ткани на анализ или даже удалить полип, а также провести анализ на хеликобактер пилори - наличие этой бактерии считается дополнительным фактором риска, если у пациента, например, атрофический гастрит, часто переходящий в рак желудка.
Процедуры ФГДС принято бояться, но совершенно зря: длится она всего пару минут, эндоскоп заглатывается быстро, дышать не мешает, а горло могут заранее обезболить с помощью специального спрея, чтобы подавить рвотный рефлекс. Так что совсем чуть-чуть потерпеть - и вы узнаете, что с вашим желудком: все ли в порядке или что-то необходимо подлечить. Кстати, местная анестезия и современные технологии способны свести к нулю неприятные ощущения. А еще существуют очень тонкие и гибкие эндоскопы с высоким качеством обзора, с помощью которых ФГДС легко провести даже детям.
Увидеть пищеварительный тракт "с другой стороны" позволяет процедура колоноскопии, когда гибкий эндоскоп с камерой на конце идет по кишечнику пациента на довольно значительную длину. Выдержать это может не каждый, поэтому многие клиники предлагают провести колоноскопию под общей анестезией.
Если на колоноскопию вы никак не соберетесь, то нелишне хотя бы сдать анализ кала на скрытую кровь. Он позволяет заподозрить наличие какого-либо новообразования в просвете желудочно-кишечного тракта и далее при необходимости назначить уже дальнейшее обследование, которое будет включать и другие методы, например, УЗИ, рентген, МРТ, различные лабораторные анализы и т.д.
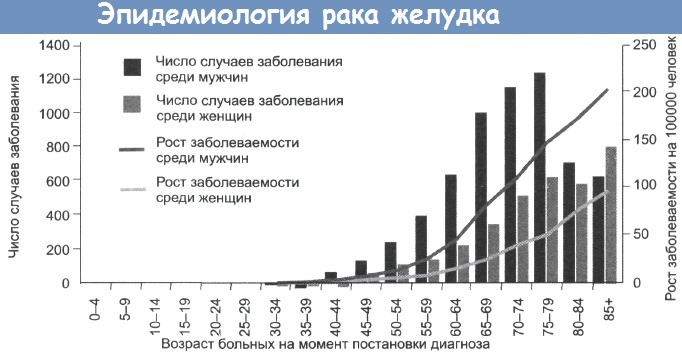
Число новых случаев заболевания раком желудка среди мужчин и женщин в зависимости от возраста и пола.
Помните: регулярное обследование обеспечит контроль над состоянием желудка и кишечника. ФГДС взрослым людям рекомендуется проходить ежегодно, колоноскопию начиная с 45 лет - один раз в 3 года. Причем обследоваться необходимо даже на фоне хорошего самочувствия - опухоли проявляют себя, как правило, только когда процесс уже запущен, а профилактическая диагностика поможет обнаружить их на ранних стадиях. Помните, что рак кишечника традиционно находится на тройке лидеров по заболеваемости и у мужчин, и у женщин.
Прислушиваться к себе, замечать сигналы собственного организма и обращать на них внимание - все это важно для ранней диагностики онкозаболеваний. Как правило, ярких симптомов рак не имеет, если только уже не запущен до 3-4 стадий. Но заподозрить, что что-то с организмом не так, можно, если чувство тяжести в области желудка, отрыжка, тошнота, изжога, затруднение глотания, боль в грудной клетке при приеме пищи, рвота после еды, нарушения стула, примесь крови в кале, слабость и бледность (это признаки анемии, которая развивается если есть внутренние кровотечения).
Конечно, все перечисленное необязательно говорит именно о раке; но провериться точно стоит. Например, рак пищевода в подавляющем большинстве случаев обнаруживается на поздней стадии, когда опухоль буквально начинает мешать движению пищи в желудок, а до этого болезнь протекает совершенно бессимптомно.
Есть и нестандартные признаки, при появлении которых, тем не менее, надо как можно быстрее обратиться к врачу. Это кашель, который не проходит больше двух недель на фоне стандартного лечения, или внезапно осипший голос, увеличение лимфоузлов, любые припухлости на теле, постоянные боли в какой-либо области тела, даже если они слабые или неявно выражены, и ничем не мотивированная потеря веса, кровь в стуле или в моче, тошнота, отсутствие аппетита. Заметив любое отклонение в самочувствии, нужно срочно проконсультироваться с врачом. Рак - это не шутки.
Опухоли органов пищеварения, как и любые другие, делятся на доброкачественные и злокачественные. Доброкачественные опухоли в основном представлены полипами, а злокачественные – различными гистологическими формами рака.
Причем именно злокачественные опухоли ввиду тяжести течения и серьезности прогноза имеют наибольшую значимость.
Рак может поражать любой из отделов пищеварительной системы:
- Пищевод;
- Желудок;
- Печень, желчный пузырь и желчевыводящие пути;
- Поджелудочную железу;
- Толстый кишечник;
- Злокачественные опухоли в тонком кишечнике формируются крайне редко. Из них большая часть – в 12-перстной кишке.
Среди теорий развития злокачественных опухолей пищеварительной системы:
- Генетическая – наследственная предрасположенность, влияние внешних неблагоприятных факторов, изменяющих клеточный генетический аппарат
- Механическая – употребление грубой, острой или горячей пищи
- Инфекционная – роль вирусной инфекции в формировании злокачественных новообразований
- Химическая – воздействие определенных веществ-канцерогенов (лекарства, бытовая химия, промышленные яды, пищевые токсины).
Ни одна из этих теорий развития раковых опухолей желудочно-кишечного тракта (ЖКТ) не является общепризнанной. Существует группа заболеваний, при которых вероятность раковых опухолей в ЖКТ повышается.
Среди них:
- Язвенная болезнь желудка – особенно с локализацией на малой кривизне;
- Атрофический гастрит;
- Полипы желудка и кишечника;
- Цирроз печени;
- Терминальный илеит;
- Неспецифический язвенный колит.
Считается, что любые хронические воспалительные заболевания органов пищеварения потенциально опасны в плане развития раковых опухолей.

Проявления злокачественных опухолей делятся на местные и на общие. Местные проявления в значительной степени зависят от локализации опухоли.
Например, при раке пищевода будет отмечаться дисфагия (нарушение глотания), при раке печени, желчевыводящих путей, фатерова соска 12-перстной кишки – механическая желтуха.
А опухоли толстого кишечника на определенной стадии осложняются кишечной непроходимостью. Но общими проявлениями будут: выраженная боль и диспепсические расстройства (тошнота, рвота, изменения стула).
Среди общих проявлений злокачественных новообразований: умеренное повышение температуры (на ранних стадиях), резкая слабость, анемия (малокровие), общее истощение (кахексия). Следует заметить, что выраженность местных и общих проявлений злокачественных новообразований ЖКТ зависит от стадии злокачественного процесса.
Существует множество гистологических типов злокачественных опухолей ЖКТ.
Но у них есть общие черты:
- Бурный неконтролируемый рост первичной опухоли;
- Спаянность с окружающими здоровыми тканями, отсутствие четких границ;
- Поражение регионарных (расположенных в данной области) лимфатических узлов;
- Формирование отдаленных вторичных опухолей, метастазов, поражающих другие органы (легкие, головной мозг, почки).
Эти признаки положены в основу международной классификации злокачественных опухолей TNM.
В буквальном смысле эта латинская аббревиатура означает:
- T (tumor — опухоль) – величина первичной опухоли;
- N (nodulus) – состояние регионарных лимфатических узлов;
- M (metastasis) – метастазы, их наличие или отсутствие.
В зависимости от степени выраженности перечисленных выше факторов выделяют 4 степени злокачественных опухолей пищеварения: 1-я – начальная, 4-я – терминальная, наиболее тяжелая.
В последнее время в диагностике злокачественных опухолей ЖКТ возросла роль некоторых лабораторных исследований, а именно – ПЦР и определения онкомаркеров в крови.
ПЦР (полимеразная цепная реакция) – новейший метод молекулярной генетической диагностики, позволяющий обнаружить атипично измененные клетки по их ДНК.
Ведь трансформация нормальной клетки в атипичную обязательно сопровождается изменениями ее генетического аппарата.
При злокачественном клеточном росте изменяется плазменный состав крови. В плазме появляются патологические белковые соединения, специфичные именно для данной опухоли.
На этом и основан анализ крови на онкомаркеры. Но ПЦР и онкомаркеры лишь констатируют факт наличия опухоли, но не позволяют точно определить ее локализацию и стадию развития.
Поэтому ведущее место в диагностике опухолевых процессов ЖКТ все-таки принадлежит инструментальным методам исследования, которые можно разделить на инвазивные (с проникновением во внутренние среды организма) и не инвазивные.
Инвазивные – это различные виды эндоскопических исследований через естественные (ФГДС, ректороманоскопия, колоноскопия) или искусственно созданные (лапароскопия) отверстия.
Среди не инвазивных методов – рентген, УЗИ, компьютерная томография. Наиболее информативным является ядерный магнитный резонанс, позволяющий обнаружить первичную опухоль на ранней стадии развития.
Тактика лечения зависит от вида и стадии опухоли. Стараются проводить радикальные операции – удаление опухоли в пределах здоровых тканей с регионарными лимфоузлами и последующей пластикой пораженного органа.
Правда, проведение радикальных операций затруднено при запущенных стадиях опухолевых процессов. В тих случаях осуществляют паллиативные операции, направленные на временное улучшение, и полностью не избавляющие от рецидивов злокачественного опухолевого роста.
После хирургического удаления пациент принимает цитостатики (препараты, подавляющие клеточный рост) и проходит курс лучевой терапии. Прогноз для выздоровления и для жизни при злокачественных опухолях ЖКТ всегда серьезный.
- Таблетки для похудения рейтинг препаратов
- Препараты для снижения давления
- Препараты для повышения потенции
- Домашние упражнения для похудения живота, боков, бедер
Дорогие друзья. Статья не является медицинским советом и не может служить заменой консультации с врачом.








ОНКОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
Среди всех видов рака, онкология ЖКТ отличается наиболее злокачественным течением, являясь причиной смерти в половине всех выявленных случаев онкологии.
Как такового диагноза рак ЖКТ не существует, и используется этот собирательный термин в медицинской статистике, для отличия от онкологических заболеваний другой природы в целом.
Рак ЖКТ чаще всего представлен опухолями желудка, однако больший процент смертности наступает как следствие онкопатологии толстого кишечника — колоректального рака. Как свидетельствует статистика, летальность от злокачественных заболеваний занимает, практически во всех развитых странах, 2-ю позицию среди причин смертности.
Актуальность данной проблемы состоит в том, что в современном мире растёт доля злокачественных заболеваний пищеварительной системы. Это связано с плохо сбалансированным питанием, гормональными сбоями, вредными привычками, а также с постоянными стрессовыми ситуациями, с которыми мы ежедневно сталкиваемся.
В России с онкозаболеваниями наблюдается более 2,6 млн. человек, риск заболеть раком имеет каждый 5-й россиянин. В 2012 году на юге Тюменской области впервые зарегистрировано почти 4800 случаев злокачественных опухолей. Онкопатология среди заболеваний желудочно-кишечного тракта занимает 3-4 место среди всех злокачественных новообразований. И успех лечения злокачественных опухолей зависит от ранней диагностики.
В данной статье мы рассмотрим основные причины онкопатологий пищеварительной системы, их диагностика, патофизиологические процессы, симптомы, лечение и наследуемость.
Причины онкологии кишечника.
Основными причинами возникновения онкопатологии ЖКТ являются:
частое употребление даже небольших доз алкоголя;
малоподвижный образ жизни;
недостаточное содержание в рационе свежих овощей и фруктов, круп и злаков, а также рыбы и птицы,
чрезмерное увлечение диетами, из-за которых рацион насыщается твердыми животными жирами и обедняется клетчаткой;
наличие патологий кишечника воспалительного характера.
Одними из ведущих факторов риска являются питание и стресс
Каждый из этих факторов может привести к возникновению полипов и, как следствие, к развитию онкологичесих изменений.
Полипы в кишечнике – это доброкачественные новообразования, часто локализующиеся на его внутренних стенках, как и в иных полых органах. Подобные выросты формируются из железистого эпителия и выступают в просвет кишок, иногда держатся на ножке, а иногда она отсутствует, и тогда говорят о полипах на широком основании.
Кишечные полипы относят к предраковым заболеваниям, так как они часто подвергаются злокачественному перерождению (особенно при наследственной форме полипоза). Поэтому при их обнаружении в кишечнике врачи однозначно рекомендуют хирургическое удаление.
Аденоматозный полипоз толстой кишки (он же диффузный, или семейный, полипоз) - редкое заболевание, при котором в толстой кишке образуются тысячи аденоматозных полипов . Заболевание наследуется аутосомно-доминантно; у немногих больных с неотягощенным семейным анамнезом его считают проявлением спонтанной мутации.
Молекулярно-генетические исследования выявили делецию в длинном плече 5-й хромосомы , затрагивающую ген APC (ген аденоматозного полипоза толстой кишки), как в опухолевых (соматическая мутация), так и в нормальных клетках (генеративная мутация). Полагают, что эта делеция приводит к потере генов-супрессоров опухолевого роста , а следовательно, и кодируемых ими белков, которые в норме подавляют рост опухоли.
Без хирургического лечения почти у всех таких больных к 40 годам развивается рак толстой кишки.
Симптомы онкопатологий ЖКТ.
К основным видам онкопатологии желудочно-кишечного тракта относят рак отделов кишечника и рак желудка.
Рак кишечника — это злокачественная опухоль, поражающая слизистую оболочку кишки. Представленная патология может начать своё формирование в любом отделе органа. Чаще всего у пациентов диагностируется рак толстого кишечника.Первые признаки рака кишечника нередко принимают за колит. Для заболевания на первой стадии характерным симптомом является присутствие примесей крови в кале. Она попадает туда из повреждённого опухолью участка. Как правило, кровянистые выделения имеются в малом объёме, поэтому обнаружить их можно только при исследовании каловых масс.
Признаки рака кишечника определяются от сосредоточения опухоли и стадии её развития. Если опухоль поразила правый отдел органа, то возникают такие симптомы рака кишечника: понос; присутствие крови в стуле; болезненные ощущения в области живота; анемия.
При сосредоточении раковых клеток в левом отделе возникают следующие симптомы рака кишечника: отрыжка; чувство тошноты; проблемы с опорожнением; метеоризм; тяжесть в животе; плохой аппетит; нерегулярный стул.Рак желудка — злокачественная опухоль, растущая из эпителиальных клеток слизистой (внутренней) оболочки желудка. Опухоль может возникать в различных отделах желудка: в верхнем, где он соединяется с пищеводом, в основной части (теле) желудка, или в нижнем, где желудок соединяется с кишечником.Опухоли маленьких размеров обычно не дают никаких клиничсеских проявлений,лишь в некоторых случаях у больных раком желудка могут отмечаться следующие симптомы:
изменение пищевых пристрастий: например, они чувствуют отвращение к мясу, рыбе и т.д.;
повышение температуры (чаще 37-38 градусов);
анемия (снижение гемоглобина).
По мере роста раковой опухоли желудка появляются симптомы:
ощущение тяжести в животе после еды, тошнота и рвота, быстрая насыщаемость;
нарушение стула (поносы, запоры);
боли в верхней половине живота, опоясывающие боли, отдающие в спину (при распространении опухоли в поджелудочную железу);
увеличение размеров живота, накопление жидкости в брюшной полости (асцит);
резкое и непреднамеренное снижение массы тела;
желудочно-кишечного кровотечения (к симптомам такого кровотечения относится жидкий кал черного цвета или наличие темной крови в рвотных массах).
В последнее время среди заболеваний органов пищеварения первое место занимает именно колоректальный рак, составляющий половину случаев онкозаболеваний желудочно-кишечного тракта. Чаще всего данное заболевание выявляется у людей возрасте от 40 до 60 лет.
Симптомы рака прямой кишки разнообразны:
наличие кровяных выделений в кале;
болевые симптомы в животе и в области заднепроходного отверстия;
запор, учащение стула, понос;
слизистые, гнойные выделения в заднем проходе;
постоянное чувство слабости или усталости;
метеоризм, самопроизвольное отхождение каловых масс;
нарушен метаболизм, что вызывает снижение общего развития и роста больного.
Все вышеперечисленные симптомы помогут пациенту распознать наличие злокачественных изменений пищеварительной системы и поспособствовать раннему диагностированию раковых новообразований. При ранней диагностики онкологического заболевания в любом из отделов желудочно-кишечного тракта возможно успешное лечение, поэтому очень важно проходить профилактические осмотры при наличии факторов риска.
Патофизиологическими процессами, обуславливающими возникновение злокачественных новообразований, являются длительно протекающие воспалительные процессы, которые дают начало нарушению функционирования клеток слизистых оболочек желудка и отделов кишечника.
Одним из таких процессов является атрофический гастрит.
Атрофический гастрит — это комплексное заболевание, при котором имеет место как атрофия слизистой оболочки, так и гиперпролиферация клеток. Данное заболевание начинается с поверхностного воспалительного процесса верхней половины желез антрального отдела желудка. Постепенно увеличиваются как площадь, так и тяжесть воспалительного процесса. В конце концов в воспаление вовлекается вся железа, и на поздних стадиях развития заболевания происходит уменьшение воспалительного инфильтрата и атрофия слизистой оболочки. На месте атрофии появляются новообразования – полипы, клетки которых проходят дифференцировку, и в следствие этого образуются злокачественные опухоли.
Диагностика злокачественных изменений пищеварительной системы.
Выбор метода диагностики остается за врачом. Наиболее часто применяется колоноскопия с биопсией, анализ на скрытую кровь. Патоморфологическое исследование фрагментов ткани является обязательным для постановки диагноза полипа или рака прямой и толстой кишки. Без патоморфологического исследования невозможно отличить доброкачественную опухоль (аденому) от злокачественной (карциномы).
При развитии новообразований в прямо кишке, диагностика будет заключаться в:
анаскопии - при помощи вводимого в задний канал анаскопа, изучается состояние поверхности анального прохода;
пальцевое изучение прямой кишки – помогает выполнить диагностику раковой опухоли в 85-90% случаев. Во время проведения обследования, проводится изучение сфинктера и состояния слизистой оболочки анального канала, положение ампулы. Если опухоль расположена близко к анальному проходу, обнаружить ее легко.Пациенту назначается взятие пробы кала на наличие скрытой крови, анализы крови: общий и биохимический. Чтобы рак прямой кишки, симптомы, признаки подтвердились на 100%, врач-онколог назначает МРТ, компьютерную или позитронно-эмиссионную томографии.
При диагностике рака желудка назначают ЭГДС(эзофагогастродуоденоскопия). Во время гастроскопии врач оценивает состояние слизистой желудка и выполняет биопсию наиболее подозрительных участков. Гистологическое исследование материала, полученного при биопсии, и позволяет ответить на вопрос: доброкачественная опухоль или злокачественная.
В качестве дополнительных методов для диагностики рака желудка используют:
рентгенологическое исследование пищеварительного тракта;
УЗИ органов брюшной полости и т д.;
общий и биохимический анализ крови позволяют выявить анемию и нарушения белкового обмена в организме пациента.
Однако, несмотря на развитие современных медицинских технологий, результаты лечения больных раком кишечника еще далеки от стопроцентных. И связано это, прежде всего, с поздней диагностикой заболевания. Именно поэтому необходимо проводить скрининги пациентов с наличием предрасположенности к данному заболеванию.
С целью скрининга КРР применяют: анализ кала на скрытую кровь, ирригоскопия, ректосигмоскопия, колоноскопия (КС). Ведущие мировые эксперты на основании результатов проведенных исследований определили колоноскопию как самый эффективный метод скрининга колоректального рака, который позволяет проводить не только диагностику с биопсией, но и ликвидацрию предраковых состояний.
Принципы лечения онкологии пищеварительной системы.
Основным методом лечения данной онкопатологии является хирургическое вмешательство - резекция, иногда в комбинации с лучевой, химиотерапией или обоими методами.
Выбор тактики лечения зависит от стадии опухоли и пожеланий самого пациента.
Радикальное лечение подразумевает субтотальную резекцию желудка или гастроэктомию с удалением регионарных лимфоузлов; такая тактика обоснована при отсутствии признаков распространения опухоли за пределы желудка; допустимо наличие метастазов в регионарные лимфоузлы (к этой категории относится Код для цитирования: Скопировать

Читайте также:



