Диагностическая пункция кисты носа
Пункция верхнечелюстной пазухи - это процедура, которая проводится оториноларингологом с диагностической или лечебной целью. Она помогает определить степень выраженности патологического процесса, а также изменения в динамике. Кроме того, проведение этого вмешательства облегчает состояние больного.

Показания к проведению процедуры
Пункция верхнечелюстной пазухи не назначается абсолютно всем пациентам с проблемами оториноларингологического характера. Ее проводят только после тщательного обследования. Сначала врач должен собрать анамнез, провести объективное обследование. Далее он назначает неинвазивные методы диагностики, то есть те, которые не требуют повреждения кожных покровов, как пункция.
Диагностическая пункция верхнечелюстной пазухи производится только в тех случаях, когда после проведения всех перечисленных методов остаются какие-либо неясности. А вот лечебная пункция делается с целью облегчить симптоматику и улучшить состояние больного.
Основные показания к проведению данной процедуры могут быть следующими:
- продолжительные головные боли, причину которых выяснить другими способами не представляется возможным;
- накопление большого количества гноя в пазухе;
- для исследования содержимого кисты гайморовой пазухи;
- взятие биопсии для исследования под микроскопом при подозрении на онкологический процесс;
- с лечебной целью пункция проводится при неэффективности медикаментозной терапии и при наличии бактериального воспаления в верхнечелюстной пазухе.
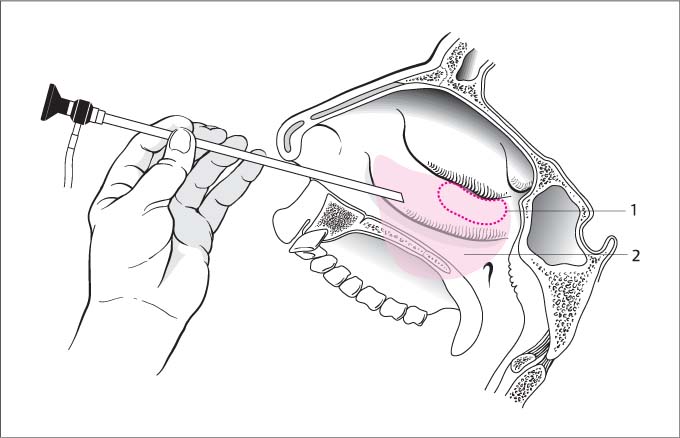
Техника проведения процедуры: первый этап
Перед проведением прокола слизистую оболочку носового хода обрабатывают раствором анестетика. Это необходимо для предотвращения болезненных ощущений. Чтобы расширить сосуды и выводной проток пазухи, больному вводят раствор адреналина. Пункцию верхнечелюстной пазухи проводят через нижний носовой ход.
Для прокола используют иглу, конец которой изогнут. Если такой в наличии нет, то допускается применение иглы для люмбальной пункции. Врач аккуратно вводит ее в нижний носовой ход на глубину до 2,5 см, при этом внимательно следя за процессом. Игла должна упереться в свод носового хода. Это место выбрано не случайно. Здесь кость наиболее тонкая, поэтому прокол сделать легче всего.
После этого продвижение иглы меняется по направлению к глазнице. Все время врач должен одной рукой держать голову пациента, а второй - иглу. Это предотвращает смещение инструмента и повреждение стенки носовой пазухи. Допускается изменение места укола, если изначально выбранная локация недостаточно податлива.
Последующие этапы проведения процедуры
Следующий этап техники пункции верхнечелюстной пазухи - это проверка проходимости соустья. От ее результатов зависит дальнейшая врачебная тактика. Если поршень шприца вытягивается легко и после он не возвращается обратно, значит, соустье проходимо. Еще один признак проходимости - жидкость из пазухи свободно вытекает в носовую полость. При этом необходимо аккуратно удалить жидкость, находящуюся в пазухе.
Далее врач промывает пазуху растворами антисептиков. Голова больного при этом наклонена вниз и вперед. Под голову пациента подставляют лоток, куда собирается жидкость. Такое положение предотвращает ее попадание в глотку или верхние дыхательные пути.
При необходимости на данном этапе может быть выполнена пункция верхнечелюстной пазухи с введением лекарственных средств. При этом врачи вводят антибиотики, протеолитические ферменты.
Если было выяснено, что соустье непроходимо, доктор делает еще один прокол. Пазуха промывается через две иглы.
Жидкость, полученную вследствие пункции, собирают в стерильную пробирку и отправляют на анализ в лабораторию.
Если проколы проводятся регулярно, в отверстие в носовом ходе вставляется катетер. Дальнейшие пункции делаются уже через эту трубочку. Такой способ лишает врача необходимости каждый раз делать новый прокол.
Противопоказания к процедуре
Лечебно-диагностическая пункция верхнечелюстной пазухи, как и любое другое исследование, имеет ряд противопоказаний.
Эту процедуру запрещено делать детям раннего возраста, поскольку их носовые пазухи еще не настолько развиты, как у взрослого.
Не рекомендуется проводить вмешательство людям с тяжелыми сопутствующими болезнями: сахарным диабетом в стадии декомпенсации, высоким артериальным давлением, выраженной недостаточностью внутренних органов. Таким пациентам необходимо максимально ограничить любые инвазивные вмешательства, так как это может привести к ухудшению их состояния.
Людям с психическими расстройствами также запрещена данная процедура.
Отдельно выделяют группу пациентов, которым просто невозможно выполнить прокол пазухи. Это может быть связано с толстой костной стенкой или наличием патологии ее развития.

Осложнения после процедуры
Осложнения при пункции верхнечелюстной пазухи это большая редкость. Однако иногда они все-таки бывают. Возможно возникновение таких нежелательных эффектов:
- Резкое снижение артериального давления, или коллапс. Это проявляется мраморной бледностью, посинением губ. Возможно помутнение сознания.
- Распространенное гнойное воспаление орбиты - флегмона. Появляется вследствие попадания гноя из пазухи.
- Повреждение тканей щеки иглой.
- Инфекционное заражение крови, или сепсис. Возникает при проникновении бактерий из пазухи в кровяное русло.
- Гематома мягких тканей вследствие повреждения артерий.
- Кровотечение.
- Эмболия кровеносного сосуда. Происходит такое очень редко при случайном проникновении воздуха в пазуху, а после и в сосуды.
Одним из наиболее часто встречающихся осложнений является коллапс. Чтобы помочь пациенту в такой ситуации, необходимо наклонить его вперед. Этот простой прием позволяет повысить давление за счет передавливания брюшной аорты. После пациента кладут горизонтально и приподнимают нижние конечности, чтобы увеличить приток венозной крови к сердцу. Если эти приемы не повысили артериальное давление, вводится кофеина бензоат под кожу.
Последствия нарушения техники прокола
Если во время пункции верхнечелюстной пазухи носа врач проведет иглу в неверном направлении или сделает прокол слишком глубоко, возможно повреждение верхней или задней стенки пазухи.
При проколе верхней стенки жидкость затекает в орбиту. Это может привести к развитию воспаления в тканях глаза: конъюнктивиту, ириту, иридоциклиту, блефариту. При несвоевременно оказанной помощи возможно ухудшение зрения и подвижности глаза.
Если врач имел неосторожность проколоть заднюю стенку пазухи, игла попадет в небную ямку. Это приведет к скоплению крови внутри лицевой кости и формированию гематомы.
Болезненна ли процедура?
Многие пациенты, которым предстоит пункция верхнечелюстной пазухи, обеспокоены насчет ее болезненности. Вопреки расхожему мнению, процедура абсолютно безболезненна. Возможно неприятное ощущение распирания после попадания раствора антисептика на слизистую оболочку. Но оно быстро проходит.
По отзывам, ощущение при введении анестетика такое же, как и в стоматологии. За счет его применения болевой синдром полностью устраняется.
Большую роль при проведении пункции играет положительный настрой. Существует такое явление, как эффект плацебо. Если больной "накрутит" себя перед вмешательством, то во время самой процедуры ему на самом деле может быть больно. А все из-за самовнушения.
Поэтому доктор перед пункцией должен подробно рассказать больному про все этапы процедуры, чтобы успокоить его.

Заложенность носа после прокола
Основная цель пункции гайморовой пазухи - убрать или уменьшить заложенность носа. Но бывают случаи (отзывы это подтверждают), когда состояние лишь ухудшается. Каковы же причины этого парадокса?
Во-первых, заложенность после процедуры может появиться как рефлекторная реакция на прокол слизистой, которая отекает, что и мешает человеку дышать. В таких случаях симптом возникает сразу же после вмешательства. При дальнейшей терапии отек сходит.
Возможен еще вариант, когда заложенность появляется через определенное время после процедуры. Это свидетельствует о недостаточной ее эффективности. Может быть, в пазухе еще остались микроорганизмы. Кроме того, нужно рассмотреть возможность наличия инфекционных процессов рядом. Например, кариес в зубах. Аллергические реакции также могут спровоцировать заложенность носа.
Сколько проколов делается?
Количество пункций верхнечелюстной пазухи во многом зависит от типа процедуры (диагностическая или лечебная). Если процедура проводится с целью диагностики и взятия материала, как правило, для этого достаточно одного прокола.
В то же время, если при проколе вводятся лекарственные средства, обычно курс состоит из 3-5 пункций.
В сегодняшней медицине пункция верхнечелюстной пазухи - это экстренный метод. Ее назначают только при угрозе распространения инфекции за пределы пазухи или неэффективности других лекарственных методов. При банальном гайморите достаточно терапии пероральным или парентеральным антибиотиком. И делать прокол, как и другие неприятные процедуры (типа "кукушки"), нет никакой необходимости.
Среди частых заболеваний можно выделить кисту гайморовой пазухи. На протяжении всей жизни это заболевание происходит практически с каждым вторым человеком на земле, поэтому нужно знать, как именно лечится эта патология.

На протяжении всей жизни это заболевание происходит практически с каждым вторым человеком на земле, поэтому нужно знать, как именно лечится эта патология.
Болезнь является доброкачественным образованием, но неправильная терапия приведёт к осложнениям. В представленной статье раскрываются особенности подбора медикаментов, типах болезни и способах диагностики.
Что представляет собой киста?
Киста в пазухе представляет собой неопухолевое образование, расположенное в верхней челюсти. Симптомы включают проблемы с восприятием запаха, насморк и отёки внутри носовой полости. Точная причина заболевания пока не ясна. Осложнения могут включать гайморит и деформацию носа.

Патология состоит из отечной избыточной жидкости и соединительной ткани.
При гистологическом исследовании верхнечелюстные кисты состоят из отечной избыточной жидкости и соединительной ткани с некоторыми слизистыми железами, передающими воспаление. Образования практически не имеют нервных окончаний, поэтому удаление ткани, составляющей образование, не будет болезненным для пациента. На ранних стадиях поверхность образования покрыта респираторным эпителием, но позже он подвергается пластической трансформации в плоскостенный эпителий с постоянным раздражением и воспалением. Подслизистая оболочка содержит большие межклеточные пространства, заполненные серозной жидкостью.
Киста в околоносовой пазухи поражает примерно 4,3% населения. Носовые полипы чаще встречаются у мужчин, чем у женщин. Вероятность заболеть резко повышается после 40 лет. От 10 до 54% больных — хронические аллергики.
Причины
Причина заболевания неизвестна, но считается, что они вызваны рецидивирующей инфекцией или воспалением. Они возникают из подкладки синусной ткани. Болезнь представляет собой разрастание слизистых оболочек, особенно в области среднего прохода, разбухает из-за сбора внеклеточной жидкости. Это накопление вызывает распространение болезни в полость носа.
Причины кисты верхнечелюстной пазухи и возможные предпосылки патологии связаны с условиями, которые вызывают долговременное воспаление пазух. Около 4% людей в настоящее время страдают этой болезнью, а до 40% людей испытывают её в какой-то момент своей жизни.

У детей именно кистозный фиброз — частая причина патологии.
Опухоль гайморовой пазухи чаще всего встречаются после 20 лет в основном у мужчин. Болезнь очень древняя — она была описана ещё со времен древних египтян. У детей именно кистозный фиброз — частая причина патологии. Поэтому любой ребёнок и подросток в возрасте от 12 до 20 лет должен быть проверен на наличие этого заболевания.
Классификация
Существует два основных типа патологии гайморовой пазухи носа:
- Одонтогенная киста верхнечелюстной пазухи. Развивается в корне зуба и вызывается различными инфекциями. Этот тип проявляется воспалением, которое приписывается другим проблемам, возникающим в полости рта. Этот тип очень легко диагностировать, особенно с помощью рентгенограмм.
- Ретенционная киста верхнечелюстной пазухи. Состоит из двухслойной стенки, выстланной эпителием. Эпителиальные клетки выделяют слизь, которая накапливается в полости кисты. Этот тип заболевания обычно обнаруживается на МРТ.

Месторасположение патологии.
Также различают типы патологии по расположению. Выделяют кисту в правой верхнечелюстной пазухи, кисту в левой верхнечелюстной пазухе.
Какими симптомами сопровождается болезнь?
В случае маленьких кист в основной пазухе, часто нет признаков заболевания. Однако в результате их расширения появляются симптомы, напоминающие гайморит. Кроме того, симптомы, вызванные наличием кист в полостях, могут указывать на их местоположение.
Симптомы кисты в гайморовой пазухе могут проявляться следующим образом:
- потеря чувства запаха;
- гортанная речь и дыхание через рот;
- утолщение носовых полостей;
- ощущение давления на лице;
- деформация щек.

Проявляется деформация щек.
Иногда больные также имеют тяжелую аллергию на аспирин и реакцию на желтые красители. Если вы знаете, что у вас есть эта аллергия, попросите своего врача проверить наличие патологии в околоносовой пазухе.
Повторный гайморит может вылиться в разрастание болезни. Долгосрочное заболевание может вызвать разрушение носовых костей и расширение носа. Люди с этой болезнью из-за непереносимости аспирина часто имеют симптомы, известные как аспириновая триада или симптом Сэмтера. Он характеризуется астмой с кожной сыпью, вызванной аспирином, и проявлением патологии.
Чем опасна данная патология?
Киста затрудняет дыхание, разрастаясь в дыхательном канале. Мешковатые наросты могут вызвать необратимые деформации пластики нёба, носа и гайморовых пазух. Различные дополнительные заболевания, связанные с образованием гайморовой кисты:
- Синдром Картагенера;
- Синдром Юнга;
- Назальный мастоцитоз.
Диагностика
Образования можно увидеть при физическом осмотре и они часто обнаруживаются при оценке симптомов. Назальная эндоскопия включает в себя внедрение в нос небольшой камеры с источником света. Изображение проецируется на экран, чтобы врач мог более подробно изучить гайморовы пазухи. Процедура, как правило, не является болезненной, но пациенту можно дать местный анестетик, чтобы свести к минимуму дискомфорт.

МРТ покажет скрытые образования, которые не могут быть полностью оценены только при физическом обследовании.
Компьютерная томография может дать более полную информацию болезни. Она покажет скрытые образования, которые не могут быть полностью оценены только при физическом обследовании. Визуализация также требуется для планирования хирургического лечения. При компьютерной томографии киста обычно имеет цветовое ослабление 10-18 единиц Хаунсфилда, что аналогично консистенции слизи. Некоторые индивидуумы имеют кисты, видимые на МРТ, но не испытывают никаких соответствующих симптомов. Образования будут обнаружены, но не будут признаны значимыми рентгенологом. Это делается для того, чтобы поставить более точный диагноз впоследствии.
Другие расстройства могут имитировать кисту в верхней челюстной пазухи, что затрудняет диагностирование. Примеры включают глиому, перевернутую папиллому и рак. Ранняя биопсия рекомендуется для односторонних полипов носа, чтобы исключить более серьезные состояния, такие как рак, перевернутая папиллома или грибковый синусит.
Лечение
Прежде всего необходима точная идентификация кисты, что не всегда легко, так как её легко спутать с другой болезнью. Существует вероятность того, что киста развивается из-за заражения корня зубов и нёбной полости. Для лечения можно использовать целый ряд медикаментов. Чтобы удалить образования необходимо хирургическое вмешательство под общим наркозом.
Лечение кисты гайморовой пазухи начинают со стероидов в виде назального спрея. Стероиды уменьшают воспаление слизистой оболочки пазухи, и уменьшают размер полипов, избавляясь при этом от симптомов. Актуальные препараты предпочтительны в форме назального спрея, но часто неэффективны для многих больных. Стероиды обеспечивают резкое облегчение симптомов, но их нельзя принимать в течение длительного времени из-за их побочных эффектов.
Поскольку стероиды только уменьшают размер и припухлость кисты, у людей часто возникают рецидивы симптомов, когда приём препарата прекращается. Противозастойные средства не уменьшают полипы, но могут уменьшить набухание и обеспечить некоторое облегчение. Антибиотики рекомендуются только в том случае, если у человека есть совместная бактериальная инфекция.
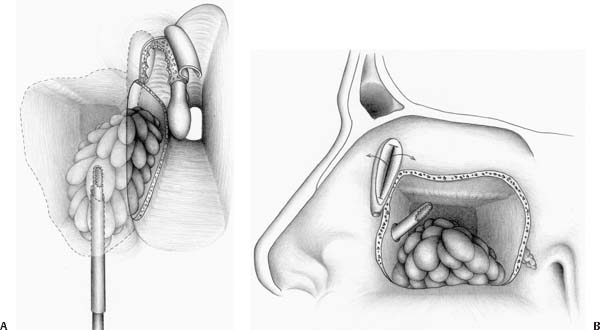
Прокол пазухи — крайнее средство сканирования или лечения патологии. Не забудьте сообщить вашему хирургу, какие препараты вы регулярно принимаете. Также проинформируйте его об аллергических реакциях на медикаменты. Наконец, не забудьте принести во время госпитализации медицинские документы, имеющиеся у вас в наличии: анализы крови и радиологические обследования.
Целью процедуры является аспирация гнойных секретов, контроль уровня жидкости гайморовой полости путем введения эндоскопа, взятие образцов ткани и удаление кисты. Иногда полезно оставить дренаж в течение нескольких дней, чтобы обеспечить введение препаратов и кортикостероидов.

Прокалывании мешковидной оболочки для удаления из неё скопившейся синусной жидкости.
В случае общей анестезии необходима консультация по препаративной переносимости. Операция выполняется эндонально, без внешнего рубца, с использованием специальных инструментов. Весь процесс заключается в прокалывании мешковидной оболочки кисты для удаления из неё скопившейся синусной жидкости. Во время прокола происходит небольшое кровотечение, что легко устранить. Пункция пазух носа помогает избавиться от болезни, но вмешательство не защищает от риска повторения болезни в среднесрочной или долгосрочной перспективе.
Неважно, какого характера патология — киста в левой гайморовой пазухе или киста в правой гайморовой пазухе, пункция бывает более эффективна, чем медикаментозное лечение. Но любая медицинская процедура, даже проводимая в условиях компетентности и безопасности в соответствии с текущими данными науки и действующим законом, может вызвать осложнения. Очень важно сообщить вашему хирургу свою историю аллергии на местные анестетики, чтобы избежать аллергической реакции во время анестезии. Наблюдают краткосрочное нарушение зрения после вмешательства.
Существуют ли эффективные методы профилактики?
На данный момент не существует методов предотвращения опухоли гайморовой пазухи. Необходимо не подвергаться воспалительным и инфекционным заболеванием носовой полости, которые служат причиной для образования болезни.
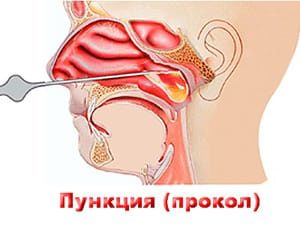
Многие люди до сих пор не знают, действительно ли необходимо проводить пункцию верхнечелюстной пазухи, при гайморите, а также насколько это больно и опасно. Сразу стоит сказать, что гайморит является очень неприятным заболеванием и при этом входит в список наиболее распространенных патологий во всем мире. Развиться он может у представителей всех возрастов, вне зависимости от пола. Во время этого заболевания происходит воспаление синуса и гайморовых пазух (или их еще называю верхнечелюстными). А в результате осложнения данного заболевания возникают кисты верхнечелюстных пазух.
Чаще всего появляется эта аномалия после простудных заболеваний, поэтому является осложнением. Проводят пункцию околоносовых пазух по причине того, что консервативная терапия часто не приносит должных результатов. Однако, большая часть людей очень боятся проводить подобные проколы. Здесь важно сказать, что страх развития осложнений при пункции верхнечелюстной пазухи не обоснованный.
Показания к пункции
Из-за того, что гайморит приводит к закупорке пазух, из них не происходит отток слизи. Подобная ситуация приводит к серьезным последствиям, которыми может стать попадание гнойных масс в мозг. Именно поэтому в большинстве случаев и необходима перфорация верхнечелюстной пазухи.
Такая процедура позволяет провести не только удаление скопившейся слизи и гноя внутри полости, но провести промывку носа, а также ввести туда необходимые лекарственные препараты.
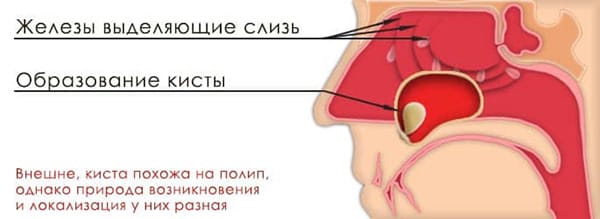
Встречаются также случаи, когда процедура прокола пазухи необходима для взятия образца находящегося там содержимого, чтобы поставить диагноз и назначить лечение. Но важно понимать, что назначить проведение подобной процедуры в компетенции только лечащего врача. При этом необходимость такой манипуляции может быть обусловлена только следующими ситуациями:
- Протекание гайморита дольше 2 недель без улучшений;
- В случае отсутствия эффекта от применяемого консервативного лечения;
- При длительной температуре выше 38 градусов;
- Если нет оттока гноя из пазух;
- При выявлении на снимке рентгена горизонтального уровня;
- При наличии сильный болевых ощущений в области носа, которые имеют распирающий, либо давящий характер;
- Если появляется неприятный запах из носа и рта.
Диагностика перед процедурой
Перед проведением пункции необходимо осуществить определенную подготовку. Это нужно для того, чтобы врач имел полную картину состояния носовых придатков. Поэтому применяются следующие варианты исследования:
- Рентген;
- Более точную картину позволяет увидеть КТ;
- Детям и беременным проводят УЗИ.
Осуществляют подобную процедуру в стационарных условиях, что особенно касается случаев с тяжелым течением заболевания и наличием иных хронических патологий. Если же недуг имеет неосложненную форму, то проведение процедуры возможно также и амбулаторно. До этого важно провести алергопробы на анестезию и применяемые лекарственные препараты.
Противопоказания
Также есть случаи, при которых прокол пазухи не проводится. К ним относится:
- Возраст младше 1 года, а также пожилые люди;
- Если присутствуют заболевания крови, вызывающие проблемы её свертываемости;
- В случае декомпенсированного диабета;
- При нарушении строения самих пазух;
- В случае наличия психологических заболеваний.
Подобную процедуру проводят только в крайних случаях, когда она действительно необходима, когда отказ от неё может привести к развитию серьезных проблем, таких, как:
- Менингит;
- Сепсис;
- Развитие тромбоза сосудов мозга;
- Наиболее легкой формой осложнения является переход острой формы в хроническую.
- Образуются кисты и полипы в верхнечелюстной пазухе.
Техника выполнения
Сразу стоит сказать, что пункция верхнечелюстной пазухи с введением лекарственных средств зачастую осуществляется ЛОР-врачом в условиях стационара и с использованием наркоза. Многие пациент перед этим испытывают очень сильный страх, из-за того, что не имеют ни малейшего представления об алгоритме данной процедуры. Она начинается с того, что врач на пинцет накручивает предварительно смоченный в анестезирующем средства вату. После этого он вводит её в пазуху, которую будут прокалывать. Необходимость этого обусловлена тем, чтобы обезболить необходимую область прокола. В этом случае пациент в процессе прокола просто не будет чувствовать никаких болевых ощущений. После начала действия наркоза, специальной иголкой производится сам прокол.
Далее происходит отсос находящегося в пораженной пазухе содержимого – гноя, который там скопился. В некоторых случаях может предусматриваться сбор этого гноя в необходимую емкость, после чего это отправляется на анализ.
Производить подобную процедуру должен только опытный врач. После удаления из носового пространства патологического содержимого, происходит промывка полости. Для этого может использоваться как шприц, так и специальная медицинская трубка. В последнем случае трубку могут оставить там до конца леченой терапии.

Процедура промывки осуществляется так:
- Сначала осуществляется промывка при помощи физраствора;
- Дальше его удаляю из полости пазухи;
- После этого проводится орошение пазух химотрипсином и опять же физраствором;
- Теперь пациента укладывают на тот бок, со стороны которого произведен прокол, где в таком положении он должен находиться порядка минуты;
- Последний этап заключается в очередном промывании, но уже исходя из необходимости — это может проводиться, солями натрия, йодинолом, либо же нистатином. Когда в качестве средства применяется йодинолом, то для дальнейшего лечения применение антибиотиков не требуется. Во всех иных случаях, в течение порядка 2 недель, будет назначен прием антибиотиков.

Многие боятся проводить подобную процедуру даже несмотря на её безболезненность. Это обусловлено распространенным мнением, что такое действие, после первого прокола, придется проводить дальше вновь и вновь, но это не так. Для того чтобы вылечить острый гайморит будет достаточно единожды приметь данную процедуру. А вот если заболевание будет иметь хроническую функцию, то на постоянность образования гноя в пазухах будет влиять не первый прокол, а большое количество иных факторов.
Стоит знать! Осложнения пункции – это очень редкое явление, появляющиеся зачастую из-за некорректно проведенной процедуры.
В том случае, когда лечение патологии не будет проводиться, то гарантировано появятся серьёзные последствия, а также осложнения. Некоторых пугают небольшие и временные осложнения, возникающие после проведения прокола. Таковыми может быть головная боль, которую можно устранить анальгетиками.
К тому же будет появляться ощущение хруста в пазухе, либо чувство наличия внутри постороннего предмета. Но подобные состояния быстро проходят и наступает облегчение. Предлагаем также ознакомиться с методами промывания носовых пазух, а также предлагаем к просмотру информационное видео о проколе носовых пазух.

![]()
Здравствуй сестра по несчастью, около 3-х недель назад "кололи гайморит", тоже киста. :D
ой, у вас всё гораздо серьёзнее было, вижу! но вы тоже, как и я, сторонник лечиться сразу и двигаете это в массы - это правильно! :) хотя все мы будем храбрецы, когда всё позади. Не болейте :)
Если бы, сначала решил отделаться "кукушкой", потом когда понял что не помогло, согласился на пункцию. :D В общем зря потерял почти месяц - от последней "кукушки", до повторного приёма и согласия на операцию. Нужно было сразу ложиться.
ну, в любом случае теперь всё хорошо, я надеюсь :) большое дело сделано)
главное - начать! вообще, и морально, и физически явно тяжелее, если какой-то курс процедур предстоит, а не один раз - и свободен. не болейте так больше с:
Мне пару лет назад кисту вырезали. Именно вырезали. Плюс еще сами пазухи расширяли. Угадайте, как? Правильно, разрезали и удаляли лишние участки. Но все это было под наркозом. А я на операцию ехал с широченной улыбкой. И ни капли боязни.
А вот бронхоскопию делать в свое время не хотел. Не потому что страшно. А потому что как-то не очень мне нравилось, что в бронхи через нос полезут. Как-то фу. Но оказалось лучше, чем я ожидал.
ничего себе, какой у вас богатый опыт! вот кому надо посты такие делать. я уверена, люди, которым предстоит подобное, не вылезают из интернета в поисках доказательств, что всё будет нормально и не опасно
Мне было достаточно мысли что я умру во сне. Типа нет времени на сожаления и все такое.
А насчет опыта. Уверен, тут есть люди, у которых за плечами операции и пострашнее. Гораздо интереснее было бы увидеть посты от тех, кто оперирует. Интересные, сложные случаи и так далее.
позвольте не согласиться :) гастроскопия это просто кошмар, мало того, что зонд может оцарапать пищевод и повредить голосовые связки, так ещё и рвотный этот рефлекс - для меня не просто неприятно, а вообще фобия, я думала, я умру, когда мне делали ФГДС, и больше я её делать пойду только при полной анестезии :D
ФГДС мне помогли пережить загубник, то, что я не жрал 15 часов и успокоительные команды врача.
я за вас искренне рада с: эта процедура действительно одна из самых мерзких.
Мне вот тоже прошлым летом из челюсти кисту удаляли, в общем то тоже ничего страшного, только стойкий запах запекающейся крови держится до вечера потом. и лицо на несколько дней опухает и болит, а так норм)
самое главное - это решиться пойти к врачу) потому что когда вроде не особо критическая ситуация - люди до последнего дома будут сидеть. а вы молодец, что справились с этим :) я бы, наверно, не проявила бы такую отвагу(
да! вот только когда действительно надо к врачу, хоть сколько себя убеждай, здравый смысл отходит на второй план и включается инстинкт самосохранения ))
Нет, ФГДС, это уж слишком, не для слабонервных, хотя еще круче ректороманоскопия))))))) Но это совсем сложно развидеть))))

я не фоткалась на гастроскопии, так что пугать людей не буду :D просто тоже есть чем поделиться, что поможет перенести менее болезненно такую процедуру)
для вас это просто, значит, вам повезло или вы не из пугливых) в моём случае этого было недостаточно.
Часть 3. Что такое бытовая химия и из чего она состоит. ПАВы
Все доброго утра, дня и вечера. Я продолжаю серию статей по разбору моющих средств. Если пропустили предыдущие, то велкам вниз. Там собрана вся подборка.
Наверное у каждого возникали мысли, а не вредит ли мне то, чем я пользуюсь? В том числе и про бытовую химию. Настоящий цикл постов поможет научиться грамотно выбирать синтетические моющие средства, отказаться от неприятной продукции и узнать как все действует.

Что такое ПАВ?
Синонимы -тензиды, сурфактанты. Интерпретируя название прямо - химические соединения, которые активны на поверхности.
Проявляют свою активность на границе раздела фаз - границы между- воздух/жидкость, вода/твердое. Для упрощения мы рассмотрим только разделение между маслом и водой.
Какие бывают поверхностно-активные вещества?
1. Анионные - наиболее распространенные. Считаются самыми неприятными, что не совсем верно. Правильное построение рецептуры в большинстве случаев гарантирует нивелирование опасностей.
2. Катионные - нечастовстречаемые. В основном такие ПАВы встречаются в дезинфицирующих, т.к. обладают неплохой активностью к патогенным бактериям. Характерно их содержание в кондиционерах, антистатиках.
3. Неионогенные - часто встречающиеся. Относятся к безопасным. Но и это не так. Огромное их семейство - этоксилаты, часто содержат остатки синтеза от предыдущих мономеров, имеющих отрицательные свойства. Здесь гарант безопасности - качество и ответственность производителя.
Как работают ПАВы?
А очень просто. Помните мы говорили о черте, разделяющей фазы?
Молекула тензида имеет два конца. Гидрофильный и гидрофобный.
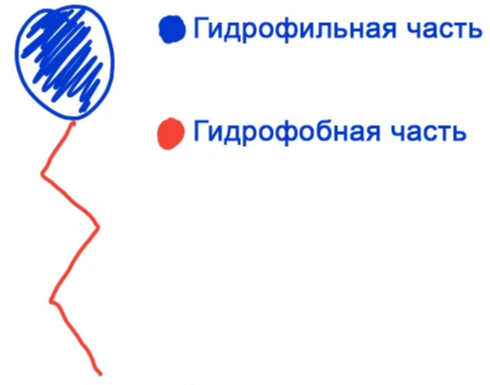
Попадая в масляное пятно она одним концом погружается в него, а другим в H2O. Так сказать ориентируется. По аналогии это выглядит, как поплавок, когда вы ловите рыбу. Их куча втыкается в загрязнение, и за счет ряда взаимодействий, отрывает мааааленький кусочек грязи.
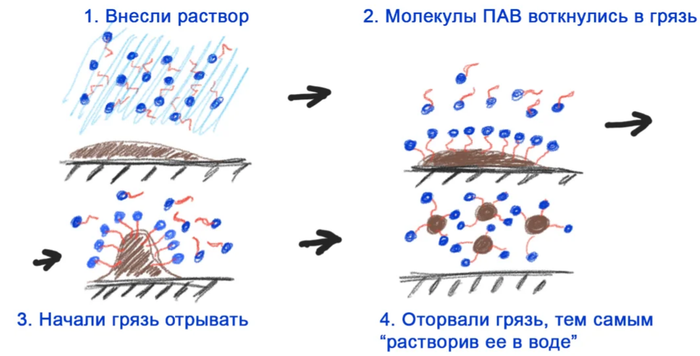
Далее этот кусок из-за наступления равновесия превращается в шар, утыканный по всей площади микрочастицами, обеспечивая растворение. Этот шарик называется мицеллой.
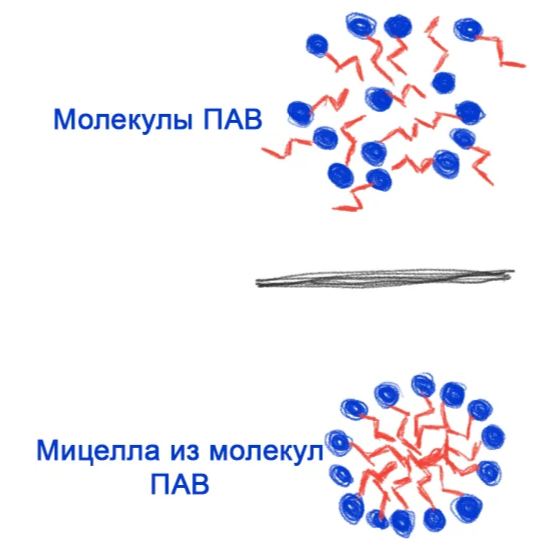
Конечно все слишком условно. В особенности про мицеллярные образования. Но для простого человека достаточно, чтобы понять принцип.
Какую возможную вредность скрывают в себе ПАВ?
Нет такой мишени, которой СМС наносили ущерб целенаправлено. Поверхностно-активные вещества - это обширная группа различных соединений, которые и не оказывают негативное влияния на здоровье, но бывают невероятно агрессивными.
А смеси вообще способны становится абсолютно безвредными, либо наоборот - увеличивать вред. Понимание, как все устроено, знание представителей даст возможность избегать потенциально нежелательных компонентов.
Т.к. это очень объемное количество информации, я все расскажу в других статьях. Будущие посты планируются уже про отдельные разновидности: анионные, катионные и неиногенные. Что они из себя представляют, чем опасны и почему так называются.
Статьи из серии состав бытовой химии:
Ну и как всегда ссылка на источник: Мой канал, где я рассказываю, что такое бытовая химия, как она работает и с чем едят. Также часто встречаемая рубрика - разбор составов. Где я ищу самые сбалансированные продукты по цена/эффективность/безопасность.
Будут очень приятны ваши комментарии, мнения и дополнения, если вдруг что упустил из-за упрощений.
![]()
Вот как бывает. Часть 4 и 5
Часть 4. Финал близок.
В результате всех прошлых событий одна фаллопиева труба была удалена, а вторая находилась в весьма плачевном состоянии и тоже претендовала на удаление. В такой ситуации шансы на самостоятельную беременность были ничтожны. Нет, мы пытались, но исход в целом был понятен – только ЭКО или его варианты. Однако я рассчитывала избежать очередной операции по удалению трубы, что было неразумно, ведь боли в животе не прошли. Я решила узнать мнение репродуктолога, чтобы понять, как быть, если планировать ЭКО.
В гинекологические отделения, в которых мне уже довелось побывать, возвращаться не хотелось – воспоминания о них были так себе. Я продолжала медлить, очень не хотелось переживать всё заново. Но многое в нашей жизни решает случай.
Выпала на мою долю командировка, в которой я познакомилась с врачом из специализированной гинекологической больницы. Тут-то меня и прорвало на все мои истории. У доктора, конечно, волосы на голове немного пошевелились в ходе моих рассказов, но зато она, наконец, дала мне объяснение того, что со мной происходило (и это почти год спустя!). Единственным объяснением кровотечению из сальника, возникшему через 2 недели после внематочной беременности, было неполное удаление эмбрионально-плацентарных тканей из брюшной полости. Неудалённый кусочек продолжил врастать в сальник и разорвал сосуд. Да, казуистическая редкость, и с такой версией остальные гинекологи были не согласны. Единственный их аргумент – если бы такое было возможно, то осложнения после операций по поводу внематочной беременности происходили бы слишком часто. Но оставим это на их совести. Кроме того, доктор заверила меня, что ни один врач в их больнице не проводит пункцию Дугласова пространства без наркоза. Я сразу влюбилась в эту больницу и её докторов, пусть даже заочно.
Врач рекомендовала мне сдать расширенный анализ на наличие хламидийной инфекции. Несмотря на то, что они в очередной раз оказались отрицательными, полностью исключить перенесенную в прошлом инфекцию нельзя, так что окончательно выяснить это не получится. Гинеколог пригласила меня прооперироваться в их больнице (всё по ОМС). Дала график приёма заведующей отделением, которая решает вопросы о госпитализации.
Уже на следующей неделе после возвращения из командировки я поехала на прием к заведующей. Та послушала мою историю, поудивлялась, вздохнула, что медикам всегда не везет, дала список анализов и назначила дату госпитализации. В итоге я была избавлена от этой злополучной трубы, которая, кстати, была совсем непроходимая. Оперировали лапароскопически. А ещё во время операции разделили спайки, образовавшиеся там за столько операций и кровотечений. Доктор, с которой я познакомилась в командировке, ассистировала на этой операции. Впечатления от больницы остались только положительные, спасибо врачам преогромное.
Когда приходила в себя после наркоза – очень захотелось общения! В итоге написала сообщения с рассказом о том, где я и что со мной, пятнадцати людям, большая часть из которых даже не подозревала о происходящем! А потом не помнила, что писала, и перечитывала с ужасом.
После операции случилось чудо – боли, беспокоившие меня почти год, прошли!! Я была совершенно счастлива и снова настроена на позитив.
Часть 5. Собственно колдовство.
Стало быть, осталась я без обеих маточных труб. В такой ситуации если планировать беременность, то только с помощью репродуктивных технологий – ЭКО и иже с ними. Не то, чтобы я страх как мечтала стать мамой, но 30-летие близилось, самостоятельная беременность была невозможна, муж был не против детей, бабушки вообще уже плешь проели, – в общем, стоило попробовать ЭКО. Не получится – ну что ж, я сделала всё что могла.
Шансы на успех я оценивала в 90%. До тех пор, пока не сделала гистероскопию – обязательное перед ЭКО исследование внутреннего слоя матки. В заключении написали: хронический неспецифический гипопластический эндометрит (не очень, в общем). Вероятность беременности в моей оценке упала до 50-60%.
Дальше пошла рутина – большой список обследований и анализов, едва умещавшийся на листе А4 с двух сторон, каждый со своим сроком годности. Пришлось немного понервничать, пока мы всё это собирали, но сделать это всё возможно. Правда, основная часть исследований просто не могла быть выполнена по ОМС, такая вот организация медицинской помощи. Зато был шанс провести за счет средств ОМС саму процедуру ЭКО. Когда квест по обследованиям был пройден, я подала документы на квоту в Минздрав. И напоследок мы с мужем махнули на море, дабы увеличить шансы на положительный результат, да и просто уже отдохнуть.
К нашему возвращению квота уже была одобрена, оставалось дождаться нужного дня и вступить в протокол ЭКО. Моим репродуктивным здоровьем занималась та же врач, с которой я виделась при первом обращении – логичная, конкретная, без сюсюканий и размусоливаний. Мне это нравилось.
На двенадцатый день цикла был назначен ответственный укол, который нужно было сделать в точное время, у нас это было 00:30. Он нужен был для окончательного созревания фолликулов перед тем, как их из меня извлекут. Извлекали их под УЗИ-контролем посредством пункции заднего свода влагалища – но слава богам. – уже под наркозом. Как же я была этому рада после стольких пункций без анестезии.
Пункция выпала на день всех влюблённых, романтично. Предварительно была беседа с анестезиологом, которому я сказала, что наркозы переношу хорошо, в том числе кетаминовый. Этим я её крайне удивила, сама она кетамин перенесла с кошмарными видениями: оперировавшая её бригада превратилась в злобных снеговиков, и потом она летала по страшным чёрным коридорам. Ну, посмеялись, что у меня крепкая нервная система (нет) и отправились в операционную.
Совсем забыла! В то время, пока меня пунктировали, совершалось не менее важное действо! Муж получал сперматозоиды! Правда, более физиологичным путём.
![]()
Вот как бывает. Часть 2 и 3
После выписки я чувствовала себя отлично. Правда, ощущала лёгкую неполноценность после потери органа (трубы-то одной лишилась), но в целом была рада, что жива и почти ничего не болит. Побереглась, посидела на больничном положенные 2 недели и вышла на работу. Денёк отработала, вечером встретилась с подружками за чашечкой пива, рассказала, где была. Поохали, посочувствовали, да и разбрелись по домам.
После операции снова чувствовала себя хорошо, из больницы отпустили даже пораньше. Грызла меня мысль, как же так, почему сальник кровил? Никогда о таком не слышала. Он наоборот служит в том числе для того, чтобы эти самые кровотечения останавливать. Не зря терзали меня сомнения, ой не зря. Однако жизнь шла своим чередом, самочувствие было хорошим, и всё плохое стало постепенно забываться.
Часть 3. Хворь неведомая.
Потом было тщательное наблюдение, анализ крови несколько раз в сутки, капельницы с кровоостанавливающим препаратом, обезболивающие уколы и строгий постельный режим. Двигаться было больно, так что я и не претендовала. Помочиться получилось с большим трудом, только когда надо мной нависла угроза в виде практикантки с катетером.
Гемоглобин держался на уровне, т.е. кровотечение остановилось, по УЗИ новой жидкости не наблюдалось, боли медленно уменьшались. Беспокоило только то, что в этот раз в живот никто не посмотрел, и причина кровотечения оставалась невыясненной. Начали нервничать родственники и знакомые, требовать от меня диагноза. И это логично, третий раз за полтора месяца внутреннее кровотечение, и только один раз из трёх ему было рациональное объяснение. Однако, по мнению заведующей отделением, ничего особенного со мной не происходило.
Сама же я ставила себе кучу необычайных диагнозов: болезнь Рандю-Ослера (аномалия сосудов), различные коагулопатии (нарушения свертываемости крови), да чего я только не придумывала. Всё-таки непонятно, как дальше жить, если в любой момент у тебя может закровить внутри живота. Муж тоже переживал, но шутил, что пора просто молнию в живот вшить, расстегнул – посмотрел, разобрался – застегнул.
В один момент на УЗИ нашли многокамерную кисту яичника. Моё состояние было расценено как перенесенная апоплексия (прим.: разрыв яичника при овуляции с кровотечением в брюшную полость), а киста была просто следствием.
Месяц постельного режима, и я выписана на работу. Умеренные боли в животе сохранялись и нервировали меня. Дело в том, что кровь из малого таза была удалена не полностью, и сгустку оставшейся там крови предстояло ещё рассасываться какое-то время. Однако после всех приключений, видеть гинекологов мне совершенно не хотелось. Ходила я только периодически на УЗИ, чтобы отслеживать ситуацию. Киста исчезла, кровь рассосалась, а вот на оставшейся трубе врач заподозрил гидросальпинкс. Это когда из трубы получается как бы мешочек, а внутри копится жидкость. И он тоже может болеть. А труба при этом вряд ли будет проходимой.
Параллельно посетила гематолога, чтобы исключить нарушения свертываемости крови. Он меня обследовал и дал заключение, что со стороны крови патологии нет, причина кровотечений – гинекологическая.
Тем временем прошло полгода с момента последней госпитализации. Аллергия на гинекологов поутихла, а вот боли в животе сохранялись. В связи с этим было принято решение продолжать эпопею. Новая гинеколог направила меня гистеросальпингографию (ГСГ) – проверка проходимости маточных труб (одной трубы в моём случае). Однако доктор, выполняющий ГСГ, взвесив все за и против, отказалась брать меня на обследование из-за высокого риска осложнений. Таким образом, мне была одна дорога – снова на лапароскопическую операцию. Чтобы вновь решиться на это, мне потребовалось время.
Читайте также:

