Цитогенетические исследования в диагностике лейкозов
Частое обнаружение изменений кариотипа в лейкозных клетках явилось предпосылками для дальнейшего прогресса в понимании патогенеза острого лейкоза, развития диагностических и прогностических моделей для различных вариантов острого лейкоза, оценки эффективности терапии и выявления раннего рецидива.
При остром лимфобластном лейкозе присутствие t(9;22), определяемое у 30% взрослых пациентов, t(4;ll), -7 или +8 (отмечаются нечасто) свидетельствуют о неблагоприятном прогнозе. Измененный кариотип наблюдается приблизительно у 80% больных острым миелобластным лейкозом. Выявление при ОМЛ t(15;17), t(8;21) и inv(16) прогностически благоприятно, в то время как +8, -5, del (5q), -7, del (7q), -20, +11, +13, inv (3) и вовлечение llq23 являются неблагоприятными признаками.
Определенные клинические варианты острого лейкоза, такие как М3, ассоциированы с t(15;17); миелоцитарный с созреванием — с t(8;21); острый миелобластный лейкоз с патологической костномозговой эозинофилией — с t(8;14); t(2;8); t(8;22) с inv (16) или del 16р; мегакариоцитарный — с t(l;22). Использование для лечения подофиллотоксинов или антрациклинов может привести к появлению транслокаций в течение 1-3 лет после завершения химиотерапии. После алкилирующих препаратов наиболее типично появление -5, -7 и комплексных хромосомных аномалий в течение 2-9 лет после завершения терапии.
Генетические особенности (цитогенетические и молекулярно-биологические), наряду с другими условиями (предшествующее лечение, миелодиспластический синдром (МДС) в анамнезе), существенно влияют на течение острого лейкоза, но далеко не всегда связаны с выделяемыми FAB-категориями. Недостатки FAB-классификации послужили причиной создания новой классификации, объединяющей генетические и клинические аспекты с морфологией, цитохимией и иммунофенотипом опухолей кроветворной системы. Работа по ее созданию была завершена в 1997 г. группой экспертов Европейской ассоциации гематопатологов и Общества гематопатологии.
Принятая ВОЗ-классификация более рациональна: каждая выделенная нозологическая форма имеет клиническое значение и может быть диагностирована патоморфологом.

Случаи с этими цитогенетическими нарушениями, но низким бластозом, относившиеся ранее к МДС, классифицируются как ОМЛ. Принято решение о включении в классификацию ВОЗ ОМЛ с мультилинейной дисплазией, ОМЛ с МДС в анамнезе и ОМЛ, связанного с проводившимся ранее лечением.
В 2001 г. в соответствии с решением комиссии ВОЗ сохранение FAB-терминологии и разделения острого лимфобластного лейкоза (ОЛЛ) на формы L1, 2 и 3 было признано нецелесообразным, так как прогностическая ценность морфологических вариантов L1 и L2, а также их корреляция с иммунофенотипом и цитогенетическими маркерами не очевидна, а форма L3 ОЛЛ является эквивалентом лимфомы Беркитта в фазе лейкемизации.








ЦИТОГЕНЕТИЧЕСКИЕ АНОМАЛИИ ПРИ ОСТРОМ ЛИМФОБЛАСТНОМ ЛЕЙКОЗЕ
Актуальность. В последнее время отмечается тенденция к росту злокачественной патологии, как взрослого населения, так и детей. В педиатрической онкологии острый лимфобластный лейкоз (ОЛЛ) является одним из самых распространённых заболеваний гемопоэтической ткани и составляет до 30% всех опухолей, до 75% всех гемобластозов [1]. Стандартный цитогенетический метод исследования является необходимым в проведении диагностики у пациента с подозрением на ОЛ. Выявление количественных и структурных изменений хромосом позволяет установить прогностическое значение данного заболевания.
Цель. Изучить структуру острых лейкозов, выявленных с помощью цитогенетического исследования и прогноз часто встречающихся цитогенетических нарушений при ОЛЛ.
Цитогенетический метод заключается в микрокопировании структуры хромосом и их количества на основании исследования клеток периферической крови . Под микроскопом могут обнаруживаться лишь хромосомные и геномные мутации. Данный метод исследования стали широко применять в генетике с 1956 года, когда шведские ученые Дж. Тийо и А. Леван предложили новый способ изучения хромосом, установив верный кариотип. Впервые прямая связь между конкретной хромосомной перестройкой и определенным типом злокачественно заболевания была установлена в 1960 году Новеллом и Хунгерфордом. Современный этап в применении цитогенетического метода связан с разработкой дифференциального окрашивания хромосом Т. Касперсоном в 1969 г. Это позволило расширить возможности цитогенетического анализа и точно идентифицировать хромосомы по характеру распределения в них окрашиваемых сегментов. Сейчас известно множество примеров хромосомных перестроек, которые определяют склонность к развитию онкологических заболеваний или являются самой причиной.
Стандартный цитогенетический метод входит в список обязательных диагностических процедур, проводимых у больных с подозрением на ОЛ. Кариотип пациента исследуется по клеткам периферической крови. Для того, чтобы считать кариотип достоверным, необходимо провести исследование не менее 20 метафаз. К основным типам генетических аномалий при ОЛЛ относятся количественные аномалии, т.е. нарушения плоидности, и структурные аномалии, к которым относятся транслокации, инверсии, делеции, дупликации и точковые мутации. К количественным хромосомным аномалиям относятся гипер- и гипоплоидия. Гиперплоидия характеризуется приобретением дополнительных хромосом с их увеличением больше 46 в одной клетке. Она обнаруживается в 5-15 % случаев ОЛЛ у взрослых, что снижает вероятность благоприятного прогноза, нежели при ОЛЛ у детей, когда гиперплоидность обнаруживается приблизительно в трети случаев. Гипоплоидия, наоборот, является следствием снижения количества хромосом меньше 46. Она обнаруживается в 2-8% случаев ОЛЛ и ассоциируется с неблагоприятным исходом [1]. Качественные (структурные) хромосомные аномалии при ОЛЛ обнаруживаются чаще. Хромосомные транслокации являются, как правило, первичными генетическими событиями, формирующимися на ранних этапах лейкемогенеза в то время как точковые мутации, делеции чаще оказываются вторичными аномалиями, приобретенными в результате клональной эволюции [4]. Структурные перестройки обычно представлены транслокациями. Идентифицировано более 30 неслучайных транслокаций. Cпецифические хромосомные перестройки являются независимыми диагностическими и прогностическими маркерами, и служат в выборе тактики терапии [1].
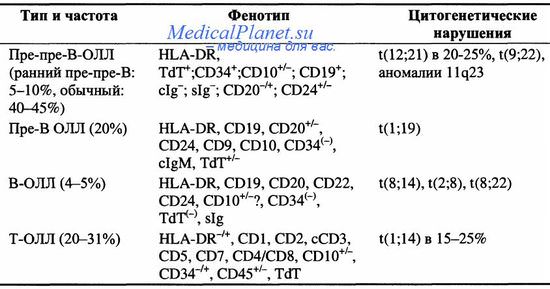
В таблице 1 приведён перечень основных молекулярно-генетических аномалий, которые были идентифицированы при ОЛЛ у взрослых и детей и используемых в настоящее время при молекулярной диагностике [1].
Распознавание лейкемии это довольно сложный процесс. Состоит из нескольких этапов. Сначала необходимо подтвердить наличие злокачественной болезни. Когда будет уверенность в том, что имеет место лейкемия, диагностику необходимо расширить.
Следующим этапом является определение конкретного типа и подтипа лейкемии и формы раковых клеток, из которых она происходит. Это необходимые данные, которые необходимо получить, чтобы начать эффективное лечение.
Симптомы лейкемии
Наиболее тяжелые и быстро нарастающие симптомы возникают в острых лейкозах. В основном, в это время появляются слабость, утомляемость, лихорадка, головная боль, головокружение, боли в костях и суставах, бактериальные и грибковые инфекции полости рта, легких, прямой кишки, а также кровотечения из различных частей тела: носа, слизистых оболочек полости рта, половых путей, желудочно-кишечного тракта.
Бласт в периферической крови.
У такого человека, врач во время исследования может почувствовать увеличенные лимфатические узлы, селезенку или печень. В таких случаях, сразу начинается предварительная диагностика лейкемии, так как задержка начала лечения, может быстро привести к смерти.
Случайный диагноз лейкемии
Это странно, но почти половина случаев хронической лейкемии выявляется случайно. Это связано с тем, что симптомы слабо выражены или их вообще нет. Кроме того, если проблемы развиваются медленно, мы к ним привыкаем и не замечают их присутствия. К тому же хронический тип лейкемии чаще встречается у людей старшего возраста, которые свои симптомы связывают со старостью.
К наиболее распространенным симптомам хронической лейкемией относится слабость, утомляемость, головная боль, головокружение, увеличение лимфатических узлов (гораздо чаще, чем при острых), печени, селезенки. В таких случаях, лейкемия выявляется случайно, при контрольных исследованиях крови (морфология).
Общий анализ крови в диагностике лейкемии
При подозрении на лейкемию первыми исследованиями, которые необходимо выполнить являются морфология мазка крови. Клетки крови, должны быть тщательно просмотрены и подсчитаны сотрудниками лаборатории. Составленный предварительный отчет с помощью компьютера не так точен. Компьютер относит клетки к различным группам исключительно на основании их размера, что часто бывает обманчивым. Человек делает это на основании внешнего вида всех элементов клетки.
В зависимости от типа лейкемии в крови происходят различные нарушения.
При острой миелоидной лейкемии наблюдается, как правило, большее количество лейкоцитов, однако нейтрофилов (крупнейшая популяция лейкоцитов) значительно мало. Кроме того, отмечается анемия и тромбоцитопения.
Благодаря исследованию мазка крови можно увидеть, что большинство лейкоцитов это бласты (незрелые клетки), более 20-95% всех лейкоцитов.
При острой лимфобластной лейкемии морфология выглядит немного по-другому. Как правило, обнаруживается очень много лейкоцитов, остальные параметры крови такие же, как и при миелоидной. В мазке обнаруживаются лимфобласты.
Хроническая миелоидная лейкемия имеет очень характерную морфологию. Часто именно на ее основе случайно распознается болезнь.
Всегда обнаруживается большое или очень большое количество лейкоцитов, среди которых преобладают нейтрофилы. В мазке обнаруживается до 10% бластов, происходящих из разных линий развития клеток крови.
Хронический лимфолейкоз определяется большим количеством лимфоцитов. Чаще всего это зрелые лимфоциты B. Очень часто на этом основании при отсутствии каких-либо других симптомов, диагностируют хронический лимфолейкоз. Кроме того, иногда отмечается анемия и тромбоцитопения.
Диагностика лейкемии
Проведение подробной и хорошо структурированной диагностики особенно важно при острых лейкемиях. От появления первых симптомов лейкемии до осуществления лечения остается очень мало времени. Если не лечить острую лейкемию, то уже в течение нескольких недель с момента появления заболевания оно может привести к смерти.
Для диагностики лейкемии (особенно острой) используют следующие методы: общие исследования, необходимые для установления диагноза, дополнительные исследования, а также исследования для определения прогноза заболевания.
Отдельные группы тестов могут сочетаться между собой, так как с помощью одного метода можно, например, определить диагноз и прогноз.
Первые симптомы лейкемии нельзя игнорировать. При возникновении симптомов, указывающих на лейкемию, врач сначала назначает общие исследования. Благодаря им становится понятно, что является ли причиной лейкемия или другая болезнь.
К общим исследованиям относятся, прежде всего, предметное обследование проводимое врачом. Кроме того, выполняется морфология крови, исследование системы свертывания, биохимия крови, общий анализ мочи.
В случае лейкемии, решающие значение имеют специфические отклонения (разные для каждого вида заболевания) в крови. Довольно часто встречаются отклонения в системе свертывания крови. Это заставляет врача расширить диагностику с целью на подтверждения диагноза и определение типа лейкемии и злокачественных клеток.
Обязательны для всех больных с диагнозом лейкоза, полученном при общих исследованиях. Если ранее Вам не сделали морфологию крови вручную (квалифицированный сотрудник лаборатории оценивает клетки крови под микроскопом), это должно быть первым подтверждающим исследованием.
Затем проводятся специализированные исследования. Необходимо проведение биопсии костного мозга. Обычно достаточно менее инвазивной биопсии костного мозга, без загрузки фрагментов кости. Полученный таким образом материал подвергается дальнейшим исследованиям: иммунофенотип, цитогенетические и молекулярные исследования.
В повседневной клинической практике прогноз человека на выздоровление оценивается на основе общих и подтверждающих исследований и оценке общего состояния. Одним словом, для того, чтобы получить отнести пациента к группе риска, необходимо объединить результаты лабораторных исследований с клиническими симптомами и медицинским обследованием.
Это группа исследований, предназначенных для оценки общего состояния больного. С их помощью проверяет, как работают отдельные органы и нет ли других сопутствующих заболеваний, не связанных с лейкозом. Другие хронические заболевания, такие как ВИЧ или вирусный гепатит, могут затруднить лечение лейкемии.
Все инфекции у больных лейкемией, протекают тяжелее и их необходимо сразу же лечить сильными средствами. Кроме того, у женщин, всегда нужно выполнить тест на беременность. Беременность оказывает существенное влияние на выбор терапии.
Диагностика лейкозов может осуществляться при использовании различных методов. Выделяют следующие способы диагностики лейкозов:
E гематологическое исследование (анализ крови, пунктата костного мозга);
E гистологическое исследование крыла подвздошной кости (трепанобиопсия);
E иммунологическое исследование (с помощью флюоресциирующих моноклональных антител);
E цитогенетическое исследование (например, выявление филадельфийской хромосомы при хроническом миелолейкозе);
E цитохимическое исследование (выявление кислой фосфатазы, миелопероксидазы, эстеразы и других ферментов).
Гематологическое исследование
При анализе крови подозрение на лейкоз может возникнуть при:наличии в периферической крови бластов, анемии, изменении количества лейкоцитов, нейтропении, лимфоцитозе, тромбоцитопении.
Пункция костного мозга. При многих заболеваниях кроветворных органов изучение клеточного состава костного мозга имеет большое диагностическое значение и служит важным дополнением к результатам, полученным при исследовании гистологического состава крови.Значение его заключается в том, что дегенеративные изменения форменных элементов крови, усиленная регенерация, различного рода нарушения нормального эритропоэза, лейкопоэза нередко в костном мозгу проявляются раньше и в более ясной форме, чем в крови. После просмотра мазков подсчитывается миелограмма – процентное содержание различных клеток костного мозга. Вычисляется лейко-эритробластическое отношение – отношение суммы клеток лейкоцитарного ряда к сумме клеток эритроцитарного ряда. В норме оно равно 2,5:1- 4:1. При лейкозах лейко-эритробластическое отношение увеличивается.
Методика стернальной пункции.Пункцию проводят в процедурном кабинете с соблюдением правил асептики. Используют иглу Кассирского с предохранительным щитком-ограничителем и шприц на 10-20 мл. Игла и шприц должны быть стерильны и высушены спиртом и эфиром.
У взрослых пунктируют чаще грудину (рукоятку или на уровне третьего-четвертого межреберья) по средней линии. Можно пунктировать подвздошную кость, ребра. У детей пунктируют подвздошную кость, пяточную, нижний эпифиз бедренной кости, грудину.
Иглу вводят быстрым движением в костно-мозговой канал. После извлечения мандрена на иглу насаживают шприц и аспирируют костный мозг. Полученный материал переносят на стекло с луночкой или часовое стекло. Пунктат слегка перемешивают стеклянной палочкой. Учитывая быструю коагуляцию пунктата, все дальнейшие манипуляции делают быстро. Из капель пунктата готовят тонкие мазки обычным образом.
В редких случаях производится пункция лимфатического узла. Микроскопическое исследование приготовленного из пунктата и окрашенного обычным способом мазка позволяет иногда получить более детальное представление о характере кроветворения в лимфатической системе.
Следует отметить, что острый лейкоз наиболее часто протекает на фоне умеренного лейкоцитоза или лейкопении, тогда как хронический миело- и лимфолейкоз обычно сопровождаются очень высоким лейкоцитозом. При анализе миелограммы у больных с лейкозами обращает на себя внимание увеличение содержания бластных форм более 5% с различной морфологией, лимфоцитозом, отсутствием мегакариоцитов (за исключением острого мегакариобластного лейкоза).
Иммунологическая диагностика (иммунофенотипирование бластов). В диагностике лейкоза на современном этапе большое значение имеет метод проточной цитометрии. Это автоматизированная методика, суть которой состоит в том, что клетки крови обрабатывают моноклональными антителами с присоединённой флюоресцентной меткой и направляют с потоком жидкости в капилляр, освещенный лазером. Измерение интенсивности флюоресценции отдельных клеток, проходящих через лазерный пучок, позволяет оценить количество экспрессируемых ими антигенов (СD-антигенов или кластеров дифференцировки). Этот метод позволяет точно диагностировать тип лейкоза, что важно для определения схем лечения.
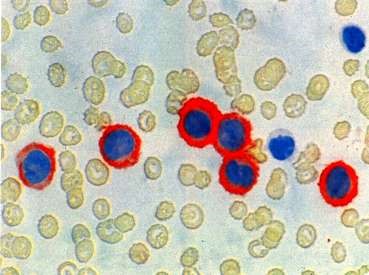
Иммунологическая диагностика лейкозов: наличие светящегося ореола вокруг лейкоцитов – следствие взаимодействия моноклонального антитела, меченного флюоресцирующей меткой, с антигеном, к которому данное антитело специфично
Цитогенетическая диагностика позволяет выявить геномные и хромосомные мутации – изменение количества хромосом (транслокации, делеции и др.) либо их качества. Хромосомные аномалии отмечаются у 80-90% пациентов с острым миелобластным лейкозом и хроническим миелолейкозом и у 50% больных – с хроническим лимфолейкозом.
Цитохимическая диагностика заключается в определении специфических для различных видов лейкозных клеток ферментов и включений.
Терапия лейкозов проводится в условиях гематологического или онкологического отделений и включает химиотерапию, лучевую терапию и иммунотерапию.
Специфическая химиотерапия направлена на достижение и закрепление ремиссии заболевания. Она состоит из нескольких этапов, различна для разных видов лейкозови проводится по стандартным схемам. Для борьбы с инфекциями, интоксикациями применяют сопроводительную терапию (антибиотики широкого спектра действия и др. противомикробные средства, стимуляторы лейкопоэза). При угрожающей тромбоцитопении, тяжелой анемии, нарушениях свертывания крови применяют заместительную терапию (эритроцитарная масса, тромбоцитарная масса или тромбоконцентрат, трансплантация стволовых клеток крови или костного мозга).
Прогноз. У 95% детей с ОЛЛ и 60-70% детей – с ОМЛ наступает ремиссия. Клиническая ремиссия – сохранение гематологических изменений при отсутствии клинических проявлений. Клинико-гематологическая ремиссия – отсутствие лабораторных и клинических признаков заболевания. Цитогенетическая ремиссия – отсутствие цитогенетических нарушений, определяемых до начала терапии.
О полном выздоровлении говорят при отсутствии рецидива в течение 5 лет после завершения полного курса терапии.
Хронические формы лейкозов труднее поддаются лечению. Средняя продолжительность жизни при проведении химиотерапии составляет 3-5 лет.
Дата добавления: 2018-08-06 ; просмотров: 715 ;
ОСТРЫЙ ЛЕЙКОЗ
Острый лейкоз
Острый лейкоз ( лейкемия) - злокачественная пролиферация кроветворных клеток, возникающая вследствие соматической мутации в одной стволовой клетке, потомки которой формируют лейкемический клон. Необходимым условием развития лейкемического клона является расстройство процессов клеточной дифференцировки и пролиферации с накоплением незрелых форм кроветворных клеток.
Это гетерогенная группа состояний, которые различаются по этиологии, патогенезу, клинической манифестации, ответу на терапию и прогнозу
Эпидемиология:Взрослые – 3-5 случаев на 100 тыс населения в год.
Два пика заболеваемости – 5-15 лет, 55-70 лет.
Особенности патогенеза острых лейкозов
1. Бластная инфильтрация кроветворных и других органов.
Ø Первая манифестация острого лейкоза наблюдается при накоплении бластных клеток более 1012 (1,5 кг опухоли). Обусловлена способностью лейкозных клеток к большему числу митозов, чем здоровые клетки, так как они не созревают и в них не накапливаются вещества, прекращающие синтез ДНК. Утрачивается способность к апоптозу.
2. Угнетение нормальных ростков кроветворения
Ø лейкозные клетки выделяют ингибиторы, действующие на сохранившиеся нормальные клетки
Ø выделяют положительные стимуляторы, воздействующие на лейкозные клетки
Ø торможение по принципу обратной связи
Ø механическое вытеснение
Клинические проявления острых лейкозов
Клиника разнообразна и неспецифична. Наиболее часто первым проявлением является кровоточивость.
Клиника определяется тремя группами факторов:
1. степень угнетения нормальных ростков кроветворения: анемия, грануло- и тромбоцитопения.
2. локализация лейкозных инфильтратов
3. интоксикация, часто параллельно связана с уровнем мочевой кислоты.
Лабораторные показатели при острых лейкозах
Периферическая кровь:
Ø Анемия нормо- или макроцитарная (реже)
Ø Лейкоциты в большинстве случаев (50-79%) увеличены в разной степени – 10-500х109/л. В формуле – бласты. По морфологии в ряде случаев лейкозные бласты могут не отличаться от нормальных бластов КМ, но в большинстве случаев характеризуются полиморфизмом, атипией (уродливая форма ядер, отсутствие и увеличение ядрышек, наличие зернистости, вакуолизация). Бластные клетки хорошо видны только в тонких мазках.
Ø Лейкемическое зияние (бласты встречаются параллельно со зрелыми клетками.
Острый лейкоз с лейкоцитозом и бластами в периферической крови называется лейкемическим.
В 30-50% случаев количество лейкоцитов в норме или снижено и бласты в формуле отсутствуют или единичны – это алейкемическая стадия. Считают, что ее проходят практически все больные, но не у всех выявляем.
Ø Тромбоцитопения различной степени
Ø Ретикулоциты снижены или в норме( реже).
Биохимия увеличено содержание мочевой кислоты в сыворотке и моче.
Особенности КМ у больных острым лейкозом
Костный мозг: тотальная бластная гиперплазия. Если присутствуют клетки эритроидного и/или гранулоцитарного рядов, то они обычно с дегенеративными изменениями. Часто видна мегалобластоидность нормобластов или типичные мегалобласты (за счет дефицита потребления фолиевой кислоты и потери клетками способности к усвоению ФВ). Мегакариоциты снижены.
Международный порог диагностики ОЛ – 30% и более бластов в КМ.
Пунктаты КМ должны храниться в течение 5 лет после смерти больного ОЛ.
Клинические стадии – периоды острого лейкоза
ª Развернутая (первая атака)
ª Полная ремиссия
ª Частичная ремиссия
Особенности различных клинических стадий ОЛ
1. Развернутая стадия - время от установления д-за до эффекта лечения.
2. Полная ремиссия. Основные критерии – нормализация самочувствия, отсутствие признаков роста опухоли. Кровь: Нв ≥ 110 г/л, тромбоциты ≥ 100х109 /л, бластов нет, КМ – бластов не более 5%, бласты+лимфоидные клетки не более 30%.
3. Выздоровление - полная ремиссия, длящаяся более 5 лет.
4. Частичная ремиссия - разные состояния клинического и гематологического улучшения.
5. Рецидив: ухудшение клинического состояния и гематологических показателей – снижение Нв, тромбоцитов, увеличение лейкоцитов за счет бластов, образование экстрамедуллярных очагов кроветворения (нейролейкоз, гепатит, орхит и др.)
6. Терминальная стадия - тяжелое состояние, инфекции, кровоточивость, ↓↓тромбоцитов, эритроцитов на фоне активного лечения.
Дифференциальная диагностика ОЛ
1. Агранулоцитоз в начале выздоровления
2. Апластическая анемия (с алейкемической стадией острого лейкоза).
3. Инфекционный мононуклеоз.
Международная классификация острых лейкозов (ФАБ).
Основной принцип— характеристика доминирующей популяции лейкемических клеток на основании морфоцитохимических критериев.
I. Острые нелимфобластные лейкозы
II. Острые лимфобластные лейкозы
III. Миелодиспластический синдром.
М1 – острый миелолейкоз без вызревания
М2 – ОМЛ с вызреванием
М3 – Острый промиелолейкоз
М4 – острый миеломонолейкоз
М5 – острый монобластный лейкоз
М6 – острый эритромиелоз
М7 – острый мегакариолейкоз (редкий(
М0 – острый недифференцированноклеточный лейкоз.
Варианты II: L1-, L2, L3
Современная диагностика острых лейкозов
Это определение направленности и степени дифференцировки лейкемических клеток
Ø Морфологические исследования крови и костного мозга
Ø Цитохимические исследования
Ø Цитогенетические исследования
Ø Молекулярно-биологические исследования
Обязательные цитохимические реакции в диагностике лейкозов
1. Выявление миелопероксидазы (положительна в виде золотисто-желтых гранул в цитоплазме гранулоцитов, начиная с миелобластов и части моноцитов, отрицательна – у лимфоидных клеток)
2. Реакция на липиды с черным суданом В (положительна – черные или серые гранулы в цитоплазме гранулоцитов и моноцитов, отрицательна – у лимфоидных клеток)
3. Реакция на неспецифическую эстеразу (положительна в виде серовато-коричневых гранул в цитоплазме моноцитов, начиная с монобластов).
4. Реакция на гликоген с реактивом ШИФ (PAS, ШИК) (положительна – в виде диффузного малиново-сиреневого окрашивания в цитоплазме гранулоцитов и моноцитов, положительна в виде красновато-фиолетовых и синефиолетовых крупных гранул в цитоплазме лимфоцитов)
Особенности различных вариантов ОНЛЛ
М1 и М2 – наиболее частая форма у взрослых (60% от всех острых лейкозов взрослых). Бласты крупные и средние, ядерно:цитоплазматическое соотношение 1:1 (или высокое). Структура хроматина нежно-сетчатая, могут быть мелкие ядрышки, цитоплазма голубая без гранул (у М1) или с зернистостью и в 30% палочки Ауэра (у М2). При ОМЛ могут встречаться единичные созревающие гранулоциты (миело, метамиело), то есть нет абсолютного зияния (чаще при М2). Цитохимия – пероксидаза+, липиды+, гликоген + в диффузной форме, эстераза-.

Лейкемия – распространенное заболевание онкологического характера, которое проявляется наличием в крови злокачественных клеток.
В данном случае большое значение имеет диагностика лейкозов, только в таком случае можно начать эффективное лечение, которое сможет спасти жизнь человеку.
Как обнаружить патологию, какие анализы необходимо для этого сдать? Давайте постараемся разобраться с этим более детально.
Определение лейкоза
В том случае, если имеется подозрение на рак крови, также, как и при любом другом заболевании, рекомендуется пройти все диагностические меры, благодаря которым можно точно определить диагноз и назначить эффективное лечение заболевания. Только проведение тщательной дифференциальной диагностики, дает возможность распознать заболевание на начальной стадии, в то время, когда есть возможность начать эффективное лечение и справиться с проблемой.
Рекомендуется обращаться к врачу при обнаружении любых изменений в собственном организме. Необходимо понимать, что выявленное на ранней стадии заболевание может быть вылечено. При запущенных стадиях заболевания существует вероятность летального исхода.
Виды лейкемии
Проведенная диагностика лейкоза дает возможность распознать виды онкологического процесса, так как определенная разновидность рака нуждается в индивидуальном варианте лечения.
На данный момент существует четыре вида рака крови:
- лимфобластный острый лейкоз –отличается наличием большого числа лейкоцитов, имеющих повреждение. Белокровие такого типа в большинстве случаев встречается у подростков и детей, особенно подвержены маленькие детки возрастом до шести лет. Их процент является самым большим в соотношении всех больных. Если была выявлена острая лимфобластная лейкемия, должно быть назначено лечение, эффективность которого будет напрямую зависеть от своевременного выявления заболевания;
- химфобластный хронический лейкоз в отличии от острой формы может длительное время развиваться, не проявляя себя никаким образом. В зависимости от преобладания того или иного вида лейкоцитов выявляют В-лейкоз и Т-лейкоз. Обычно такой рак крови определяется у людей после 60 лет, в большей степени это относится к мужчинам;
- миелолейный острый лейкоз отличается наличием большого количества миелоидных, незрелых клеток в крови и костном мозге. В большинстве случаев заболевание наблюдается у взрослых. У детей такую форму онкологии удается диагностировать только в 15% всех случаев. У больного наблюдается повышенная чувствительность к различным заболеваниям инфекционного типа, возникающим в результате сниженного иммунитета;
- диагноз лейкоз ставится при наличии миелолекоза хронической формы. Его развитие происходит крайне медленно из гранулоцитных зрелых клеток. На ранних стадиях у больного как правило отсутствуют какие-либо проявления болезни. В большинстве случаев хроническая форма данного заболевания определяется именно в рамках профилактического осмотра либо при лечении других видов болезни.
Лабораторная диагностика

Говоря о том, как выявить лейкоз, то в первую очередь следует отнести такой метод, как лабораторные исследования.
Благодаря проведению обширного анализа крови можно сразу выявить наличие большого количества лейкоцитов и пониженное число эритроцитов и тромбоцитов, что говорить о развитии онкологического процесса.
После того как были найдены подозрения на острый, хронический лимфобластный либо миелоидный лейкоз, необходимо также пройти некоторые дополнительные исследования.
Чтобы подтвердить выявленный онкологический процесс рекомендуется пройти морфологическое исследование, хромосомный и генный анализы, о каждом из которых хочется рассказать более детально:
- Цитогенетический анализ дает возможность определить наличие в организме атипичных хромосом, определяя при этом какого вида лейкемия. Для проведения диагностики необходимо взять клетки из лимфатических узлов, крови и костного мозга. К примеру, если во время обследования были выявлены филадельфийские хромосомы, то это свидетельствует о том, что у больного хроническая форма миелолейкоза.
- Иммунофенотепирование – обследование, основывающееся на реакции антител с антигенами. При помощи определенного вещества антигена, в который помещают клетки и при наличии среди них раковых они приобретают уникальную метку. С ее помощью можно определить острый или хронический лимфобластный рак крови и миелоидный. Благодаря такой методики можно поставить точный диагноз, на основе которого будет назначено эффективное лечение.
- Определить рак крови можно при помощи пункции, которая берется с помощью специальной тонкой игры из костей, которые мышечной тканью покрыты меньше всего. В большинстве случаев это гости грудины. Благодаря такой методики появляется возможность определить наличие у больного острого или хронического лейкоза, подтвердить правильность поставленного диагноза, определить к какому цитогенетическому и морфологическому типу лейкоза причисляются данные поврежденные клетки. Кроме того, благодаря данному исследованию можно определить чувствительность к препаратам химиотерапии.
- Миелограмма дает возможность посмотреть соотношение злокачественных и здоровых клеток, тем самым провести оценку степени распространения заболевания. В том случае, если количество бластных клеток превышает 5%, то это указывает на наличие у больного заболевания. В данном случае обнаруженный рак должен подвергаться незамедлительному лечению.
- Цитохимическое исследование – методика является незаменимой при необходимости определения острых форм различного лейкоза. Благодаря ему можно выделить специфические ферменты. К примеру, лимфолабная острая лейкемия отличается наличием положительной реакции ШИК на гликоген и отрицательную на липиды. А вот у хронического типа заболевания показатели совершенно другие.
Инструментальная диагностика
Диагностика рака крови может определяться не только в результате лабораторных исследований, также врачи прибегают к инструментальным методам, которые являются не менее эффективными в данном случае.
Компьютерная томография является одним из способов определить рак крови, который дает метастазы в лимфатические узлы и отдельные органы. Такой вариант рекомендуется использовать с целью определения общего распространения ракового процесса по организму.
Если у человека есть такой симптом, как регулярный, непреходящий кашель, при этом могут наблюдаться выделения мокроты с кровью, то больному назначают рентгенографию грудной клетки. Благодаря проведению рентгена можно определить наличие возможных изменений в области легких, наличия в них инфекционных заболеваний и вторичных очагов.
Проведение магнитно-резонансной томограммы рекомендуется при наличии у больного таких симптомов:
- проблемы со зрением;
- онемение определенных частей тела;
- спутанность сознания;
- головокружение.
Благодаря проведения такого анализа можно определить рак крови, так как при нем могут наблюдаться распространения злокачественного процесса в головной мозг.
Только в случае своевременной диагностики можно выявить наличие болезни на начальной стадии, а также развитие метастазов. По этой причине не следует ни в коем случае пренебрегать своим здоровьем, ведь лечение рака на поздних стадиях даже сегодня остается невозможным.
Также при постановке диагноза больным рекомендуется пройти такую процедуру, как биопсия. Она необходима для опровержения или подтверждения наличия в лимфатических узлах и остальных органах клеток рака.
Если имеет место быть лейкоз диагностика является крайне важным мероприятием в выявлении конкретной формы заболевания. Благодаря проводимой диагностики можно определить вид онкологии, позволяя назначить для каждого больного индивидуальное, наиболее эффективное в его случае лечение.
Лечение лейкемии
После того как были выявлены первые признаки онкологического процесса благодаря проведению всех необходимых исследований и постановки диагноза, врач должен назначить эффективное лечение. Химиотерапия является одним из наиболее эффективных средств при лечении лейкоза, как в острой, так и в хронической форме.
Основной принцип методики заключается в воздействии на клетки рак сильнодействующих химиотерапевтических препаратов, благодаря которым можно замедлить их рост, процесс деления или даже полностью уничтожить.
Первоначальный курс лечения с помощью химиотерапии проводится в три этапа:
- индукция;
- консолидация;
- поддерживание.
За первый этап проведения такого лечения обычно удается уничтожить около 99.9 всех раковых клеток, что дает возможность достигнуть ремиссии больного. Однако нужно понимать, что в организме больного все еще находятся поврежденные лейкоциты.
Далее необходимо переходить к консолидации, продолжительность которой от одного до двух месяцев. Окончательным этапом является поддерживающая химиотерапия, которая проводится на протяжении двух лет, до момента полного уничтожения всех раковых клеток. Последний этап лечения дает возможность полного выздоровления.
Лекарственные препараты могут вводиться в организм разными путями, только лечащий врач выбирает каким именно, в зависимости от конкретной ситуации:
- через катетер;
- уколов в вену;
- перорально;
- через резервуар Оммайя;
- регионально (ввод через артерию, непосредственно в место наличия опухоли);
- интрактеально (ввод лекарства в позвоночник).
Одним из наиболее современных разновидностей химиотерапии, которая во многих клиниках пользуется большой популярностью – это целевая (таргетная) терапия.
Для такого вида лечения необходимо в индивидуальном порядке подбирать лекарственные препараты для каждого конкретного больного, позволяя достигнуть максимального воздействия на генно-молекулярные, видоизмененные клетки. При этом здоровые ткани пациента сохраняются невредимыми.
Также следует отметить, что кроме химиотерапии могут применяться и другие варианты лечения.
В некоторых случаях больному может быть назначено оперативное вмешательство. Его главной целью является пересадка костного мозга. Такой способ лечения отличается высокой ценой, наличие донора и высокого профессионализма врачей.
Лучевая терапия. Принцип данной методики кроется в оказании воздействия радиоактивным излучением, главной целью которого будет уничтожение возможных микрометостаз, после окончания терапии.
Моноклональная терапия

Эта методика лечения онкологии является относительно новой, в ее основе лежит воздействие моноклональных антител на антигены раковых клеток.
Благодаря такой методики имеются высокие шансы справиться с заболеванием, однако, как и в ряде приведенных выше способов терапии нужно отметить, что проводить ее лучше в сочетании с химиотерапией, так как в этом случае можно достигнуть максимально результативного эффекта.
В любом случае назначение любого вида лечения должно проводиться только под контролем врача.
Вывод
Главные задачи диагностических мер заключаются в ее своевременности и постановке правильного диагноза. Только диагностика на ранних стадиях может быть залогом своевременного лечения и как следствие, достижении у больного ремиссии и полного выздоровления.
Если вы наблюдаете какие-либо изменения не характерные для своего организма, то рекомендуем срочно обратиться в медицинское учреждение. Сдача элементарного анализа крови позволит предостеречь распространение осложнений и такие коварные заболевания, как миелоидный и лимфобластный лейкоз. Берегите свое здоровье!
Читайте также:

