Что такое киста диафрагмы симптомы
Истинные кисты диафрагмы, как правило, являются врожденными и имеют целомическое происхождение.
Наиболее часто встречаются дермоидные и мезотелиальные кисты, реже бронхогенные. Последние развиваются из легочной ткани в результате отшнуровки на этапе формирования грудобрюшной перегородки. Казуистический случай представляют лимфогенные кисты диафрагмы, которые обязаны своим происхождением кистозно-измененной лимфангиоме. Природа ложных кист диафрагмы, не имеющих эпителиальной выстилки, не всегда бывает ясна. Часто это посттравматические кисты, возникшие в процессе лизиса гематомы.
Хирургии диафрагмы посвящены многочисленные работы. Вместе с тем даже в специализированных клиниках имеется небольшой опыт диагностики и хирургического лечения кистозных образований диафрагмы. Так, по данным Б.В. Петровского, к 1966 г. в мировой литературе описано 38 наблюдений кистозных поражений диафрагмы, а уже в 1970 г. упоминается о 17 пациентах, описанных в отечественных публикациях. Исследователи располагали опытом лечения 8 больных с кистой диафрагмы, что составило 1,6% всех обследованных с различными (доброкачественными и злокачественными) заболеваниями грудной полости в возрасте от 22 до 43 лет (в среднем 31 год).
Симптомы
Небольшой коллективный опыт не дает возможности установить разнообразие клинических проявлений заболевания. Обычно заболевание протекает бессимптомно и является случайной находкой во время ультразвукового или рентгенологического исследования брюшной полости. Вероятно, клинические проявления заболевания зависят от размера кисты, а также ее локализации (грудная или брюшная полость). Наиболее характерный симптом заболевания — боль в верхних отделах живота (эпигастральной области или в одном из подреберий), зачастую связанная с физическими нагрузками. Несколько реже пациенты предъявляют жалобы на чувство дискомфорта в подреберье, боль в грудной клетке, кашель, одышку, учащенное сердцебиение. Вместе с тем мезотелиальные кисты диафрагмы могут иметь необычные проявления.
Диагностика кисты диафрагмы
Диагностика кистозных образований диафрагмы крайне трудна. Практически у половины пациентов отсутствуют клинические проявления заболевания. Новый этап распознавания этого страдания приходится на период внедрения в широкую практику таких методов, как ультразвуковое и компьютерно-томографическое исследования. Именно эти методы диагностики позволяют выявлять кистозные образования диафрагмы на ранних стадиях заболевания, когда диаметр их не превышает нескольких сантиметров.
При локализации кистозных образований в правом куполе диафрагмы существует целый ряд объективных трудностей в установке правильного диагноза. Это обусловлено непосредственной близостью правой доли печени. В некоторых наблюдениях указано на необходимость проведения дифференциальной диагностики между кистой правого купола диафрагмы и кистозными заболеваниями печени (непаразитарные и паразитарные кисты). При тесном контакте с печенью кистозные образования диафрагмы имеют схожую с кистами печени компьютерно-томографическую и ультразвуковую семиотику. Наличие капсулы, зачастую многокамерность кисты, присутствие жидкостного компонента, а также неоднородное содержимое, встречающиеся в стенках кисты кальцинаты наводят диагностов на мысль о паразитарном ее происхождении. Именно наличие кальцинатов в стенке кистозного образования при лучевой диагностике роднит их с эхинококковыми кистами печени. Плотное прилежание кисты к диафрагмальной поверхности печени создает иллюзию о паренхиматозной локализации образования. В некоторых ситуациях дифференциальной диагностики предлагают применять пневмоперитонеум с последующей рентгеноскопией. Однако в большинстве наблюдений правильный диагноз и гистологическая верификация становятся возможными только после лапаротомии и морфологического изучения удаленного образования.
Канадские хирурги из Монреаля (2001) наблюдали 11-летнего пациента с нестабильными цифрами артериального давления (от 120/65 до 160/90 мм рт.ст.). При ультразвуковом исследовании и компьютерной томографии органов брюшной полости установлена киста левого купола диафрагмы. После лапароскопического удаления образования артериальное давление стабилизировалось. При срочном гистологическом исследовании диагностирована мезотелиальная киста диафрагмы. При наблюдении за больным в течение 6 месяцев рецидива заболевания и возврата симптомов не отмечено.
Значительно реже встречаются кисты диафрагмы, имеющие абдоминальное, а не грудное расположение. Сообщения о них единичны. В доступной литературе не имеется публикаций об осложненном течении заболевания или малигнизации кист. Вместе с тем интерес представляет сообщение хирургов из Нью-Йорка (Синайский медицинский центр) о случае поддиафрагмальной кисты, имеющей связь с желудком. Она исходила из диафрагмы, снабжалась кровью из ветви брюшной аорты и сообщалась с дном желудка. При этом пациентка жаловалась на тошноту, рвоту и дискомфорт в эпигастральной области. Выполнено удаление кисты, при гистологическом исследовании диагностирована бронхогенная киста. Хотя осложнения кист диафрагмы, по-видимому, бывают редко, большинство авторов, имеющих небольшой опыт наблюдений, убеждены в том, что лечение их должно быть активным, хирургическое удаление — на возможно более ранних стадиях развития.
Недооценивать болезни диафрагмы нельзя. Как говорят ученые, этот орган – второе сердце человеческого организма. Ежели персона здорова, за каждую минуту он совершает порядка 18 двигательных актов, смещаясь от стартовой точки вверх и вниз на 4 см. Диафрагма самая сильная человеческая мышца, которая сжимает сосудистую систему живота, лимфатические сосуды. Благодаря ей опорожняются вены, кровь проникает в грудную клетку.
Общая информация
Заметить болезни диафрагмы человека иногда бывает сложно, но некоторые патологии сразу проявляют себя выраженной симптоматикой. Все заболевания органа негативно влияют на его работоспособность. В норме мышца сокращается в минуту в четыре раза медленнее, чем сердце. Она обеспечивает мощный напор крови – намного превышающий гарантированный сердечными мышечными тканями. Это связано с большой площадью органа и способностью сильно проталкивать кровь.
С определенной периодичностью диафрагма сжимает печень, благодаря чему становится легче и точнее желчный поток. Одновременно мышца стимулирует ток крови в печени. Чем лучше работает диафрагма, тем качественнее печеночная функциональность, а это положительно сказывается на состоянии человека, страдающего разными заболеваниями. Верно и обратное: если диафрагма работает плохо, ухудшается функциональность всех жизненно важных органов тела.
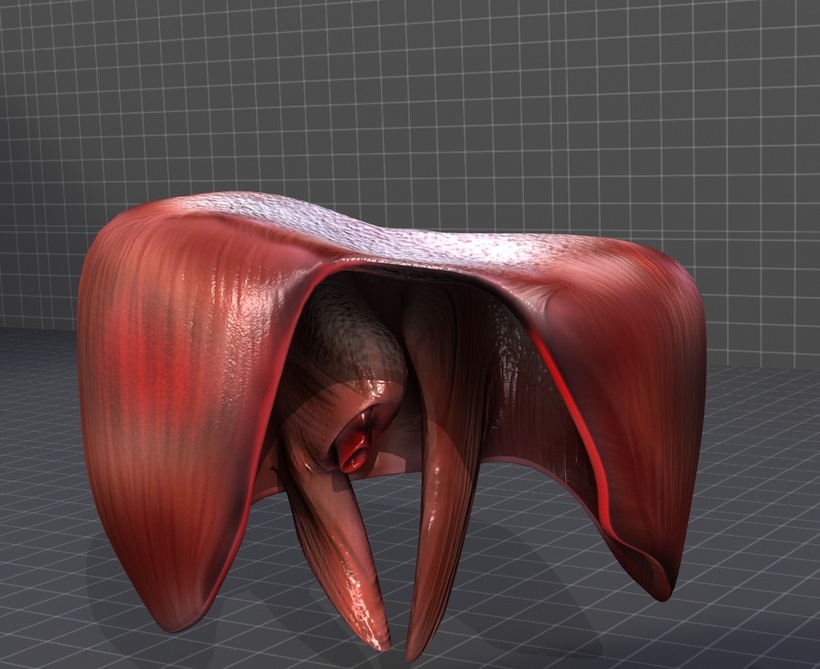
Проблемы: повреждения
При некоторых заболеваниях диафрагмы хирургия самый эффективный способ помочь нуждающемуся. Такое часто свойственно случаям повреждения органа. Закрытое повреждение возможно по причине травмы на производстве или полученной на дороге. Человек может упасть с большой высоты, получить контузию. Причиной повреждения может стать сильное давление на живот. Разрыв органа обычно объясняется резким ростом давления в брюшной полости. В большинстве случаев повреждения локализованы в сухожильном центре или поблизости, а также в месте, где сухожилия переходят в мышечные волокна.
До 95% приходится на случаи нарушения целостности левого купола органа. Повреждению сопутствуют травмы тазовых костей, может нарушиться целостность грудной клетки. Повреждение диафрагмы нередко приводит к нарушению структуры и целостности органов, локализованных в брюшной полости. Рана, разрыв мышечного органа из-за негативного давления в грудине приводят к смещению желудка в плевральный участок. Сдвигается сальник, перемещаются участки кишечника, печень. Может пострадать селезенка.
Открытый вариант
Такое заболевание диафрагмы возможно при получении раны. Чаще это резаное, колотое ранение. Причиной может быть полученная из огнестрельного оружия торакоабдоминальная рана. Из статистики известно, что такому повреждению практически всегда сопутствуют иные нарушения целостности и структуры внутренних органов. Преимущественно страдают органы, локализованные в грудине, животе.

Клиника и уточнение
При подозрении на повреждение рентгенодиагностика заболевания диафрагмы – это основной метод оценки состояния больного. На остром этапе развития наблюдаются проявления травмы. Больной в шоковом состоянии. Фиксируется слабость дыхательной системы, сосудистой, сердечной. Обычно фиксируется кровотечение, возможны костные переломы. При повреждении диафрагмы обычно имеется гемопневмоторакс, перитонит.
При диагностике нужно оценить сдавление, смещение средостенных внутренних органов. Иногда структуры, выпадающие в плевральную зону, ущемляются. Задача доктора – вовремя обнаружить этот факт. Для этого прибегают к рентгеновскому излучению.
Что делать?
Лечение болезни диафрагмы на фоне раны, разрыва предполагает оперирование. Показано срочное хирургическое вмешательство. Нужно зашить дефекты. Врач накладывает отдельные швы, прибегая к материалу, не способному рассасываться. Предварительно возвращают на место органы брюшной полости. Первый этап операции – торакотомия либо лапаротомия. Выбор в пользу конкретного варианта обусловлен особенностями полученной больным травмы.
Грыжа
Таким термином обозначают патологическое состояние, при котором органы, в норме расположенные в брюшной полости, смещаются в грудину. Путем перемещения становятся дефекты, имеющиеся у человека от рождения или полученные в силу агрессивных факторов впоследствии. Все случаи грыжи классифицируют на приобретенные, врожденные, обусловленные травмами. Известны ложные формы болезни. Так именуют состояние, при котором в брюшине отсутствует патологический мешок. Такие патологии тоже бывают имеющимися с рождения, приобретенными. Первые появляются, если в диафрагме остаются незаросшими отдельные области, свойственные эмбриону. На этом этапе человеческого развития в мышечной структуре есть специальные пути сообщения полостей (грудины, брюшной). В норме по мере развития человека они зарастают. Случаи патологии наблюдаются относительно редко.
Более распространенное заболевание диафрагмы – грыжа ложного типа, полученная из-за травмы. Она чаще объясняется раной внутренних органов, собственно мышцы. Возможен предшествующий изолированный диафрагменный разрыв, размеры которого не превышают трех сантиметров. Такой может появиться не только в мышечном блоке органа, но и сухожильной зоне.
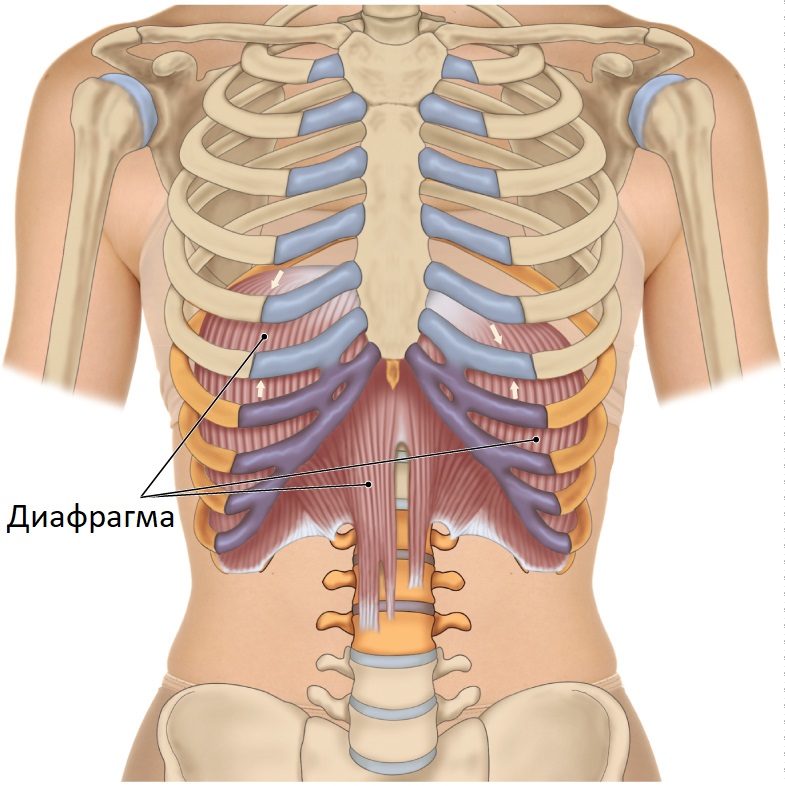
Истинная грыжа
Отличительная особенность такого патологического состояния – наличие грыжевого мешка. Он покрывает сместившиеся относительно нормального анатомического положения органы. Такое заболевание диафрагмы обычно наблюдается на фоне роста давления внутри брюшной полости, что приводит к смещению расположенных в ней органов. Если те проходят сквозь грудино-реберный участок, диагностируют парастернальную грыжу. Чаще выявляют патологические состояния, названные именами исследователей: Морганьи, Ларрея. Возможно прохождение внутренних структур сквозь слабо развитые участки диафрагмы грудины. В этом случае диагностируется ретростернальная грыжа. Если внутренние органы перемещаются из анатомически правильного положения посредством пояснично-реберных участков, выявляют грыжу Бохдалека.
И в случае врожденной патологии, и при ином варианте болезни грыжевой мешок содержит внутренние органы. Таковые могут включать сальник, клетчатку. Последнее называют парастернальной липомой. Атипично расположенные истинные варианты диафрагменной грыжи в медицине наблюдаются очень редко. Они в некоторой степени сходны с диафрагменной релаксацией. Ключевое отличие – появление грыжевых ворот, что сопровождается потенциальным риском ущемления.
Клиника состояния
Указывающие на болезнь диафрагмы симптомы от случая к случаю сильно варьируются. Многое определяется уровнем смещения внутренних элементов в плевральный блок. Масштабность проявления патологии определяется объемом переместившихся частей, уровнем наполненности полых структур. Играет роль сгиб, сдавливание – такое обычно наблюдается вблизи ворот патологической зоны. Клиническая картина диктуется легочным коллапсом, средостенным перемещением. Многое определяется тем, каковы ворота, насколько они велики, какая им присуща конфигурация. Известно, что ложным патологиям иногда в принципе не присуща выраженная симптоматика. Все проявления делят на общие, связанные с дыхательной, сердечной системой и ЖКТ.
К симптомам болезни диафрагмы у человека относят ощущение утяжеления под ложечкой. Пациент может отмечать боль в этой зоне. Ощущения распространяются на грудную клетку, под ребра. Наблюдается учащение, утяжеление сердцебиения, фиксируется одышка. Симптомы особенно выраженные, если плотно покушать. Нередко в грудине ощущаются бульканье, урчанье. Симптомы заметны в половине, где расположена грыжа. Если больной ложится, симптомы активизируются. Следом за трапезой возможна рвота едва поступившим в организм питанием. Если наблюдается желудочный заворот, перегибается пищевод, формируется специфическая дисфагия, крупные части питания перемещаются по ЖКТ заметно лучше жидкости.
Особенности проявлений
К симптомам заболевания диафрагмы у человека относится появляющаяся приступами болезненность. Такое наблюдается, если грыжа ущемляется. Ощущения локализованы в той зоне грудины, где произошло ущемление. Возможна боль в эпигастральной зоне, если ущемление имеется в этом месте. Есть вероятность симптоматики, присущей непроходимости кишечника в острой форме. Если ущемляется полая структура, возможен старт некротических процессов, перфорации стенки. Следствием становится пиопневмоторакс.
Можно предположить первичный диагноз, если больной ранее получал травму. Важную роль при формулировании диагноза играют жалобы пациента и ухудшение подвижности грудины, сглаживание промежутков между ребрами с одной половины туловища. Врачи, занимающиеся диагностикой, клиникой, лечением заболевания диафрагмы, отмечают, что у многих пациентов с такой грыжей живот западает. Такое в большей степени свойственно случаю продолжительного существования патологии, больших габаритов процесса. Над половиной грудины, соответствующей грыже, наблюдаются притупление, тимпанит, интенсивность определяется наполненностью ЖКТ. Задача доктора – прослушать кишечную перистальтику. Возможны плески, шумы, слабость дыхательного шума, его исчезновение. Средостенная тупость может переместиться на непострадавшие участки.
Инструментальное обследование
Прежде чем сформулировать заключение, необходимо сделать рентгенодиагностику заболевания диафрагмы. Дополнительно иногда требуется КТ. Если желудочная полость сместилась в грудину, наблюдается высокий горизонтальный жидкостный уровень с левой стороны. При выпадении тонкого кишечника изучение поля легких показывает области тени, света. Смещение печени, селезенки на рентгене отражается затемненным участком поля легких. У некоторых пациентов отлично просматривается диафрагменный купол, органы брюшной полости, вышедшие над ним.
Иногда рекомендовано контрастное рентгеновское исследование ЖКТ. Такое может показать, паренхиматозные внутренние органы выпали или полые. При исследовании определяют точное положение ворот грыжи, их габариты. Отталкиваются от информации о сдавливании сместившихся областей. Иногда для постановки точного диагноза необходим пневмоперитонеум. Если грыжа ложная, воздух перемещается в плевральную зону. При рентгеновском исследовании результат будет соответствовать пневмотораксу.
Терапия
При указанных выше симптомах лечение заболевания диафрагмы практикуют хирургическим (высока опасность ущемления). Если патология локализована в правой половине туловища, операция трансторакальная. Парастернальный сценарий требует верхней лапаротомии. Если патология локализована слева, требуется трансторакальный доступ. Сначала сращения разделяют, затем высвобождают края дефектного участка, низводят в область брюшины поднявшиеся оттуда зоны, затем сшивают поврежденный блок диафрагмы. Необходимы узловые швы. Такие должны быть отдельными. Задача хирурга – сделать дубликатуру. Иногда дефект очень крупный. Это требует использования синтетических изделий для его блокировки. Используют изготовленные из лавсана либо тефлона.
Нюансы и случаи
Если при указанных выше симптомах заболевания лечение диафрагмы необходимо на фоне патологии, локализованной в пояснично-реберном участке, для зашивания диафрагменного дефекта делают отдельные швы. Задача доктора – сформировать дубликатуру.
Если грыжа ущемлена, требуется трансторакальный доступ. Ущемляющее кольцо рассекают. Следующим шагом работы врача будет изучение наполнения грыжевого мешка. Если выпавшие органы все еще жизнеспособны, нужно их вправить в область брюшины. Если изменения необратимые, требуется изъять пострадавшие участки. Заключительный шаг – ушивание дефекта мышечного органа.

Грыжа пищеводного отверстия
Такое заболевание диафрагмы бывает полученным в течение жизни либо доставшимся с рождения. Все случаи делят на параэзофагеальные, аксиальные. Последние еще называют скользящими. Фактически, такая патология это выпячивание желудочной полости сквозь отверстие пищевода, анатомически предусмотренное в диафрагме. Основной процент случаев такой болезни не имеет выраженной симптоматики. Если кислотный рефлюкс ухудшается со временем, наблюдаются проявления, свойственные гастроэзофагеальной рефлюксной болезни (ГЭРБ). Чтобы поставить диагноз, показано рентгеновское исследование. Больной должен предварительно принять один глоток бариевого сульфата. Терапевтический курс выбирают, исходя из симптоматики случая. Лечение нужно, если наблюдаются типичные проявления ГЭРБ.
Этиология патологии пока неясна. Предполагают, что грыжа появляется как следствие растяжения связок фасций диафрагменной щели, пищевода. Чаще всего наблюдается скользящая форма болезни. Гастроэзофагеальный переход у больных таким заболеванием находится выше диафрагменного уровня, некоторый процент желудка также расположен выше. Если исследования показывают параэзофагеальную грыжу, переход расположен анатомически правильно, некоторый процент желудка прилегает к пищеводу внутри отверстия.
Особенности случая
Грыжа представляет собой аномальное выпячивание. Такое заболевание диафрагмы по скользящему сценарию фиксируется приблизительно у 40% лиц, пришедших на профилактическое исследование. Явление принадлежит к числу сравнительно широко распространенных. Чаще выявляется совершенно случайно, когда больного направляют на рентгеновское исследование из-за каких-то иных причин. При этом заболевании диафрагмы клинические рекомендации сложно сформулировать из-за проблем определения связи симптоматики и факта наличия болезни. Статистические исследования показывают, что у основного процента страдающих ГЭРБ есть такая грыжа. А вот среди лиц, у которых обнаружена такая грыжа, ГЭРБ выявлен менее чем у половины.
Скользящая грыжа – заболевание диафрагмы, симптомы которого у большинства вообще не проявляются. Реже пациенты отмечают боль в грудине. Возможны иные ощущения, указывающие на рефлюкс. Если патология формируется параэзофагеально, она не проявляет себя никакими ощущениями. Если сравнивать течение случая со скользящей формой, нужно отметить вероятность ущемления отверстия пищевода. Следовательно, есть риск осложнения в виде странгуляции. Любой вариант грыжи может спровоцировать массивное кровотечение в ЖКТ, стать причиной скрытого очага кровотечения.

Уточнение и лечение
Если на основании симптомов заболевания диафрагмы или вовсе без таких врач считает, что необходимо проверить пациента на наличие грыжи пищеводного диафрагменного отверстия, назначают рентгенологическое обследование. Используют бариевый сульфат для констатирования. Если патология очень крупная, выше вероятность выявить ее совершенно случайно, когда больного направляют на рентгеновское обследование грудины. Если патологический процесс маленький, единственный надежный современный метод выявления – рентгеноскопия с предварительным приемом бариевого сульфата.
Если выявлена скользящая грыжа, симптоматики болезни нет, специализированного лечения обычно не назначают. Если наблюдаются симптомы, свойственные ГЭРБ, терапию выбирают, отталкиваясь именно от этого диагноза. При заболевании диафрагмы госпитальная хирургия показана лишь в случае параэзофагеального типа из-за вероятности ущемления. В случае скользящего типа грыжи иногда операция требуется, если сформировался внутренний очаг кровотечения. Есть вероятность осложнения в виде пептической пищеводной стриктуры, также требующей хирургических мероприятий. Если ГЭРБ длительное время не поддается консервативной терапии, могут порекомендовать хирургическое вмешательство.
Параэзофагеальные грыжи: особенности
Такие заболевания диафрагмы делят на две категории: антральные, фундальные. Через отверстие диафрагмы вблизи пищевода желудочные, кишечные ткани могут переместиться в зону средостения. Чаще выявляют фундальный тип течения. Клиническая картина определяется особенностями содержания мешка грыжи, а также уровнем перемещения органов снаружи. Не нарушается функциональность замыкания сфинктера пищевода. Возможны проявления нарушения работоспособности ЖКТ. Иногда болезнь выявляют при подозрении на диагностируемые через УЗИ диафрагмы нервно-мышечные заболевания. Грыжа может проявить себя неправильной работой органов дыхания или нарушением функциональности сердечно-сосудистой системы. Чаще выявляют смещение желудка в полость грудины.
Проведение грудинной рентгеноскопии позволяет обнаружить тень сердца с округлым светлым блоком. Иногда отражается жидкостный уровень. Если желудок содержит контрастное вещество, можно определить, где и как находится выпавший блок, как от расположен относительно кардия, пищевода. Если симптоматика позволяет предположить полип, есть подозрение на язвенное заболевание или желудочную онкологию, необходима эзофагогастроскопия.
Релаксация диафрагмы
Таким термином обозначают патологическое состояние, при котором диафрагма становится тоньше и смещается вместе с расположенными вблизи органами вверх, при этом линия крепления чаще сохраняется исходной. Возможны врожденные случаи такого заболевания из-за недоразвитости либо абсолютной мышечной аплазии. Возможно приобретенное заболевание, в большинстве случаев обусловленное повреждением питающей диафрагму нервной системы. Есть вероятность абсолютного течения процесса, при котором купол полностью поражается и перемещается. Чаще такое наблюдается слева. Альтернативный вариант – ограниченный патологический процесс, при котором утончается один из отделов диафрагмы. Чаще такое наблюдается справа в переднемедиальной зоне.
В случае релаксации легкое со стороны пораженной зоны сдавливается, средостение смещается в противоположном направлении, возможен желудочный заворот либо сходная патология кишечного тракта в области изгиба вблизи селезенки.
Релаксация справа в ограниченной области не проявляется симптомами. Если процесс протекает слева, симптоматика аналогична грыже, но нет риска ущемления, так как нет грыжевых ворот. Для постановки диагноза изучают смещение внутренних органов, оценивают состояние легких и структур средостения. Инструментальные методы диагностики – КТ, рентгеновское обследование.
Плотное прилегание патологической тени к диафрагме и печени может навести на мысль о заболеваниях диафрагмы (грыжа, релаксация, опухоль, киста) или печени (опухоль, киста и т. д.). Диагностический пневмоперитонеум, как правило, разъясняет сомнение.
В некоторых случаях для окончательного решения диагностической задачи нам приходилось применять двойное газовое контрастирование брюшной и грудной полостей. В качестве примера приведем следующее наблюдение.
Больной П., 32 лет, поступил в клинику 11/ХП 1964 г. с диагнозом: опухоль диафрагмы. После того как случайно при профилактическом осмотре в июне 1964 г. рентгенологически у больного было выявлено затемнение в левом кардиодиафрагмальном углу, он начал жаловаться на ноющие боли в левой половине грудной клетки.
При обследовании в клинике патологии со стороны внутренних органов не найдено. При многоосевой рентгеноскопии и на рентгенограммах в левом кардио-диафрагмальном углу определяется гомогенная тень овальной формы, средней интенсивности, размером 6X5X8 см с верхним полициклическим контуром, плотно прилежащая к перикарду, легкому и передне-медиальному участку левого купола диафрагмы. Не совсем четко выявлен симптом радиальной пульсации: как будто бы при сердечной систоле патологическая тень уменьшается, а при диастоле — увеличивается. При латероскопии установлено, что патологическая тень меняет свою форму в зависимости от положения больного.
17/ХП 1964 г. наложен левосторонний диагностический пневмоторакс (1500 см3 02) и пневмоперитонеум (1500 см3 02). При рентгенологическом исследовании на фоне двух газовых пузырей четко определяется, что диафрагма со стороны брюшной полости не изменена, легкое отодвинуто от патологической тени, последняя прочно фиксирована в кардио диафрагмальном углу и несколько сместилась в противоположную сторону вместе с сердцем. На основании комплексного рентгенологического обследования был поставлен диагноз: многокамерная целомическая киста перикарда, сообщающаяся с его полостью.
Во время операции 28/ХП 1964 г. обнаружена тонкостенная, многокамерная целомическая киста перикарда, которая сообщается с полостью последнего и сращена с диафрагмой и перекардом. Киста выделена из сращения и удалена с небольшим участком перикарда у места сообщения между кистой и перикардом. Гистологическое заключение — целомическая киста перикарда. Выздоровление.
Мы не согласны с негативным отношением В. Л. Маневича к диагностической ценности искусственного пневмоторакса. По мнению автора, газ, введенный в плевральную полость, не в состоянии отделить легкое от патологической тени, если последняя располагается экстрапульмонально.
С помощью диагностического пневмоторакса у 6 из 7 больных нам удалось выявить экстрапульмональную локализацию патологической тени. Разумеется, диагностический пневмоторакс будет эффективным, если отсутствуют плевральные сращения. Обязательным условием в этом комплексе исследования является применение латеропозиции, в частности положения Тренделенбурга, при котором изменение формы и положения патологической тени лишний раз свидетельствует о кистозной ее природе.
Если пневмомедиастинография в силу каких-либо причин неэффективна, то хорошим дифференциально-диагностическим методом, точно свидетельствующим о расположении опухоли в легком, является ангиопульмонография. С этой же целью иногда применяют бронхографию.
Рекомендуемые отдельными авторами (Р. С. Колесникова, 1965, и др.) диагностические пункции для исследования пунктата и последующей контрастной пневмографии кисты вряд ли целесообразны и небезопасны.
Рентгенологически выявленное тенеобразование в кардио-диафрагмальном углу чаще всего трактуется как опухоль, киста или эхинококк легкого, киста средостения, тератодермоид средостения, диафрагмальная грыжа и т. д., а во время операции определяется перикардиальная киста.
У 19 из 33 оперированных нами больных удалось установить правильный предоперационный диагноз целомической кисты перикарда. Кроме того, у 5 больных наряду с другими предположениями мы ставили диагноз целомической кисты перикарда. У остальных 9 больных диагнозы до операции были следующими: эхинококк нижней доли правого легкого, дермоидная киста средостения, периферическая опухоль нижней доли левого легкого или опухоль левого купола диафрагмы, периферический рак нижней доли левого легкого, синдром средней доли, парастернальная грыжа, загрудинный зоб, нейрогенная опухоль заднего средостения.
У больной С., 15 лет, при рентгенологическом исследовании вообще не была замечена тень перикардиальной кисты. Во время торакотомии киста обнаружена случайно. Оперативное вмешательство в данном случае было предпринято по поводу предполагавшегося доброкачественного образования передне-верхнего средостения справа, оказавшегося тератомой. Однако, помимо тератомы, в кардио-диафрагмальном углу обнаружена целомическая киста перикарда размером 9X8,5X2 см, сообщающаяся с полостью перикарда. Оба медиастинальные образования удалены. Гистологически одно из них оказалось тератомой, другое — целомической кистой перикарда. Выздоровление.
Подобные наблюдения, по-видимому, встречаются чрезвычайно редко. Так, А. П. Колесов с сотрудниками (1965) сообщил о 2 оперированных им больных с множественными по генезу и локализации медиастинальными новообразованиями. У одного из этих больных была найдена тимома, тератоидная киста и парастернальная липома, у другого — внутригрудной зоб и тимома. Наблюдений сочетания рака легкого с целомической кистой перикарда в литературе мы не нашли. В то же время нам удалось случайно выявить кисту перикарда у больного Д., 54 лет, оперированного 18/VI 1968 г. по поводу рака правого легкого. Произведена пневмонэктомия и иссечение перикардиальной кисты с благоприятным исходом.
Из-за склонности целомических кист перикарда к прогрессивному росту и осложнению воспалительным процессом большинство отечественных и зарубежных исследователей (Б. В. Петровский, 1960; И. И. Кальченко, В. П. Хохоля, 1968; Harrington, 1935; Curreri, 1949; Blades, 1964, и др.) рекомендуют оперативное лечение их даже при бессимптомном течении. Тем более операция показана при наличии соответствующей клинической симптоматики, как-то: болей в области сердца, аритмии, стенокардии, кровохаркания, дисфагии, одышки, желудочно-кишечных симптомов и т. д.
Мы наблюдали всех 33 больных, перенесших операцию в сроки от 1 месяца до 10,5 лет. Непосредственные и отдаленные результаты оперативного лечения хорошие и удовлетворительные.
Читайте также:

