Уколы после удаления раковой опухоли
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
В современном мире существует такое заболевание, которое не так уж легко победить, особенно если обнаружено оно не на начальной стадии - это рак. Его лечат разными способами, одним из которых является оперативное вмешательство. И вот когда кажется, что болезнь ушла, и все позади, она неожиданно возвращается. Почему происходят рецидивы рака после операции, каковы симптомы и как предупредить возвращение болезни, поговорим далее.
Что такое рецидив рака
Рецидив онкологии - это возращение злокачественного заболевания после периода ремиссии.
Принято различать рецидив всего онкологического заболевания и опухоли.
Причиной рецидива новообразования может стать активизация раковых клеток, которые остались после лечения и оперативного вмешательства и некоторое время бездействовали. Это может быть достаточно продолжительный период времени.
Считается, что заболевание вновь дало о себе знать, если появляются метастазы через определенный промежуток времени после того, как опухоль была удалена. Они могут быть обнаружены не только в зоне опухоли, но и в тканях, в отдаленных органах, лимфатических узлах.
То, что рецидив не случится после выздоровления, никто не может гарантировать. Но существуют факторы, которые могут помочь определить врачу вероятность возникновения возвращения болезни и поставить об этом в известность пациента.
Факторы повторного заболевания
Выделим несколько факторов, от которых будет зависеть возникновение повторного злокачественного процесса:
- Где расположена опухоль. Если это рак кожи на первой стадии, то повторное возвращение болезни практически исключено, а вот рецидив рака молочной железы внутреннего квадранта или онкологии прямой кишки более вероятен.
- На какой стадии находится заболевание. Так, на ранних этапах заболевания, когда злокачественные клетки не проникли через тканевой барьер и не распространились по кровеносной и лимфатической системе, возможно полное излечение без рецидивов заболевания.
- Каково гистологическое строение новообразования. Опухоли поверхностные, как правило, не образуют повторного злокачественного образования. А инфильтративный рак часто имеет рецидивы даже после оперативного вмешательства.
- Какой метод и объем лечения были использованы. Самым эффективным считается комбинированный метод терапии. Он дает более высокий процент излечения.
- Каков возраст пациента. Известно, что рецидив рака в молодом возрасте - явление очень редкое, чего нельзя сказать о людях более старшей возрастной категории. Также известно, что вторичная раковая опухоль растет очень быстро и агрессивно.

Причины рецидива рака после операции
Одним из методов лечения онкологического заболевания является оперативное удаление злокачественной опухоли. Однако даже после такого вмешательства и проведения курса химиотерапии возможен рецидив патологии. Причины возвращения болезни можно назвать следующие:
- Одной из причин является не до конца удаленные раковые клетки при оперативном вмешательстве. Это возможно из-за того, что они начали образовываться не в одном, а в нескольких местах пораженного органа.
- Проведение неполноценного лечения или использование неэффективных методов.
- Тяжелые физические нагрузки.
- Травмы прооперированной части тела.
- Употребление наркотических препаратов, курение и пристрастие к крепким алкогольным напиткам.
- Хронические патологии.
- Инфекционные заболевания.
- Сбои в работе эндокринной системы.
Рецидив на начальной стадии протекает практически бессимптомно, но одним из проявлений является определение на месте оперативного вмешательства узловатых образований патологических тканей. Поэтому необходимо проходить регулярные обследования, так как симптомы на ранней стадии минимальны.
Диагностирование рецидива
Для того чтобы определить, насколько увеличились патологические образования, врачи могут назначить следующие анализы:
- Рентгенологическое обследование.
- Ультразвуковое обследование.
- Лабораторные анализы.
- Биопсия патологических тканей.
Где может проявиться рецидив
Рецидив злокачественного новообразования не всегда происходит в том месте, где оно было выявлено первый раз и удалено.
Где чаще всего обнаруживается повторное развитие опухоли:
- Местный рецидив. Рак появляется в тех же тканях или очень близко к ним расположенных. При этом процесс не распространился на близлежащие органы и ткани.
- Региональный рецидив. Злокачественные клетки обнаружены в лимфатических узлах и тканях поблизости от места удаления ракового образования.
- Отдаленный рецидив. Патологические изменения обнаружены в отдаленных районах от основного первичного рака.
Рассмотрим симптомы рецидива рака некоторых заболеваний.
Симптомы вернувшейся онкологии яичников
Даже 100-процентное излечение не гарантирует того, что заболевание больше не вернется. Если перенесено оперативное вмешательство по поводу рака яичников, то есть некоторая вероятность, что может произойти рецидив рака яичников.
Для своевременного обнаружения следует обратить внимание на следующие симптомы:
- Недомогание и слабость проявляются все чаще.
- В нижней части живота присутствует чувство боли и тяжести.
- Быстрая усталость.
- Наблюдается нарушение менструального цикла.
- Появляются сбои в работе органов малого таза.
- Нарушение мочеиспускания и дефекации.
- Появляется метастатический плеврит или асцит.

Симптомы рецидива рака матки
Как говорилось ранее, первые симптомы повторного возвращения болезни настолько ничтожны, что можно даже не обратить на это внимания. Однако необходимо знать, какие могут быть симптомы, если это рецидив рака матки:
- Упадок сил, апатия.
- Головокружения.
- Диспепсические расстройства.
- Повышение температуры тела до 38 градусов и выше.
- Периодические боли в пояснице и малом тазу, усиливающиеся по ночам.
- Сукровичные или водянистые выделения.
Общие симптомы повторной онкологии после операции
Выделим несколько общих признаков, которые характерны для рецидива онкологического заболевания:
- Постоянное чувство усталости.
- Головные боли, головокружения.
- Расстройство работы системы пищеварения.
- Нарушение функций кишечника и мочевого пузыря.
- Уплотнения или новообразования в любых частях тела.
- Необычные выделения или кровотечения.
- Частые боли.
- Изменение размеров и характера родинок, родимых пятен.
- Постоянный кашель или охриплость голоса.
Хочется еще раз отметить, что чаще всего рецидивы рака на начальных стадиях проходят не очень заметно для больных. Поэтому необходимо регулярно наблюдаться у специалистов и сдавать анализы на раковые клетки.

Как лечат вернувшееся заболевание после операции
В настоящее время медицина успешно борется с раком на первых стадиях, и лечение рецидива на начальной стадии может дать человеку больше шансов на выздоровление.
Рецидив после удаления рака может быть ранним и поздним. Ранний рецидив происходит спустя 2-4 месяца после операции, а поздний - спустя 2-4 года и более.
Ученые выяснили, что после операции раковые клетки начинают активно прогрессировать через 4-6 месяцев, поэтому целесообразно проводить специфическую терапию сразу же, как только были обнаружены первичные признаки онкологии в прооперированном органе.
В чем заключается противораковая терапия:
- Оперативное вмешательство. Иссечение злокачественного образования, если опухолевые клетки не проникли в другие ткани.
- Лучевая терапия.
- Химиотерапия.
- Лечение с применением иммунотерапии.
- Учитывая вид и стадию рака, проводят радиочастотную абляцию, криодеструкцию или гормональную терапию.
Как правило, используется не один метод лечения, а несколько, что дает хорошие результаты. Часто применяют химиотерапию вместе с лучевой терапией.
Хочется отметить, что рецидивы рака, как правило, не могут лечиться с применение тех же методов и препаратов, которые были использованы при терапии первичного образования. Злокачественные клетки могут иметь устойчивость к химиотерапии, поэтому использовать ее при рецидиве уже нельзя.
Лучевая терапия применяется в том случае, если опухоль не может быть удалена хирургическим путем, и уже образовались метастазы. А также этот вид лечения является дополнительным к проведению химиотерапии.

Способы предупреждения рецидива
Чтобы не произошел рецидив после рака, необходимо соблюдать несколько рекомендаций:
- Постоянно наблюдаться у врача-онколога. Не реже чем 2 раза в год проходить медицинское обследование. Проводить лабораторные исследования, контролировать состояние лимфатических узлов, а также проводить осмотр на наличие уплотнений, новообразований.
- Придерживаться здорового образа жизни. Не курить, не злоупотреблять крепкими спиртными напитками.
- Соблюдать правильное питание. Рацион должен быть насыщенным и сбалансированным.
- Принимать витамины и пищевые добавки рекомендуется, но только после консультации с врачом.
- Рекомендованы умеренные физические нагрузки, занятия спортом. Правильное чередование труда и отдыха, активный образ жизни.
Как известно, рецидивы рака происходят в более агрессивной и скоротечной форме. Чтобы этого не допустить, необходимо придерживаться советов врачей, вести здоровый образ жизни, а если все же посещает страх возвращения болезни, обратиться за психологической помощью.

Американские ученые объявили о создании универсального препарата для лечения рака: таргетная инъекция успешно уничтожает злокачественные опухоли у мышей.
За минувшие несколько лет исследования в области лечения рака заметно активизировались.
Последние тренды в онкологии – применение наночастиц и генетически модифицированных микроорганизмов, а также лишение опухоли жизненно важных нутриентов.
Сотрудники Стэнфордского университета в Калифорнии (США) решили усовершенствовать иммунотерапию рака.
Одновременное введение двух агентов, стимулирующих иммунный ответ организма, приводит к быстрой и полной эрадикации солидных опухолей.
Метод впервые опробовали на грызунах с лимфомой. После лечения у 87 из 90 мышей рак полностью исчез! В остальных трех случаях болезнь рецидивировала, но была окончательно побеждена после второй инъекции чудесного препарата.
Один из предложенных препаратов сегодня одобрен для медицинского применения, а другой активно испытывается для лечения лимфомы. Поэтому ученые рассчитывают, что путь к новым клиническим испытаниям и внедрению метода будет недолгим.
Подробности сообщаются на страницах журнала Science Translational Medicine.
Одно лечение против любого рака?
Доктор Леви специализируется на иммунотерапии рака – использовании иммунной защиты организма для уничтожения опухолевых клеток. Последние его исследования были посвящены лечению лимфомы. Здесь он и сделал удивительное открытие.
Как известно, современная иммунотерапия имеет серьезные недостатки: многочисленные побочные эффекты, неприемлемые временные и финансовые затраты. Команда доктора Леви намеревалась создать избирательный, простой и дешевый метод лечения рака. Хотя наша иммунная система умеет искать и уничтожать чужеродные агенты, многие типы рака научились обманывать иммунитет (например, с помощью иммунных контрольных точек).
В ходе экспериментов онкологи вводили мышам по нескольку микрограммов CpG-олигонуклеотида (фрагмента синтетической ДНК), который запускает экспрессию рецепторов OX40 на поверхности Т-клеток. Следующая за ним порция антител связывает рецептор, подстегивая активность Т-лимфоцитов и противоопухолевый ответ.
Активированные Т-лимфоциты способны мигрировать в отдаленные части тела, блуждая в поисках метастазов и одиноких опухолевых клеток. Но самое удивительное, что инъекция можно использовать против разных типов рака; Т-клетки обучаются прямо на месте.
Потрясающий успех лечения рака одной инъекцией был продемонстрирован на животных с опухолями молочной железы, толстого кишечника, кожи. Даже генетически модифицированные мыши с агрессивным раком груди отлично отвечали на новую иммунотерапию.
Ограничения метода
Как вы понимаете, идеального лечения не существует.
Когда ученые прививали мышам два разных типа раковых опухолей – лимфому и рак толстого кишечника – введение экспериментальной формулы в лимфому дало неоднозначный результат. Лимфома отступала, однако опухоль кишечника оставалась нетронутой.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Реабилитация после удаления опухоли — один из основных методов лечения пациента с онкологическим заболеванием на пути к выздоровлению.
Максимальное улучшение функциональных возможностей играет важную роль, которая заключается в физиологической и психоэмоциональной адаптации пациента. Возвращение человека, прошедшего все этапы операции, в социальную среду является главной задачей специалистов. В этом процессе принимают участие врачи разных уровней. Они оценивают состояние больного и определяют варианты восстановительной терапии.
Задачи восстановительного периода
Необходимо обозначить мероприятия, которые будут преследовать такие цели:
- Улучшение адаптационных возможностей.
- Восполнение потерянных функций.
- Получение новых навыков.
- Возвращение к привычному образу жизни.
Поэтому реабилитацию начинают сразу, как только разрешит врач.
Особенности реабилитации пациентов с онкологией
Каждый пациент требует индивидуального подхода на этом этапе терапии. Специалисты составляют план, согласно которому происходит восстановление организма. Для человека, перенесшего рак, нужно ставить задачи, которые он сможет выполнить. Из более простых функций складываются более сложные цели. При освоении определенного навыка переходят к следующему, а через время оценивают полученный эффект и делают выводы.
Это связано с тем, что онкологическая патология — это не только патологическое состояние, приносящее физические страдания. В такой ситуации человек переживает огромную психоэмоциональную травму, которая отражается не только на нем самом, но и влияет на окружающих. Восприятие мира меняется у близких людей. Поэтому большая моральная ответственность при оказании помощи лежит на психологах и психотерапевтах. Они работают не только с больным, но и с родственниками.
Кроме этого, в разработке плана реабилитационных мероприятий принимают участие:
- хирурги-онкологи;
- радиологи;
- физиотерапевты;
- врачи по лечебной физкультуре;
- средний и младший медицинский персонал.
Выбор методик восстановительной терапии зависит от многих факторов. Специалисты при принятии решения опираются на следующие данные:
- вид опухоли;
- размеры;
- локализация новообразования;
- возрастной критерий;
- наличие осложнений;
- проведенный объем лечения;
- сопутствующая патология;
- динамика состояния пациента.
Направления реабилитации
Реабилитационные мероприятия в программе лечения злокачественной патологии направлены на улучшение качества жизни пациента. При этом варианты терапии должны быть подобраны таким образом, чтобы не допустить развития рецидива опухоли. Курс восстановления подразумевает следующие виды методик:
- проведение физиотерапии;
- выполнение массажа;
- занятия лечебной физкультурой.
Внимание! Выбор восстановительных процедур зависит от особенностей онкологической патологии и определяется врачом.
Физическое воздействие применяется в качестве симптоматической терапии. Лечение помогает устранить болевой синдром, уменьшает воспалительные процессы, возвращает утраченные функции. Однако некоторые виды физиотерапии противопоказаны. Это связано с биологической стимуляцией клеток, что может вызвать пролиферацию раковых клеток. Также ограничение касается использования такого вида восстановления при метастазировании опухоли.
Некоторые физиотерапевтические мероприятия назначают при реабилитации после удалении опухоли головного мозга. Применяют магнитотерапию, которая убирает отечность тканей и болевые ощущения.
Миостимуляция способствует улучшению работы мышечной системы, таким образом, предупреждая развитие парезов конечностей. Лазеротерапия и фототерапия используются реже, учитывая их активное воздействие на клетки. Такие методы физического воздействия эффективны и в процессе реабилитации после удаления опухоли спинного мозга.
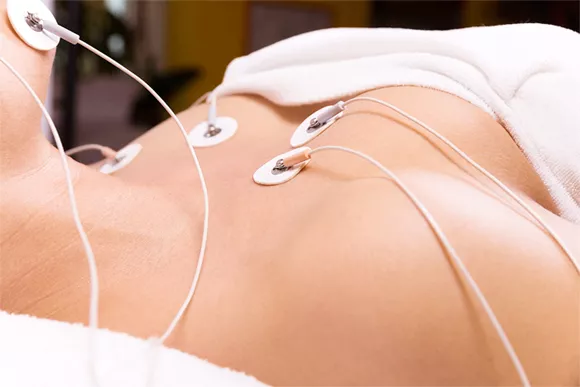
Миостимуляция
Физиотерапия хорошо зарекомендовала себя в качестве метода реабилитации после удаления опухоли прямой кишки. Используют воздействие магнитных волн, лазер. Быстрый восстановительный эффект обеспечивает:
- электрофорез,
- диадинамотерапия,
- УВЧ-терапия.
Следует отметить, что физическое воздействие не показано в случае, когда имеют место злокачественные новообразования костных структур. Реабилитация после удаления опухоли подвздошной кости исключает физиотерапевтические мероприятия. Фантомные боли купируют медикаментозными средствами.
После хирургического вмешательства единственным средством полноценного восстановления двигательной функции у пациента является эндопротезирование. Искусственная трансплантация позволяет быстро вернуться к нормальной жизни, что особенно важно для людей молодого возраста.
При злокачественных новообразованиях, опухолях с высокой вероятностью рецидива общая и локальная мануальная стимуляция не проводится. Это связано с возможным распространением видоизмененных клеток по организму во время манипуляций.
Массаж в послеоперационном периоде назначается, как метод реабилитации после трепанации черепа. Удаление опухоли центральной нервной системы не проходит без последствий. Изменения касаются двигательных и вербальных функций. Чаще всего отмечаются неврологические расстройства в виде парезов, параличей конечностей, нарушение чувствительности определенных областей иннервации. Процедура восстанавливает кровообращение, улучшает лимфодренаж в тканях, способствует нормальной нейромышечной проводимости.
Восстановительный этап после оперативного вмешательства на различных органах включает выполнение дыхательной гимнастики. Специальные упражнения можно проводить в период, когда пациент соблюдает постельный режим. Сразу после резекции опухоли двигательная активность больного снижена. Однако правильный ритм и частота дыхания во время вынужденного положения предупреждают такое осложнение, как застойная пневмония. Занятия до 4-6 раз в день:
- улучшают кровообращение в малом и большом круге;
- увеличивают концентрацию кислорода в тканях;
- нормализуют обменные процессы на клеточном уровне.
- уменьшают вероятность развития неврологических расстройств, связанных с недостаточным кровоснабжением головного мозга.
Лечебная физкультура является неотъемлемой частью реабилитации после удаления опухоли мозга и периферических отделов нервной системы. При онкологических заболеваниях другой локализации также необходима физическая активность. Это может быть пассивная помощь медицинского персонала в послеоперационном периоде с целью профилактики пролежней и улучшения кровообращения в органах. Однако особую роль играют специальные упражнения, которые помогают восстановить утраченные двигательные функции.
Гимнастику подбирают с учетом особенностей пациента, возрастного критерия, вида патологии. ЛФК при реабилитации после удаления опухоли позвоночника может отличаться от упражнений, которые необходимы для восстановления больного, перенесшего операцию на костях с последующей трансплантацией или эндопротезированием. В каждом конкретном случае работает специалист по лечебной физкультуре. В процессе терапии используются вспомогательные средства. Выполняют следующий комплекс:
- Вводная часть — позволяет настроить пациента на предстоящую физическую нагрузку. В положении лежа, а затем, сидя на кровати, производят простейшие движения верхними и нижними конечностями в медленном темпе. Длительность — до 5 минут.
- Основная часть — преследует цель улучшить общий тонус организма, положительно воздействовать на координацию, повысить устойчивость тела при движениях. Для лучшего результата используют палки, мячи и другой инвентарь. При этом активные действия сочетают с упражнениями на расслабление и дыхание. Проводят в течение 15 минут. Сюда включают:
— одноименные и разноплановые движения конечностями, с постепенным усложнением элементов;
— гимнастика для равновесия с поэтапным уменьшением площади опорной поверхности и увеличением центра тяжести;
— тренировка равновесия в ходьбе. - Заключительная часть — в течение 3 минут нагрузку снижают, выполняют дыхательные упражнения и произвольные расслабляющие движения в конечностях.
Требования к питанию в послеоперационном периоде
После удаления определенного вида опухолей в послеоперационном периоде необходимо придерживаться специальной диеты. Особое питание — важное условие реабилитации после удаления почки с раковой опухолью, а также при онкологических процессах кишечника. Ограничение питьевого режима касается первых суток после хирургического вмешательства. Односторонняя нефроэктомия подразумевает снижение нагрузки на оставшийся здоровый орган. В этом случае придерживаются следующих рекомендаций:
- Постепенное расширение объема пищи, начиная с минимального количества легкоусвояемых блюд.
- Ограничивают потребление белка. Предпочтение отдают диетическим сортам мяса — индейке, телятине, кролику. Лучше готовить нежирную рыбу. Растительная белковая пища на время исключается.
- Кратность приема еды должна составлять не менее пяти раз в сутки небольшими порциями.
- Количество соли в день допускается не более 5 грамм. Общее количество включает содержание ее в других продуктах.
- Нельзя употреблять продукты консервации. Это связано с избыточным содержанием химических элементов при производстве.
Особенности реабилитации после удаления опухоли мочевого пузыря заключаются в употреблении повышенного количества воды уже с первых суток после операции. В течение 24 часов необходимо выпить не менее 1, 5 литров жидкости, в дальнейшем — до 3 литров. При этом врач обязательно должен контролировать объем поступившего питья и выделенной мочи, а также ее качество. Ограничивают употребление соленых, копченых, жареных, острых блюд.
При операциях на кишечнике также необходимо соблюдение диеты. В первые сутки пациенту назначается инфузионная терапия с целью профилактики обезвоживания. Начиная со второго дня, проводят оральную регидратацию. Врач разрешает принимать жидкую протертую пищу по мере появления признаков восстановления перистальтики в нижних отделах пищеварительного тракта. К концу недели рацион постепенно расширяют. А через 10-14 дней — ограничения диеты снимают. Однако пациенту нельзя допускать возникновения запоров. Поэтому необходимо учитывать эту особенность во время приготовления пищи.
Правильный подход к организации реабилитационного периода с учетом индивидуальных особенностей организма помогает быстро восстановить нарушенные функции и улучшить качество жизни пациента.
Читайте также:

