Удалить гемангиому в оше
Содержание статьи



- Обязательно ли удалять гемангиому, появившуюся у взрослого
- Как выглядит гемангиома
- Лечим гемангиому народными средствами
Гемангиома – опасность или безобидный нарост?
Под гемангиомой подразумевают нарост в какой-либо части тела, чаще на лице или шее, красноватого, фиолетового или коричневого оттенка. Это доброкачественная опухоль, представляющая собой разросшиеся сосуды и артерии. Главная опасность этого процесса в том, что он не прекращается. Постепенно гемангиома захватывает всё новые и новые ткани и сосуды.
Несмотря на то, что медицина в этом веке сделала огромный скачок, причины возникновения гемангиомы до сих пор неизвестны. Существуют лишь догадки. Однако пока не зафиксировано ни одного случая развития гемангиомы злокачественного характера. А увеличение размера этой опухоли связано лишь естественным ростом организма человека.

Виды гемангиомы
Гемангиома – это не только некрасивое пятно на теле, особенно на открытых участках. Дело в том, что опухоль такого рода характерна не только для поверхности кожи, но также для сосудов и внутренних органов. Самая большая опасность для взрослого человека – произрастание гемангиомы внутри организма, чаще на печени, а также костях и мышцах.
Бывает еще гемангиома мышц, она развивается на нижних конечностях. При надавливании она бледнее, но при отмене давления постепенно восстанавливает кровообращение. У взрослых мышечная гемангиома пульсирует, а у детей – нет.
Гемангиома слизистых тканей образуется на губах, печени, на позвоночнике. Она, как правило, не причиняет беспокойства, если не задевает соседние органы. Поэтому обнаружить ее довольно сложно.
Какие гемангиомы удаляют?
Современная косметология предлагает различные виды терапии. Например, посредством лазера можно избавится от подкожной гемангиомы путем разрушения поврежденных сосудов. А если такая, пусть даже доброкачественная опухоль, проросла во внутренние органы, то придется прибегнуть к хирургической операции. В противном случае это чревато кровотечением.
В иных случаях можно прибегнуть к склерозирущей терапии. Однако такой метод применяется редко, так как требует большого количества времени. В любом случае, если вы, обнаружили на теле странное красноватое пятно, незамедлительно обратитесь к врачу и сдайте необходимые анализы для правильного диагностирования.


Моя история удаления гемангиомы и советы.Фото не для слабонервных.
Доброго времени суток всем,читающим мой отзыв!
С начала вводные данные, гемангиома у меня с рождения,находиться она у меня на спине левого бока, на уровне пояса. Как я помню где-то с 9 лет она стала периодически изменяться. Она увеличивалась в размере не только в ширь по коже, но и в высоту. Последний раз перед операцией она выпирала на 5-6мм от кожи, выглядело со стороны как выпирающая родинка черного цвета. Изменялась она, как я предполагала, когда я заболевала, в основном это весна-осень. Когда была маленькой мама мне ее прокалывала и выдавливала оттуда кровь и замазывала зеленкой (знаю,что данные манипуляции с гемангиомой недопустимы, мама делала это по незнанию).Став взрослой при воспалении просто замазывала зеленкой, она высыхала, покрывалась коркой и проходила. Но вот последние два года она стала меня беспокоить больше обычного, гемангиома не просто воспалялась и надувалась, но и стала болеть и стрелять, на боку спать было больно.

Я собралась пошла к терапевту, через него записалась в областную онкополиклиннику на консультацию. Моя гемангиома предательски уменьшилась и перестала болеть, типа не удаляй меня (один раз я из-за этого не пошла и пропустила год). Там все посмотрели, пощупали,опросили и поставили диагноз гемангиома, предложили удалять у них платно или по прописке бесплатно. Я решила бесплатно удалить по полису. Пошла вновь к нашему терапевту, она записала к хирургу. У него та же процедура как у онколога посмотрел,пощупал,опросил. Операцию назначили на 19 декабря, пообещал мне врачи тоненький косметический шов. За 3 дня сдала все анализы (кровь,моча), экг и флюшку.

Пришла в назначенный день утром, оформили в больницу на дневной стационар за 15 мин. Потом просидела под кабинетом 3 часа (за это время хотела 5 раз домой сбежать,но муж отговаривал) и вот меня зовут в кабинет,положили на стол, обработали спиртом сделали обезбаливающее 3-4 уколов ,потом еще 2 добавили. Аппарат сам не видела лежала на боку, но дым полосой шел непрерывно, жужжал. Читала отзывы, что все быстренько делают, но мне показалось долго. В конце все обработали,зашили и наложили повязку.Отпустили, сказали не мочить, купить повязки и ходить каждый день в процедурный кабинет на перевязки.

И что вы думаете? Операция была в среду, пришла на две перевязки. Мало того, что ждала каждый раз по 1,5-2часа, так врач не появился, с медсестрой по телефону сказал,что в понедельник будем швы снимать. Наступил понедельник врача мы не дождались, медсестра сказала давайте снимать не будем, т.к. времени мало прошло ткани еще сошлись, приходи 28 декабря. Пришла и о боги был врач на месте,посмотрел все сказал швы снимаем, не мочить 3 дня, не наклоняться.В итоге нитку вытянули,но медсестра сказала, что ткани не заросли скопилась жидкость,поверхность от электрокоагуляции получается ожоговая.Она мне ее выдавила с адской болью,налепила пластырь чтоб соединял края и отпустила. Как я поняла, этим днем меня и выписали.

Выдумаете это все?Я тоже на это надеялась, но нет. Встретили новый год весело,у родителей потоп,собирали воду 3 часа. А я все в повязке так и уснула,проснулись под вечер 1го января,хожу под повязкой чешется как-будто ранка заживает. На ночь думаю дайка повязку сменю, обработаю зеленкой, снимаю, а под ней все разошлось,жидкость,выделения желтые,мясо.Я бегом в нули на такси в больницу. Там встретил меня дежурный хирург,который объяснил, что уже как хотели не срастется, будет шрам, обработал и отпустил амбулаторно в поликлинику на перевязки ходить до заживления. В поликлинике мне выдали карту для перевязочного кабинета,сижу в очереди читаю ее, а там рукой моего хирурга написано, что операция прошла хорошо, снятие швов на 3 января. Сижу с больным боком и поражаюсь нашей медицине. В итоге перевязали меня 2 раза и все.

Все кто хочет удалять гемангиомы не маленьких размеров удаляйте их хирургически скальпелем,ткани сростаются в таком случает быстро. Не мучайтесь как я! Хотя может мне просто не повезло.
Гемангиома – это доброкачественная опухоль, клетки которой не трансформируются в онкологию. Развивается узел в местах скопления кровеносных сосудов. Новообразование растёт медленно и может самостоятельно исчезнуть, не оставляя следов. Поэтому удаление гемангиомы требуется в крайних случаях, когда у больного присутствует определённый дискомфорт.
Крупные образования сдавливают ближайшие ткани и нарушают работу органа, что влияет на самочувствие больного. Чаще болезнь формируется у детей в первые месяцы после рождения. У взрослых новообразования возникают редко. Выбор метода удаления гемангиомы зависит от медицинских показаний и патологического процесса, происходящего в больном участке. У каждого метода обнаруживаются плюсы и минусы, которые врач учитывает при выборе, исключая появление осложнений.
Когда стоит или не стоит удалять
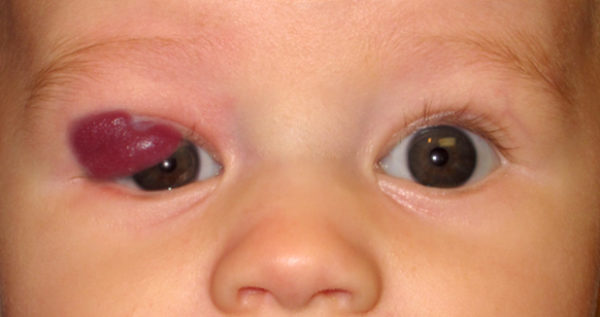
Гемангиома – это сосудистый узел, формирующийся на коже, костной ткани и паренхиматозных органах. Болезнь считается врождённой, так как часто диагностируется у новорождённых в первые месяцы после рождения. Ребёнок может родиться уже с гемангиомой. Первый год жизни новообразование активно увеличивается. Затем в течение нескольких лет узел находится в спящем режиме. К 10 годам образование самостоятельно проходит без следа.
Заболевание носит доброкачественный характер. Но в процессе разрастания атипичные клетки постепенно разрушают здоровые ткани, что сопровождается нарушениями в функционировании органа. Поэтому гемангиому рекомендуется удалить, предотвращая развитие негативных последствий.
Распознать заболевание можно по форме узла и цвету. Новообразование формируется асимметричным, с ярко-красным оттенком. Возникает на коже, на слизистой и во внутренних слоях органа. Согласно строению различают указанные виды гемангиомы – капиллярный, кавернозный, капиллярно-кавернозный, клеточный и межмышечные.
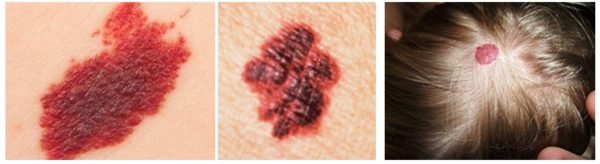
Опухоль удаляют по медицинским показаниям либо по причине косметического дискомфорта. При отсутствии активного роста и других сопутствующих признаков лечение не применяется – врачи предпочитают контролировать болезнь при помощи регулярных диагностических процедур. Срочное лечение требуется при наличии признаков:
- образование стремительно увеличивается в размерах и меняет цвет;
- присутствуют кровяные выделения и изъязвления на поверхности опухоли;
- узел расположен вблизи жизненно важных органов – лицевого нерва, в районе ушной раковины и т.д.;
- болезнь сопровождается внешними деформациями лица либо внутреннего органа;
- присутствует риск злокачественного перерождения болезни.
При подобных симптомов патологию полагается удалять. Но в отдельных случаях процедура запрещена:
- наличие острого заболевания, связанного с инфекцией;
- обострение хронической патологии;
- лихорадочное состояние неясной этиологии;
- гемангиома покрыта гнойными, экзематозными и другими подозрительными новообразованиями;
- болезни сердечной мышцы, почек или лёгкого.
Способы удаления узла:
- применение лекарственных препаратов;
- мекторальная или радикальная резекция;
- криодеструкция;
- лазерная терапия;
- электрокоагуляция;
- облучение гамма-лучами.
Метод лечения болезни врач подбирает согласно медицинским показаниям после проведения подробного обследования и оценки степени поражения организма.
Подготовка к удалению
Процесс подготовки зависит от метода процедуры. Перед проведением традиционной операции по удалению пациент направляется в лабораторию для сдачи крови на общий клинический анализ крови и мочи.

Выявляется свертываемость и группа с резусом крови, на ВИЧ с гепатитом и сифилис. Взрослым людям потребуется пройти флюорографию лёгких и электрокардиограмму сердца. Дополнительно рекомендуется консультация онколога, кардиолога, дерматолога или другого специалиста в зависимости от локализации узла. Требуется выявить возможные осложнения после местной анестезии или общего наркоза. Клиника может потребовать проведение дополнительных обследований, зависит от хирурга, проводящего удаление.
Процедуры криодеструкции, лазерной терапии, электрокоагуляции не требуют сложных диагностических мероприятий. Больному нужно сдать кровь и мочу на исследование показателей основных элементов, свертываемость и серьёзных патологий. Также потребуется взять заключение у терапевта или педиатра. Запрещается принимать антикоагулянты за 7 дней до операции.
Перед проведением любой процедуры запрещается кушать и пить воду за 12-16 часов. Операция проводится на пустой желудок и кишечник. Дополнительно производится порой очищение полости кишечника приёмом слабительного либо клизмы с физраствором. Непосредственно перед процедурой с пациентом беседуют хирург и анестезиолог.
Полостная операция
Хирургическое удаление гемангиомы применяется в основном при поражении внутренних органов – печени, почек, лёгких и т.д. Иссечение атипичных клеток проводят с захватом здоровых тканей до 15-20 мм. Если образование больших размеров, назначается лечение для уменьшения размеров. Пациенту подбираются лекарственные препараты и курсы облучения гамма-лучами.
Хирургически удаляют небольшие узелки, образованные в местах регулярного механического травмирования – на спине, в подмышечной впадине, на ступне, руке и т.д. Процедура производится под общим наркозом из-за болезненного процесса. После удаления больному требуется медицинский уход. Полученные биологические образцы отправляют в лабораторию для гистологического изучения.
Минусом операции считается болезненность проведения и остаточные глубокие шрамы, требующие дополнительной косметической коррекции. Поэтому применяют метод при новообразованиях, расположенных в закрытых местах и внутренних органов.

Преимуществом способа является радикальный эффект удаления, т.е. опухоль иссекается полностью, предотвращая рецидив болезни.
Операция проводится в основном у взрослых людей при диагнозе приобретенной гемангиомы с подозрением на онкологию. При детских опухолях метод используется редко. У ребёнка узел иссекается более щадящим способом.
Перед проведением проводится тщательное обследование с учётом возможных осложнений и последствий. Реабилитация больного проходит под медицинским контролем, чтобы выявить на ранних сроках негативные последствия.
Иссечение гемангиомы при помощи криодеструкции
Криодеструкция заключается в замораживающем воздействии на опухоль жидким азотом. Используется при небольших размерах до 20 мм – так предотвращается образование глубоких шрамов после операции.
Процедура длится несколько минут – атипичные летки замораживаются жидким азотом под низкой температурой, приводя к разрушению больной ткани. В течение короткого промежутка времени на месте узла образуется здоровый слой кожи. Для положительного результата проводят 1-3 сеанса с интервалом в 2-3 дня.
Место оперативного вмешательства впоследствии обрабатывается раствором перманганата калия. Проводить процедуру допустимо амбулаторно, т.к. нет болезненных ощущений и кровопотери. Ребёнок или взрослый после операции уходит домой. Пациенту не требуется проходить кучу многочисленных диагностических мероприятий, что ускоряет выздоровление.
Метод не применяется для лечения опухоли на позвоночнике и вблизи жизненно важных органов. Вполне подходит для терапии новообразования на лице и других видимых участках.
Проведение процедуры у детей требует особого подхода и специальных условий, чтобы избежать неприятных последствий:
- время воздействия по гемангиоме жидким азотом не должно превышать 30 секунд;
- на слизистой узел иссекается не более 15 секунд;
- множественное образование узелков можно удалять за один сеанс, но общая площадь воздействия не должна быть больше 10 см2;
- в зоне промежности и ягодиц максимальная площадь иссечения составляет 5 см2;
- глубокое поражение органа требует проведения ряда курсов, чтобы избежать травмирования и отёков – временной интервал между сеансами составляет 2-3 недели;
- процесс криодеструкции начинается с периферической области, постепенно смещаясь к центру патологии.
Место воздействия жидкого азота в течение 2-3 дней приобретает отёчность. Особенно это заметно в области век, губы, на слизистых. На четвёртый день разрушенный сосуд покрывается корочкой, под которой начинает формироваться здоровый слой эпителия. Полностью кожный покров восстанавливается до месяца.
Криодеструкция отличается высоким процентом полного выздоровления (более 95%) и минимальным травмированием кожи. После удаления практически не остаётся рубцов. Шрам остаётся при лечении узла с глубоким разрастанием. Осложнения процедурного вмешательства диагностируется в единичных случаях.
Для терапии кавернозной и комбинированной гемангиомы методом криодеструкции предварительно назначают процедуры СВЧ-терапии. Проведённые курсы увеличивают шансы на благоприятный прогноз операции по удалению глубокой опухоли. Сочетание двух методов сохраняет целостность мышц и контур лица без травмирования лицевого нерва, позволяет избежать кровоточивости узла. Разрешается использовать для лечения патологии у грудничков.
Лазерная терапия
Лазерное удаление гемангиомы применяется в последние 20 лет довольно часто. Метод считается эффективным и щадящим. Проводится процедура в основном в частных медицинских центрах. Разрешается детям и взрослым.
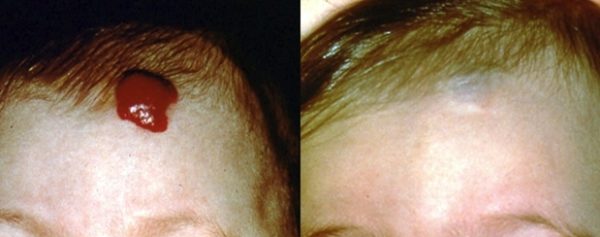
Процедура показывает плюсы:
- во время удаления отсутствует болевой синдром – пациент ощущает только слабое жжение;
- длительность операции занимает несколько минут;
- опухоль удаляется за один сеанс;
- точечное воздействие не оставляет следов и шрамов;
- процесс не требует общего наркоза, достаточно местной анестезии;
- возможно убрать новообразование на лице и слизистой – на губе, языке, голове и т.д.
Недостатком считается невозможность воздействия на уплотнения с большой площадью поражения и цена процедуры. К минусам относится противопоказание проводить новорождённым детям.
Дозировку, время сеанса и количество курса врач рассчитывает индивидуально для каждого пациента. Учитывается возраст и самочувствие больного, а также патологические процессы заболевания. Если требуется провести более 3 сеансов, интервал между ними составляет 1 месяц.
Удалить новообразование в области позвоночника не получится из-за глубокого разрастания. Лазерный луч проникает в ткани до 4 мм, что недостаточно для лечения глубоких опухолей. Применяют метод в основном для терапии капиллярной гемангиомы.
После удаления на месте узла образуется плотная корочка, которая самостоятельно исчезает через 2-3 недели. На месте поражения восстанавливается здоровый слой дермы.
Склерозирующая терапия патологии
Склеротерапия подходит, если опухоль появилась в труднодоступном месте, и обладает крупными размерами. Также метод эффективен для лечения узла в области ушной раковины или в полости рта.
Раньше в виде склерозанта использовался этиловый спирт, вводимый специальной тонкой иглой в полость гемангиомы. Последние 15-20 лет вводят этоксисклерол или фибро-вейн, которые разрушают структуру узла. В течение 7 дней на месте патологии будет отёчность, постепенно рассасываясь.
Минусом процедуры является болезненность, поэтому не применяется для лечения детей. Пациенту для купирования болевого синдрома могут назначить курс обезболивающих. Также требуется провести несколько процедур, чтобы разрушить все атипичные клетки.
Электрокоагуляция
Удаление гемангиомы в труднодоступных местах при помощи электрокоагуляции применяется достаточно часто. Коагуляция – это прижигание больного участка высокочастотным импульсивным электрическим током. Во время процедуры ткани нагреваются и клетки разрушаются. Радиоволновым методом нужно воздействовать на мягкие ткани узла, чтобы спровоцировать их гибель. Используется специальный аппарат – Сургитрон.
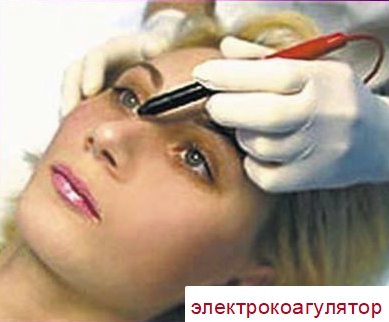
После прижигания мертвые ткани отпадают, и начинается процесс восстановления кожного покрова. Применяют процедуру в основном у взрослых людей, т.к. присутствует определённая болезненность. Процесс отличается точечным воздействием на опухоль, но используют его редко. На месте узла после иссечения остаётся глубокий шрам, убираемый методом косметической корректировки.
Рентгенотерапия в лечении патологии
Болезнь можно вылечить при помощи рентгеновских лучей, способных разрушать атипичную структуру. Применяют метод у детей от 3 до 8 месяцев, когда патологические ткани чувствительно реагируют на радиоактивное воздействие лучей. В более зрелом возрасте рентгенотерапия используется редко. Происхождение опухоли носит доброкачественный характер, но рентгеновское влияние способно вызвать перерождение в онкологию.
Процедура заключается в дозированном воздействии рентгеновских лучей на больной участок с определённым временным интервалом. Суточная доза и курс терапии подбирается лечащим врачом индивидуально. Влияет расположение и патологические параметры болезни. У операции есть ряд побочных эффектов, которые могут вызвать ухудшение в самочувствии больного и спровоцировать тяжёлые осложнения в процессе развития узла. Поэтому используют данный способ только тогда, когда предыдущие не дали должного эффекта.
Показанием для проведения считается расположение в области глаза и пространства за ним. Также могут использовать для иссечения большой площади поражения. Курс облучения прекращается при отсутствии роста больных клеток и смене цвета на более бледный оттенок – это говорит о начале инволюции патологического процесса.
Восстановление и возможные последствия болезни
После каждого метода по иссечению гемангиомы нужна процедура реабилитации. Оставшийся шрам требует специального ухода и контроля со стороны лечащего врача, чтобы предотвратить развитие опасных симптомов. Криодеструкция, склеротерапия и радиоволновая терапия характеризуются небольшим рубцом, который заживает самостоятельно. Лазер и электрокоагуляция оставляют участок с формированием плотной корочки, способной также самостоятельно пройти при восстановлении кожного покрова.
Нельзя обрабатывать прооперированный участок йодом, спиртом, перекисью водорода и другими средствами, содержащими в составе кислоты. Рекомендуется использовать на этом период мази с эффектом смягчения – левомиколевую или солкосериловую.
После полостной операции пациент находится под ежедневным наблюдением врача. Рану обрабатывают специальным антисептиком и осматривают состояние шва. Нити удаляют через 1,5-2 недели. Затем за раной придётся ухаживать дома по рекомендации врача.
После удаления не стоит гулять под прямыми солнечными лучами в течение длительного времени. Запрещается принимать горячие ванны и визиты в баню. Разрешается использовать тёплый душ. Требуется специальная диета, обогащенная растительной клетчаткой.
Лечение патологии дома
Маленькие уплотнения на поверхностных слоях дермы разрешается удалять в домашних условиях. Для этого используют чайный гриб и медный купорос.
Компресс из гриба прикладывают к больному участку и фиксируют на 24 часа. После этого снимают и делают новый. Процедуру повторять ежедневно до полного исчезновения узла.
Раствор медного купороса готовится из расчёта 1 ст.л. на небольшое количество воды. Полученную смесь втирают в уплотнение. Курс длится 10 дней.
Перед использованием методов народной медицины стоит проконсультироваться с лечащим врачом. Это позволит избежать серьёзных последствий.
Гемангиома — доброкачественное новообразование, которое представляет собой клубок расширенных кровеносных сосудов. Она не связана с онкологическими заболеваниями и не может трансформироваться в рак, но иногда вызывает осложнения.
Кроме того, встречаются некоторые особые разновидности гемангиом, которые, как правило, диагностируются у взрослых.
В клинике Медицина 24/7 применяются все современные виды лечения гемангиом любой локализации. У нас работают врачи-хирурги экспертного уровня и применяется современное оборудование. Наши специалисты удаляют новообразования максимально аккуратно, с применением минимально инвазивных, наименее травматичных способов. После вмешательств пациенты быстро восстанавливаются и возвращаются к привычной жизни.
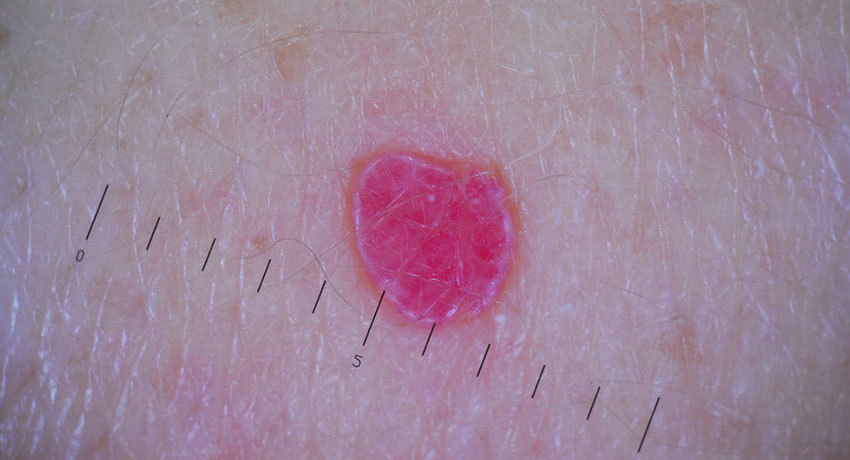
Вишневые пятна
Вишневые гемангиомы у взрослых примерно одинаково часто встречаются у лиц разных рас и национальностей, но на светлой коже более заметны. Женщины и мужчины болеют примерно одинаково часто.
Пятна Кэмпбелла де Моргана не опасны, они не трансформируются в злокачественные опухоли. Для их удаления есть два основных показания:
- Если гемангиома постоянно травмируется и кровоточит.
- По косметическим показаниям — если образование находится в заметном месте и портит внешность.
К классическому иссечению кожных гемангиом скальпелем в настоящее время прибегают редко, так как появились более удобные и безопасные методики. Сегодня очень часто выполняют удаление гемангиом лазером. Существует аппарат для радиоволновой хирургии Сургитрон. В нем вместо лазера роль скальпеля играют радиоволны высокой частоты. Можно удалять образования на коже с помощью электрокоагулятора — инструмента, который прижигает ткани электрическим током. Иногда прибегают к криохирургии — уничтожению гемангиом с помощью низких температур.
Все эти вмешательства можно выполнять без наркоза, под местной анестезией. Госпитализации в стационар не требуется. В тот же день пациент может вернуться домой и заниматься привычными делами. Рубец на коже может остаться в случае, если гемангиома была большой.
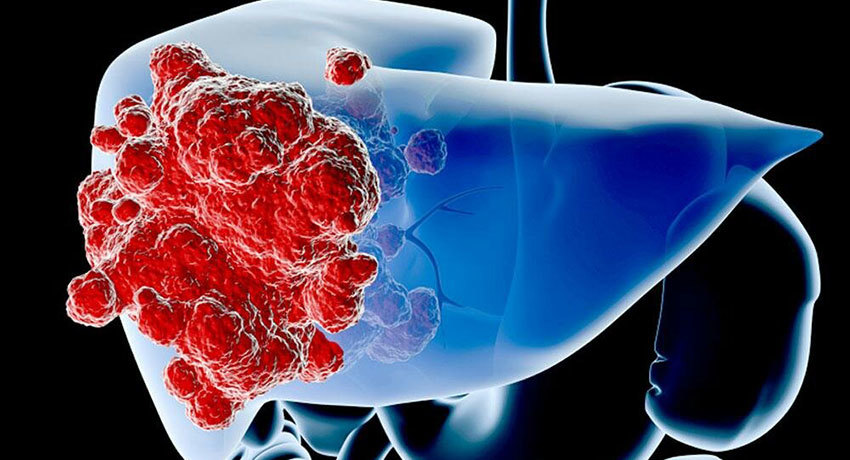
Гемангиома печени
По разным данным, гемангиомы в печени имеются у 0,5–20% людей, у женщин примерно в 4–6 раз чаще, чем у мужчин. Чаще всего такие новообразования не опасны и даже не вызывают симптомов, их обнаруживают случайно во время обследования по другому поводу.
Обычно симптомы возникают при гемангиомах печени, достигающих размеров 4–10 см. Беспокоят боли под правым ребром, тошнота, рвота, больной быстро наедается. Большинству пациентов рекомендуется наблюдение в динамике с периодическим контролем размеров гемангиомы. Показания к хирургическому лечению возникают редко, в следующих случаях:
- сильно выраженные симптомы;
- быстрый рост новообразования;
- если есть сомнения в диагнозе, подозрение на злокачественную опухоль;
- спонтанный разрыв гемангиомы печени и другие осложнения.
Существуют малоинвазивные методы лечения, такие как эмболизация печеночной артерии, радиочастотная и микроволновая аблация опухоли, лучевая терапия. В более серьезных случаях приходится выполнять вылущивание опухоли или резекцию (удаление пораженной части) печени, в очень редких случаях — трансплантацию печени (если невозможно удалить гемангиому, она имеет огромные размеры, вызывает серьезные осложнения).

Гемангиома позвоночника
Гемангиомы — самые распространенные доброкачественные опухоли позвонков. Они встречаются у каждого десятого взрослого человека. В большинстве случаев поражаются грудной и поясничный отделы позвоночника, очень редко — шейный отдел. Как и при локализации в печени, чаще всего такие новообразования не представляют угрозы и не вызывают симптомов. Если их и обнаруживают, то случайно, во время обследования по другим поводам. Многие люди всю жизнь даже не догадываются, что у них есть такая патология.
Если гемангиома позвонка все же дает о себе знать, то типичное проявление заболевания — боль в спине или пояснице, в зависимости от уровня поражения. Если опухоль выступает за пределы позвонка или приводит к уменьшению его высоты, и этого сдавливается спинной мозг, нервные корешки, то возникают более серьезные симптомы: сильные боли в позвоночнике, которые могут распространяться в руку или ногу, слабость, онемение в определенных частях тела, нарушение контроля прямой кишки и мочевого пузыря.
Иногда возникают такие грозные осложнения, как компрессионные переломы позвонков, сдавление спинного мозга в результате кровоизлияния из гемангиомы.
В лечении нуждается гемангиома позвоночника, которая вызывает боль и другие симптомы. Применяют разные методы:
- Эмболизация. В кровеносный сосуд, питающий гемангиому, вводят эмболизирующий препарат, состоящий из микроскопических частиц. Он перекрывает просвет мелких сосудов, нарушает приток к опухоли крови и вызывает ее гибель.
- Чрескожная пункционная вертебропластика. Во время этой малоинвазивной процедуры в полость внутри позвонка вводят через иглу специальный цемент. При компрессионном переломе в полость можно ввести миниатюрный баллон и раздуть его с помощью жидкости, чтобы вернуть нормальную конфигурацию тела позвонка.
- Хирургическое удаление опухоли и поврежденной ткани позвонка. Этот метод наиболее травматичный, и к нему в настоящее время прибегают редко.
- При разрушении значительной части позвонка для стабилизации позвоночного столба применяют костные трансплантаты, винты, металлические стержни.
Читайте также:





