Удаление желчного пузыря при раке поджелудочной железы
Вернуться в раздел: Онкология
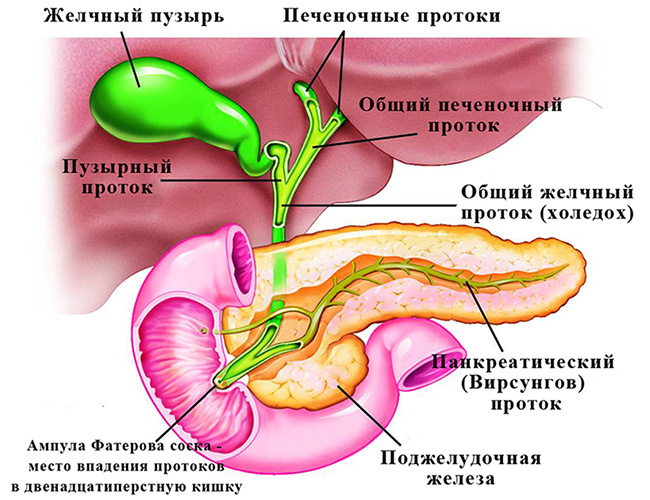
Рис. 1 -Анатомическое строение желчевыводящих путей в норме
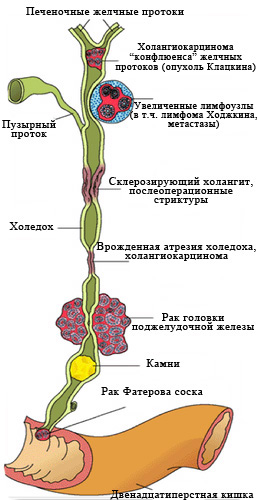
Рис. 2 Наиболее частые причины
возникновения механической желтухи.
Заболеваний, вызывающих нарушение оттока желчи, множество.
Основные - перечислены на рис 2.
К сожалению, в 40-67% случаев причиной механической желтухи являются опухоли, причем доброкачественными они бывают лишь в 2-3% случаев.
Самая частая причина, с которой приходится сталкиваться врачам – это рак головки поджелудочной железы.
Опухоль сдавливает проток извне, нарушая отток желчи. (рис. 3)
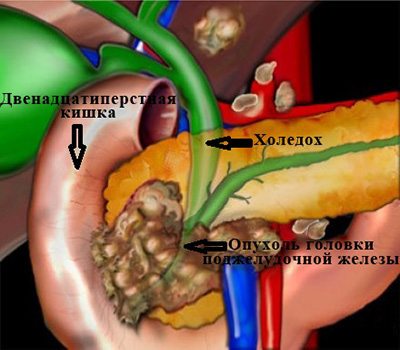
Рассмотреть все возможные виды лечения при различных причинах возникновения механической желтухи в рамках одной статьи невозможно. Поэтому я остановлюсь более подробно на вариантах лечения самой сложной категории больных – со злокачественными образованиями, вызывающими сдавление желчных протоков.
В каждом случае вопрос о возможности полного удаления опухоли решается индивидуально, это зависит от множества факторов: распространенности процесса, возраста больного, наличия сопутствующих заболеваний и т.п. Эти операции считаются одними из самых сложных в современной абдоминальной хирургии и выполняются, как правило, в специализированных отделениях опытными хирургами-онкологами.
Как я уже упоминал, основным параметром, который оценивает выраженность механической желтухи, является уровень общего билирубина в крови. Все вышеперечисленные способы лечения, в том числе и радикальное хирургическое вмешательство, за редким исключением, возможны при уровне общего билирубина крови ниже 50-90 мкмоль\л (норма 3-17 мкмоль\л) из-за высокого риска осложнений. Однако видимая желтушность склер и кожи возникает, как правило, при уровне билирубина выше 100-120 мкмоль\л. При уровне выше 300-350 мкмоль\л билирубин начинает проникать через гематоэнцефаличсекий барьер, т.е. поступать в головной мозг и при дальнейшем нарастании вызывает тяжелую интоксикацию, вплоть до летального исхода.
По данным литературы в условиях обструкции желчных путей и их воспаления оперативное лечение является рискованным, сопровождается большим количеством осложнений, а летальность достигает 10-34%, что в 4 раза выше, чем в тех случаях, когда механическую желтуху удается ликвидировать до операции.
Поэтому одной из первых задач при лечении механической желтухи является снижение уровня билирубина в крови – для лечения интоксикации и подготовки больного для того или иного вида специализированной медицинской помощи (операция, химио- или лучевая терапия).
Консервативная терапия (внутривенные инфузии препаратов) у больных механической желтухой опухолевого генеза редко бывает эффективна. И на первый план выходят хирургические способы декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
Последний способ на сегодняшний день используется достаточно редко, так как он сопряжен с боʹльшим количеством осложнений. Его применяют при технической невозможности выполнения операции первыми двумя способами или при отсутствии в стационаре специалистов нужного профиля.
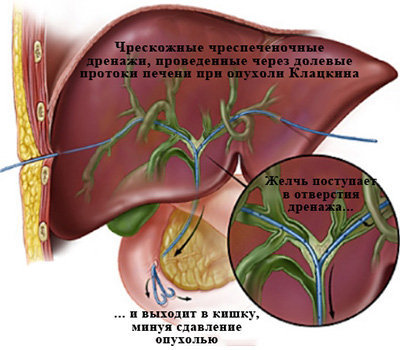
У 70-80% процентов пациентов с механической желтухой возможно применение обоих способов декомпрессии, и тогда выбор во многом зависит от того, насколько тот или иной способ более распространен в конкретном стационаре (техническая оснащенность, опыт того или иного специалиста, от которого во многом зависит процент успешных вмешательств и количество осложнений).
Подробнее о малоинвазивных методиках чрескожногочреспеченочного дренирования и стентирования желчных протоков для купирования механической желтухи можно узнать из второй части статьи.
Являясь специалистом-рентгенохирургом, хочу подробнее остановиться именно на методике чрескожной чреспеченочной декомпрессии желчных протоков при злокачественной природе механической желтухи.
Необходимым условием для выполнения чрескожной пункции является расширение внутрипеченочных желчных протоков до 3-5 мм. При механической желтухе любой этиологии это явление достаточно распространено, при нарушении оттока желчи, она начинает накапливаться в первую очередь именно в протоках, постепенно расширяя их. Если препятствие (камень или опухоль) не полностью сдавливает холедох, т.е. часть желчи все-таки оттекает в кишку, то этот процесс может занять некоторое время.
- Выполняется под местной анестезией (т.е. не требует проведения общего наркоза)
- В опытных руках частота успешного дренирования составляет 98-100% (что превышает технический успех эндоскопических методов).
- Меньшее количество осложнений (при наличии необходимого оборудования и опытных специалистов).
- Выполняется под контролем рентгеноскопии (хотя современное оборудование позволяет снизить дозу излучения до минимальных цифр – меньше, чем при проведении компьютерной томографии).
- При установке наружного или наружно-внутреннего холангиодренажа часть желчи оттекает в специальный пластиковый контейнер, который нужно носить с собой от 3 до 14 дней, что ухудшает качество жизни пациента.
В стационаре больные с механической желтухой поступают на отделения хирургии/онкологии. Как правило, операции направленные на декомпрессию желчных протоков являются ургентными – т.е. достаточно срочными, чтобы избежать осложнений, связанных с интоксикацией билирубином, но при этом и не выполняющиеся сразу же при поступлении больного. Обычно у врачей есть 1-3 дня на дообследование пациента – установку причины желтухи (камень, опухоль, стриктура), определение уровня билирубина крови, и др. анализы, которые нужно учитывать при подготовке к операции.
Больному объясняются цели операции, ее риски и возможные осложнения, подписывается добровольное информированное согласие на процедуру. Накануне разрешается легкий ужин, в день вмешательства – голод.
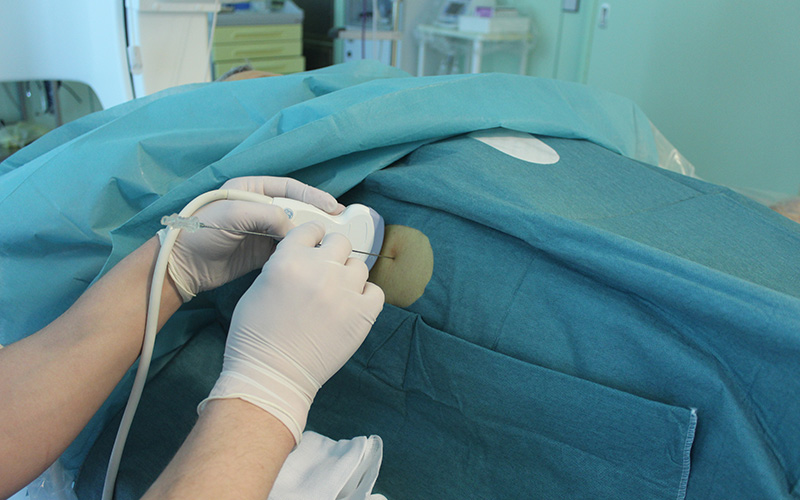
Рис. 2. Пункция желчных протоков под контролем ультразвука справа в 8 межреберьи.
Операции чрескожного чреспеченочного холангиодренирования (ЧЧХД) и стентирования проводятся в специально оборудованной рентгеноперационной.
Вмешательство выполняется под местной анестезией, как правило, 20-30 мл 1% раствора лидокаина. В условиях нашего стационара в операционной всегда находится врач анестезиолог-реаниматолог, который в случае необходимости обеспечивает проведение внутривенной анестезии.
Место пункции выбирается индивидуально, в зависимости от анатомического строения и локализации препятствия. Как правило, доступ к протокам правой доли печени осуществляется из 7-8 межреберья по линии проведенной перпендикулярно от переднего угла подмышечной впадины. Доступ к протокам левой доли – из-под мечевидного отростка.
Правильный выбор доступа в наибольшей степени влияет на безопасность методики.
После обработки кожи раствором антисептика и анестезии, кожа в месте пункции надсекается скальпелем, для облегчения ввода пункционной иглы. Сама игла имеет диаметр менее 1 мм. Под контролем ультразвука или рентгеноскопии она проводится на глубину в 5-10 см до попадания в расширенный желчный проток.
Через иглу вводится несколько миллилитров неионного йодсодержащего контрастного препарата (омнипак, оптирей). Это делается для того, чтобы убедиться в попадании именно в желчный проток, а не сосуды печени. Через просвет иглы заводится тонкий мягкий проводник диаметром до 0,3 мм, игла извлекается, а по установленному проводнику заводится тонкий пластиковый катетер (диаметр менее 2 мм). Через него вводится 20-30 мл контрастного вещества – выполняется т.н. холангиография.
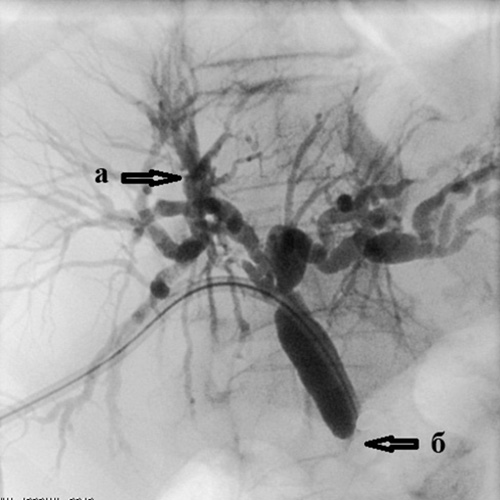
Рис. 3. Чрескожная чреспеченочная холангиография.
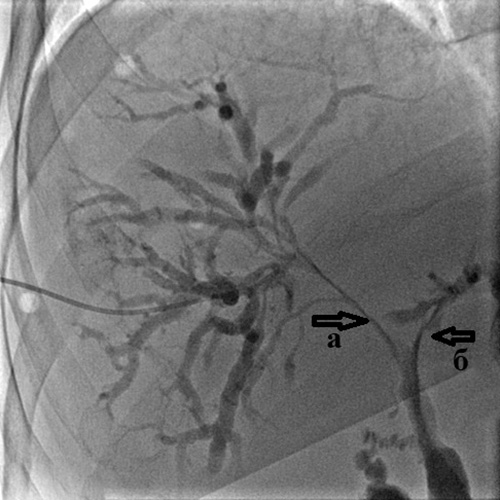
Рис. 4. Холангиография при механической желтухе,
вызванной опухолью Клацкина.
Холангиография при механической желтухе, вызванной опухолью Клацкина.
Определяется выраженное сужение правого (а) и левого (б) долевых желчных протоков
из-за прорастания холангиокарциномы.
Тугое заполнение желчных протоков позволяет с точностью определить уровень
и степень блокирования желчных протоков, степень их расширения, дефекты их заполнения
(видны крупные конкременты ивнутрипросветные опухоли), а также определить тактику
и способ дальнейшего лечения – декомпрессии желчных протоков.
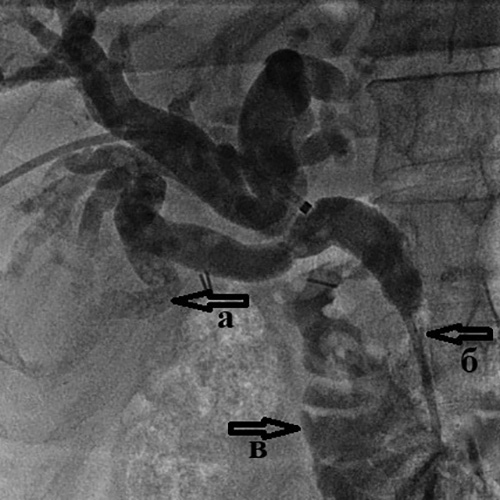
Рис. 5. Холангиография при внутрипеченочном
холангиолитиазе
Холангиография при внутрипеченочном холангиолитиазе:
а) множественные мелкие конкременты (камни) размером до 2-3 мм
внутри расширенных желчных протоков правой доли печени;
б) доброкачественная (поствоспалительная) стриктура терминального отдела холедоха;
в) поступление контрастного вещества в двенадцатиперстную кишку
через установленный чрескожный чреспеченочный дренаж.
Желчь, полученную при первичной пункции желчных протоков,
часто берут на посев и определение чувствительности к антибиотикам.
Это очень способствует борьбе с таким частым осложнением механической желтухи,
как холангит – т.е. воспаление стенки желчного протока.

Рис. 6 - Дренажная трубка для чрескожного чреспеченочного
дренирования желчных протоков.
После определения уровня блока врач при помощи катетеров различной формы и проводников разной жесткости, выполняет реканализацию препятствия (проводник через стриктуру или сдавленный извне холедох проводится в тонкую кишку).
По проводнику в кишку для восстановления оттока желчи заводится пластиковая трубка диаметром около 3 мм с большим количеством отверстий – дренаж.
Он позиционируется таким образом, чтобы дренажные отверстия находились и до и после препятствия. Таким образом, желчь попадает в дренажную трубку до препятствия и выходит из отверстий в кишку уже после него.
На первые 2-3 суток к наружному концу дренажа (в межреберьи) подсоединяется пластиковый мешок. Это позволяет ликвидировать избыток желчи, находящейся в протоках и проконтролировать (вовремя выявить) возможные осложнения, такие как гемобилия – кровотечение в желчные протоки.
Если препятствие пройти не удается, то дренаж оставляется только на наружный отток, чтобы уменьшить уровень билирубина в крови и его токсические эффекты. Желчь в таких случаях больному приходится пить (вместе с соком или водой), так как с ней теряются необходимая жидкость и микроэлементы, которые необходимы и без того истощенному организму. Через несколько дней, когда проходит воспаление и отек стенки желчных протоков, как правило, предпринимается повторная попытка прохождения препятствия. После установки дренажа в нужной позиции он фиксируется к коже швом, что снижает риск его смещения.
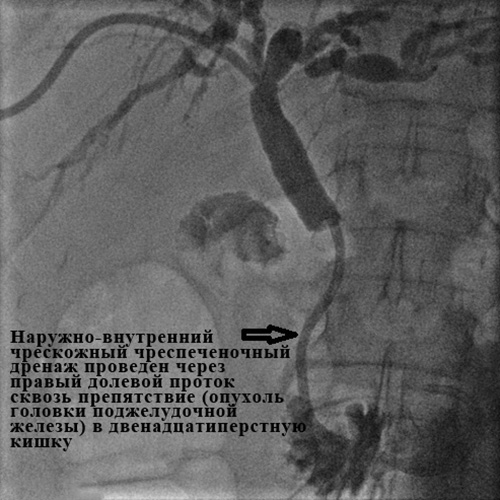
Рис. 7. Наружно-внутреннее чрескожное чреспеченочное холангиодренирование.
Успех дренирования во многом зависит от наличия в стационаре всего спектра инструментария и опыта хирурга, выполняющего вмешательство. В нашем отделении успех наружно-внутреннего дренирования с восстановлением нормального пассажа желчи в кишку составляет 98-99%.
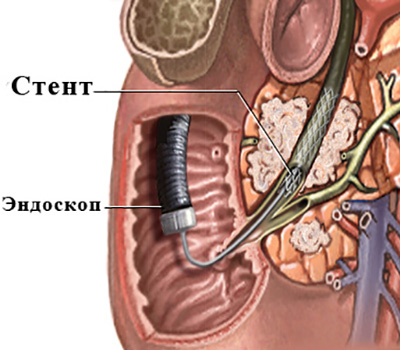
Для того, чтобы избежать этих осложнений, у больных с неоперабельным злокачественным процессом (в некоторых случаях и при других причинах механической желтухи) была разработана операция стентирования желчных протоков. По сути, она является логическим продолжением операции дренирования, и, по-возможности, выполняется стабильным больным с удовлетворительным прогнозом по выживаемости.
Диаметр раскрытого баллона составляет 6-8мм. Баллон сдувается и удаляется, а по тому же проводнику заводится стент.
Стент (как и баллон) свернут на специальной системе доставки, которая является достаточно тонкой, и не требует дополнительного расширения канала, в котором ранее находился дренаж.
Стент заводится и открывается таким образом, чтобы перекрыть стриктуру, но не перекрыть при этом остальные желчные протоки.
 | 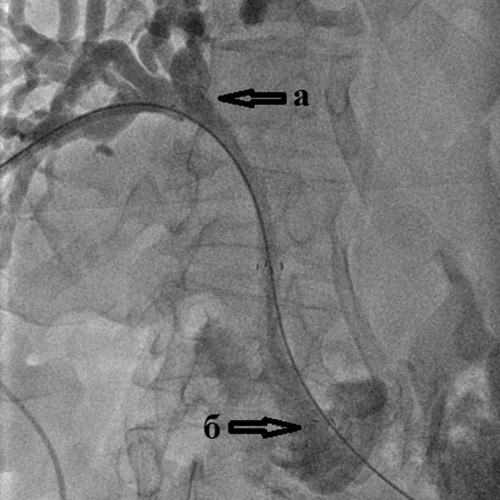 |
| Рис. 11. Стент-графт с политетрафторэтиленовым покрытием для стентирования желчных протоков. | Рис. 12. Стент-графт установленный в холедох от места слияния долевых желчных протоков (а) до двенадцатиперстной кишки (б) для лечения механической желтухи, вызванной метастазами рака толстой кишки в ворота печени. |
При необходимости, в момент раскрывания баллона и стента используют добавление внутривенной анестезии. После установки стента за больным наблюдают несколько дней в условиях хирургического отделения, затем, убедившись в отсутствии осложнений, выписывают для продолжения лечения (химиотерапия, лучевая терапия, фотодинамическая терапия) в специализированном учреждении или по месту жительства (симптоматическая терапия).
В большинстве стационаров Санкт-Петербурга, малоинвазивные операции выполняются платно, т.к. требуют достаточно дорогостоящего расходного материала и наличия опытных специалистов.

Билиарный панкреатит после удаления желчного пузыря появляется у большинства людей. Бытует ошибочное мнение, что после резекции желчного его работу берет на себя поджелудочная железа, и под воздействием такой нагрузки ее паренхима начинает разрушаться. Эти два органа системы пищеварения дополняют работу друг друга, но никак не являются взаимозаменяемыми. Механизм развития панкреатита бывает запущен еще до операции, в связи с холециститом. Нередко панкреатит появляется и после хирургического вмешательства, но по вине выводных протоков. Они продолжают подавать секрет клеток печени в 12-перстную кишку, но уже не в привычном количестве.
Когда удаление желчного пузыря необходимо и как выполняется операция
Причиной проведения операции по удалению желчного обычно является желчекаменная болезнь, осложненная холециститом (воспаление стенок пузыря) или острым панкреатитом. Когда камни находятся в желчном пузыре, они препятствуют оттоку желчи в двенадцатиперстную кишку. Секрет печени начинает проникать в выводные протоки поджелудочной железы и обжигает их. Этот фактор приводит к билиарному панкреатиту и панкреонекрозу.
Первый признак того, что пациенту необходима срочная операция, — это сильные постоянные боли в правом боку, которые невозможно купировать медпрепаратами.
Подготовка к резекции пузыря проходит с помощью УЗИ. Процедура помогает оценить особенности протекания желчекаменной болезни и изучить состояние близлежащих органов. Для проведения оперативного вмешательства применяют малотравматичный метод — лапароскопию.
Операцию проводят под общей анестезией. Чтобы хирург мог видеть оперируемую область, в определенные части брюшной полости посредством иглы вводят углекислый газ, а затем необходимые инструменты и видеокамеру. Одновременно с резервуаром желчи вырезают пузырный проток и прилегающую к нему желчнопузырную артерию. Поэтому на них в определенном месте предварительно накладывают фиксирующие клипсы.
Если пузырный канал оставить нетронутым или иссечь меньшую его часть, то со временем он наполнится секретом клеток печени, расширится и сделается похожим на желчный микропузырь. Так как у его стенок возможность сокращения отсутствует, то желчь в нем начнет застаиваться. Со временем в ней образуются камни, которые впоследствии спровоцируют обострение панкреатита.
Иссеченный орган извлекают через самый крупный надрез брюшной полости. В прооперированном месте накладывают швы, к ложу пузыря прокладывают тонкую дренажную трубку. Если в ходе операции хирург обнаружил, что стенки желчного воспалены, а сам орган увеличен или к нему приросли соседние органы, то хирургическое вмешательство завершают открытой полостной операцией. Лапароскопический метод может стать причиной повреждения и заболевания других органов. О возможности возникновения данной проблемы пациента предупреждают еще при обсуждении операции.
Что происходит после операции
Как правило, операция по удалению желчного не считается сложной и не представляет опасности для здоровья человека. Пузырь расположен в стороне от основного желчевыводящего протока, поэтому в момент иссечения органа вероятность его повреждения минимальна.
За счет удачного анатомического расположения желчного пузыря движение желчи продолжается, даже после его удаления, по общему выводному протоку. После операции функции пузыря, который служил резервуаром для временного хранения желчи, берут на себя выводные печеночные протоки (правый и левый), а также общий проток.
Отсутствие желчного не сильно влияет на состояние здоровья организма. Человек со временем приспосабливается к жизни без этого органа. У большинства прооперированных пациентов наблюдается улучшение здоровья.
Симптомы билиарного панкреатита, который представляет собой патологию вызванную нарушением оттока желчи, ослабевают и со временем исчезают. Обострение заболевания может наблюдаться у людей, не выполняющих рекомендаций врача относительно образа жизни и питания.

Если панкреатит после удаления желчного пузыря обостряется, то причина сводится к нарушению лечебного питания и употреблению алкоголя. Нарушения функций поджелудочной железы также может возникнуть по причине минимального поступления в толстую кишку желчи.
Обострение хронического панкреатита после удаления желчного пузыря — также достаточно частое явление. Клинические симптомы хронического панкреатита очень редко возникают сразу после оперирования, обычно — в течение полугода. Они не отличаются от симптомов, возникающих у больных при самостоятельном развитии болезни, для которой характерны периоды обострения и ремиссии.
Диета в целях профилактики панкреатита
Всегда назначается стол 5 после удаления желчного при панкреатите. Необходимость строго соблюдать диету с целью предупреждения обострения панкреатита сохраняется не менее года. Именно такой отрезок времени требуется на восстановление организма после резекции внутреннего органа. Диета при удаленном желчном пузыре и панкреатите формируется из продуктов с высоким содержанием витаминов, микро- и макроэлементов. Цель здорового питания сводится к снижению нагрузки на желчевыводящий проток и печень.
Диетический стол №5 предусматривает соблюдение следующих правил:
- Ежедневно в меню должна присутствовать пища, являющаяся источником углеводов и белков.
- Ограничение накладывается на продукты, содержащие животные жиры.
- Процесс приготовления блюд предполагает готовку на пару, запекание и варку продуктов.
- Если в рационе присутствую продукты, содержащие клетчатку, то их подают только в измельченном виде.
- Из меню исключают продукты, способствующие газообразованию.
- Соль разрешается использовать в минимальном количестве, а от острых специй и приправ следует отказаться полностью.
- Питание после удаления желчного дробное. Больной должен кушать часто (не менее 6 раз в день), но понемногу и в одно и то же время. Еда должна быть теплой.
Суточный рацион больного с билиарным панкреатитом после удаления желчного предполагает прием пищи с содержанием следующего количества жиров, белков и углеводов:
- Белки растительного происхождения — 40 г, животного — 40 г.
- Жиры — до 90 г. Из них рекомендуемое количество растительных жиров — 30%.
- Углеводы — до 400 г.
- Вода — 1,5 л и более.
- Соль — до 10 г.
Некоторым пациентам врачи рекомендуют дополнять диету приемом препаратов, улучшающих функционирование печени (Карсил, Эссенциале).

Разрешенные после удаления желчного и при панкреатите продукты и блюда:
- Главные блюда меню. Супы: овощной — с картофелем и морковью, крупяной — с гречкой, рисом, перловкой, молочный — с макаронами, фруктовый — с яблочной сушкой, курагой, изюмом. Овощные щи, свекольник, борщ на нежирном мясном бульоне.
- Второе: макароны, каши из риса, пшена, гречки, плов с сухофруктами. При панкреатите хорошо добавлять в такую еду семечки льна.
- Мясные блюда из рыбы нежирных сортов (хек, тунец, минтай) и диетического мяса (крольчатина, говядина, курятина). Готовят на пару, запекают в фольге или просто отваривают.
- Хлеб. Допускается хлеб из отрубей, пшеничные сухарики, подсушенное бисквитное печенье.
- Кисломолочные продукты с жирностью не более 2%. Сметана, йогурт, кефир, творог.
- Овощи (употребляют в перетертом виде). Цветная и пекинская капуста, брокколи, морковь, свекла, кабачки, тыква, морская капуста, сельдерей. Томаты и болгарский перец — ограниченное количество.
- Фрукты и ягоды (ограниченное количество и по показаниям врача). Мягкие яблоки сладких сортов запекают. Бананы, гранаты, арбузы. Сушеную дыню, чернослив, курагу добавляют в блюда.
- Напитки (слегка подслащенные). Некрепкий черный чай, некислые, разбавленные водой соки, отвар из шиповника, компоты и кисели из сухофруктов.
В списке полностью запрещенных продуктов при панкреатите находятся кофе, шоколад, грибные супы, окрошка, жирное мясо, острые специи и заправки, выпечка из слоеного и сдобного теста, свежий хлеб, орехи, семечки, газировка.
Лечение панкреатита после холецистэктомии
После удаления желчного пузыря пациенту назначают лечение с минимальным количеством лекарств:
- Антибиотики. Назначают сразу после хирургического вмешательства, чтобы предупредить воспаление ложа пузыря, органов, возле которых он находился, и его главного выводного протока. Прием антибактериальных препаратов длится 3-5 дней.
- Обезболивающее. Для снятия боли и спазмов, которые могут появиться после удаления желчного, прописывают анальгетики (Баралгин, Пенталгин) и спазмолитики (Дротаверин, Бускопан).
- Суспензия или таблетки Урсофальк — предупреждают образование камней в желчевыводящем протоке.
- Таблетки Панкреатин — для улучшения пищеварения.
В индивидуальном порядке некоторым пациентам, для профилактики панкреатита, назначают прием желчегонных средств и ферментов, которые нормализуют микрофлору кишечника и улучшают работу всей пищеварительной системы.
При удаленном желчном пузыре учащаются обострения хронического панкреатита. Для купирования болевого синдрома врачи назначают таким пациентам прием анальгетиков и противовоспалительных средств (Парацетамол, Кетанов, Диклофенак). В тяжелых случаях пациента госпитализируют и для снятия болевого синдрома вводят внутривенные обезболивающие.
Осложнения после удаления желчного пузыря случаются редко и чаще всего по причине нарушения диеты. Поэтому очень важно первый год после операции следовать всем предписаниям лечащего врача.
Рак поджелудочной железы — быстротекущая злокачественная опухоль, которая нарушает выработку органом пищеварительных ферментов и гормонов. Анатомия железы предполагает вовлечение в опухолевый процесс желудка, позади которого она проходит. Метастазы в лимфатических узлах ворот печени приводят к нарушению оттока желчи, что проявляется желтухой.

Стадии рака поджелудочной железы
К сожалению, 1 стадия рака этой локализации выявляется очень редко. Заболевание известно своей высокой агрессивностью, быстрым распространением метастазов и даже одновременным образованием метастазов и узла в железе.
Предполагают, что на этапе интраэпителиальной неоплазии доброкачественные клетки получают возможность покинуть орган и рассеяться по организму, чтобы, получив генетический сигнал на озлокачествление, начать формирование метастазов ещё до клинически определяемого первичного рака. Такая теория возникла из-за выявления значительного числа пациентов с распространенным заболеванием и маленькой первичной опухолью либо вообще без опухоли.
- 1 стадия — это образование до 2 см и больше, но без выхода из железистой ткани и без поражения лимфатических узлов.
- 2 стадия — узел может выйти за пределы железы, но в лимфоузлах раковых клеток нет или второй вариант — любого размера первичное образование при поражении лимфоузлов.
- 3 стадия — рак расползся на крупные сосуды брюшной полости и в лимфоузлы.
- 4 стадия — есть отдаленные метастазы, размеры первичного образования и лимфатические узлы не важны.
Симптомы рака поджелудочной железы нередко принимаются за обострение хронического панкреатита, который либо давно беспокоит пациента, либо считается скрытно протекавшим и внезапно активизировавшимся. Но не только поэтому у большинства болезнь выявляется в запущенной стадии, тому есть биологические причины.
Где локализуется новообразование?
Рак поджелудочной железы в 95% — аденокарцинома, но это не единственный клеточный вариант, на остальные семь злокачественных новообразований приходится только 5%.
Возникает в любой части органа, в двух третях — в головке, у каждого шестого больного — в теле и у каждого 20-го пациента в хвосте. В части случаев не представляется возможным узнать, откуда росла опухоль из-за её крупного размера, но средний диаметр раковой опухоли при первичной диагностике редко превышает 3 сантиметра, и почти всегда есть метастазы в лимфатические узлы и часто — в других органах.
Симптомы, вызываемые раком поджелудочной железы
Это начальные проявления заболевания, интенсивность их зависит от размера узла и вовлечения в него других близлежащих органов и сосудов.
Боль — самый частый симптом, обусловлена распространением рака по нервным стволам в виде муфты — периневральная инвазия. По мере роста образования появляются боли в подложечной области и подреберьях. Когда рак захватывает забрюшинные нервные сплетения, то боль отдает в спину и усиливается при наклоне вперед. Интенсивность боли к вечеру и ночью возрастает, она усугубляется сопутствующем воспалением паренхимы железы, сдавлением желчных протоков и спазмом вовлеченных в патологический процесс сосудов.
При поражении тела и хвоста поджелудочной жеелзы нарушается функция железистой ткани и могут развиться симптомы сахарного диабета, в обилии образуются тромбы, в том числе на фоне воспаления венозных стволов, развивается иммунная недостаточность.

Симптомы со стороны других органов
Железа интимно прилежит к печени, желудку и двенадцатиперстной кишке, при росте ракового узла они вовлекаются в процесс, что проявляется симптомами их воспаления и сдавления. Это боль и расстройства функции органов ЖКТ виде отрыжки и анорексии. Вероятны жидкий стул и запоры, все на фоне метеоризма. Сдавление выходного отдела желудка приводит к тошноте и рвоте съеденным, образование хвостовой части может частично перекрыть просвет тонкой кишки.
Сдавление желчных протоков сопровождается воспалением, отсюда и лихорадка. Температурную реакцию могут вызывать распадающиеся из-за находящихся в клетках ферментов ткани железы.
Характерный симптом заболевания — резкое снижение веса вследствие пищеварительных нарушений и недостатка синтеза ферментов. Развивается анемия.
Несомненные причины рака поджелудочной железы
Причины рака поджелудочной железы помогут раскрыть пути профилактики болезни, при которой уровень заболеваемости незначительно превышает смертность. Это мужская опухоль, женщины болеют в три раза реже и в гораздо более солидном возрасте. Диагностика в Европе лучше, потому и заболеваемость выше.
На сегодняшний день не выявлено единой первопричины болезни, но некоторые патологические состояния существенно увеличивают риск злокачественной патологии поджелудочной железы.
Курение табака удваивает риск злокачественной опухоли железы, у каждого четвертого курящего именно табак становится главной причиной заболевания. Вероятность поджелудочного рака находится в прямой зависимости от длительности дурной привычки и объема ежедневной сигаретной порции.
Вторая доказанная причина заболеваемости — сахарный диабет 2 типа, не врожденный, а благоприобретенный. У диабетика риск злокачественной опухоли повышается на 60% и после 50-летия у каждого сотого диабетика диагностируется рак поджелудочной железы.
Третья причина — хронический панкреатит любой этиологии, он увеличивает вероятность опухолевой патологии в 20 раз. Воспаление приводит к интраэпителиальной неоплазии, а это для большинства пациентов — прямая дорога к раку. При неоплазии клетки слишком быстро делятся, теряя способность к восстановлению при повреждении, утрачивается стройная архитектоника железистой ткани. Такие же пролиферативные процессы в усугубленной форме происходят и в злокачественном новообразовании.
Наследственность как причина рака
Каждый 50-й больной хроническим панкреатитом имеет наследственную форму воспаления железы, при ней в 50 раз возрастает вероятность злокачественного перерождения поджелудочной железе, и болезнь диагностируют у четырёх из десяти страдающих панкреатитом. Если при таком генетическом фоне ещё и курить, то злокачественное новообразование появится в более молодом возрасте. А виноват ген, который не способен остановить синтез фермента трипсина, производимого в избытке и вызывающего переваривание клеток поджелудочной железы, что ведет к формированию неоплазии.
У каждого 20-го больного раком поджелудочной железы — наследственная опухоль. При болеющем раком родителе вероятность заболеть его потомку возрастает вдвое, когда больны оба родителя — шестикратно, если больны три родственника первой линии — в 30 раз. А вот какие гены регулируют семейную передачу, пока точно не определили.
В США заболеваемость афроамериканцев онкопатологией поджелудочной железы вполовину выше, чем белых, что может быть связано с генами.
Подозрительные, но не доказанные факторы риска
Богатое животными белками и убогое по растительным компонентам питание давно подозревается в качестве причины патологии, но в клинических исследованиях не добыли убедительных доказательств. Предполагают, что действие мяса усугубляется кофе, но научных оснований этой гипотезе не нашли.
Тем не менее, у приехавших из регионов с низкой заболеваемостью иммигрантов, достаточно долго проживающих в стране с высокой заболеваемостью, возможность заболеть сравнивается с местным населением. И причина — неизбежное изменение пищевого рациона.

Предполагается связь патологии с ожирением, но это пока тоже неубедительная гипотеза.
Инфекционные заболевания тоже внесли в причины новообразований поджелудочной железы по аналогии с основополагающей ролью вируса гепатита в инициации рака печени. Но для развития опухоли поджелудочной железы пока не доказана роль хеликобактерной инфекции.
Есть предположение, что для поджелудочной не проходит бесследно удаление желудка или желчного пузыря.
Диагностика рака поджелудочной железы должна подтвердить или отвергнуть злокачественную природу заболевания, выяснить его распространенность и точную локализацию в железе. При безусловно операбельной опухоли верификацию — морфологическое подтверждение рака можно провести во время хирургического вмешательства.
Читайте также:





