Удаление внеорганной опухоли шеи
Ребенок М. 4-х лет первый раз поступил в НИИ детской онкологии и гематологии РОНЦ 10.12.2014г с направляющим документом: нейрогенная опухоль шеи справа, состояние после биопсии, операция по месту жительства. При пересмотре гистологических препаратов был установлен диагноз: Ганглионейробластома боковой поверхности шеи справа с распространением в межпозвонковые отверстия на уровне С2-С4, мтс в лимфатических узлах шеи справа.
На МРТ всего тела с внутривенным контрастированием от 24.11.2014г. видно: в мягких тканях шеи и надключичной области справа от основания черепа до Th2 позвонка выявляется опухолевый конгломерат неоднородной солидной структуры, состоящий из основной опухоли и увеличенных шейных лимфатических узлов, общими размерами 4,6Х4,5Х7,5 см. На уровне С2-3 отмечается распространение опухоли в межпозвонковые отверстия без признаков связи с дуральным мешком. На этом уровне опухолевые массы окружают правую позвоночную артерию. Общая сонная артерия тесно прилежит к опухоли. Правая доля щитовидной железы тесно прилежит к переднему краю опухоли, околоушная слюнная железа – к верхнему краю, правая поднижнечелюстная железа – к передневерхнему краю. Опухолевый конгломерат тесно прилежит к правой длинной мышце головы, длинной мышце шеи, передней и средней лестничной мышцам, отодвигает грудинно-ключично-сосцевидную мышцу вправо. (Рис. 1, 2, 3, 4, 5).
Ребенку было проведено 8 курсов предоперационной химиотерапии комбинацией препаратов: Вепезид, Карбоплатин, Доксолем, Циклофосфан, Этопозид. По данным УЗИ мягких тканей шеи от 30.04.2015г. удалось добиться сокращения опухолевого новообразования лишь на 6%. По данным МРТ шеи с в/в контрастированием от 18.05.2015г. – в мягких тканях шеи и надключичной области справа от основания черепа до Th2 позвонка сохраняется объемное многоузловое образование неправильной формы, с неровными бугристыми контурами прежних размеров.
16 июня 2015г. в НИИ детской онкологии и гематологии РОНЦ в плановом порядке было выполнено оперативное вмешательство по удалению внеорганной опухоли шеи справа (оперировали: академик В.Г. Поляков, проф. Р.В. Шишков, к.м.н. Н.В. Иванова, анестезиолог А.А. Петраш).
Рис.6 Внешний вид до операции
Был выполнен разрез на шее справа, по ходу кивательной мышцы, длиной 10 см, отсепарованы кожные лоскуты. Кивательная мышца мобилизована и смещена латеральнее опухолевого узла. Под кивательной мышцей над опухолью распластана внутренняя ярёмная вена, огибающая латеральную поверхность опухолевого узла и уходящая далее к основанию черепа (Рис. 7). Пересечена на зажимах лопаточно-подъязычная мышца. Ярёмная вена интимно спаяна с латеральной поверхностью опухоли, выделена острым путем, прослежена на протяжении, взята на держалки насколько было возможно выше и ниже опухоли и смещена латерально. Общая сонная артерия располагалась по медиальному краю опухолевого узла. Свободная часть проксимальной части общей сонной артерии, освобождена над ключицей под нижним полюсом опухоли и взята на держалку (Рис. 8). Прецизионно ствол общей сонной артерии освобожден от интимно прилежащей опухоли до ее развилки на внутреннюю и наружную сонные артерии. После развилки прослежена дистально часть наружной сонной артерии, а также около 2 см внутренней сонной артерии, которая далее входила в опухолевый массив и единым блоком с опухолью входила в сонный канал (canalis caroticus) в основании черепа, что соответствует данным МРТ и КТ-ангиографических исследований (см. рисунки 1-5).
Блуждающий нерв, интимно прилежащий к передней поверхности опухоли, выделен без повреждений и прослежен на протяжении от надключичной области до в/3 шеи, до уровня свободной части внутренней сонной артерии, после чего он также теряется в опухолевой массе, уходящей к основанию черепа, что делает невозможным контролируемое его выделение (Рис. 9). Тупым и острым путем нижние и средние участки опухоли до освобожденных участков внутренней сонной артерии и n. Vagus мобилизованы от мягких тканей с латеральной поверхности, от лестничных мышц сзади, от боковой поверхности позвоночника медиально. Тракция
Рис.6 Внешний вид до операции
Был выполнен разрез на шее справа, по ходу кивательной мышцы, длиной 10 см, отсепарованы кожные лоскуты. Кивательная мышца мобилизована и смещена латеральнее опухолевого узла. Под кивательной мышцей над опухолью распластана внутренняя ярёмная вена, огибающая латеральную поверхность опухолевого узла и уходящая далее к основанию черепа (Рис. 7). Пересечена на зажимах лопаточно-подъязычная мышца. Ярёмная вена интимно спаяна с латеральной поверхностью опухоли, выделена острым путем, прослежена на протяжении, взята на держалки насколько было возможно выше и ниже опухоли и смещена латерально. Общая сонная артерия располагалась по медиальному краю опухолевого узла. Свободная часть проксимальной части общей сонной артерии, освобождена над ключицей под нижним полюсом опухоли и взята на держалку (Рис. 8). Прецизионно ствол общей сонной артерии освобожден от интимно прилежащей опухоли до ее развилки на внутреннюю и наружную сонные артерии. После развилки прослежена дистально часть наружной сонной артерии, а также около 2 см внутренней сонной артерии, которая далее входила в опухолевый массив и единым блоком с опухолью входила в сонный канал (canalis caroticus) в основании черепа, что соответствует данным МРТ и КТ-ангиографических исследований (см. рисунки 1-5).
Блуждающий нерв, интимно прилежащий к передней поверхности опухоли, выделен без повреждений и прослежен на протяжении от надключичной области до в/3 шеи, до уровня свободной части внутренней сонной артерии, после чего он также теряется в опухолевой массе, уходящей к основанию черепа, что делает невозможным контролируемое его выделение (Рис. 9). Тупым и острым путем нижние и средние участки опухоли до освобожденных участков внутренней сонной артерии и n. Vagus мобилизованы от мягких тканей с латеральной поверхности, от лестничных мышц сзади, от боковой поверхности позвоночника медиально. Тракция

Удаление_внеорганной_опухоли__шеи

Удаление-внеорганной-опухоли-шеи-МРТ-рис1-5
Внеорганные опухоли шеи развиваются главным образом из мягких тканей шеи.
Выделяют опухоли нейроэктодермального генеза, из производных мезенхимы и неклассифицируемые опухоли, дисэмбриональные опухоли. Основными формами нейроэктодермальных внеорганных опухолей шеи являются невриномы, нейрофибромы, хемодектомы, параганглиомы и др.
Из мезенхимальных опухолей встречаются жировые (липомы), сосудистые (гемангиомы, лимфангиомы), фибробластические (фибромы, десмоиды) и другие морфологические формы. Злокачественные варианты среди мезенхимальных опухолей встречаются чаще. Наиболее редкими являются дисэмбриональные опухоли (бранхиогенный рак, опухоли аберрантных образований щитовидных желез и др.).
Клиника. Более чем у 80% больных основным и единственным начальным признаком заболевания является наличие клинически определяемой опухоли. При невриномах могут иметь место неврологические расстройства, связанные со сдавлением или раздражением тех нервов, из которых развивается опухоль.
Каротидная хемодектома возникает в месте расположения каротидного гломуса (развилка сонной артерии). Развитие опухоли может изредка вызывать головные боли, головокружения, кратковременное коллаптоидное состояние при надавливании. При аускультации над опухолью иногда может определяться сосудистый шум.
Злокачественные внеорганные новообразования шеи характеризуются более быстрым ростом, лимфогенным (неврогенные саркомы, злокачественная синовиома и хемодектома) и гематогенным (нейробластома, низкодифференцированная липосаркома) метастазированием.
Диагностика основана на данных внешнего осмотра и пальпации опухоли и групп лимфатических узлов шеи, компьютерной томографии, ангиографии, морфологического и цитологического исследования. Внеорганные опухоли шеи необходимо дифференцировать со специфическими и неспецифическими лимфаденитами, поражением лимфатических узлов шеи при лимфогранулематозе, лимфосаркомах, лейкозах. Для исключения метастатического поражения лимфатических узлов шеи обязательно общее обследование с акцентом на органах головы и шеи (эндоскопическое исследование полости рта, ротоглотки, носоглотки, гортаноглотки и гортани).
Лечение доброкачественных внеорганных опухолей хирургическое с использованием достаточно широкого наружного доступа. Неврогенные опухоли парафарингеальной локализации можно удалять методом интракапсулярной энуклеации. При удалении каротидной хемодектомы, в случае вынужденной резекции внутренней или общей сонной артерии, необходимо восстановить магистральный кровоток путем пластического замещения резецированных сосудов (аутовена, сосудистый протез) или наложения анастомоза между пересеченными дистальными концами внутренней и наружной сонной артерии. Значительно уменьшить кровопотерю и облегчить удаление каротидной хемодектомы позволяет селективная эмболизация основного питающего опухоль сосуда.
Лечение неврогенных сарком, фибросарком, десмоидных опухолей шеи, липосарком, рабдомиосарком преимущественно хирургическое. Лучевая терапия может использоваться в качестве адъювантного метода лечения при низкодифференцирован-ных опухолях и условно радикальном характере оперативного вмешательства. Адекватным хирургическим вмешательством при злокачественных внеорганных опухолях шеи является удаление новообразования и прилежащих тканей в целостном анатомическом футляре с иссечением клетчатки и лимфатических узлов зон регионарного метастазирования (для лимфогенно метастазирующих опухолей).
Лечение синовиальных сарком, гемангиоэндотелиомы, гемангиоперицитомы и неклассифицированных сарком комбинированное (лучевая терапия + операция). Послеоперационная лучевая терапия показана, если:
1.по каким-либо причинам не проводилось предоперационное облучение при радиочувствительных опухолях;
2.во время оперативного вмешательства была нарушена абластика или опухоль удалена нерадикально;
3.гистологическое исследование опухоли выявило низкодифференцированный вариант.
Лучевую терапию (в дозе 40 Гр) начинают через 12-15 дней после операции.
При невозможности радикального оперативного вмешательства проводится паллиативная лучевая терапия (60-80 Гр). Положительный эффект от лучевой терапии может наблюдаться при любых морфологических типах опухолей, однако наиболее прогнозируемую радиочувствительность имеют липосаркомы, ангиогенные и неклассифицируемые саркомы.
Химиотерапия применяется ограниченно. Среди внеорганных опухолей шеи наибольшей чувствительностью к лекарственному лечению обладают гемангиоэндотелиома, гемангиоперицитома, ангиосаркомы и эмбриональная рабдомиосаркома (у детей). Чаще используют цисплатин, циклофосфан, адриамицин, дактиномицин, винкристин, карминомицин и их комбинации.
Веляют опухоли нейроэктодермального генеза, из производных мезенхимы и неклассифицируемые опухоли, дисэмбриональные опухоли. Основными формами нейроэктодермальных внеорганных опухолей шеи являются невриномы, нейрофибромы, хемодектомы, параганглиомы и др. Из мезенхимальных опухолей встречаются жировые (липомы), сосудистые (гемангиомы, лимфангиомы), фибробластические (фибромы, десмоиды) и другие морфологические формы. Злокачественные варианты среди мезенхимальных опухолей встречаются чаще. Наиболее редкими являются дисэмбриональные опухоли (бранхиогенный рак, опухоли аберрантных образований щитовидных желез и др.).
Клиника. Более чем у 80% больных основным и единственным начальным признаком заболевания является наличие клинически определяемой опухоли. При невриномах могут иметь место неврологические расстройства, связанные со сдавлением или раздражением тех нервов, из которых развивается опухоль.
Каротидная хемодектома возникает в месте расположения каротидного гломуса (развилка сонной артерии). Развитие опухоли может изредка вызывать головные боли, головокружения, кратковременное коллаптоидное состояние при надавливании. При аускультации над опухолью иногда может определяться сосудистый шум.
Злокачественные внеорганные новообразования шеи характеризуются более быстрым ростом, лимфогенным (неврогенные саркомы, злокачественная синовиома и хемодектома) и гематогенным (нейробластома, низкодифференцированная липосаркома) метастазированием.
Диагностика основана на данных внешнего осмотра и пальпации опухоли и групп лимфатических узлов шеи, компьютерной томографии, ангиографии, морфологического и цитологического исследования. Внеорганные опухоли шеи необходимо дифференцировать со специфическими и неспецифическими лимфаденитами, поражением лимфатических узлов шеи при лимфогранулематозе, лимфосаркомах, лейкозах. Для исключения метастатического поражения лимфатических узлов шеи обязательно общее обследование с акцентом на органах головы и шеи (эндоскопическое исследование полости рта, ротоглотки, носоглотки, гортаноглотки и гортани).
Лечение доброкачественных внеорганных опухолей хирургическое с использованием достаточно широкого наружного доступа. Неврогенные опухоли парафарингеальной локализации можно удалять методом интракапсулярной энуклеации. При удалении каротидной хемодектомы, в случае вынужденной резекции внутренней или общей сонной артерии, необходимо восстановить магистральный кровоток путем пластического замещения резецированных сосудов (аутовена, сосудистый протез) или наложения анастомоза между пересеченными дистальными концами внутренней и наружной сонной артерии. Значительно уменьшить кровопотерю и облегчить удаление каротидной хемодектомы позволяет селективная эмболизация основного питающего опухоль сосуда.
Лечение неврогенных сарком, фибросарком, десмоидных опухолей шеи, липосарком, рабдомиосарком преимущественно хирургическое. Лучевая терапия может использоваться в качестве адъювантного метода лечения при низкодифференцирован-ных опухолях и условно радикальном характере оперативного вмешательства. Адекватным хирургическим вмешательством при злокачественных внеорганных опухолях шеи является удаление новообразования и прилежащих тканей в целостном анатомическом футляре с иссечением клетчатки и лимфатических узлов зон регионарного метастазирования (для лимфогенно метастазирующих опухолей).
Лечение синовиальных сарком, гемангиоэндотелиомы, гемангиоперицитомы и неклассифицированных сарком комбинированное (лучевая терапия + операция). Послеоперационная лучевая терапия показана, если:
1.по каким-либо причинам не проводилось предоперационное облучение при радиочувствительных опухолях;
2.во время оперативного вмешательства была нарушена абластика или опухоль удалена нерадикально;
3.гистологическое исследование опухоли выявило низкодифференцированный вариант.
Лучевую терапию (в дозе 40 Гр) начинают через 12-15 дней после операции.
При невозможности радикального оперативного вмешательства проводится паллиативная лучевая терапия (60-80 Гр). Положительный эффект от лучевой терапии может наблюдаться при любых морфологических типах опухолей, однако наиболее прогнозируемую радиочувствительность имеют липосаркомы, ангиогенные и неклассифицируемые саркомы.
Химиотерапия применяется ограниченно. Среди внеорганных опухолей шеи наибольшей чувствительностью к лекарственному лечению обладают гемангиоэндотелиома, гемангиоперицитома, ангиосаркомы и эмбриональная рабдомиосаркома (у детей). Чаще используют цисплатин, циклофосфан, адриамицин, дактиномицин, винкристин, карминомицин и их комбинации.
Классификация тяжести тиреотоксикоза
1 ст. (легкое течение): пульс 100 ударов в минуту, потеря веса 3-5 кг
2 ст. (средняя тяжесть): пульс 100 -120 ударов в минуту, потеря веса 8-10 кг
3 ст. (тяжелое течение): 120 -140 и более резкое похудение
Опухоли шеи составляют небольшую, но очень многообразную группу образований по клиническим проявлениям. Среди них могут быть выделены опухоли органов шеи (гортани, глотки, пищевода, щитовидной железы и др.) и внеорганные опухоли (возникают из мягких тканей шеи). В области из шеи располагается один из основных лимфатических коллекторов, поражение узлов которого часто возникает при поражении лимфоретикулярной ткани - при лимфогранулематозе, гематосаркоме, лимфосаркоме, метастазах злокачественных опухолей (метастаз Вирхова). Метастаз Вирхова находят между ножками левой кивательной мышцы, там, где образуется дуга грудного лимфатического протока, который впадает в левый венозный узел. С той большое разнообразие патологических процессов наблюдаемых в одной анатомической зоне усложняет дифференциальную диагностику опухолей.
Классификация опухолей шеи:
1. Органные опухоли: опухоли ЛОР-органов, шейного отдела пищевода, щитовидных железы, слюнных желез и др.
2. Внеорганные опухоли
3. Опухолевые поражения лимфатических узлов шеи (первичные при гемобластозах, вторичных - при метастазах).
Органные опухоли рассматриваются при изучении болезней отдельных органов. 2 и 3 группы будут рассмотрены в этой лекции.
Неорганные опухоли шеи происходят из мягких тканей и классифицируются по гистогенетическому принципу:
1. Опухоли нейроэктодермального генеза (неврогенные опухоли)
· новообразования периферических нервов (невринома , нейрофибромы, неврогенные саркомы)
· новообразования симпатических ганглиев (ганглионеврома)
· новообразования параганглионарных структур (параганглиомы, хемодектомы).
2. Опухоли из производных мезенхимы: фиброзные опухоли, жировые (липомы и липосаркомы), сосудистые, мышечные (рабдомиомы, рабдосаркомы)
3. Дисэмбриональные опухоли шеи - бранхиогенный рак, тимома, тератома и др.
При указании локализации неорганных опухолей шеи или метастазов необходимо пользоваться едиными анатомическими наименованиями отделов шеи. Области шеи:
· сонный треугольник (в нем находится разветвление общей сонной артерии).
· грудинно-ключично-сосцевидная область соответствует кивательной мышце
· боковой треугольник шеи
· задняя поверхность шеи
Среди неорганных опухолей шеи диагностируют злокачественные образования, с преобладанием неврогенных. Эти опухоли занимают по частоте одно из первых мест - 45% всех неорганных опухолей шеи. Наиболее часто эти опухоли встречаются в возрасте от 20 до 40 лет, женщины болеют в 2 раза чаще. Источником неврогенных опухолей шеи могут быть различные нервы - симпатический ствол, блуждающий нерв, подъязычный нерв, нервы шейного и плечевого сплетения. Неврогенные опухоли могут локализоваться в различных областях шеи - наиболее часто в сонном треугольнике. Опухоли, исходящие из спинно-мозговых корешков, нервов шейного и плечевого сплетения чаще располагаются в боковых отделах шеи и в надключичной области. Макроскопически неврогенная опухоль шаровидная, инкапсулированная, овоидной формы, иногда гантелевидной формы, состоит из однородной ткани. Невриномы шейной локализации обычно не достигают столь больших размеров как опухоли подобного генеза забрюшинной области или средостения. Клиническая симптоматика неврином шеи многообразна и зависит от из локализации, исходного нерва, и степени вовлечения нерва в опухолевый процесса. При расположении опухоли вдоль сосудистого пучка или под краем грудинноключичнососцевидной мышцы нередко возникают боли, которые иррадиируют в затылок, плечо, шею; опухоль растет медленно, порой малозаметно для больного. Симптомы также зависят от размеров и расположению опухоли во отношению к нервному стволу из которого она происходит. Если опухоль расположена в центре нерва, то сдавление волокон более выражено, невралгические проявления более яркие; при краевом расположении опухоли сдавление нерва менее значительно и соответственно бедней неврологическая симптоматика. Симпомы раздражения нерва: например, при невриномах блуждающего нерва, может наблюдаться приступообразный кашель, чувство удушья, брадикардии, боли в области сердца. Для неврином характерна смещаемость в горизонтальном направлении, по отношению к оси нерва. В большинстве случаев пальпация безболезненна, лишь при поверхностно расположенных опухолях, исходящих из нервов шейного и плечевого сплетения можно выявить болезненность. Суммируя клинические проявления опухолей исходящих из периферических нервов, можно выделить три группы симптомов:
1. Симптомы, отражающие характер и рост опухоли: овоидная, шаровидная форма, солитарное расположение, гладкая поверхность, плотная консистенция, ограниченная смещаемость опухоли, медленный рост.
2. Симптомы, зависящие от локализации размера опухоли: смещение и компрессия соседних органов.
3. Собственно неврологические симптомы, зависящие от раздражения или выпадения функции нерва. Например, симптом Горнера при невриноме, исходящей из шейного симпатического ствола.
По литературным данным правильное распознавание неврогенных опухолей имело место в 15% случаев. Из специальных методов диагностики этих опухолей следует выделить ултразвуковое исследование, позволяющее определить размеры, эхогенность опухоли, отличить ее от напряженной кисты, так как она при пальпации похожа на солидное образование.
Рентгеновское исследование дает характерный признак - четкость контуров мягкотканных опухолей (необходимо сделать мягкотканные снимки).
Тонкоигольная аспирационная биопсия редко помогает в морфологической диагностике, так как пунктат из плотной ткани опухоли редко содержит клеточные элементы. Можно применть трипанбиопсию - взять столбик тканей специальной иглой и исследовать уже гистологически.
Злокачественные неврогенные опухоли на шее встречаются относительно редко. Морфологические признаки злокачественности не всегда убедительны, о них позволяют судить лишь клиническое течение - быстрый инфильтративный рост, склонность к рецидиву, появление метастазов.
Для большинства неврогенных опухолей единственным рациональным методом лечения является хирургическое удаление, так как при этом больше возможности удалить опухоль сохранив нерв.
Учитывая трудности диагностики, удаление неврогенных опухолей следует считать целесообразным и с целью гистологической верификации диагноза. При невриномах операцией выбора следует считать интракапсулярную денуклеацию опухоли, реже производится удаление опухоли с краевой резекцией нерва с последующим сшивание пересеченного нерва (необходимо использовать прецизионную технику). При злокачественных неврогенных опухолях особенно у детей в настоящее время применяют химиотерапию, в частности винкристин в сочетании с циклофосфамидами.
В группе нейроэктодермальных опухолей шеи особое место занимают образования параганглионарных структур - хемодектомы - нехромафинные параганглиомы. Более часто наблюдаются хемодектомы каротидного гломуса, реже хемодектомы блуждающего нерва. Каротидные хемодектомы располагаются в месте ветвления общей сонной артерии, довольно плотно связана с сосудами, хорошо васкуляризирована и очень трудно поддается выделению. Большинство авторов признают за каротидным гломусов роль хеморецептора - информатора ЦНС о химических изменениях в крови, оказывающих тем самым на дыхательную и циркуляторную функцию. Хеморецепторные образования имеются не только в каротидном гломусе , но и в области дуги аорты, яремной луковицы, блуждающего нерва и других областях. Признание за каротидным гломусом хеморецепторной функции привело к причислению этих опухолей к группе хемодектом. Этот термин был предложен в 1950 году Миллиганом и получил широкое распространение. Эта опухоль чаще встречается у женщин в возрасте 20-50 лет, обычно они односторонние. Опухоль имеет овоидную форму, обычно размеры не превышают 6-8 сантиметров, поверхность гладкая, консистенция мягкая. Весьма характерно развитие вокруг опухоли артериальной и венозной сети, затрудняющей выделение опухоли во время операции. Опухоли растут медленно, годами; злокачественный вариант хемодектомы встречается в 5% случаев. Критерием злокачественности опухоли являются в большей мерей являются рецидивы, метастазы, чем гистологические признаки. Субъективные признаки при каротидной хемодектоме могут быть разнообразными, но как правило, они скудно, и единственной жалобой бывает лишь наличие опухоли, иногда появляются головные боли, головокружения. При давлении на опухоль у некоторых больных возникают обморочные состояния - симптом связаные с раздражением каротидного синуса. Редкость заболевания и скудность клинической картины создают трудности в диагностике и дифференциальном диагнозе.
Тонкоигольная пункционная биопсия эффективная для постановки правильного диагноза хемодектомы только при оценке очень квалифицированного цитолога. Ведущим методом диагностики опухоли является каротидная артериография, демонстрирующая раздвигание наружных и внутренних сонных артерий, а также высокая васкуляризация хемодектомы. Хемодектомы следует дифференцировать с невриномами, туберкулезным лимфаденитом, солитарными метастазами. Единственный радикальный метод лечения - хирургическое удаление опухоли, так как установить доброкачественность или злокачественность практически невозможно.
Опухоли, происходящие из мезенхимы. Характеризуются многообразием форм и составляют около 40%. Более часто встречаются опухоли жировой ткани, сосудов и соединительной ткани. Из опухолей жировой тканей следует выделить липомы, диффузный липоматоз и липосаркому. Диагностика глубоких липом (парависцеральных) трудна. Парависцеральные липомы часто располагаются около трахеи, и проявляют себя симптомами сдавления близлежащих органов. Своеобразной опухолью является множественный липоматоз - синдром Маделунга - симметричное разрастание жировой клетчатки без образования капсулы. Липосаркомы наблюдаются редко, плотнее липом, иногда характеризуются инфильтративным ростом, растут медленно, метастазируют редко, чувствительны к лучевому воздействию.
Своеобразным видов дисэмбриональных опухолей является бранхогенный рак, который происходит из зачатков жаберных дужек. Гистогенетически развитие бранхиогенного рака может быть связано с бранхиогенными кистами, в стенках которых обнаруживаются очаги злокачественного роста. Для этого рака характерна локализация на боковой поверхности шеи, чаще ниже угла нижней челюсти, под кивательной мышцей. Диаметр опухоли может достигать 12 см, характерным признаком является ранее прорастание ее в внутреннюю яремную вену, что создает ограничение подвижности опухоли. Метастазы бранхиогенного рака в лимфоузлы наблюдаются редко. Темп роста не велик. Диагноз ставится методом исключения. Наиболее рациональным методом лечения является операция Крайля. При прорастании опухоли в мышцы необходима лучевая терапия перед операцией (дистанционная гамматерапия).

Причин для возникновения опухоли на шее достаточно много, поэтому в этом вопросе необходимо разобраться более детально. Некоторые новообразования в области шее возникают на фоне закупорки сальных желез. Например: если у человека в анамнезе имеются онкологические процессы.
Как правило, опухоли на шее возникают у взрослых людей, в возрасте начиная с 20-ти лет. В детском возрасте новообразования образуются крайне редко или же протекают в мягкой форме.
Существует несколько разновидностей новообразований на шее. Если посмотреть на классификацию, то различают доброкачественные и злокачественные опухоли.
Доброкачественные опухоли растут медленно, у человека может и не возникать боль в период роста. Стоит отметить, что доброкачественные опухоли в отличие от злокачественных, не дают метастазов.
Злокачественные новообразования имеют более агрессивное течение. Отличительные черты от доброкачественных образований: растут быстро, часто проявляются рецидивы, возникает боль.
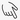
Содержание статьи:
1. Общепринятая классификация опухоли на шее
1.1. Какие бывают доброкачественные опухоли на шее?
1.2. Злокачественные опухоли на шее
2. Опухоль шеи причины
2.1. Диагностические мероприятия
3. Опухоль шеи лечение
3.1. Народные методы лечения
4. Профилактические мероприятия
5. Чем отличаются доброкачественные и злокачественные опухоли
- Общепринятая классификация опухоли на шее
- Какие бывают доброкачественные опухоли на шее?
- Злокачественные опухоли на шее
- Опухоль шеи причины
- Диагностические мероприятия
- Опухоль шеи лечение
- Народные методы лечения
- Профилактические мероприятия
- Чем отличаются доброкачественные и злокачественные опухоли
Общепринятая классификация опухоли на шее
Рассмотрим несколько видов опухолей, которые могут возникать в области шеи. Органные новообразования, начинают образовываться из органов, которые близко расположены к шее. При несвоевременном лечении органные опухоли приобретают злокачественный характер.
Внеорганные новообразования, они не соприкасаются с органами. В этом случая опухоли могут затрагивать не только мышечные, но и нервные ткани.
В медицинской классификации есть такое понятие как опухолевые поражения. Происходит поражение лимфатических узлов.
Чаше всего развивается опухоль в глубине жировой ткани – липома. Основная причина развития скрывается в сбое в работе сальной железы. Клиническая картина: новообразования видны невооруженным взглядом, при пальпации подвижная и мягкая. Медикаментозному лечению липомы не поддаются, удалить новообразования можно только хирургическим путем.
- если на новообразование попадает свет, то оно блестит;
- появляется болезненность;
- новообразования чаще всего располагаются сзади шеи, напоминают горб.
Фиброма возникает чаще в пожилом возрасте. Состоит новообразование из жировой ткани. Имеет крупный размер.
- подвижные новообразования;
- имеют диффузно или узловатый характер;
- располагаются слева или справа шеи.
В более молодом возрасте развивается папиллома. Такие новообразования начинают образовываться в области первых двух шейных позвонков.
- новообразования развиваются исключительно из поверхностного эпителия;
- по структуре грубые;
- при прикосновении возникает боль.
Реже на шее возникают невриномы. Такие новообразования достаточно болезненные, имеют неправильную форму (овал). Характеристика: новообразования имеют плотную структуру и при этом гладкую поверхность, может пульсировать, горячая на ощупь. При невриноме у больного возникает боль в плечевом сплетении. Удалить невриному можно только хирургическим путем.

Что касается злокачественных новообразований, то механизм их развития зависит исключительно от первоначального очага. Но, если образование приобрело злокачественное течение, то это может свидетельствовать о нескольких видах рака.
Например: рак горла, гортани или ротоглотки. При несвоевременном лечении метастазы начинают поражать язык, ротовую полость и иные органы.
Опухоль шеи причины
К самым распространенным причинам можно отнести: травма или ушиб шейных позвонков, кисты шеи.
- Воспаление лимфатических узлов.
- Если имеются проблемы со щитовидной железой.
- Справой стороны шее новообразования могут возникнуть на фоне: венерических болезней, кори, мононуклеоза.
Причины перерождения опухоли в злокачественную форму: частое употребление спиртных напитков, наследственная предрасположенность. Если человек работает на вредном производстве, а также при наличии инфекционных болезней.
Для того чтобы определить вид опухоли и ее основную причину возникновения, необходимо пройти комплексное диагностическое обследование.
Лабораторная диагностика: общий анализ крови, гистология, а также берется кровь на онкомаркеры.
Инструментальная диагностика включает в себя: ультразвуковое обследование, компьютерная томография.
Если данные методы не приносят положительного результата, то в таком случае врачи отправляют больного на ларингоскопию, бронхоскопию.
Опухоль шеи лечение
При опухоли на шее, прописывается на первом этапе консервативная терапия. В качестве лечения используют химиотерапию, лучевую терапию и медикаментозные препараты.
- Цетуксимаб. Противораковое лекарственное средство, назначают в виде внутривенной инфузии. Не использовать препарат при опухолях на шее в детском возрасте, в период беременности и лактации, а также при гиперчувствительности к составу средства.
- Флуороурацил, относится к группе противоопухолевых средств, в состав входит фторурацил. Дозировка рассчитывается в индивидуальном порядке, исходя из степени тяжести и причин возникновения опухоли (учитывается и общий анамнез больного). Перед применением, внимательно ознакомиться с инструкцией, имеется широкий список противопоказаний и побочных эффектов. Не назначают при гиперчувствительности к составу, при беременности и костномозговом кровотечении. По показанию врача с осторожностью прописывают пациентам, у которых в анамнезе имеются острые инфекционные заболевания.
- Хорошо себя зарекомендовал при опухолях на шее препарат Метотрексат. Отпускается из аптеки строго при наличии рецепта, препарат обладает выраженным противоопухолевым спектром действия, так как относится к группе антиметаболиты – антагонисты фолиевой кислоты. Прописывают в виде инъекций, дозировка подбирается в индивидуальном порядке. Метотрексат нельзя использовать при нарушении функций печени или почек. Дополнительные противопоказания: беременность, тромбоцитопения.

Лучевая терапия при злокачественных образованиях на шее: основная цель процедуры заключается в уничтожении раковых клеток. В настоящее время используют только два вида лучевого лечения.
Первый вид называется наружная дистанционная терапия. В этом случае из аппарата выходят специальное излучение, которое воздействуют на раковые клетки.
Второй вид называется близкофокусная терапия. Пациенту вводят радиоактивное вещество, которое поступает в кровь и затем достигает раковых клеток и их уничтожает.
При опухолях на шее можно в комплексе с медикаментозной терапией использовать и народные средства.
В домашних условиях приготовить компресс на основе чистотела. Для приготовления вам понадобится 2 части чистотела настоять на 100 мл воды или водки. Спиртовую настойку настаивать в течение 5-7 дней.
Затем смочить марлю в полученный раствор и приложить к опухоли на шее. Держать на протяжении 10-20 минут. Курс лечения составляет не менее 15 дней.
Второе средство основано на луке и хозяйственном мыле. Понадобится 1 часть луковицы и хозяйственное мыло (1 штука).
Приготовление: запечь лук в духовой печи, затем после охлаждения перемолоть все на мясорубке. В отдельную тару на терке натереть хозяйственное мыло и смешать с луком до получения однородной массы.
Применение: прикладывать смесь к новообразованиям на шее 1-2 раза в день. Курс лечения от 10-15 дней.
При доброкачественных образованиях можно использовать рецепт на основе свеклы. Понадобится натереть на терке свеклу и смешать с 350 мл растительного масла.
Профилактические мероприятия
Сразу отметим, что основных рекомендаций по профилактике против опухолей на шее не даст вам ни один врач. Но, есть возможность предотвратить перерождение доброкачественной опухоли в злокачественную.
Отказаться от вредных привычек, в частности от употребления алкогольных напитков и курения.
Если вы работаете на вредном производстве, то в обязательном порядке одевать специальные защитные средства. Своевременно лечить инфекционные заболевания.
Чем отличаются доброкачественные и злокачественные опухоли
Читайте также:

