Удаление новообразования легкого атипичная резекция
а) Показания для атипичной резекции легкого:
- Плановые: метастазы; отграниченные доброкачественные очаговые образования (например, булла при наличии спонтанного пневмоторакса после первого рецидива).
- Относительные показания: злокачественное поражение бронха с внелегочными метастазами или значительно ограниченной функцией легкого.
- Альтернативные операции: торакоскопическое вмешательств!
б) Предоперационная подготовка. Предоперационные исследования: рентгенография органов грудной клетки, функциональные параметры внешнего дыхания компьютерная томография (возможно, с биопсией), бронхоскопия, медиастиноскопия.
в) Специфические риски, информированное согласие пациента:
- Стойкий бронхоплевральный свищ
- Кровотечение
- Инфекция (эмпиема плевры)
- Переломы ребер
г) Обезболивание. Общее обезболивание (интубация): рассмотрите возможность интубации двухпросветной трубкой.
д) Положение пациента. На боку, рука над головой. Предупреждение: опасайтесь повреждения плечевого сплетение
е) Доступ при атипичной резекции легкого. Подмышечная торакотомия.
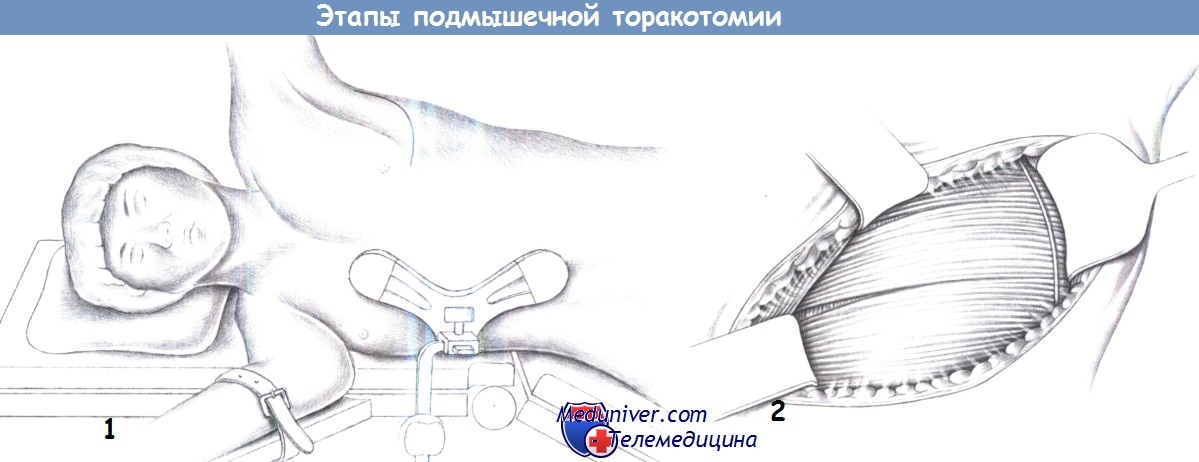

ж) Этапы операции:
- Клиновидное иссечение
- Обшивание зоны иссечения
- Резекция верхушки
- Обшивание зоны иссечения
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Буллы обычно расположены в верхушке легкого или вдоль краев междолевых щелей.
- Используйте сшивающий аппарат со скобками 3,5 мм.
и) Меры при специфических осложнениях. Постоянное поступление воздуха по плевральным дренажам: дренажи с аспирацией при 15-20 см водн. ст.
к) Послеоперационный уход после атипичной резекции легкого:
- Медицинский уход: если при рентгенографии определено, что легкое расправлено, перекройте плевральные дренажи и удалите их после контрольной рентгенографии (обычно через 2-4 дня).
- Активизация: немедленно.
- Период нетрудоспособности: 1-2 недели.
л) Оперативная техника атипичной резекции легкого:
- Клиновидное иссечение
- Обшивание зоны иссечения
- Резекция верхушки
- Обшивание зоны иссечения

1. Клиновидное иссечение. Изолированные периферические узелки в легком могут быть удалены путем атипичной резекции. Использование линейного сшивающего аппарата доказало свою практичность при пережатии и иссечении клиновидных участков легкого, с последующим обшиванием.
2. Обшивание зоны иссечения. По завершении иссечения линия скобочного шва может быть обшита непрерывным швом. Если не использовался сшивающий аппарат, можно также ушить легкое непрерывным швом (2-0 PGA) между зажимами, обеспечивая герметичное закрытие легочной паренхимы.

3. Резекция верхушки. Ограниченные очаговые образования в нижней доле или в верхушечных сегментах (например, пузыри и буллы) можно пережать линейным сшивающим аппаратом соответствующей ширины, резецировать между рядами скобок и ушить.
4. Обшивание зоны иссечения. Линию скобочного шва можно обшить непрерывным швом. Резекция легкого может быть выполнена без сшивающих аппаратов. Для этого область резекции изолируется между зажимами, иссекается, и легкое ушивается непрерывным швом.
.Различают типичные и атипичные резекции легких. К типичным относят удаление доли легкого (лобэктомию), удаление двух долей правогго легкого (билобэктомию), удаление одного или более сегментов доли (сегментэктомию)..Перечисленные операции выполняются как по неотложным показаниям (легочные кровотечения различной этиологии, травмы легкого и пр.), так и в плановом порядке (хронические неспецифические заболевания легких, опухоли, туберкулез и др.).
Все резекции легких проводят интратрахеальным наркозом. Среди оперативных доступов широко используются переднебоковая торакотомия, и (редко) задний доступ, что связано с его значительной травматичностью.
Типичные резекции выполняются с обязательной раздельной обработкой элементов корня легкого — артерии, вены и бронха. Они перевязываются одной или двумя лигатурами. Крупные артериальные стволы (долевые артерии) дополнительно прошиваются.Существует много способов обработки культи бронха, но чаще используется прошивание бронхосшивающим аппаратом . При формировании культи бронха следует соблюдать следующие условия: культя должна быть максимально короткой, она не должна излишне травмироваться , и после закрытия культи необходимо осуществлять контроль на аэростаз.
Пульмоэктомия :Выполняют переднебоковую или заднелатеральную торакотомию. Освобождают легкое от межплевральных сращений). Рассекают средостенную плевру, оголяют компоненты корня легкого. Изолированно обрабатывают легочные сосуды и бронхи, начиная с легочной артерии.
Чтобы перевязать сосуд, под нею пододвигают зажим Федорова, протягивают и завязывают центральную лигатуру. На 2 см ниже накладывают вторую лигатуру (периферическую), между центральной и периферической накладывают третью (прошивную) лигатуру, между которыми пересекают легочные сосуды. Перевязывают бронхиальную артерию, потом выделяют бронхи. На сегмент бронха, который необходимо выделить, накладывают зажим Федорова так, чтобы длина его культи составляла не более 5—7 мм. Культю бронха закрывают с помощью бронхосшивающего аппарата. Проверяют герметичность бронхиальной культи теплым изотоническим раствором натрия хлорида, который наливают в плевральную полость. Отсутствие пузырьков во время раздувания бронхиальной культи с помощью наркозного аппарата свидетельствует о ее герметичности. В конце пульмонэктомии плевральную полость дренируют через дополнительный прокол грудной стенки в восьмом или девятом межреберье на уровне средней подмышечной линии. Рану грудной стенки послойно зашивают.
Топографо-анатомическое обоснование распространения воспалительных процессов в брюшной полости: этажи, синусы, каналы, карманы, сумки, углубления.
Поперечноободочная кишка и ее брыжейка образуют перегородку, которая делит брюшную полость на два этажа-верхний и нижний. Деление это условное, тк полного разграничения между этажами в действительности нет.
В верхнем этаже есть три сообщающихся между собой сумки- печеночная, преджелудочная, сальниковая. Правая сумка(печеночная) сообщается с правым боковым каналом брюшной полости, левая(преджелудочная) с левым боковым каналом.Сальниковая сумка сообщается с большим брюшинныммешком посредством сальникового отверстия. Эти три сумки составляют поддиафрагмальное пространство.
Внутрибрюшинные поддиафрагмальные абсцессы развиваются на почве повреждений и заболеваний интраперитонеальных органов (аппендицит, прободная язва желудка, абсцессы печени и селезенки и тд), а внебрюшинные чаще всего являются осложнениями при параколитах и паранефритах.
В нижнем этаже брюшной полости различают четыре отдела – два наружных и два внутренних.
Наружные – боковые каналы – пространства между фиксированными отделами толстого кишечника и боковыми стенками живота. Каждый из боковых каналов сообщается с верхним ээтажом брюшной полости.
Внизу каждый бок канал переходит в подвздошную ямку, оттуда в малый таз.
Между фиксированными отделами толстой кишки, с одной стороны и корнем брыжейки тонких кишок – с другой, имеются два углубления, которые называются брыжеечными пазухами. Вверху обе пазухи сообщаются между собой посредством узкой щели, ограниченной начальным отрезком тонкой кишки и нависающей над ним брыжейкой поперечноободочной кишки.
Внизу левая брыжеечная пазуха ведет непосредственно в полость малого таза.
Правая брыжеечная пазуха открыта только спереди, если не считать упомянутого уже сообщения с левой пазухой у корня брыжейки поперечноободочной кишки. Поэтому образующиеся в правой пазухе скопления пат жидкостей вначале ограничиваются пределами этой пазухи.
По боковым каналам гной или кровь может перейти в полость малого таза или в верхний этаж бр полости, особенно справа, где сообщение выражено лучше. Так, гн экссудат, образующийся при гн аппендиците, может проникнуть по правому боковому каналу в верхний этаж брюшной полости, что приводит иногда к образованию поддиафрагмального абсцесса.
Дата добавления: 2018-04-04 ; просмотров: 1295 ;

-
3 минут на чтение

Атипичная (краевая) резекция представляет собой разновидность хирургического вмешательства, которое заключается в иссечении части пораженной анатомической структуры, расположенной за пределами границы органа. Операция назначается в соответствии с определенными показаниями. Чтобы удалить намеченную область, используют технику пришивания участка легкого с последующим его иссечением.
- Что такое
- Показания
- Противопоказания
- Подготовка
- Ход операции
- Торакотомия
- Торакоскопия
- Осложнения
- Реабилитационный период
Что такое
Атипичная резекция легкого – это вид оперативного вмешательства, в ходе которого удаляется часть легочной паренхимы, которая располагается на краю границы анатомической структуры. После проведения операции рана подлежит ушиванию. Благодаря такой технике выполнения в большинстве случаев удается сохранить здоровые ткани и нормальную работу органа.
Показания
Даная разновидность хирургической процедуры назначается в том случае, когда благодаря диагностическому обследованию была выявлена опухоль доброкачественного характера.
Кроме того, манипуляция показана в качестве одного из терапевтических методов при обнаружении пневмосклероза ограниченной формы, то есть, когда наблюдается перерождение фибром органа.
Также применяется при ограниченном туберкулезе и диссеминированном патологическом процессе, невыясненной этиологии происхождения.
Противопоказания
Среди общих ограничений специалисты выделяют дыхательную недостаточность и выраженное нарушение функционирования сердечно-сосудистого аппарата в необратимой форме. Однако стоит отметить, что противопоказания, связанные с работой сердца и сосудистой системы, до сих пор остаются спорным моментом.
В некоторых случаях отмечается возможность удаления легкого у больного с явными признаками изменений миокарда, что не приводит к существенным рискам для здоровья и жизни пациента.
Именно по этой причине специалистам рекомендуется принимать во внимание индивидуальные особенности сердечной мышцы при проведении комплекса диагностических методов с целью оценки состояния сердца.
Среди абсолютных противопоказаний выделяют декомпенсацию сердечно-сосудистой деятельности, которая находится на выраженной стадии и не корректируется при помощи применения медикаментозных препаратов.
- Онкопульмонология
![]()
Наталья Геннадьевна Буцык- 5 декабря 2019 г.
Также оперативное вмешательство может быть противопоказано при гипертензии малого круга кровообращения.
Также с особым вниманием нужно оценивать риски от операции при выявлении печеночной и почечной недостаточности.
Кроме того, атипичная резекция не проводится при диффузном поражении всего легкого.
Подготовка
После того как будет поставлен окончательный диагноз и назначена дата проведения операции по удалению части легочной паренхимы, пациент должен выполнить ряд рекомендаций, которые дает врач для того, чтобы все манипуляции прошли максимально успешно.
Прежде всего больной проходит диагностическое обследование, которое включает компьютерную томографию, рентгенографию грудной клетки, медиастиноскопию, бронхоскопию, а также тест на определение функциональных параметров внешнего дыхания.
Кроме того, важной составляющей на подготовительном этапе является и нормализация психологического состояния человека. Чтобы предотвратить нервный срыв и снизить вероятность развития шока после операции, проводится соответствующее профессиональное вмешательство.
Чтобы в послеоперационный период вероятность появления осложнений была минимальной, назначается терапия лекарственными средствами антибактериальной группы.
Ход операции
Все хирургические манипуляции выполняются под общей анестезией с введением эндотрахеального интубационного наркоза.

- Онкопульмонология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
Краевая резекция, при которой подразумевается сохранение легкого, без выделения отдельных структур органа и их раздельной обработки. Часть анатомического элемента, который подлежит иссечению, прошивают при помощи специального приспособления и накладывают на него двойной ряд металлических скрепок. После этого пораженный участок удаляется.
В зависимости от стадии течения патологического процесса и объема поврежденной области, может применяться две разновидности доступа к очагу поражения.
Это вид полостной операции, при которой происходит вскрытие грудной клетки. Для доступа к атипичной ткани специалисты используют хирургический ретрактор, который также позволяет защитить рядом расположенные мягкие ткани от травмирования.
Относится к малоинвазивным методикам. При его применении не требуется вскрытия грудины. Весь ход процедуры осуществляется с эндоскопом, который позволяет вывести картину происходящего на монитор в многократном увеличении.
Такая тактика целесообразна при незначительных поражениях легкого.
В случае необходимости в прооперированную полость может вставляться дренаж.
Осложнения
К наиболее распространенным осложнениям, которые могут появиться в процессе хирургического вмешательства или непосредственно в послеоперационный период, относят кровотечение или инфицирование раневой поверхности.
Кроме того, не исключается формирование стойкого бронхоплеврального свища, а также перелом ребер в ходе операции.
Реабилитационный период
Во время восстановления необходимо обеспечить свободную проходимость воздухоносных путей, а также добиться максимально быстрого расправления оставшейся части прооперированного легкого.
После того как рентгенография покажет, что орган полностью расправился, то дренажное приспособление извлекается. Как правило, это происходит на 2-4 сутки после операции. На больного накладывается период нетрудоспособности сроком от одной до двух недель.
Атипичная резекция легкого — это органосохраняющая операция по удалению части пораженной структуры. Процедура имеет свои определенные показания и противопоказания. Поэтому перед решением о ее использовании требуется прохождение ряда диагностических мероприятий.
Легочные заболевания очень разнообразны, и врачи используют разные методы их лечения. В некоторых случаях терапевтические меры оказываются неэффективными, и чтобы побороть опасную болезнь, приходится использовать оперативное вмешательство.

Операции на легких – это вынужденная мера, которую применяют в тяжелых ситуациях, когда нет иной возможности справиться с патологией. Но многие пациенты испытывают тревогу, когда узнают, что им нужна такая операция. Поэтому важно знать, что представляет собой такое вмешательство, опасно ли оно, и как повлияет на дальнейшую жизнь человека.
Следует сказать, что операции на грудной клетке с использованием новейших технологий не несут никакой угрозы здоровью. Но это справедливо, лишь если у врача, который занимается выполнением, имеется достаточный уровень квалификации, а также если соблюдены все меры предосторожности. В этом случае даже после серьезного хирургического вмешательства больной сможет восстановиться и жить полноценной жизнью.
- Если осталось одно легкое
- Послеоперационное восстановление
Показания и виды операций
Операции на легком не проводятся без особенной необходимости. Врач сначала предпринимает попытки справиться с проблемой без использования радикальных мер. Тем не менее, бывают ситуации, когда проведение операции необходимо. Это:
![]()
врожденные отклонения,- легочные травмы,
- наличие новообразований (злокачественных и незлокачественных),
- легочный туберкулез в тяжелой форме,
- кисты,
- инфаркт легких,
- абсцесс,
- ателектаз,
- плеврит и пр.
В любом из этих случаев трудно справиться с болезнью, используя лишь медикаменты и терапевтические процедуры. Однако на начальном этапе заболевания эти методы могут оказаться эффективными, поэтому так важно своевременно обращаться за помощью к специалисту. Это позволит избежать применения радикальных мер лечения. Так что даже при наличии указанных сложностей операцию могут не назначить. Врач должен ориентироваться на особенности пациента, степень тяжести заболевания и многие другие факторы, прежде чем принимать такое решение.
Операции, которые выполняются при заболеваниях легких, разделяют на 2 группы. Это:
Пневмоэктомия. Иначе такую операцию называют пульмонэктомией. Она подразумевает полное удаление легкого. Ее назначают при наличии злокачественной опухоли в одном легком или при широком распространении патологических очагов в легочных тканях. В этом случае проще удалить легкое целиком, чем отделять поврежденные участки. Удаление легкого является самой значительной операцией, поскольку ликвидируется половина органа.
Практикуется такое вид вмешательства не только в отношении взрослых, но и для детей. В некоторых случаях, когда пациентом является ребенок, решение о проведении такой операции принимается даже быстрее, поскольку патологические процессы в поврежденном органе препятствуют нормальному развитию организма. Выполняется операция по удалению легкого под общим наркозом.
Резекция легкого. Этот вид вмешательства предполагает удаление части легкого, той, в которой расположен очаг патологии. Резекция легкого бывает нескольких видов. Это:
- атипичная резекция легкого. Другое название этой операции – краевая резекция легкого. В ходе нее удаляют один участок органа, расположенный с краю,
- сегментоэктомия. Такая резекция легких практикуется при повреждении отдельного сегмента вместе с бронхом. Вмешательство подразумевает удаление этого участка. Чаще всего при его проведении нет необходимости в разрезании грудной клетки, а необходимые действия выполняются с помощью эндоскопа,
- лобэктомия. Такой тип операции практикуется при поражении легочной доли, которую приходится удалять хирургическим путем,
- билобэктомия. В ходе данной операции производится удаление двух долей легкого,
- удаление доли легкого (или двух) является самым распространенным типом вмешательства. Необходимость в нем возникает при наличии туберкулеза, кист, опухолей, локализующихся в пределах одной доли, и пр. Такая резекция легкого может выполняться малоинвазивным способом, но решение должно оставаться за врачом,
- редукция. В этом случае предполагается удаление нефункционирующей легочной ткани, за счет чего уменьшаются размеры органа.
Согласно технологиям проведения вмешательства, такие операции можно разделить еще на два вида. Это:
- Торакотомическая операция. При ее осуществлении производится широкое вскрытие грудной клетки для выполнения манипуляций.
- Торакоскопическая операция. Это малоинвазивный тип вмешательства, при котором нет необходимости в разрезании грудной клетки, поскольку используется эндоскоп.
Отдельно рассматривается операция по пересадке легкого, которая появилась относительно недавно. Осуществляют ее в самых тяжелых ситуациях, когда легкие пациента прекращают свое функционирование, и без такого вмешательства наступит его смерть.
Жизнь после операции
Как долго будет восстанавливаться организм после хирургического вмешательства, сказать сложно. На это влияют очень многие обстоятельства. Особенно важно, чтобы пациент соблюдал рекомендации врача и избегал вредных воздействий, это поможет минимизировать последствия.
Чаще всего пациентов волнует вопрос, можно ли жить с одним легким. Необходимо понимать, что решение об удалении половины органа врачи не принимают без необходимости. Обычно от этого зависит жизнь больного, поэтому такая мера оправдана.
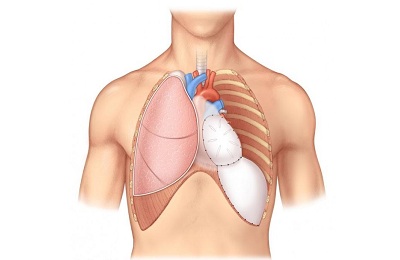
Современные технологии осуществления различных вмешательств позволяют получить хорошие результаты. Человек, прошедший операцию по удалению одного легкого, может успешно адаптироваться к новым условиям. Это зависит от того, насколько правильно была выполнена пневмоэктомия, а также от агрессивности болезни.
В некоторых случаях болезнь, вызвавшая необходимость в таких мерах, возвращается, что становится очень опасным. Тем не менее, это более безопасно, чем пытаться сохранить поврежденный участок, из которого патология сможет распространиться еще дальше.
Другой важный аспект заключается в том, что после удаления легкого человек должен посещать специалиста для плановых осмотров.
Это позволяет своевременно обнаружить рецидив и начать лечение, чтобы не допустить аналогичных проблем.
В половине случаев после пневмоэктомии люди получают инвалидность. Это делается для того, чтобы человек смог не перенапрягаться, занимаясь выполнением своих трудовых обязанностей. Но получение группы по инвалидности не означает, что она будет постоянной.

Спустя некоторое время инвалидность могут отменить, если организм больного восстановился. Это означает, что жить с одним легким возможно. Разумеется, что потребуется соблюдение мер предосторожности, но даже в этом случае у человека есть шансы прожить долго.
Относительно продолжительности жизни пациента, перенесшего операцию на легких, рассуждать сложно. Она зависит от многих обстоятельств, таких как форма заболевания, своевременность лечения, индивидуальная выносливость организма, соблюдение мер профилактики и т.д. Иногда бывший больной способен вести обычный образ жизни, практически ни в чем себя не ограничивая.
После того как была проведена операция на легких любого типа, первое время у больного будет нарушена дыхательная функция, поэтому восстановление подразумевает возвращение этой функции в нормальное состояние. Происходит это под контролем врачей, поэтому первичная реабилитация после операции на легких подразумевает пребывание пациента в стационаре. Д
ля того чтобы дыхание нормализовалось быстрее, могут быть назначены специальные процедуры, дыхательная гимнастика, прием лекарственных средств и прочие меры. Все эти мероприятия врач подбирает в индивидуальном порядке, учитывая особенности каждого конкретного случая.
Очень важная часть восстановительных мер – питание пациента. Необходимо уточнить у врача, что можно есть после операции. Еда не должна быть тяжелой. Но для восстановления сил требуется кушать полезную и питательную пищу, в которой много белка и витаминов. Это укрепит организм человека и ускорит процесс выздоровления.
Кроме того, что на восстановительном этапе важно правильное питание, нужно соблюдать и другие правила. Это:
- Полноценный отдых.
![]()
Отсутствие стрессовых ситуаций.- Избегание серьезных физических усилий.
- Выполнение гигиенических процедур.
- Прием назначенных лекарственных средств.
- Отказ от вредных привычек, особенно от курения.
- Частые прогулки на свежем воздухе.
Очень важно не пропускать профилактические осмотры и сообщать врачу о любых неблагоприятных изменениях в организме.
На ткань легкого по линии предполагаемой резекции накладывают сшивающий аппарат. Последующими прошиваниями и рассечениями резецируют необходимый участок легкого с опухолью (pис. 12-14). В зависимости от объема резецируемого легкого аппарат накладывают до 5-6 раз 42.
Рис. 12-14. Атипическая резекция легкого.Есть Фото
Вылущение опухоли легкого
Ткань легкого рассекают над опухолью, используя электрохирургические инструменты (ножницы или крючок). Производят вылущение опухоли. Целостность легкого восстанавливают, накладывая эндохирургические швы, которые завязывают интра- или экстракорпорально (pис. 7-15).
Рис. 12-15. Ушивание легкого. Есть Фото
Плевральную полость заполняют жидкостью и дозированно раздувают легкое, контролируя этим пневмостаз: появление пузырьков воздуха говорит о недостаточной герметичности и требует наложения дополнительных швов. Легкое раздувают после дренирования плевральной полости, удаляют торакопорты, на раны накладывают швы.
Удаленную опухоль подвергают срочному гистологическому исследованию. При подтверждении доброкачественности процесса операцию заканчивают. Наличие злокачественной опухоли, служит показанием к лобэктомии, которую выполняют торакоскопически или обычным способом.
Злокачественные периферические опухоли легких, бронхоэктатическая болезнь требуют выполнения анатомической лобэктомии. Причем при раке легкого важна полноценная лимфодиссекция. Методика торакоскопической операции аналогична принятой в "открытой" хирургии 44.
Показания.
1. Периферический рак легкого Т1N0
2. Бронхэктатическая болезнь
3. Хронический абсцесс легкого
Противопоказания.
1. Центральный рак легкого
2. Наличие метастазов в корне легкого
3. Заращение междолевых борозд
Оперативная техника
Положение больного на операционном столе и анестезиологическое пособие описано выше. Операцию выполненяют используя 4 торакопорта, или дополняют миниторакотомией (4-5 межреберье). Первый торакопорт для оптики вводят в 5 межреберье по среднеаксиллярной линии. Второй и третий - в том же межреберье по парастернальной и заднеаксиллярной линиям. Четвертый торакопорт - в 3 межреберье по среднеключичной линии (pис. 12-16).
Рис. 12-16. Точки рапсоложения торакопортов при выполнении лобэктомии.Это Фото, делать с фильма Тор2
Нижняя лобэктомия
Разделяют междолевую щель при помощи электрокоагуляционного крючка. Им же рассекают легочную связку. Верхнюю долю легочным зажимом отводят кверху, обнажают корень нижней доли (pис. 12-17). Диссектором выделяют нижнедолевую артерию. С особой тщательностью следует препаровать заднюю стенку артерии, где она интимно спаяна с нижнедолевым бронхом. Бронхопульмональные лимфатические узлы смещают в дистальном направлении. На нижнедолевую артерию накладывают аппарат EndoGIA-30, введённый через торакопорт 2. Артерию прошивают и пересекают (pис. 12-18). Выделяют нижнедолевую вену и обрабатывают аппаратом EndoGIA-30 (pис. 12-19). Возможна обработка сосудов лигатурным способом, аналогично применяемым в "открытой" хирургии. Далее на нижнедолевой бронх накладывают сшивающий аппарат, бронх прошивают и пересекают (pис. 12-20). Резецированную долю помещают в контейнер и удаляют через миниторакотомную рану. Проверяют герметичность культи нижнедолевого бронха, контролируют гемостаз. Плевральную полость дренируют двумя аспирационными дренажами, легкое раздувают, раны ушивают.
Рис. 12-17. Вид корня легкого после разделения междолевой щели.
Рис. 12-18. Обработка нижнедолевой артерии аппаратом EndoGIA-30. Стрелка------ Нижнедолевая артерия
Рис. 12-19. Обработка нижнедолевой вены аппаратом EndoGIA-30 Стрелки: нижнедолевая вена---- , перикард
Рис. 12-20. Обработка нижнедолевого бронха аппаратом EndoGIA-30Стрелка: нижнедолевой бронх
Верхняя лобэктомия
Разделяют междолевую щель. Верхнюю долю отводят кверху. Диссектором осторожно выделяют верхнедолевую вену. При препаровке вены удобно использовать также ретрактор и тупфер. Вену обрабатывают сшивающим аппаратом (pис. 12-21). Выделяют сегментарные сосуды верхней доли, которые клипируют (pис. 12-22) или обрабатывают аппаратом. Верхнедолевой бронх берут на ретрактор, накладыват сшивающий аппарат, бронх прошивают и пересекают.
Остальные этапы операции не отличаются от предыдущей.
Рис. 12-21. Обработка верхнедолевой вены сшивающим аппаратом. Стрелка: верхнедолевая вена +рисунок сканировать
Рис. 12-22. Выделение сегментарных артерий верхней доли. Стрелки: — сегментарные артерии; легочная артерия; безымянная вена + рисунок сканировать
Рис. 12-23. Выделение артерии 2-го сегмента. Стрелки: — легочная артерия, артерия 2 сегмента + рисунок сканировать
Послеоперационный период
Малая интенсивность послеоперационных болей способствует ранней активности больных. В связи с этим значительно снижается, в сравнении с "открытыми" операциями, количество таких послеоперационных осложнений как ателектаз и гипостатическая пневмония. Для купирования болевого синдрома достаточно назначить ненаркотических аналгетиков. Больным разрешают садиться в постели на вторые сутки после операции. Дренажи удаляют после восстановления пневмостаза, прекращения эксудации. Производят контрольную рентгенографию органов грудной полости.
· Операции на симпатической нервной системе
Грудная симпатэктомия - одна из операций, наиболее часто выполняемых торакоскопически. Небольшой объем вмешательства, простота выполнения несравнимы с травмой грудной клетки при традиционной торакотомии 48.
Показания.
1. Синдром Рейно
3. Боли при запущенном раке верхнего этажа брюшной полости (поджелудочной железы или желудка)
Оперативная техника.
Операцию проводят под общим обезболиванием с раздельной интубацией бронхов. Возможна вентиляция обоих легких, но в этих случаях необходим дополнительный торакопорт. Через него вводят ретрактор, которым отводят легкое.
Обычно операцию выполняют из 2-3 доступов: в 5 межреберье по среднеаксиллярной линии вводят торакопорт для оптики, в 2 межреберье и в 4 межреберье по среднеключичной линии - инструменальные торакопорты (pис. 12-24).
Рис. 12-24. Точки расположения торакопортов при выполнении симпатэктомиирисовать или сканировать
В области ребернопозвоночного угла визуализируют симпатический ствол, который просвечивает сквозь париетальную плевру в виде белесоватого тяжа (pис. 12-25).
Рис. 12-25. Вид внутригрудного симпатического ствола. Сканировать со статьи -есть
Электрокоагуляционным крючком рассекают париетальную плевру на уровне 2 межреберья. Выделяют симпатический ствол от 2 до 4 ганглиев (при синдроме Рейно, гипергидрозе) или от 7 до 11 (при раке поджелудочно железы, желудка). Симпатический ствол иссекают на протяжении 5 см до уровня 3-4 межреберья и направляют на гистологическое исследование. Электрокоагуляцией разрушают дополнительные нервные волокна и восстанавливают гемостаз. Легкое раздувают, плевральную полость дренируют на 1 сутки. Некоторые хирургии отказались от дренирования плевральной полости при этой операции. Учитывая небольшой объем травмы, по показаниям можно выполнять одновременные двусторонние симпатэктомии. В этих случаях торакоскопию производят последовательно с одной, а затем - с другой стороны.
Осложнения и профилактика
Специфическое осложнение внутригрудной симпатэктомии - развитие синдрома Горнера при чрезмерно высокой резекции симпатического ствола. Другое осложнение - неполное пересечение ствола. В этом случае операция не достигает своей цели.
· Торакоскопия при травмах и повреждениях грудной клетки
Большинству больных с закрытыми и проникающими ранениями органов грудной полости выполняют диагностическую торакотомию или проводят консервативное лечение. Поэтому, с одной стороны, возможны неоправданные травматичные торакотомии, а с другой - консервативная тактика может привести в потери времени для адекватного оперативного вмешательства 49. Видеоторакоскопия, сочетая в себе малую травматичность и большие диагностические возможности, позволяет выбрать оптимальную тактику. Диагностическая процедура во многих случаях может перейти в лечебную. Различают неотложную (менее суток с момента повреждения) и отсроченную торакоскопию.
Показания:
а. Проникающие ранения грудной клетки ниже уровня 7 ребра (опасность торакоабдоминального ранения)
б. Проникающие ранения грудной клетки в проекции сердца и крупных сосудов
в. Закрытые травмы грудной клетки с кровопотерей более 1 л в сутки, диагносцированной при торакоцентезе или дренировании плевральной полости
г. Свернувшийся гемоторакс
Противопоказания:
а. Геморрагический шок
б. Тампонада сердца
в. Облитерация плевральной полости
Предоперационное обследование больных включает объективное исследование (наличие и локализация ран, клинические признаки шока, перелома ребер и т.д.), рентгенологическое исследование органов грудной клетки (пневмоторакс, гемоторакс, гемоперикард и т.д.).
Оперативная техника
Первый торакопорт для введения торакоскопа вводят в 5-6 межреберье по переднеподмышечной линии. После осмотра плевральной полости и определения объема предполагаемого вмешательства устанавливают дополнительные 1-3 торакопорта для введения в плевральную полость инструментов. Точки введения и диаметр используемых торакопортов определяют в зависимости от локализации повреждения и характера оперативного вмешательства. После введения в плевральную полость лапароскопа и манипуляторов производят осмотр плевральной полости. При наличии крови плевральную полость осушывают.
Ранение диафрагмы
Выявленное при осмотре сквозное ранение диафрагмы ушивают по одной из вышеописанных методик. Отверстие в диафрагме можно ликвидировать через лапаротомный доступ. В любом случае при торакоабдоминальном ранении следует исключить повреждения органов брюшной полости, выполнив диагностическую лапароскопию или лапаротомию.
Ранение легкого
При ранении легкого гемо- и пневмостаз восстанавливают одним из следующих способов:
а) наложением петли Роедера на поврежденный участок легкого (pис. 12-26)
б) наложением ручного шва (pис. 12-27.)
в) прошиванием аппаратом (pис. 12-28.)
Рис. 12-26. Наложение петли Роедера на поврежденный участок легкого. Рисовать ГЕ или доснять
Рис. 12-27. Наложение ручного Z-образного шва.Рисовать ГЕ. или доснять
Рис. 12-28. Прошивание ткани легкого аппаратом.Есть рис сканировать.
Ранение межреберной артерии и внутренней грудной артерии
Кровотечение из этих сосудов останавливают электоркоагуляцией, наложением экстракорпорального шва или клипированием (pис. 12-29).
Рис. 12-29. Экстракорпоральное ушивание ранения межреберной артерии.Рисовать самим с ГЕ
Ранение перикарда, крупных сосудов, бронхов и пищевода является показанием для выполнения экстренной торакотомии.
Производят торакоскопию, эвакуируют кровь и сгустки. Устанавливают источник кровотечения. Это могут быть межреберные и внутренние грудные сосуды, ткань легкого, отломки рёбер. Кровотечение останавливают одним из перечисленных выше способов. Плевральную полость промывают физиологическим раствором и дренируют.
· Доброкачественные новообразования средостения
Видеоторакоскопию в лечении доброкачественных опухолей и кист средостения можно считать методом выбора, так как травматичность общепринятой торакотомии в ряде случаев значительно выше самого этапа удаления опухоли. Даже небольшие медиастинальные новообразования вынуждают хирурга выполнять несоразмеримо б?льшие разрезы грудной стенки 56.
Показания
1. Целомические кисты перикарда
2. Медиастинальные липомы
3. Доброкачественные тимомы
4. Кисты вилочковой железы
5. Неврогенные опухоли средостения
6. Тератомы средостения
7. Фибромы средостения
Противопоказания
1. Общие противопоказания к торакоскопическим операциям
2. Значительные размеры новообразования являются относительным противопоказанием, так как нередко возможно удаление опухолей более 10 см в диаметре.
Читайте также: