У меня удалили лимфому почки

- Опухоли почки
- Метастазы рака почки
- Как часто и у кого встречается рак почки?
- Диагностика опухолей почек
- Лечение рака почки на разных стадиях
- Цены в Европейской онкологической клинике на лечение рака почки
Опухоли почки
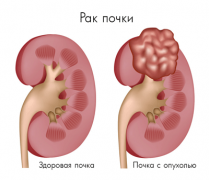
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Диагностика опухолей почек
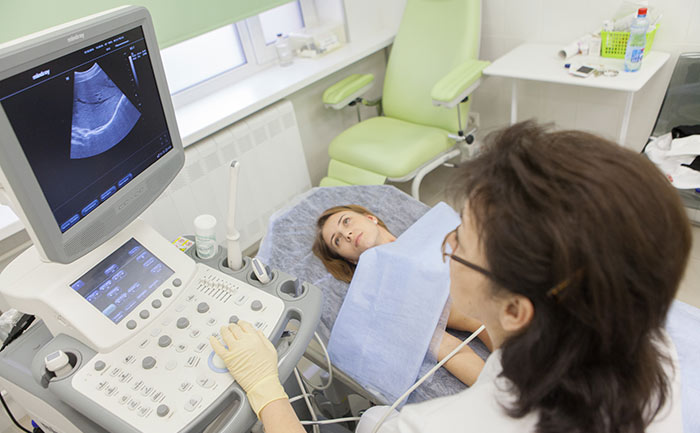
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.

Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.

Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 - опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
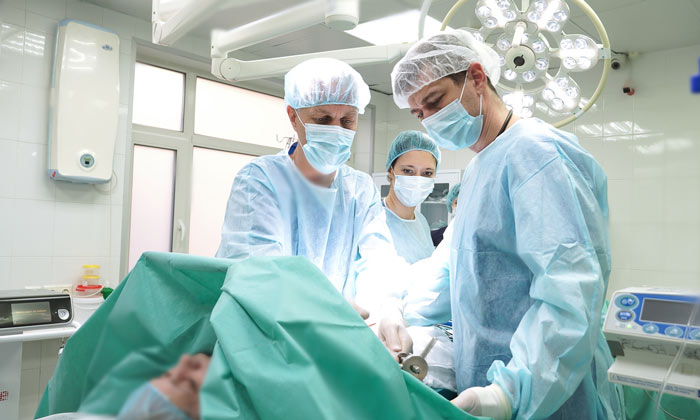
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Лимфома почки представляет собой новообразование, протекающее в злокачественной форме и поражающее лимфатическую систему человека. Заболевание крайне опасно и коварно, потому что клинические проявления возникают поздно, когда раковые клетки уже распространяются по организму.
Причины
Почему развивается злокачественная лимфома, однозначно сказать невозможно. На ее развитие способны повлиять разные факторы. В первую очередь доктора отмечают генетическую предрасположенность. Если в семье у человека кто-то страдает онкозаболеваниями, то у него резко повышается риск развития онкологии.
Также негативно сказаться на состоянии тканей и вызвать перерождение способны следующие факторы:
- Канцерогены, химические вещества и прочие вредные компоненты.
- Курение.
- Злоупотребление спиртными напитками.
- Лечение радиоактивным облучением или химиотерапией.
- Неправильное питание.
- Вирусные патологии.
- Ослабленный иммунитет.
Как видно, многие факторы связаны с образом жизни человека, поэтому легко могут быть устранены, что позволит снизить вероятность развития лимфомы.
Симптоматика
Признак, который характерен больше всего для лимфомы – это увеличение лимфоузлов, которые находятся рядом с почками. С развитием заболевания поражаются и отдаленные лимфатические узлы.
Клиническая картина лимфомы почки на начальной стадии никак не проявляется, но с прогрессированием онкологии заметны следующие симптомы:

- Трудности с мочеиспусканием.
- Болезненность в области поражения.
- Кровянистые примеси в моче.
- Ухудшение аппетита.
- Снижение массы тела.
- Общая слабость.
- Уменьшение работоспособности.
- Повышение температуры тела.
На распространенных стадиях у больных, когда по организму распространяются метастазы, указанная симптоматика дополняется другими проявлениями в зависимости от того, какой орган поражен.
Диагностика
Для обнаружения лимфомы почки требуется комплексное обследование с применением следующих методов:
- Лабораторное исследование крови и мочи.
- Компьютерная томография КТ.
- Магнитно-резонансная томография МРТ.
- Рентгенография.
- Ультразвуковое исследование.
Также проводится биопсия с последующей гистологией. После проведения исследования врач точно определяет тип опухоли, наличие в ней злокачественных клеток, степень ее агрессивности.
Лечение
Лечение назначается после проведения полного обследования больного. Если опухоль небольшая, не выходит за пределы почки, проводят оперативное вмешательство. Оно дает хороший результат, удается добиться длительной ремиссии, затихания симптомов.
После операции данные методики используют, чтобы уничтожить остаточные атипичные клетки, которые могли быть не удалены при вмешательстве.
При неоперабельности лимфомы почки применяют химиотерапию. Она позволяет продлить жизнь пациента, устранить симптомы патологии. После внутривенного введения химических препаратов возможны побочные эффекты в виде выпадения волос, тошноты, головокружения, рвоты, головных болей.
Прогноз при лимфоме почки напрямую зависит от своевременного лечения. На ранних стадиях вылечить заболевание удается у большинства больных. Как только опухоль выходит за пределы органа и ее клетки расходятся по организму, благоприятность исхода резко снижается.
Лимфатические узлы — биологические фильтры организма. Они не дают распространяться инфекциям и служат местом для созревания иммунных клеток. Всего в теле человека 500–600 лимфоузлов. Иногда они увеличиваются. Это может происходить по разным причинам, чаще всего инфекций.

Первичные злокачественные опухоли в лимфатических узлах составляют 3–4% от всех онкологических заболеваний и представлены лимфомами. Помимо лимфоузлов, лимфомы встречаются и в других органах, в которых представлена лимфоидная ткань: в вилочковой железе (тимусе), миндалинах, пищеварительном тракте, селезенке и др.
Злокачественные опухоли в лимфоузлах часто называют раком лимфатических узлов, но это неверно. Рак — злокачественные новообразования, которые происходят из эпителиальных тканей: кожи, слизистых оболочек, желез. Лимфомы — опухоли из лимфоидной ткани. Они бывают двух типов: ходжкинские (болезнь Ходжкина) и неходжкинские.
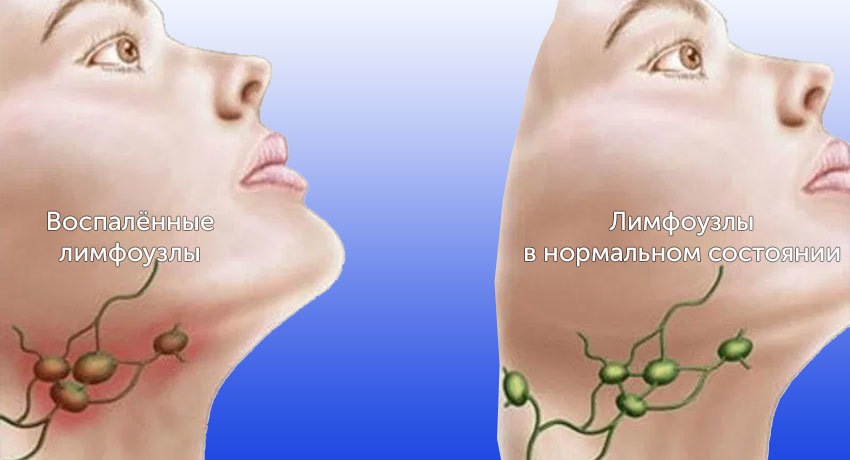
Помимо первичных опухолей, в лимфатических узлах очень часто встречаются вторичные очаги при раке в других органах. Опухолевые клетки, попавшие в лимфатические сосуды, в первую очередь достигают регионарных лимфоузлов — тех, которые принимают лимфу от области тела, где находится первичное новообразование.
Лечение лимфом
Основным методом лечения болезни Ходжкина и неходжкинских лимфом является химиотерапия. Применяются комбинации различных химиопрепаратов.
При лимфоме Ходжкина чаще всего прибегают к схеме ABVD — эта аббревиатура составлена из первых букв названий препаратов:
- Адриамицин, другое название — Доксорубицин (Adriamycin).
- Блеомицин (Bleomycin).
- Винбластин (Vinblastine).
- Дакарбазин (Dacarbazine).
Иногда применяют схемы BEACOPP (Блеомицин + Этопозид + Доксорубицин + Циклофосфамид + Винкристин + Прокарбазин + Преднизон) и Стэнфорд V (Доксорубицин + Мехлорэтамин + Винкристин + Винбластин + Блеомицин + Этопозид + Преднизон).
За 1–2 дня до введения химиопрепаратов нужно провести общий анализ крови. Если результат удовлетворительный, можно проводить лечение. Непосредственно перед процедурой пациенту вводят препараты для предупреждения побочных эффектов: противорвотные и противоаллергические. Химиотерапевтические средства вводят в определенной последовательности: Доксорубицин, затем Винбластин, в последнюю очередь Блеомицин и Дакарбазин.
При неходжкинских лимфомах чаще всего применяют две схемы химиотерапии:
- Схема CHOP включает 4 препарата. Циклофосфамид (Cyclophosphamide), Доксорубицин, или Гидроксидаунорубицин (Hydroxydaunorubicin) и Винкристин, или Онковин (Oncovin) вводят внутривенно. Преднизон (Prednisone) принимают в виде таблеток.
- CVP — схема из трех препаратов. Циклофосфамид (Cyclophosphamide) и Винкристин (Vincristine) вводят внутривенно, Преднизон (Prednisone) в таблетках.
Чаще всего химиотерапию при лимфомах проводят амбулаторно, в условиях дневного стационара. Иногда успешно проводят несколько циклов лечения комбинацией препаратов первой линии, но затем она становится менее эффективной, и приходится назначать другую.
В современных клиниках при длительном курсе химиотерапии пациенту устанавливают венозную . Она представляет собой небольшую титановую емкость с мембраной, которую помещают через небольшой разрез под кожу и соединяют тонкой трубкой (катетером) с веной. В дальнейшем, чтобы ввести раствор препарата внутривенно, достаточно лишь проколоть кожу и мембрану. Это делает процедуру более удобной для врача, позволяет пациенту избежать стресса и дискомфорта многократных уколов в вену, помогает предотвратить флебит — воспаление венозной стенки.
Оставьте свой номер телефона
Некоторые агрессивные типы неходжкинских лимфом часто метастазируют в головной мозг. Системная химиотерапия при этом неэффективна, потому что химиопрепаратам, введенным внутривенно или перорально (путем проглатывания) сложно проникнуть в спинномозговую жидкость. Проблема решается введением химиопрепаратов интратекально — непосредственно в спинномозговую жидкость. Эту процедуру можно проводить амбулаторно, как в профилактических целях, так и при уже возникших метастазах в головном мозге. Чаще всего применяют химиопрепараты Метотрексат и Цитарабин.
Иногда вместо интратекальной химиотерапии проводят системную терапию метотрексатом в высоких дозах.
Лимфомы обычно хорошо отвечают на облучение, поэтому лучевую терапию часто применяют для борьбы с этим типом опухолей. При лимфомах Ходжкина она используется, как правило, в виде дополнения к курсу химиотерапии — вместе с ним или после него.
Показания к лучевой терапии при неходжкинских лимфомах:
- При опухолях I и II стадии — в качестве самостоятельного метода лечения.
- При НХЛ на более поздних стадиях — в качестве дополнения к химиотерапии.
- Облучение всего тела в сочетании с высокодозной химиотерапией после трансплантации стволовых клеток.
- При лимфоме с метастазами в качестве симптоматического лечения.
Иммунотерапия — современное направление в лечении онкологических заболеваний. Она предполагает использование ресурсов иммунной системы для уничтожения опухолевых клеток.
При лимфомах используются моноклональные антитела, которые специфически нацелены на белок CD20, находящийся на поверхности лимфоцитов. Чаще всего при ходжкинских и неходжкинских лимфомах применяется Ритуксимаб (Ритуксан). Врач может назначить его отдельно или в сочетании лучевой терапией, химиотерапией.
Другие препараты из группы ингибиторов CD20 (применяются при неходжкинских лимфомах):
- Обинутузумаб (Газива) часто применяют в сочетании с химиопрепаратами для лечения малой лимфоцитарной лимфомы (SLL), хронического лимфоцитарного лейкоза (CLL).
- Офатумумаб (Арзерра), как правило, применяют у пациентов с SLL/CLL, которым не помогают другие виды лечения.
- Ибритумомаб тиуксетан (Зевалин) представляет собой моноклональное антитело, к которому прикреплена радиоактивная молекула.
При лимфомах Ходжкина в настоящее время также применяют Брентуксимаб ведотин (Адцетрис). Это моноклональное антитело, соединенное с молекулой химиопрепарата, нацелено на молекулу CD30.
Этот метод лечения применяют в случаях, когда заболевание не поддается излечению с помощью химиотерапии и лучевой терапии. Суть состоит в том, чтобы уничтожить патологически измененные клетки и заменить их новыми. Для этого сочетают высокодозную химиотерапию и трансплантацию собственных или донорских стволовых клеток. Это сложный вид лечения, он грозит серьезными, опасными для жизни осложнениями. Проводить его должны опытные врачи в специализированных онкологических центрах, предварительно тщательно взвесив все потенциальные преимущества и риски для конкретного пациента.
Лечение вторичных очагов в лимфатических узлах
Если злокачественная опухоль, изначально возникшая в другом органе, распространилась в лимфатические узлы, тактика лечения будет зависеть от стадии онкологического заболевания.
Радикальные операции при раке зачастую предусматривают одновременное удаление пораженного органа и определенного количества регионарных лимфатических узлов. Обычно хирургическое вмешательство дополняется курсом адъювантной химиотерапии и/или лучевой терапии.
При раке с очагами в лимфатических узлах и отдаленными метастазами, когда хирургическое лечение невозможно, проводят химиотерапию, лучевую терапию. В зависимости от типа злокачественной опухоли, могут быть назначены современные таргетные препараты, иммунопрепараты.
В клинике Медицина 24/7 работают ведущие врачи-онкологи, применяются все современные типы противоопухолевых препаратов, зарегистрированные на территории России. Мы работаем в соответствии с последними версиями международных протоколов.
а) Терминология:
1. Аббревиатуры:
• Первичная лимфома почки (ПЛП); вторичная лимфома почки (ВЛП)
2. Определения:
• Лимфома: злокачественная опухоль из лимфоцитов
• Первичная: поражение почек без признаков вовлечения других органов или лимфоузлов:
о Крайне редко; > болезнь Ходжкина
б) Визуализация:
3. КТ при лимфоме почки:
• Умеренное повышение плотности относительно неизмененной почки при обзорной КТ
• Гиповаскулярное образование, в отличие от светлоклеточного почечноклеточного рака (ПКР):
о Помните про гиповаскулярные подтипы ПКР, такие как папиллярный и хромофобный
• Поражение нижней полой вены и почечной вены даже при крупных инфильтративных опухолях забрюшинного и околопочечного пространств встречается редко, в отличие от ПКР
• Нефромегалия с диффузным инфильтрированием и неоднородным контрастированием
• Сложно дифференцировать от переходноклеточного рака (Пер-КР), при локализации основного очага в синусе почки
• Спленомегалия или периферическая лимфаденопатия при ВЛП
• Экстранодальное поражение желудочно-кишечного тракта, головного мозга, костного мозга и печени
• Кальцификаты и кистозные изменения встречаются редко
4. МРТ при лимфоме почки:
• Сигнал от низкой до промежуточной интенсивности как на Т1-ВИ, так и на Т2-ВИ
• На Т2-ВИ может визуализироваться гетерогенный высокоинтенсивный сигнал
• Может визуализироваться ограниченная диффузия
• Т1-ВИ с контрастированием: неоднородное контрастирование, слабее, чем в корковом веществе
• Идеальный метод выявления синхронных очагов в костях
5. Биопсия под контролем визуализации:
• Играет важную роль в дифференцировании от других солидных опухолей почки и выборе тактики ведения (консервативной или хирургической)
• УЗИ - отличный метод контроля, однако при более глубоко расположенных опухолях или опухолях, не визуализируемых при УЗИ, может потребоваться КТ
• Тонкоигольная аспирационная биопсия, дополненная трепанобиопсией: высокая чувствительность и специфичность:
о Иммунохимическое, проточное цитометрическое и гистопатологическое исследования для назначения специфической терапии
• Биопсия опухоли не требуется при диссеминированной лимфоме, кроме случаев, атипичной опухоли, или наличия у пациента второго злокачественного новообразования
6. Сцинтиграфия:
• ПЭТ-КТ:
о Играет важную роль в характеристике как узловой, так и экстранодальной лимфомы
о Используется для первоначального стадирования, оценки ответа на лечение и выявления рецидивов некоторых подтипов лимфомы
о Более чувствительный метод, чем обзорные методы исследования
о Поглощение 18F-ФДГ в среднем значительно выше при лимфоме почки (среднее значение SUV (стандартизированный уровень накопления)-6,37) по сравнению с ПКР (среднее значение SUV-2,58)
7. Рекомендации по визуализации:
• Важнейшие методы визуализации:
о КТ с контрастированием-метод выбора для установки первоначального диагноза и стадирования лимфомы почки: - В сочетании с 18F-ФДГ ПЭТ используется для установки стадии, оценки ответа на лечение и выявления рецидивов
о МРТ-альтернативный метод у пациентов с нарушением функции почек; отсутствует лучевая нагрузка
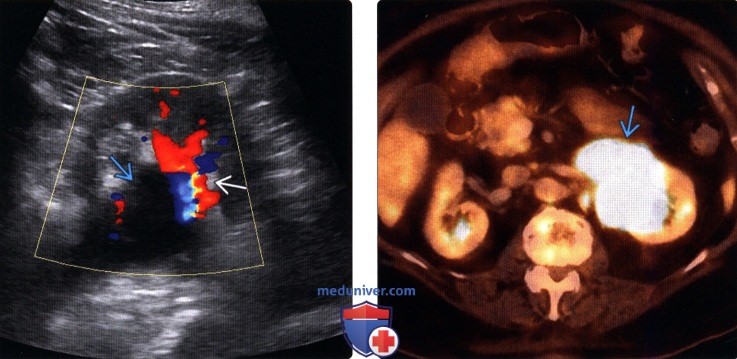
(Левый) На поперечном УЗ срезе с цветовой допплерографией визуализируется фолликулярная лимфома ворот почки. Гиповаскулярная опухоль смещает почечные сосуды.
(Правый) На объединенном аксиальном ПЭТ-КТ срезе с ФДГ визуализируется фолликулярная лимфома. Повышенное накопление ФДГ (SUV— 22) новообразованием ворот левой почки. В тазовой и брюшной полостях визуализируются пораженные лимфоузлы (не показано).
в) Дифференциальная диагностика лимфомы почки:
1. Почечноклеточный рак:
• Округлое или овальное солидное или кистозное новообразование ± центральный очаг некроза.
• В типичных случаях-гиперваскулярный, некоторые подтипы гиповаскулярные
• Тенденция к инвазии в сосуды
2. Переходноклеточный рак:
• Локализуется в чашечно-лоханочной системе; может быть инфильтративным и поражать корковое вещество, однако чаще вызывает обструкцию чашечно-лоханочной системы
3. Метастазы:
• Из легких, молочной железы, желудка; меланомы
4. Другие злокачественные лимфопролиферативные заболевания:
• Миелома: Диффузное инфильтрирование; одиночный или множественные очаги
• Лейкоз: увеличение почки вследствие диффузного инфильтрирования
5. Почечная инфекция:
• Пиелонефрит, абсцесс почки, септические эмболы
• Может быть одиночный и множественные очаги; дифференцирование по анамнезу и общему анализу мочи
6. Периренальная гематома, экстрамедуллярный гемопоэз, забрюшинная саркома:
• Могут имитировать периренальную лимфому
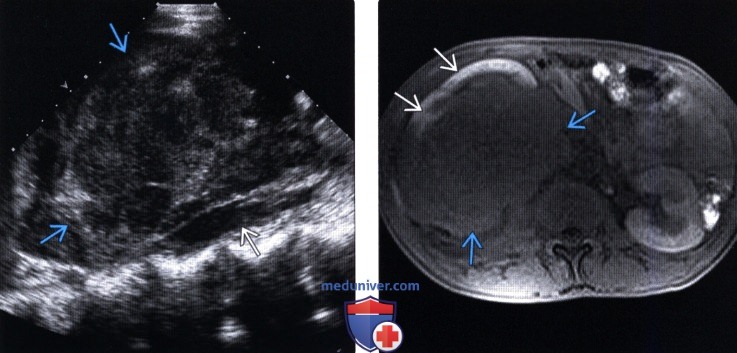
(Левый) На продольном УЗ срезе правой почечной ямки у пациента с ВИЧ-инфекцией визуализируется гетерогенная солидная опухоль. При биопсии подтверждена В-клеточная лимфома. Неизмененная почечная ткань отсутствует. Поясничная мышца интактна.
(Правый) На аксиальном Т1 FS МРТ-срезе у этого же пациента с крупной В-клеточной лимфомой визуализируется участок интактной почечной ткани кпереди от крупной опухоли. Внутривенное контрастирование противопоказано вследствие сниженной функции почек.
г) Патология:
1. Общая характеристика:
• Поражение МПТ обычно происходит при экстранодальном распространении лимфомы; чаще всего - поражение почек
• Обычно неходжкинская лимфома, в типичных случаях В-клеточная или лимфома Беркитта; поражение при лимфоме Ходжкина встречается крайне редко
• Почечная ткань лишена лимфоидной ткани; лимфатические сосуды в капсуле почки, околопочечной клетчатке или лимфоциты в очагах хронического воспаления могут указывать на вовлечение почек
• Пути распространения в почках-гематогенный и прямой инвазией
2. Макроскопические и хирургические особенности:
• Увеличение почки ± нарушение контура почки
• Увеличение объема жировой ткани, вызванное инфильтрацией гомогенной желтоватой опухоли
д) Клинические особенности:
1. Проявления лимфомы почки:
• Основные симптомы:
о В большинстве случаев бессимптомное течение без нарушения функции почек
о Редко проявляется острой почечной недостаточностью; быстрое восстановление функции почек после начала лечения
о Гематурия, боль в боку, пальпируемое образование или почечная недостаточность
• Другие симптомы:
о Лихорадка, потеря веса, ↑ лактатдегидрогеназы в крови, лимфопения
2. Демография:
• Возраст:
о Любой (обычно от среднего до пожилого)
• Пол:
о Одинаковое распределение по полу
3. Эпидемиология:
о ВЛП: в 30-60%-скрытое поражение почек в случае диссеминированной лимфомы по данным серии аутопсий; выявление при лучевой диагностике встречается только в 1-8% случаев
о ПЛП: чаще распространена у мужчин среднего возраста; может проявляться почечной недостаточностью в отсутствие других причин поражения почек
• Предрасполагающие факторы:
о Сниженный иммунитет (послетрансплантации органов, ВИЧ-инфекция), до терапии злокачественных опухолей, аутоиммунные заболевания, вирусы, такие как вирус Эпштейна-Барр
4. Течение и прогноз:
• Осложнения:
о Кровоизлияние в почку или околопочечное пространство, обструкция, реноваскулярная гипертензия, острое повреждение почек
• Прогноз:
о Благоприятный при ранней диагностике и химиотерапии
о Размер опухоли > 10 см, вовлечение ворот почки и диффузное инфильтрирование, ассоциированы с более неблагоприятным прогнозом
о Поражение почек при начальных проявлениях В-клеточной лимфомы может сочетаться с высокой частотой рецидивов в ЦНС; правильный диагноз может повлиять на тактику лечения
5. Лечение лимфомы почки:
• Химиотерапия ± лучевая терапия
е) Диагностическая памятка. Следует учесть:
• Анамнез, наличие других злокачественных опухолей, распространенность поражения
• Сходные проявления метастазов в почках, лимфомы почки и первичного рака почки
• Биопсия почки под УЗИ-контролем для установки окончательного диагноза
• Всегда исключайте полиорганное поражение (печень, легкие, ЦНС, костный мозг и желудочно-кишечный тракт)
ж) Список использованной литературы:
1. Ganeshan D et al: Imaging of primary and secondary renal lymphoma. AJR Am J Roentgenol. 201(5):W712-9, 2013
2. Kostakoglu L et al: State-of-the-Art Research on "Lymphomas: Role of Molecular Imaging for Staging, Prognostic Evaluation, and Treatment Response". Front Oncol. 3:212, 2013
3. Bach AG et al: Prevalence and patterns of renal involvement in imaging of malignant lymphoproliferative diseases. Acta Radiol. 53(3):343-8, 2012
4. YeXH et al: 18F-FDG PET/CT evaluation of lymphoma with renal involvement: comparison with renal carcinoma. South Med J. 103(7):642-9, 2010
5. El-Sharkawy MS et al: Renal involvement in lymphoma: prevalence and various patterns of involvement on abdominal CT. Int Urol Nephrol, 39(3):929-33, 2007
6. Sheth S et al: Imaging of renal lymphoma: patterns of disease with pathologic correlation. Radiographics. 26(4): 1151-68, 2006
Редактор: Искандер Милевски. Дата публикации: 18.11.2019
Читайте также:





