Сколько времени отходят от наркоза после удаления опухоли
Для кошек процедура стерилизации проходит болезненно. Ситуация осложняется тем, что используется общий наркоз, который вредит организму в любом количестве. Но по-другому провести операцию невозможно. Многие хозяева интересуются, сколько кошка отходит от наркоза после стерилизации. Они беспокоятся о животном, которому нужен особый уход.
Сколько часов кошки отходят от наркоза после стерилизации
Если хозяин решил стерилизовать животное, время для выхода из наркоза зависит от жизненных сил питомца. Например, когда стерилизацию проводят для молодого котенка, его организм здоров, но внутренние органы еще не окрепли. Поэтому может понадобиться долгое время в связи с длительным воздействием на головной мозг, печень и почки.

Кошка после стерилизации
Если операция осуществляется в отношении взрослой особи, на отхождение может понадобиться меньше времени. Кошка еще крепкая, ткани быстро регенерируют. Для представителей семейства кошачьих, достигших 7-8 летнего возраста, процедура опасна для здоровья. Могут возникнуть серьезные побочные эффекты. Кошечка может отходить в течение 1 суток. Просыпается она через несколько часов, но плохое самочувствие длится весь день.
Легче всего процедуру и время выведения лекарства переживают кошки, не имеющие породу. Это связано с тем, что они не были скрещены, поэтому мутации в клетках и органах не произошло. Они менее подвержены заболеваниям, лучше переносят любые процедуры.

Отхождение от наркоза
Эти породы были выведены искусственно, путем скрещивания. Они подверженные наибольшему влиянию различных лекарственных веществ, токсинов, некачественной еды, плохого климата. Поэтому они могут выживать только в благоприятных условиях, с минимальной нагрузкой на организм.
Перед проведением операции хозяева спрашивают у ветеринара, как долго кошка отходит от наркоза после стерилизации. Ответ зависит от применяемого анестезирующего препарата и его количества.
Процесс стерилизации осуществляется с помощью метода лапароскопии. То есть, в животе, в области матки делают небольшое отверстие, через которое устраняют половые органы. Удалить могут отдельно матку, яичники или оба органа одновременно.
Для лапароскопической операции применяют минимальную дозу анестезирующего средства, так как процедура проходит быстро. Но бывают случаи, когда может понадобиться больше лекарства:
- отсутствие эффекта в связи со сниженной чувствительностью к действующему веществу препарата;
- крупный размер кошки, ожирение, требующие большего введения средства.
Если будет больше препарата, он активно повлияет на внутренние органы: головной мозг, пищеварительный тракт, печень, почки, сердечно-сосудистую систему. Поэтому животное хуже переносит операцию. В результате может удлиняться период отхождения, питомец может долго спать.
Только на следующий день животное почувствует себя нормально, начнет есть, пить воду. В течение первых суток печень метаболизирует лекарство, а почки его должны вывести.
Поэтому время для выведения средства может удлиняться, если у животного присутствуют патологии внутренних органов, в особенности мочекаменная болезнь, воспаление почек и мочевого пузыря, почечная недостаточность.
Варианты, как можно помочь отойти от наркоза
Чтобы помочь животному, рекомендуется использовать комплексный подход, направленный на нормализацию состояния организма.
- Давать больше жидкости. Если питомец пьет воду, активнее работает почечная система, выводя мочу. Вместе с ней устраняются токсические вещества, активные анестезирующие компоненты наркоза.
- Устранить от воздействия любого стресса. В первые несколько суток запрещается трогать животное, играть с ним. Особенно это касается семей, в которых находятся маленькие дети. Кошка должна больше спать, чтобы набираться сил для физического восстановления.
- Нормализовать температуру окружающей среды. Питомцу не должно быть жарко. Можно оставить окно открытым, чтобы поступал прохладный воздух. При поступлении кислорода в головной мозг устраняется негативное воздействие после проникновения анестезии.
- Сбалансированное питание. Не рекомендуется менять корм сразу после операции, так как питомец может отказаться от него, что приведет к резкому снижению веса и утрате сил. Можно добавлять к обычному корму другие ингредиенты. Например, хорошо подходят в этот период нежирная говядина, творог, молоко в добавление к сухому корму, в котором содержатся все витамины.
- Давать препараты, который назначил врач. Обычно это противовоспалительное и антибактериальное средство. Рану рекомендуется обрабатывать антисептическими растворами, это может быть перекись водорода, хлоргексидин, зеленка. Обработка поможет ране быстрее затянуться, предотвратить различные осложнения.
- Обезболивание. Ветеринары рекомендуют в первые 5-6 дней после лапароскопической операции давать обезболивающие препараты, чтобы кошка лучше переносила период заживления раны. Это весьма болезненно, может вызвать резкую смену настроения.
- Жаропонижающие лекарства по необходимости. Если температура тела поднимается в период реабилитации, это может быть вариантом нормы, если период короткий. Животному дают легкие жаропонижающие средства, которые не влияют токсически на печень.
- Употребление поливитаминных средств. Если в результате анализа крови было выявлено снижение витаминов, минералов и микроэлементов, в период реабилитации питомца могут быть назначены поливитаминные средства. Они повышают процесс метаболизма, что приводит к повышенной регенерации поврежденных тканей.
Помочь можно разными путями. Но чтобы полностью оградить животное от негативных воздействий, следуют рекомендациям врача.
Через 2-3 недели рекомендуется повторно прийти на прием, чтобы он осмотрел соединительнотканный рубец, сформировавшийся после операции. Если осложнений нет, постепенно отменяют назначенные препараты.
Уход за кошкой после наркоза
Уход за питомцем зависит от времени, которое прошло с момента наложения швов. Все процедуры должны выполняться постепенно, чтобы пищеварительный тракт и головной мозг пришли в прежнюю форму.
Забирая животное, необходимо уточнить у ветеринара, как его перевозить и впоследствии ухаживать. Для перевозки используют специальную сумку-переноску или домик. Это необходимо для того, чтобы питомец избежал травм, которые могут произойти при перемещении (например, если машина резко затормозит и кошка упадет на пол). Лучше, если кто-нибудь будет держать переноску на руках.
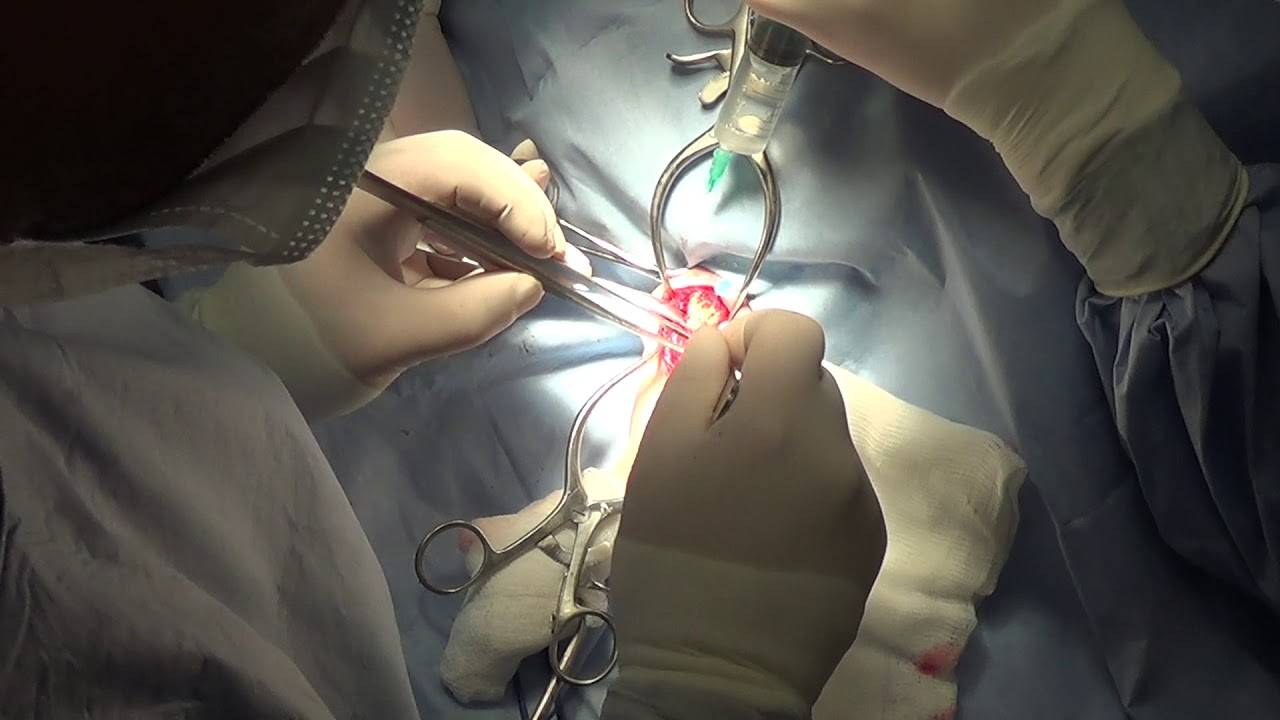
Проведение стерилизации
Когда лекарственное средство постепенно начнет выходить из организма кошечки, возникнут следующие реакции:
- шаткая походка, нарушение координации движений, из-за чего представитель кошачьих может падать, спотыкаться, натыкаться на углы;
- отсутствие возможности или сниженная способность держать голову;
- кошка может вести себя агрессивно;
- отказ от еды и воды.
После того, как процесс выведения препарата завершится, кошка постепенно будет возвращаться к нормальной функции опорно-двигательного аппарата. Появится аппетит.
После того, как хозяин забрал животное, рекомендуется узнать у ветеринара, через сколько после наркоза можно кормить кошку. Нельзя насильно заставить животное употреблять пищу. У нее должен появиться минимальной аппетит.
Еда должна быть качественной и соответствовать таким требованиям:
- комнатная температура — если необходимо, пищу греют;
- жидкая еда, которую можно с легкостью проглотить, даже при сниженном глотательном рефлексе.
Иногда пациенты могут продолжительно голодать. Это не страшно. Если период длится более 3 дней, нужно идти к ветеринару. Но обычно аппетит возвращается постепенно.
Вода всегда должна находиться в миске, неподалеку от места, где лежит питомец. Сначала он может употреблять по несколько капель, так как вследствие наркоза во рту ощущается постоянная жажда и сухость. По мере восстановления глотательного рефлекса, животное будет употреблять нормальное количество жидкости.

Важно соблюдать питьевой режим
Чтобы устранить любые осложнения, нужно проследить за животным в этот период.
Обычно лоток животного находится в туалете хозяина. Но рекомендуется переместить его рядом со спальным местом.
Вообще все предметы кошечки должны находиться рядом с ней. Это минимизирует необходимость передвижения, снизит вероятность испражнения в не предназначенном для этого месте.
Первые сутки при возникновении непредвиденных осложнений могут быть критическими. В этот период поднимается температура тела, возникают судороги, онемение и полное отключение функции конечностей. Может увеличиваться и падать давление, нарушается сердечный ритм.

Повторный прием
Поэтому хозяин должен периодически смотреть за состоянием кошки, оценивать ее жизненные способности. Если питомец не просыпается долгое время, нужно послушать его сердце, приподнять веки. Если животное откликается на эти действия, находится в сознании, оно постепенно выздоравливает.
Если хозяин умеет, можно измерять температуру тела. Она может незначительно колебаться, но впоследствии вернется к нормальным значениям.
Если хозяин периодически выгуливал животное или оно привыкло самостоятельно выходить на улицу, рекомендуется выждать не менее 2 недель, прежде чем разрешить такие действия. Это связано с возможностью проникновения инфекции в рубец.
Также могут проявиться следующие негативные реакции:
- кровотечения из раны;
- воспалительная реакция;
- повышение температуры тела;
- присоединение паразитов, например, клещей;
- заражение вирусными и инфекционными заболеваниями при контакте с другими животными.
Кошки после операции наиболее подвержены агрессивному воздействию окружающей среды, так как их иммунная система функционирует в реабилитационный период слабо. Поэтому любое воздействие патогенных микроорганизмов приведет к серьезному заболеванию.
Поведение кошки после наркоза
Анестезирующие средства для наркоза отличаются тем, что способны проникать в головной мозг. Они вызывают сон, обезболивание всего организма. Но высока вероятность незначительного или обширного повреждения нейронов в ЦНС. Это может привести к временным или постоянным изменениям поведения.

Во время прогулки нужно следить за безопасностью кошки
Если затронута лишь часть мозга, поведение кота может стать агрессивным. Он будет набрасываться на людей, к которым прежде был ласков. Он не разрешит его трогать, гладить, кормить. Но все эти действия завершаются, когда период реабилитации будет пройден.
Помимо воздействия на ЦНС, изменение поведения может быть вследствие сильной боли. Поэтому первые несколько суток после завершения операции рекомендуется давать системные обезболивающие средства в виде таблеток. Это значительно снизит нагрузку на организм кошки, позволит ей выспаться, отдохнуть, восстановиться.
Если после лапароскопической процедуры с системным обезболиванием поведение кошки не восстановилось, это означает, что была затронута обширная доля мозга. Некоторые породы склонны к подобным явлениям. Их организм слаб, поэтому любое токсическое влияние обеспечивает некоторое повреждение головного мозга. С таким эффектом ничего сделать невозможно.
Кастрация, стерилизация — быстрые процедуры, приводящие к запланированному эффекту. Но впоследствии могут развиться осложнения, которые приведут к ухудшению самочувствия пациента. Отхождение от наркоза тяжело переносится многими животными, поэтому хозяин должен помочь отойти после процедуры.
Видео
Все что нужно знать о наркозе!
- 1 Какая бывает анестезия
- 2 Поэтапное действие общей анестезии
- 3 Как человек выходит из состояния общей анестезии
- 4 Что может ощущать человек при выходе из общей анестезии
- 5 Как вывести наркоз из организма после операции побыстрее?
Наркоз – бессознательное состояние человека, вызванное искусственным путем для того, чтобы отключить нежелательные на данный момент функции организма. Но бессознательное состояние только одна из частей действий наркоза. Другая его задача – не допустить автоматических реакций организма на болевые ощущения. За них отвечает вегетативная нервная система, а она не поддается контролю сознанием и работает даже при отсутствии его.

И последняя цель наркоза – расслабить мышечные ткани, чтобы обеспечить полноценный доступ к проблемному месту и создать хирургу благоприятные условия для работы. Ведение наркоза – сложная работа, так как врач никогда не может предугадать, какой будет реакция конкретного организма, на те или иные вещества. Но выход из общего наркоза – не менее ответственный момент. Он таит много опасностей для здоровья, а иногда и жизни пациента.
Какая бывает анестезия

Наркоз характеризуют по множеству параметров: по используемому сильно действующему веществу и способу его попадания в организм, по длительности и глубине, по целям использования. У каждой из этих групп свои задачи, свои особенности и преимущества, а также свои опасности, итак:
Местная анестезия – предназначена для выключения чувствительности на конкретных участках организма. И достигается за счет медикаментозного воздействия на определенные участки нервов, что обеспечивает потерю чувствительности иннервируемых ими тканей. При этом у пациента сохраняется ясным сознание, а также дыхательная активность. Такой вид обезболивания применяется для больных с тяжелой сопутствующей патологией или в тех случаях, когда пациент должен находиться в сознании. Он не оказывает общего воздействия на организм, поэтому выведение из него представляет трудностей и последствия его минимальны. Главный минус такой анестезии заключается в том, что техника ее выполнения достаточно сложна и для ее выполнения требуются опытные специалисты.
В чистом виде этот метод применяется только в педиатрии, а для взрослых пациентов, преимущественно, как один из составляющих комплексного наркоза. Он достаточно прост в применении, не имеет серьезных побочных действий, инактивируется в печени и легко выводится из организма. Именно поэтому ему отдают предпочтение в педиатрической практике.
Очень значимым моментом можно назвать то, что хирург имеет возможность свободно контролировать анестезию в период выполнения операции. Это особенно важно тогда, когда у больного присутствует сопутствующая патология органов кровообращения и дыхательной системы.
Неингаляционный наркоз – подразумевает введение наркозных препаратов одним из парентеральных способов (внутримышечно, внутривенно, ректально). Его преимуществами является то, что он технически прост, проходит без периода возбуждения, имеет хороший расслабляющий эффект, быстро наступает его действие. Недостатком можно этого метода обезболивания можно считать то, что его действие кратковременно, что не дает возможности использовать его при длительных операциях. Область его применения – многие диагностические процедуры, либо небольшие хирургические вмешательства. Выход из наркоза этого типа несложный и длится не более одного-двух часов.
Комбинированный наркоз представляет собой анестезию одного вида, которая может вводиться различными способами, последовательно либо одномоментно. Самым востребованным его видом является нейролептанальгезия, когда одновременно используется смесь закиси азота и кислорода, фентанил, дроперидол и мышечные релаксанты. При этом медикаментозные препараты вводятся внутривенно, а для продления их эффекта пациент получает ингаляционную маску. Подобный метод характеризуется наибольшей безопасностью, с минимальным количеством летальных случаев в операционной по вине наркоза.
Сочетаемый наркоз, в отличие от комбинированного, характеризуется применением различных видов анестезии (общая+местная). Он тоже широко используется в сегодняшней хирургии, особенно в тех случаях, где запланировано сложное вмешательство, и существует риск, что действие местной анестезии окажется недостаточным.
Эндотрахеальный наркоз – выполняется посредством введения в трахею пациента особой трубки, которая будет проводить наркотическое вещество. Этот метод позволяет сохранить дыхательные пути больного открытыми даже в условиях бессознательного состояния, что дает возможность снизить риск возможных осложнений, а также при необходимости удалять из просвета дыхательной системы кровь и рвотные массы.
Поэтапное действие общей анестезии

Попадая в человеческий организм, наркотические вещества влияют на работу всех систем и органов. На каждом из четырех этапов наркоза эти изменения разнятся.
- Аналгезия – когда анестезирующие вещества попадают в организм
- Возбуждение – характеризуется кратковременной активизацией всех систем, сменяющейся длительным расслаблением.
- Хирургическое вмешательство – время проведения операции, когда работа внутренних органов поддерживается на не обходимом стабильном уровне.
- Пробуждение – когда возвращается сознание, и восстанавливается чувствительность.
Как человек выходит из состояния общей анестезии

Момент выведения пациента из состояния общего наркоза нужно считать наиболее ответственным, когда анестезиолог должен сосредоточиться на пациенте и его состоянии. Сколько времени он длится? С момента прекращения подачи анестетика начинается выход больного из наркоза. Как долго он будет длиться зависит от нескольких факторов:
- Длительность хирургического вмешательства (чем дольше шла операция, тем длительнее будет выход из наркоза)
- Доза полученного анестетика (кроме длительности операции на нее влияет вес пациента и его чувствительность к препарату)
- Состояние здоровья. Истощенные болезнью люди с многими сопутствующими патологиями тяжелее восстанавливаются.
- Возраст больного. В молодом возрасте общая анестезия переносится легче, чем в пожилом.
В этот момент к пациенту постепенно возвращается чувствительность и сознание. На первом этапе восстанавливается тонус мышц и их рефлекторные реакции, позже нервная система приходит в возбужденное состояние, это заметно по бессвязной речи и присутствующему двигательному беспокойству. Только после этого полностью возвращается сознание, тогда пациент пробуждается. В первый момент он вялый и заторможенный, не может ориентироваться в пространстве, с трудом говорит и выражает эмоции.
В этот момент анестезиолог проводит ряд тестов, позволяющих дать правильную оценку степени восстановления дыхания. Только убедившись в устойчивом положительном результате, больного разрешается экстубировать и транспортировать в палату.
Что может ощущать человек при выходе из общей анестезии

Пока окончательно не вывелись наркотические препараты из организма пациента, он будет ощущать на себе их действие. В среднем это процесс занимает около четырех часов. Когда анестетики выводятся из организма – возвращается чувствительность к боли, поэтому первые сутки после операции, а то и двое (в зависимости от степени сложности хирургического вмешательства) пациенту по графику вводят сильные обезболивающие препараты, иногда транквилизаторы, это делает больного вялым и заторможенным. Обычно, в это время продолжается инфузионное введение медикаментозных препаратов.
Первые часы после окончания операции больному запрещается пить, можно только смачивать губы либо полоскать рот. Через 3-6-10 часов воду разрешают пить, начиная с нескольких глотков, постепенно эта доза увеличивается и через сутки-двое достигает обычного объема.
В первые сутки больной может жаловаться:
- На головокружение и головную боль. Она связана с действие наркозных препаратов на центральный отдел нервной системы. Кроме того, применяемые для подавления боли лекарственные вещества способны понижать АД, что проявляется головокружением различной степени интенсивности. Еще одна причина боли в голове – применение эпидуральной анестезии, но через несколько часов она проходит.
- На болезненные ощущения в горле при глотании и дыхании. Эти явления могут быть вызваны травмированием слизистой глотки во время интубирования. Как правило, для ее восстановления требуется два-три дня.
- На тошноту и рвоту. Это самые распространенные жалобы при выходе из наркоза, они напрямую зависят от типа используемого препарата. Чтобы не допустить подобного состояние нужно не торопиться пить воду, а если уж это случилось, то существуют лекарственные препараты, позволяющие справиться с этой проблемой. Нужно только попросить медсестру сделать укольчик.
- На озноб. Очень часто больные после прихода в себя жалуются на дрожь, это последствие расстройства терморегуляции. Для нормализации состояния достаточно потеплее укрыть больного, обложить его теплыми грелками.
Как вывести наркоз из организма после операции побыстрее?
Для этого есть несколько возможностей. Во-первых, токсические вещества выведутся быстрее, если использовать лекарственные препараты ускоряющие метаболизм. Во-вторых, чем быстрее пациент начинает вести активный образ жизни, тем быстрее исчезнут последствия введения общих анестетиков. В- третьих, обильное питье, лучше витаминное (отвар шиповника, облепихи, компоты), и частое проветривание способствуют скорейшему восстановлению. В- четвертых, анестезия выйдет быстрее, если отказаться от никотина и алкоголя. Так как они вызывают спазм сосудов, из-за чего все обменные процессы замедляются. Кроме того, алкоголь разрушающе действует на печень, а для полноценного выведения остатков сильнодействующих веществ функция этого органа не должна быть нарушенной. По этой же причине после перенесенной серьезной операции следует проводить профилактические курсы лекарственной терапии гепатопротекторного действия и поддержания функции почек.
Любой человек боится не столько самой операции, сколько наркоза.
При всех его видах наступает искусственно вызванное обратимое состояние торможения ЦНС – центральной нервной системы, наступает сон, обезболивание, мышечное расслабление, угнетаются некоторые рефлексы.
Сколько времени потребуется и как отходят от общего наркоза, какие ощущения испытывают — всё очень индивидуально. Это напрямую зависит от исходного состояния больного: его возраста, веса, пола, сопутствующих заболеваний. Особое внимание стоит обратить и на то, на каком органе оперируют:
- Полостная в животе: на желудке, кишечнике, аппендицит и пр.;
- Грудная — то есть торакальная хирургия, на легких, пищеводе, трахее;
- Операции на сердце;
- Нейрохирургическая;
- Ожоговая травма;
- Политравма с повреждением внутренних органов и опорно-двигательного аппарата.
Также напрямую влияет:
- Продолжительность операции и её сложность;
- Квалификация анестезиолога;
- Какие препараты используются.
Восстановление организма после наркоза
После пробуждения ещё на операционном столе пациент сонлив, несколько заторможен, хотя в контакте с врачом. Когда его переводят в палату, у больного продолжается, так называемый, посленаркозный сон. Как долго он длится? У всех продолжительность сна разная: обычно 1-2 часа, но иногда до полного пробуждения проходит часов 6.
Сколько человек отходит от общего наркоза? Полностью это происходит обычно через 6-12 часов. Как правило, это пациенты без сопутствующей патологии, нормального телосложения. Пациенты с избыточным весом, проще говоря с ожирением, а также с алкогольным анамнезом, употребляющие наркотики, эмоционально неуравновешенные, с нарушением функций печени и почек, пожилые люди после наркоза восстанавливаются чуть дольше — в течение двух суток. Но, опять же, всё индивидуально, и каждый конкретный случай может отличаться, поскольку все мы с вами разные.
Как отходят от наркоза?
В ранний период пробуждения пациент ощущает:
- Боль в области послеоперационной раны. Обычно она ощущается через 5-6 часов после окончания операции. Это хорошо и нормально, значит живой.
- Боль в горле. Это не смертельно и тоже абсолютно нормально. Всё проходит без лечения за 1-2 дня! Нечасто, но бывает раздражение интубационной трубкой, связано с трудностями интубации трахеи или несоответствия размера интубационной трубки (для женщин это №7-8, для мужчин № 8-9-10). Для детей до 5 лет существуют специальные трубки без раздувной манжетки. Хотя дети бывают разные, поэтому всё индивидуально.
- Головокружение.
- Слабость.
- Озноб. Это нарушение терморегуляции, препараты для наркоза вызывают снижение температуры тела, но сегодня это редкость.
- Редко тошнота, ещё реже, даже крайне редко, рвота. Тошнота и рвота чаще бывает после операций на брюшной полости, на желудке, кишечнике. Со всеми этими особенностями пробуждения легко справляются анестезиологи-реаниматологи в реанимационном отделении.
Особые категории граждан : у лиц, страдающих алкоголизмом, употребляющих наркотики, в послеоперационном периоде довольно часто бывает возбуждение, агрессивность, неадекватная реакция на окружающую обстановку. Но эти реакции напрямую не связаны с наркозом, это, скорее, абстинентный синдром! Купируются достаточно легко седативными средствами и инфузионной терапией, а также симптоматическим лечением.
После операции
Когда вставать после операции? Общее правило — как можно раньше! Не залеживаться! Но конечно же, с разрешения врача. Долгое лежание чревато развитием гипостатической пневмонии, острого тромбоза вен нижних конечностей, пролежней на спине, крестце, пятках.
Описан случай: молодой пациент, 23 года, практически здоров, после обычной неосложненной аппендэктомии лежал на койке и не хотел вставать (ему, видите ли, больно). На третий день все-таки встал. Итог: тромбоэмболия легочной артерии — мгновенная смерть.
Когда можно вернуться после наркоза к обычной работе? Человек после общей анестезии уже через двое суток может выполнять обычную работу, работать со сложными механизмами, требующими концентрации внимания, водить машину! Но выписывают пациента оперирующие хирурги через 7-8 дней, когда снимут швы и заживет рана. Пить после наркоза можно, когда восстановятся рефлексы, нет тошноты и позывов на рвоту.
Есть можно уже на следующие сутки, диета щадящая: нельзя острое, соленое, жареное, консервы, колбасы, алкоголь. Обычно соблюдается диета по Певзнеру.
Как отходят дети после наркоза?
При работе врачей с маленькими детьми также возникают свои особенности:
- Анатомо-физиологические и психологические (страх перед предстоящей операцией).
- Трудность контакта с детьми до 3-4-х лет.
- Повышенная стыдливость у девочек 8-10 лет.
- Недоразвитие системы дыхания.
- Повышенная чувствительность к кровопотере и гипергидратации.
- Несовершенство теплорегуляции. Теплопродукция отстает от теплоотдачи – меньше отношение мышечной массы к поверхности тела.
Дети раннего возраста (до 3-х лет) после внутримышечного наркоза кетамином, который продолжается минут 30-40, просыпаются спокойно через 1-4 часа.
А Вы быстро восстановились после наркоза? Обсуждаем, рассказываем в комментариях.
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
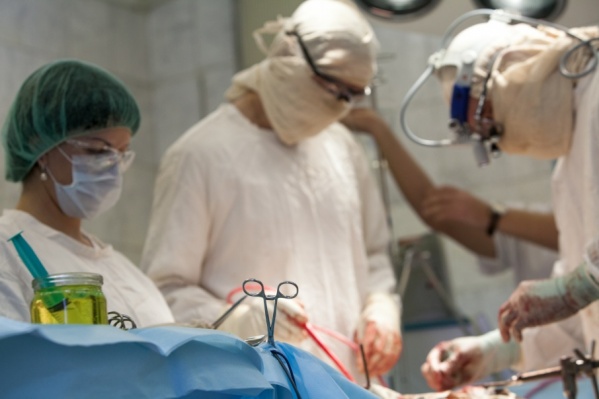
Оперблок и реанимация — самые важные отделения любой больницы
Фото: Олег Каргаполов
— Алексей Борисович, есть какое-то принципиальное отличие общей — в привычном понимании — хирургии и хирургии при онкологических заболеваниях?
— Отличие, прежде всего, в тяжести операционных вмешательств, их объёме. В онкологии существует понятие радикальных и паллиативных операций. Это совершенно другие принципы и подходы при их проведении. Всегда перед онкологом-хирургом стоит главная задача по возможности провести радикальную операцию, когда удаляется не только опухоль из организма — широко, с запасом, чтобы в края резекции не попали никакие опухолевые клетки. Одновременно убираются и области потенциального регионарного метастазирования, другими словами — перекрываются все возможные пути для дальнейшего распространения опухоли. Только в этом случае операция может считаться радикальной и дать шанс на исцеление. Они больше, тяжелее, чем где бы то ни было. Требуют от хирурга-онколога высокого мастерства, повышенной внимательности, скрупулёзности, ювелирной точности, большей ответственности. Опухоль очень коварна. Она может распространять свою экспансию на соседние органы, прорастать в ткани, сосуды. Малейшая неточность может привести к катастрофическим последствиям — например, профузному кровотечению, повреждению сосудов, органов и так далее. Перед онкохирургом задача стоит гораздо шире, масштабнее, ответственность выше, тяжесть вмешательства как для хирурга, так и для самого пациента, тоже больше. Поэтому такие операции должны выполняться в специализированном медучреждении, где хирурги-онкологи обладают нужным опытом и знаниями.
От слаженных действий всей хирургической бригады зависит успех операции
Фото: Олег Каргаполов
— А зачем удалять с запасом? Почему нужно убрать ещё и здоровую ткань вокруг опухоли?
— Сама биология злокачественной опухоли такова, что не всегда можно её увидеть всю целиком: очень часто бывает скрытое течение, срытое распространение процесса. Поэтому в ход идут абластика и антибластика, которые предотвращают распространение опухолевых клеток на соседние органы и ткани и уничтожают их во время операции.
— Возможны ли при онкологических заболеваниях операции с сохранением органов? Или это принципиально невозможно, раз уж нужно удалить больше, чем занимает сама опухоль?
— Там, где орган и его функцию сохранить возможно без риска повторного рецидива и метастазирования, онкохирург будет обязан это сделать. При выборе объема резекции (удаления) учитываются многие параметры: как показания, так и противопоказания, состояние самого пациента, локализация опухоли и так далее. В приоритете — радикальное удаление всей опухолевой ткани, не органа, чтобы дать больному шанс на выздоровление. Поэтому органосохраняющие операции выполняются и при онкозаболеваниях. Например, при раке щитовидной железы, если поражение не задело весь орган, то можно удалить не всю железу, а только одну её долю. При раке кишечника, если опухоль располагается в каком-то одном отделе, не задевая соседние, то можно удалить только эту часть, а не весь орган, и лимфогенные пути регионарного метастазирования, выполнить так называемую лимфаденэктомию.
Важна такая точность движений, что за операционным столом все понимают друг друга без слов
Фото: Олег Каргаполов
— А зачем удалять ещё и лимфоузлы?
— Чаще всего опухоль дает метастазы именно по лимфатическим путям. Хирург-онколог перекрывает эти пути, убирая регионарные, наиболее близко расположенные к опухоли лимфоузлы, минимизируя риск рецидива и повторного опухолевого процесса.
— Что такое паллиативные операции?
— Радикальная операция позволяет удалить всю опухолевую ткань полностью. А когда это невозможно в силу многих причин, тогда выполняется паллиативное вмешательство, с помощью которого либо уменьшается объём опухоли, либо снимается какой-то симптом, облегчая состояние больного. Паллиативные операции бывают двух типов. Первый, когда в саму опухоль не вмешиваются — при генерализованном (распространенном) процессе, при истощённом состоянии больного и так далее. А корректируют какой-то симптом, например, острая непроходимость при раке кишечника. Если этого не сделать, то больной может погибнуть не от самой опухоли, а от этого симптома. Такого допускать нельзя.
У нас в онкоцентре используются современные методики выполнения паллиативных операций. Например, при раке пищевода можно не стомировать (вывести трубку через стенку желудка) пациента, а стентировать (установить специальный стент), чтобы дать возможность принимать пищу. Это эндоскопическая операция, которая позволит восстановить просвет в пищеводе и облегчить состояние больного.
Бывают ещё варианты паллиативных циторедуктивных операций, когда удаляется не вся опухоль, но её наиболее возможный объем. А дальше пациент идёт на адьювантное лечение (химиотерапию). Это улучшает результат, продлевает больному жизнь, улучшает её качество и дарит время.
Фото: Олег Каргаполов
— Сколько в онкоцентре операционных? Сколько всего выполняется операций в день, в год?
— Говорят, вам предстоит большой ремонт. А как же операции? Где будете делать?
— Да, нам предстоит очень большой ремонт, даже реконструкция. Пока идут проектные работы, согласования. Лечение останавливать нельзя, поэтому во втором оперблоке второго корпуса дополнительно отремонтируем две операционные и временно переедем туда. После реконструкции получим самый современный, оборудованный по последнему слову техники оперблок. И для больных это будет более высокий уровень безопасности, комфорта, и для персонала. Думаем, к концу 2018 года мы справимся с этой задачей уже полностью.
Операционная сестра в день отрабатывает минимум три-четыре операции
Фото: Олег Каргаполов
— Ещё одна важная составляющая любой операции — анестезиологическое пособие. Дмитрий Геннадьевич, какие виды наркоза используются при операциях при онкологических заболеваниях? Есть какие-то особенности?
— Да, наше отделение состоит из двух равнозначных частей — анестезиологии и реанимации. Одна часть работы проходит в оперблоке, вторая — в палатах реанимации. В нашем онкоцентре выполняются все виды анестезий: общая, различные виды периферических — эпидуральная, спинномозговая, проводниковая — на верхние конечности, в области головы-шеи, а также эндотрахеальный наркоз и комбинированный. Выбор вида анестезии зависит, прежде всего, от объёма операции и состояния пациента. Задача анестезиологов — дать возможность пациенту перенести операцию без ухудшения состояния, поэтому основное наше направление — это мультимодальная анальгезия, или многокомпонентная. Она позволяет добиваться хорошего результата малыми нагрузками.
Анестезиологи-реаниматологи под руководством Дмитрия Ворошина и усыпят, и разбудят, и выходят
Фото: Олег Каргаполов
— Значит пациент сам не может выбрать, какой вид анестезии он бы хотел получить?
— Только в тех случаях, когда в рамках лечебного пособия это возможно. Например, во время большой полостной операции оставить пациента даже в минимальном сознании нельзя. Другая ситуация — операция на нижней конечности, например. В этом случае возможны варианты, и их нужно обговаривать. Если пациент настроен оптимистично, не боится самого процесса, тогда можно не усыплять его полностью, а оставить в легкой дреме и провести проводниковую анестезию. В любом случае при выборе вида анестезиологического пособия решающим будет мнение докторов, а не самого пациента.
— Какие препараты используются? Старые добрые, проверенные временем или новейшие современные?
— Все препараты, которые мы используем как для общей, так и для местной анестезии, самые новейшие, одни из самых передовых.
Пока пациент спит, над ним колдуют специалисты
Фото: Олег Каргаполов
— Есть ли какая-то связь между тем, какая использовалась анестезия и тем, как быстро человек очнётся и будет чувствовать себя после операции? Как долго ему придётся пробыть в реанимации?
— Анестезиолог-реаниматолог — это одна специальность. Все анестезиологические преимущества сказываются и в оперблоке, и в реанимации, поскольку наш онкоцентр — плановый. Имея современные препараты, мы стараемся экстубировать — привести в сознание, разбудить пациента — ещё на операционном столе и вывезти в реанимацию уже в сознании. Это так называемый fast trаck, быстрый путь к реабилитации. Человеку лучше дышать самому, чем находиться на искусственной вентиляции лёгких.
Однако может случиться так, что после операции пациента не будут будить совсем. Например, выполненный объём операции окажется настолько большим, что после неё не останется шансов адекватно обезболить пациента. Поэтому какое-то время после операции он ещё поспит: сначала специалисты проведут все необходимые дообследования, убедятся в том, что с ним всё в порядке, а потом уже приведут в сознание. Это случается редко. Чаще всего сразу после операции пациента будят. В любом случае выбор методики анестезиологического пособия происходит совместно с хирургами.
Насколько крепким будет сон пациента, зависит от анестезиологов
Фото: Олег Каргаполов
— На сколько пациентов рассчитана реанимация?
— Наша реанимация рассчитана на 14 коек. Из них две — это отдельный бокс для тех пациентов, которые нуждаются в изоляции по разного рода инфекционным причинам.
— О чём вас пациенты спрашивают чаще всего?
— Спрашивают, какие препараты мы используем.
— Чего они опасаются? Боятся не проснуться?
— Нет, как правило, этого не боятся.
— Как долго в среднем пациент может находиться в реанимации?
— Чаще всего пациенты уже на следующий день переводятся в общую палату. Кроме тех случаев, когда есть сопутствующие патологии или когда объём операции был слишком большим. Тогда пациент требует не только энтерального (специальными смесями), но и парентерального питания (с помощью внутривенной инфузии). Это могут быть операции на желудке, кишечнике, большие полостные, реконструктивные операции и так далее. Сначала нужно восстановить возможность принимать пищу, восстановить водно-солевой баланс в организме. Удобнее и целесообразнее это сделать в реанимации под контролем специалистов.
Бояться реанимации или паниковать не нужно. Всё это делается в интересах больного. Кроме того, при необходимости к пациенту могут прийти родственники. Однако следует помнить, что, во-первых, это можно сделать только согласно внутрибольничному распорядку в часы приёма. Во-вторых, относиться с пониманием, если в посещении будет отказано, когда самому пациенту, либо кому-то другому больному в реанимации оказываются любого вида лечебные пособия, например, при ухудшении самочувствия. В-третьих, посещения больного в реанимации разрешены только тем родственникам, которые получили это право от самого пациента. Кого-то постороннего к нему, конечно, не пустят, сохраняя врачебную тайну и защищая персональные данные, гарантированные законом. По этой же причине мы не можем давать информацию о состоянии пациента, находящегося в реанимации, по телефону. К этому следует относиться с пониманием. Мы защищаем интересы пациента, который в данный момент нуждается в нашей помощи.
В реанимации борьба за жизнь пациента продолжается
Фото: Олег Каргаполов
— Что самое ценное в реанимации?
— Это люди — врачи, медсёстры, операционные сёстры, санитары, которые каждый день приходят в онкоцентр и делают свою работу. Здесь у нас — особая атмосфера. Её особенно замечают те специалисты, которые поработали в других местах, и им есть с чем сравнивать. Средний возраст — около сорока лет: есть и молодёжь после училищ и институтов, а есть и ветераны, которые работают не один десяток лет. Кроме того, большую часть времени занимает и научно-практическая работа — анализ, систематизация тех результатов лечения, которые мы получаем ежедневно. Она придает драйв нашим будням, позволяет быть в курсе тех новинок, которые появляются в отрасли, и применять их в своей практике.
Читайте также:

