Растворы при удалении кисты

- Киста яичника — причины появления и ее виды
- Типы кист
- Виды операций по удалению кисты яичника
- Лечение кисты яичника
- Реабилитация после операции
- Возможные осложнения
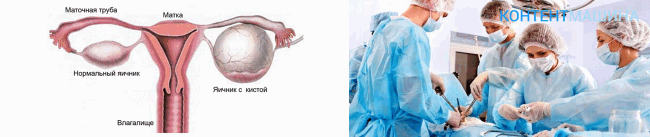
Киста яичника – это новообразование доброкачественного характера, развивающееся на поверхности органа. Внешне оно напоминает пузырек или капсулу, наполненную жидкостью. Заболевание неопасно для жизни женщины, но может спровоцировать ряд серьезных осложнений.
Киста яичника — причины появления и ее виды
Заболевание может протекать без выраженных симптомов, а может сопровождаться болями в области органов малого таза, расстройством менструального цикла и частыми позывами к мочеиспусканию.
Причина развития кистозного образования – гормональный сбой в организме, при котором процесс выхода неоплодотворенной яйцеклетки из организма протекает неправильно.
Предпосылками для развития кисты могут стать следующие факторы:
- заболевания эндокринной системы;
- наследственность;
- депрессивные состояния;
- голодание;
- неправильно подобранная схема оральной контрацепции;
- раннее половое созревание в анамнезе;
- заболевания, подавляющие фертильность;
- множественные аборты;
- повышенный ИМТ (индекс массы тела);
- инфекционные и воспалительные процессы в органах тазовой области;
- нерегулярная интимная жизнь;
- досрочное прерывание лактации.
Все кисты можно поделить на два типа:
- функциональный;
- аномальный.
Функциональное доброкачественное образование имеет временный характер и проходит без стороннего вмешательства. Аномальное новообразование требует лечения.
На начальной стадии развития применяют медикаментозную коррекцию состояния.
На поздних стадиях и при возникновении осложнений требуется удаление кисты яичника.
Киста яичника и её типы
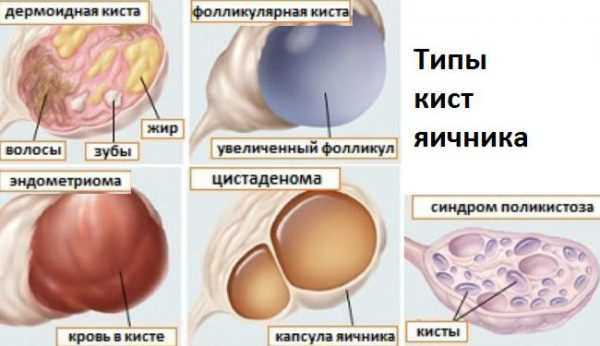
Исходя из особенностей клеточной структуры кисты яичника и локализации, выделяют несколько видов образований:
- фолликулярные (возникают в результате неправильного созревания фолликула);
- желтотелые (развивается из-за дисбаланса эстрогенов в организме);
- дермоидные (включает в себя частички зародышевых тканей);
- эндометриоидные (разрастаются в глубинные ткани яичника);
- серозные (представляют собой капсулу эпителия с серозным содержимым);
- параовариальные (развиваются на границе маточной трубы и яичника);
- гормонопродуцирующие (такие кисты генерируют собственные гормоны и часто переходят в злокачественную форму);
- муцинозные (включает в себя слизистую субстанцию и может переродиться в злокачественную опухоль, спровоцировать перитонит брюшной полости).
Виды операций по удалению кисты яичника
Лечение кисты может проводиться консервативным и оперативным способом. Тактика лечения зависит от типа новообразования и стадии его развития.
Способы удаления кисты:
1. Лапароскопическая методика. Ее используют при плановых операциях. Вмешательство проходит под общим наркозом. Операция относится к щадящим методам, так как хирург организует доступ к органу за счет нескольких небольших проколов, через которые вводит инструменты. Ход операции контролируют за счет оптического прибора, который тоже вводят через прокол.
2. Полостная методика. Такая операция по удалению кисты яичника показана в экстренных ситуациях. Вмешательство проходит под местной анестезией. В нижней части живота хирург формирует доступ в виде разреза, затем выводит яичник на поверхность и иссекает новообразование. Поврежденная часть яичника ушивается, а на брюшной разрез накладывается косметический шов. Операция длится не более 40 минут.
ВНИМАНИЕ! После операции иссеченную кисту отправляют на анализ, чтобы исключить вероятность развития раковых клеток.
Лечение кисты яичника
Если у пациентки ранее не была диагностирована киста яичника, а размер новообразования подразумевает выжидательную тактику, больную ставят на врачебный контроль и назначают оральные средства контрацепции.
Медикаментозное лечение возможно лишь при малых кистозных новообразованиях и у пациенток в стадии менопаузы.
Если со временем регрессия развития кистозного тела не наступает, врач уведомляет пациентку о необходимости хирургического вмешательства.
В этом случае выбирают метод: полостная операция или лапароскопия.
Кисту могут удалить локально. Но если новообразование проросло в ткани здорового органа или диагностирован поликистоз, хирург может удалить яичник и матку.
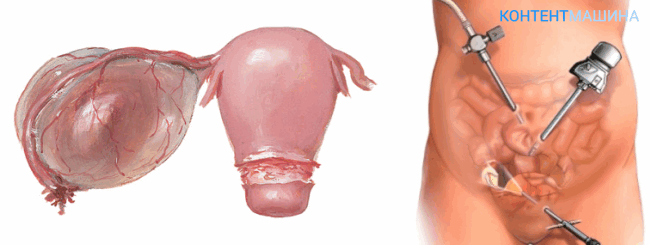
Реабилитация после операции
Послеоперационный период длится две недели. А уже через месяц пациентка может вернуться к привычному образу жизни.
После удаления кисты яичника женщине показаны:
- физиопроцедуры;
- гормональная терапия;
- лечебная диета;
- лазерная терапия.
Необходимо избегать физических нагрузок и переутомления. Половую жизнь можно возобновлять через 4 недели после операции.
ВНИМАНИЕ! При малоинвазивном вмешательстве (лапароскопия) срок реабилитации меньше. Выписка пациентки может состояться уже через сутки после удаления кисты.
Возможные осложнения
Осложнения при лапароскопии – редкое явление.
Возможно появление неприятных симптомов временного характера: приступы тошноты и рвоты, слабость и небольшое воспаление в области проколов.
- спайки;
- инфицирование;
- бесплодие;
- снижение либидо (при удалении яичника).
Гормональный дисбаланс после операции может спровоцировать депрессию и бессонницу.
Развитие кисты провоцируется закупориванием одной из желез, расположенных на шейке матки. Вследствие воспалительного процесса слизь вырабатывается в большем количестве, но ей некуда выходить, так как проток закупорен. Канал начинает расширяться, образуется своеобразный резервуар, заполненный секретом.
Как проходит удаление кист шейки матки
Если при обследовании обнаружится, что вся шейка матки в кистах, то врач назначит их удаление. Конечно, есть другие терапевтические меры без оперативного вмешательства, но они не могут обеспечить 100 %-ный результат полного устранения всех образований.
Для начала врач назначит сдачу необходимых анализов:
- анализ на заболевания, которые передаются половым путем. Он поможет обнаружить наличие скрытых половых инфекций, а также позволит пройти курс лечения перед оперативным вмешательством;
- PAP-тест. Это мазок, который врач берет с поверхности шейки и с самой кисты. Он поможет определить наличие злокачественных опухолей;
- кольпоскопия. Это исследование кисты, которое врач выполняет при помощи микроскопа. Во время исследования киста окрашивается раствором Люголя, это требуется для обнаружения патологических процессов.
Удаление кисты часто производится при помощи хирургического метода. Терапевтическое лечение болезни обычно не дает такой эффект и зачастую удаляет кисту не полностью.
Стоит отметить! многие женщины не воспринимают кисту как серьезную болезнь, потому что она не наносит серьезный вред здоровью. Однако ее нужно удалить как можно раньше, потому что она может вызвать гнойный инфильтрат.
Операция по удалению кисты протекает легко и быстро, не стоит думать, что после нее могут возникнуть осложнения. Главное к ней требуется правильно подготовиться. О мерах и правилах подготовки должен рассказать лечащий врач. Часто оперативное вмешательство выполняется сразу же после критических дней.
Операция выполняется в несколько этапов:
- вначале проводится подготовка пациентки к оперативному вмешательству;
- далее выполняется прокалывание кисты. После этого вся слизь, которая скопилась в новообразовании, выходит наружу;
- после этого выполняется обработка области с образованием специальным средством, которое позволяет снизить риск его повторного возникновения.
Примерно через 2-3 часа после операции пациентка может уже идти домой. В течение недели допустимы выделения с примесями крови, они могут быть обильного характера. При усилении кровотечений и при их продолжительном периоде врач может назначить специальные вагинальные свечи для остановки крови. Через 31 день женщина должна прийти на прием к гинекологу для планового осмотра.
Удаление кист из шейки матки может выполнять при помощи других методов лечения:
- прижигание. Этот метод лечения является популярным. Прижигание образования может выполняться при помощи химических растворов, а также с помощью воздействия различных температур;
- радиоволновое лечение. Данная процедура используется для молодых пациенток, которые в дальнейшем планируют рожать. Во время него используется специальный новейший аппарат, который вырабатывает высокочастотные волны. Под воздействием радиоволн происходит разрушение структурной целостности новообразования;
- лазерное лечение. Генерирование лазерного луча происходит при помощи специального аппарата, который не касается слизистых покровов шейки матки. Этот метод лечения используется в редких случаях;
- криотерапия. Во время данной процедуры на область с образованием оказывается воздействие низких температур. Применяется азот в жидком виде, который у женщины не вызывает неприятных ощущений.
Наркоз может быть местным или общим все зависит от вида оперативного вмешательства. Если у женщины выявляется шейка матки с кистами большого размера, то тогда могут использоваться хирургические методы удаления, во время которых будет применяться общая анестезия.
При легких поражениях врач может применять местный наркоз, при котором женщине делается укол с обезболивающим препаратом. При этом будет обезболена только та часть, в которой будет выполняться оперирование.
Параовариальная киста
Параовариальная киста – это гладкостенное образование с овальной или округлой формой. Оно имеет тугоэластическую структуру и располагается сбоку или над маткой.
К другим характеристикам параовариальной кисты можно отнести следующие:
- она имеет прозрачные и тонкие стенки с размером толщины не больше 2 мм;
- полностью состоит из прозрачной жидкости, в состав которой входит высокий уровень белка и немного муцина;
- размер диаметра кисты составляет от 5 мм до 2,5 см;
- показатель объема составляет от 5 и более сантиметров;
- параовариальная киста никогда не перерождается в онкологию.
Обратите внимание! К основным причинам развития параовариальной кисты относится гормональное нарушение, воспалительный процесс яичников и придатков, расстройство функционирования желез внутренней секреции, искусственное прерывание беременности.
К основным симптомам наличия данного патологического процесса относятся:
- болезненные чувства в нижней части живота с разной степенью выраженности;
- боль может переходить на область спины и крестца;
- появление запоров;
- увеличение размеров живота;
- в животе может наблюдаться чувство тяжести и распирания;
- проблемы с мочеиспусканием;
- увеличение или уменьшение кровянистых выделений в период менструаций;
- расстройство менструального цикла;
- бесплодие у женщин;
- появление посторонних выделений во время месячных.
При выявлении данных симптомов стоит сразу же обратиться к врачу. На приеме он сможет провести полное обследование с использованием современных методов. Также часто проводится УЗИ. Лечение может выполняться при помощи лапароскопии или прицельной пункции кисты с аспирацией ее содержимого.
Осложнения
Киста, конечно, является опухолью, но опасность ее, как самостоятельного явления весьма невелика. Она никогда не перерастает в злокачественное заболевание. Однако не стоит преуменьшать последствия ее появления. На слизистой шейки начинают накапливаться бактерии, которые становятся причиной появления новых болезней: инфекций и воспалений.
Иногда нарост может достигать внушительных размеров. Это уже становится причиной неудобств при половом акте. Также ее разрастание может стать причиной не наступления овуляции и бесплодия. Поэтому убирать кисту из организма необходимо обязательно.
Железистые кисты шейки матки
Железистые или Наботовы кисты шейки матки являются патологическими образованиями во влагалищной области, которые возникают в результате закупорки протоков желез шейки матки. Часто данные образования возникают у женщин детородного возраста – от 20 до 45 лет, особенно у тех, кто уже рожал.
Стоит отметить! В соответствии с многочисленными исследованиями Наботова киста считается нормой. Ее наличие не вредит здоровью, не провоцирует развитие осложнений, а также она не передается половым путем.
Данный патологический процесс обычно протекает бессимптомно. Многие женщины даже не догадываются, что у них имеется это заболевание. Железистые кисты часто обнаруживаются во время профилактического осмотра.
Для установления причин развития Наботовы кисты врач может назначить ряд аппаратных и лабораторных диагностик:
- проведение общего анализа крови;
- анализ мочи;
- выполняется исследование крови на болезни передающиеся половым путем;
- берется кровь на гормоны;
- биопсия крови на обнаружение онкологии;
- исследование микрофлоры шейки матки;
- цитологическое и гистологическое обследование;
- УЗИ органов малого таза.
Процесс лечения может производиться разными методами. Часто применяется электрокоагуляция, криокоагуляция (прижигание жидким азотом), иссечение лазером, удаление эндоскопом, радиоволновое лечение аппаратом сургитрон.
Использование лазера
Действием лазера происходит удаление жидкости из кисты в матке, то есть происходит ее высушивание. Современные аппараты позволяют использовать лучи лазера строго на определенную глубину. В результате операции образуется струп, который отторгается спустя определенное время. На этом месте появляется обновленная слизистая оболочка.
Лазерное удаление кисты имеет особое преимущество – невозможность инфицирования больного органа, отсутствие кровотечения. Это делает возможным применения данного метода в случаях, когда обычная операция противопоказана. Обработка лазером также не вызывает никакой боли, поскольку нервные окончания сразу прижигаются лучом.
Киста шейки матки после 60 лет
Женщины в пожилом возрасте редко уделяют внимание своему женскому здоровью. Дело в том, что в возрасте 50-60 лет у многих уже отсутствуют менструации, по этой причине они думают, что многие болезни их просто не коснуться. Но это не так.
Киста шейки матки, матки и яичников в этом возрасте является распространенным патологическим процессом. Особенно часто они возникают в период менопаузы, и если своевременно не начать лечение, то в большинстве случаев киста переходит в онкологию.
По этой причине обязательно женщины в любом возрасте должны проходить профилактические осмотры у гинеколога два раза в год. Это же относится и к представительницам в возрасте 60 лет. При выявлении у них кисты шейки матки врач также проводит ряд диагностических процедур, а уже после этого назначает лечение.
Обратите внимание! Киста шейки матки после 60 лет часто вызывает онкологию органов репродуктивной системы, по этой причине ее лечение производится при помощи хирургического вмешательства. Удаление может выполняться при помощи лазера, радиоволновой терапии, эндоскопа.
Профилактика
Любую болезнь лучше предупредить, чем потом лечить. Это же касается и кисты у женщин. А предупредить можно, посещая гинеколога дважды в год. Кроме того, необходимо:
- Своевременно лечить все воспалительные процессы в организме;
- Соблюдать интимную гигиену;
- Избегать половых контактов без применения средств защиты;
- Соблюдать режим питания и отдыха.
Кисту диагностируют у каждой десятой женщины. Чаще в статистику попадают рожавшие женщины, поэтому соблюдение необходимых мер профилактики поможет уберечься от этого недуга.
Коагуляция кист шейки матки
Коагуляция шейки матки – это малоинвазивное вмешательство, во время которого все манипуляции направлены на образование кровяного сгустка для остановки кровотечения или устранения патологических образований на внутренней поверхности шейки.
Данный метод лечения может производиться при помощи следующих способов:
- электрокоагуляция;
- радиоволновая вапоризация;
- криокоагуляция;
- химическая коагуляция;
- лазерная вапоризация.
Важно! Каждый метод подбирается в зависимости от состояния кисты на шейке матки, а также от пожеланий пациентки. Но в любом случае решение должен принимать лечащий врач.
К преимуществам данного метода лечения можно отнести следующие:
- во время нее удаляется только пораженная ткань, а здоровая остается нетронутой;
- при коагуляции не наблюдается осложненный этап рубцевания ткани, который обычно возникает при других методах лечения. И это значит, что шейки матки не травмируется. Это особенно важно для нерожавших пациенток;
- оказывается антисептическое действие, которое предотвращает попадание в прооперированную область инфекции;
- быстрое заживление;
- при терапии не возникают выделения с кровянистой структурой.
Прижигание электрическим током
При действии на ткани электрическим током они сильно нагреваются. Такой метод лечения называют диатермокоагуляцией. Существует два способа воздействия на орган током:
- Контактный, когда устройство контактирует с пораженной поверхностью и непосредственно проникает в пораженные ткани;
- С использованием микро дуги, при котором инструмент держится на небольшом расстоянии от органа.
Примерно через неделю после прижигания на тканях образуется корочка. Когда она отпадет, начнут образовываться новые ткани, наступит процесс выздоровления.
Киста шейки матки 10 мм
Киста шейки матки может быть разного размера – от 1 мм до 30 мм. Если параметры образования составляют не больше 1 см, то врач считает это нормой. Но в любом случае не стоит затягивать процесс дальше.
Если киста достигнет максимального размера (30 мм), то она может лопнуть. При достижении 10 мм может быть назначен ряд исследований, которые помогут установить область распространения и провоцирующие факторы развития. Лечение может проводиться при помощи стандартных методов.
Реабилитация после удаления кисты шейки матки
Удаление кисты шейки матки происходит быстро и легко. Обычно данная процедура занимает не больше часа. Женщина после нее может сразу же идти домой. Но гинеколог обычно дает ряд рекомендаций, которые требуется соблюдать пару дней:
- в первые сутки следует обеспечить полный покой. Желательно после операции сразу же прилечь, это снизит напряжение на органы малого таза;
- не рекомендуется выполнять тяжелые физические работы и упражнения;
- нельзя поднимать тяжести;
- для ускорения восстановления нужно принимать гормональные препараты;
- коррекция рациона питания;
- после процедуры разрешается заниматься сексом не раньше, чем через 4 недели;
- первое время может потребоваться физиотерапия.
Важно! Если у женщины после выписки появляются сильные боли, рвота, наблюдается повышение температуры, а также общая слабость, то в этих случаях требуется срочно вызвать врача. Это может говорить о развитии воспалительного процесса.
Восстановительная терапия
Прижигание, особенно током, оставляет на слизистой ранки, то есть деформирует ее. Обычно после таких процедур назначают некоторые медикаментозные препараты.
- Антимикробные средства: мазь Левомеколь, свечи с облепиховым маслом, Дермазин.
- Противовирусные препараты: Кольпоцид, свечи Тержинан.
- Свечи, для размягчения загрубевших тканей: Депантол, Генферон, Бетадин.
- Иммуномодулирующие препараты: Аванекс, Бетаферон, Интерферон, Иммунал, Иммунорм, Циклоферон.
- Витаминные комплексы после прижигания включают в себе Магний, Омегу-3,6, витамин В и железо.
Чего не следует делать после прижигания:
- секс возобновлять только по рекомендации доктора;
- не поднимать тяжести и заниматься тяжеловесным спортом;
- не купаться в водоемах;
- не посещать сауны и бани;
- не планируйте беременность в течение месяца;
- в первое время после прижигания не стоит делать УЗИ;
- не пользоваться тампонами, прокладки менять сразу по мере загрязнения, то есть каждые 3 часа;
- пока не стоит пить алкоголь и курить;
- не ставить внутриматочную спираль до полного заживления места операции.
Сколько длятся послеродовые выделения – лохии
Лохии имеют в своем составе кровь, которая стекает с поверхности стенок матки, к которым была прикреплена плацента в период беременности. Также в ее состав входят участки эндометрия, измененные и утолщенные во время беременности, крови, слизи из шейки матки и мертвых клеток.
Лохии могут быть трех видов:
- красные после родов. Их продолжительность после родов составляет 4-5 дней. В их состав входит кровь, кусочки плодных оболочек, меконий, слизистая ткань шейки матки;
- серозные они появляются после красных. Постепенно в течение недели выделения меняют цвет до коричневого и затем становятся желтыми;
- лохии альба или белые. Примерно в течение 1-2 недель выделения становятся белыми. В их состав входят децидуальные клетки, слизь, лейкоциты и эпителиальные клетки, холестерин, жир.
Киста шейки матки является несерьезным патологическим процессом, но не стоит его оставлять без присмотра. При увеличении образование может спровоцировать серьезные проблемы со здоровьем, которые могут привести к серьезным последствиям со здоровьем. Лучше регулярно посещать гинеколога, который сможет своевременно выявить заболевание и провести эффективное лечение.
Понравилась статья? Поделитесь ей в соц.сетях!
Киста зуба — воспалительный процесс внутри десны, которому предшествует гранулёматозный периодонтит. Стоматологическое заболевание исходит от кариеса. Оно локализуется в каналах зуба и характеризуется накоплением гнойного содержимого в кистозной полости. Небольшая опухоль быстро приобретает хроническое течение и сопровождается различными осложнениями. Наиболее часто обнаруживают кисту на месте удаленного зуба, но существуют и другие причины её образования.

Стоматологическое заболевание исходит от кариеса.
Риск осложнений
Опухоль зуба является своеобразным барьером для бактерий. Из-за неё инфицированная жидкость не разливается в соседние ткани. Но постепенно полость растёт за счёт жизнедеятельности микробов, ухудшая кровообращение. У пациента проявляются неприятные симптомы в виде отечности, повышения температуры тела, пропадает аппетит и возникает боль.
Большие размеры опухоли приводят к разрушительным процессам в костной ткани. Иногда она достигает 4-6 см. В любой момент опухоль может лопнуть и инфицировать здоровые участки.

Большие размеры опухоли приводят к разрушительным процессам в костной ткани.
При отсутствии лечения кость разрушается, а повреждённое место заменяется соединительной тканью. Длительный хронический процесс приводит к истончению челюсти и перелому. Киста в верхней части зубного ряда опасна своим прорастанием в гайморовы пазухи.
Самым опасным осложнением кисты становится потеря больного зуба или частичное выпадение соседних жевательных органов.
Виды образований
- Радикулярная. Локализуется вверху зубного корня на фоне некротического процесса в пульпе. Диаметр кисты — от 2 мм до 2-3 см. При отсутствии бактериального воспаления симптомы могут не проявляться, смещение челюстей отсутствует, а воспалительный процесс в костной ткани слабо выражен.
- Резидуальная. Кистозная полость практически сразу возникает после удаления зуба. Причиной этому становится неправильная экстракция верхней части корня. Киста после удаления зубного канала обычно не превышает 3 см в диаметре, а её признаки длительное время не проявляются.

Один из видов кистозной полости появляется в результате нарушения формирования зубов.
- Кератокиста. Один из видов кистозной полости, появляется в результате нарушения формирования зубов. Обладает высокой склонностью к рецидивам. Такое отклонение может наблюдаться с рождения, когда происходит закладка молочных зубов. В большинстве случаев опухоль локализуется в третьих молярах на нижней челюсти.
- Ретенционная. Этот тип образования наблюдается при смене молочных зубов. Ретенционная опухоль имеет голубой оттенок, внутри которой скапливается кровь. Киста склонна к разрыву.
- Фолликулярная. Кистозная полость образуется внутри десны, когда зуб не может прорезаться. Это часто наблюдается при росте зубов мудрости. Опухоль быстро растёт, отодвигая мягкие ткани, и перемещается на костную ткань. Соседние зубы постепенно наклоняются, смещаются, а корни подвергаются разрушению.
Может ли киста возникнуть после удаления зуба?
Кистозная полость часто возникает на фоне заживления зуба, когда в лунке отсутствует сгусток крови. Сухая полость способствует постепенному накоплению бактерий, и до возникновения опухоли может пройти несколько недель.

Кистозная полость часто возникает на фоне заживления десны, когда в лунке отсутствует сгусток крови.
Изначально опухоль имеет не более 0,5 см, и носит характер гранулёмы. Кисту на месте удалённого зуба ещё трудно диагностировать, но она уже проявляется болью во время пережёвывания пищи.
Большие размеры кистозной полости провоцируют развитие свища. Формируется канал с ходом в десну или в определённую область лица.
Диагностика
Опухоль в начальной стадии формирования лучше поддаётся лечению. Но не всегда проявляется на ранних этапах. Иногда определить её невозможно даже при тщательном осмотре ротовой полости.

У пациента опухают щёки, язык или подбородок.
- Отёк. Разбухание тканей может наблюдаться на десне и любой части лица. При расположении кисты в нижней части у пациента опухают щёки, язык или подбородок.
- Изменение цвета. Десна в области кисты приобретает красный оттенок, который становится синим. Образование блокирует поступление питательных веществ в зубную ткань. Это влияет на оттенок эмали.
Видимое разрушение зуба в виде трещины или скола, внезапная чувствительность к сладкому, горячему и холодному. У пациента проявляются болевые ощущения при механическом воздействии или в спокойном состоянии.
Способы лечения
Вылечивают кисту зуба несколькими способами. Решение о радикальной или консервативной терапии принимает стоматолог с учётом развития и формы кисты.
Методика исключает удаление кисты в зубе с помощью хирургической техники. Доступ к образованию делают через верхнюю часть, чтобы вычистить корневой канал. После открытия эмали внутреннее содержимое опухоли удаляется. Корневой канал чистят и обрабатывают антисептиками, закладывают противомикробные и рассасывающие препараты.

Доступ к образованию делают через верхнюю часть, чтобы вычистить корневой канал.
Открытый участок запечатывают временной пломбой, которую заменяют постоянной через несколько недель или месяцев. По назначению врача пациенту повторно делают рентген.
- Цистэктомия. Проводят удаление кисты с поражённым корневым каналом. При таком хирургическом вмешательстве удаётся сохранить зуб. Рану после разреза и удаления зашивают, назначают курс антибиотиков.

При таком хирургическом вмешательстве удаётся сохранить зуб.
- Гемисекция. Вместе с кистой удаляют корень, внутреннюю часть зуба и часть эмали. Верх закрывают коронкой.

Вместе с кистой удаляют корень, внутреннюю часть зуба и часть эмали.
Один из инновационных методов удаления кисты — лазерная терапия. Она обладает высокой эффективностью, помогает сохранить зубную кость и исключает долгий период реабилитации.
Процедура является безболезненной, но при резекции нервной ткани применяется анестезирующее вещество. Опухоль попадает под действие лазера, стенки и её содержимое выпариваются.
При лечении кисты зуба лазером не требуется сшивание сосудов. После такой операции корневой канал сразу закрывают пломбой без предварительного лечения.
Некоторые препараты с противомикробным составом угнетающе действуют на рост кистозной полости. Микроорганизмы в ней не могут размножаться, выделяя продукты жизнедеятельности. Но антибиотики не влияют на саму кисту, они могут бороться только с инфекцией. После завершения курса рост опухоли может возобновиться.
Лечение кисты зуба рекомендовано осуществлять только под контролем врача.
Полость с содержимым категорически не рекомендуется прогревать.
В качестве обработки подходят антисептические растворы — Хлоргексидин, Хлорофиллипт и Бетадин.
Осложнения после лечения и профилактика
Если оперативное вмешательство проводилось с помощью лазера, то осложнения после удаления образования минимальны. При хирургических вмешательствах повышается риск кровотечения, инфицирования раны и длительного заживления тканей.
Как предотвратить образование кисты:
- тщательная гигиена полости рта (чистка зубов после употребления пищи, вечером и утром);
- профессиональная обработка рта в стоматологическом кабинете не реже 1 раза в 12 месяцев (удаление микробного налёта и зубного камня);
- осмотр ротовой полости не реже 1 раза в 6 месяцев для выявления кариеса, который становится причиной запущенных патологий;
- приём пищи с оптимальным температурным режимом для эмали (не рекомендовано употреблять слишком холодные и горячие продукты);
- исключение механического повреждения зубной эмали (перекусывание и раскалывание твёрдых материалов).
Чтобы сохранить зубную кость, следует вовремя выявить и удалить опухоль. Это позволит избежать различных стоматологических осложнений и нарушения зубного ряда.
Читайте также:

