Рак желудка операция с анастомозом
Рак желудка — это диагноз, который пугает каждого человека. С современной экологией и принципами образа жизни, количество людей с подобным диагнозом растет с каждым годом. В 90% случаев — причина развития злокачественного процесса – хронический гастрит ассоциированный с Helicobacter Pylori.
Как любая онкологическая патология, заболевание имеет 3 типа лечебного воздействия:
3. Симптоматическое лечение – лечение направленно на устранение симптомов заболевания, без удаления первичной опухоли. Выполняется пациентам с 4 стадией заболевания, либо при больших местнораспространённых опухолях.

Выбор оперативного вмешательства всегда решается индивидуально для каждого пациента, исходя из множества факторов.
Радикальные хирургические вмешательства
Эндоскопические методики – это одни из самых современных направлений в желудочной хирургии рака, которые впервые совершили прорыв в лечении в Японии. Суть метода заключается в том, что врач — эндоскопист во время проведения ФГДС иссекает опухоль в пределах жизнеспособных тканей. И пациент без выполнения больших и травматичных операций продолжает жить дальше! Но у данного метода существуют значительные ограничения: он показан пациентам только с самым ранним раком желудка, на том этапе, пока опухоль локализуется только в поверхностных слоях эпителия. К сожалению, на данной стадии рак абсолютно не имеет никаких симптомов, а подобные операции в России носят скорее казуистический характер.
Резекция (удаление части органа) – является органосохраняющей операцией. Суть состоит в удалении части органа с опухолью и окружающими опухоль лимфоузлами (лимфодиссекция). Резекции желудка бывают двух видов: дистальная и проксимальная. Выбор вида резекции зависит от того в какой части органа растёт опухоль.
Операция завершается восстановлением непрерывности желудочно-кишечного тракта при помощи подшивания тонкой кишки к стенке резецированного органа с формированием анастомоза (искусственного соустья).
Самая объёмная операция на желудке при раке — гастрэктомия. Она заключается в полном удалении органа. Эту операцию выполняют, при наличии хотя бы одного из следующих условий:
- рак тела желудка;
- диффузно-инфильтративный характер роста опухоли;
- недифференцированные формы рака (перстневидноклеточный).
Восстановление непрерывности желудочного – кишечного тракта после удаления органа заключается в подшивании к пищеводу тонкой кишки.
Резекцию желудка и гастрэктомию выполняют также и в качестве паллиативных операций при развитии жизнеугрожающих состояниях для пациента.
Симптоматические хирургические вмешательства
Как уже было сказано, основная цель симптоматического лечения – это повышение качества жизни пациента, вылечить которого уже по тем или иным причинам невозможно. Опухоль на этом этапе разрастается настолько сильно, что перекрывает просвет органа, делая невозможным питание пациента. Наиболее частые жалобы: тошнота, ощущение переполнения желудка даже при приёме незначительного количества пищи, рвота съеденной едой. Главная миссия врачей – восстановить возможность питания.
Итак, рассмотрим наиболее типовые операции.
Гастростомия – операция, суть которой сводится к формированию соустья (гастростома) между желудком и внешней средой. Показанием для такого вида лечения являются неудалимые опухоли пищеводно-желудочного перехода. Гастростома позволяет пациенту принимать пищу не через рот, а сразу в желудок, что спасает его от истощения.
Гастроэнтероанастомоз – это обходной анастомоз, который формируется между непоражённой частью органа и тонкой кишкой при больших опухолях выходного отдела. Таким образом, пища сначала попадает в желудок, затем эвакуируется сразу в тонкую кишку, минуя опухоль.
Этот вид симптоматической операции является наиболее физиологичным для пациента.
Это, пожалуй, самый последний предел хирургического лечения, применяемый при тотальном поражении желудка раковой опухолью, когда стенка проросла новообразованием во всех отделах, и нет возможности выполнить какую-либо другую операцию. В таком случае начальный участок тонкой кишки подшивается к передней брюшной стенке и формируется соустье между кишкой и внешней средой (еюностома). Питание пациент получает непосредственно в кишку, что позволяет ему не умереть от мучительной голодной смерти.
Одним из самых современных видов симптоматического лечения является расширение опухолевого стеноза. При этом методе врач — эндоскопист раздвигает участок ракового сужения при помощи стента (своеобразная каркасная распорка), позволяя пациенту питаться через рот достаточно длительное время. К сожалению, в настоящее время метод практикуется не во всех лечебных учреждениях.
Консультации врача при появлении первых жалоб и ежегодный скрининг органов ЖКТ помогут выявить рак на начальной стадии. Это сэкономит потраченное на лечение время, деньги, здоровье. И нужно всегда помнить, что рак излечим при своевременном обращении. Необходимость удаления всего органа (или другая операция при раке желудка) и срок жизни после операции напрямую зависит от стадии процесса, когда началось лечение. Рак желудка после операции требует от пациента особого подхода, который заключается в радикальном изменении образа жизни, принципов питания и трудового режима.
Рак культи желудка представляет собой злокачественное новообразование, которое развивается в оставшейся после операции части желудка (культе).
- Классификация рака культи желудка
- Причины развития рака культи желудка
- Симптомы рака
- Диагностика рака культи желудка
- Лечение рака культи желудка
- Прогноз при раке культи желудка
- Профилактика
Классификация рака культи желудка
В зависимости от причин развития, рак культи желудка делят на три группы:
- Резидуальный, или остаточный, рак. Он развивается в течение ближайших трех лет после резекции желудка, проводимой по поводу удаления злокачественной опухоли. Возникает он из-за роста злокачественных клеток, которые не были полностью удалены во время операции.
- Рецидивный рак. К нему относят опухоли культи желудка, которые развиваются позже трех лет после удаления злокачественного новообразования. Такой рак считают рецидивом и лечат по другой схеме, чем резидуальный.
- Первичный рак культи желудка. Он развивается после операции, проведенной по поводу доброкачественного заболевания желудка.
Причины развития рака культи желудка
Причины развития первичного рака культи желудка связывают со снижением кислотности желудочного содержимого из-за удаления части секретирующих клеток. Это приводит к развитию хронического гастрита и развитию желудочной дисплазии. Аналогичным действием обладает заброс желчи в культю желудка.
Первичный рак культи возникает у 2-6% больных в среднем через 10-20 лет после резекции желудка. Риски выше у пациентов, которым операция была сделана в молодом возрасте.
Симптомы рака
Рак культи желудка не сопровождается какими-либо характерными симптомами, что осложняет его своевременную диагностику. Его признаки многие пациенты и врачи принимают за пострезекционные расстройства, связанные с воспалительными процессами, рубцовыми изменениями и моторно-эвакуационными нарушениями. Наиболее яркая клиническая картина возникает на поздних стадиях, когда присоединяются общие симптомы.
В целом, симптоматику рака культи желудка можно разделить на три группы:
- Диспептические расстройства — чувство тяжести в желудке, отрыжка, вздутие живота.
- Нарушение проходимости желудочно-кишечного тракта — чувство насыщения или переполнения желудка малым объемом пищи, рвота застойным желудочным содержимым, дисфагия — нарушение глотания.
- Ухудшение общего состояния пациента — общая слабость, быстрая утомляемость, симптомы депрессии, необъяснимое похудание, анемия (развивается на фоне недостаточности питания и хронического кровотечения из опухоли).
На распространенных стадиях характерным симптомом является боль, которая возникает сама по себе, не связана с приемами пищи или усиливается после них.
Диагностика рака культи желудка
Операции на желудке являются фактором риска развития онкологии, и все врачи, наблюдающие данных пациентов, знают об этом. Тем не менее, во многих случаях первичный рак культи желудка диагностируется достаточно поздно, что ухудшает прогноз.
В рамках диагностики проводят следующее обследование:
- Фиброгастроскопия культи желудка. Позволяет провести осмотр всех отделов культи желудка с использованием увеличительной оптики. Такая процедура позволяет не только выявить подозрительные участки, но и взять из них биопсию для последующего гистологического исследования.
- Контрастная рентгенография желудка — позволяет определить растущие экзофитно опухоли, а также нарушение сократительной способности стенки желудка.
- УЗИ, КТ и МРТ — методы медицинской визуализации, которые позволяют определить степень распространения опухоли в стенке желудка и на соседние органы и ткани. С их помощью также определяют наличие регионарных и отдаленных метастазов.
Лечение рака культи желудка
Ключевым моментом в лечении рака культи желудка является хирургическая операция. В рамках хирургического лечения выполняют следующие объемы вмешательства:
- Резекция культи желудка — такая операция проводится при большой культе желудка и небольшого размера опухоли или при локализации новообразования в области соустья.
- Резекция анастомоза вместе с опухолью с последующим наложением другого анастомоза.
- Экстирпация культи желудка — проводится полное удаление оставшейся части желудка с наложением пищеводно-кишечного анастомоза.
При распространенных процессах рекомендуется выполнять удаление рака единым блоком с пораженными тканями. Для этого проводят сложные комбинированные операции с одномоментной резекцией пораженных органов. Также удаляются регионарные лимфатические узлы.
Химиотерапия может назначаться как в предоперационном, так и в послеоперационном периоде, а также в качестве самостоятельного лечения при нерезектабельном раке. Выбор режима химиотерапевтических препаратов зависит от того, первичный это процесс, или вторичный (рецидивирующий или резидуальный).
Лечение первичного рака желудка начинают с назначения капецитабина и оксалиплатина. Применяют данную схему через 4-6 недель после операции курсом в течение 6 месяцев, если позволяет состояние пациента.
При нерезектабельном первичном раке в культе желудка, проводят периоперационную химиотерапию, которая состоит из двух этапов. Сначала назначают 3 цикла ХТ по схемам CF, EOX, ECX или ECF. Ее целью является перевод неоперабельной опухоли в резектабельное состояние. После этого проводят операцию с попыткой радикального удаления опухоли и после нее еще 3 цикла ХТ по прежним режимам.
При паллиативном лечении химиотерапия подбирается с учетом чувствительности опухоли и проводится длительными курсами до потери эффективности.
Химиолучевая терапия проводится как самостоятельное лечение при нерезектабельном раке желудка, а также как дополнение к операции при потенциально операбельных опухолях. Как правило, используется дистанционная лучевая терапия. Чтобы добиться максимальной фокусировки излучения на опухоли, производят процедуру планирования с расчетом полей облучения. На сегодняшний день самой прогрессивной технологией является четырехмерное моделирование.
Всю дозу лучевой нагрузки, которую должен получить пациент, разбивают на фракции по 1,5-2 Гр и проводят облучение в течение 5 дней с последующим 2-дневным перерывом. Полный курс может занимать несколько недель. Химиотерапия может назначаться до начала облучения или после его окончания.
Прогноз при раке культи желудка
Однозначно ответить на вопрос о продолжительности жизни при раке культи желудка невозможно, поскольку здесь имеет значение много факторов:
- Своевременность диагностики заболевания.
- Стадия рака желудка на момент постановки диагноза.
- Является ли рак у данного пациента первичным или рецидивирующим.
В целом, при своевременном выявлении опухоли и радикально проведенном лечении удается добиться 5-летней выживаемости в 60-70% случаев.
Профилактика
Перенесенные операции на желудке являются фактором риска данного вида рака. Поэтому всем больным рекомендуется проходить регулярные обследования с использованием эндоскопической техники. Если во время ФГДС выявляются подозрительные очаги неоплазии, проводят множественную биопсию с последующим морфологическим исследованием в лаборатории на предмет наличия признаков атипизма в клетках. Если патологических очагов не обнаруживается, эндоскопию рекомендуют выполнять раз в 1-1,5 года. При наличии очагов дисплазии, исследования повторяют чаще.
25 января 2018, 12:23 0 27,649
- 1 Показания и противопоказания
- 2 Виды операций при раке желудка
- 3 Как делают резекцию?
- 4 Гастрэктомия
- 5 Удаление с помощью лимфодиссекция
- 6 Паллиативные операции
- 7 Подготовка к операции
- 8 Предоперационная диагностика
- 9 Сколько живут после операции?
Современная экология и способ жизни многих людей, которые предпочитают вредные перекусы полноценной еде из натуральных продуктов, являются причинами возникновения заболеваний ЖКТ. При несвоевременном обнаружении поздние стадии патологий требуют лечения оперативным путем. Чаще хирургическое вмешательство применяется для устранения рака желудка. Существует несколько видов операций, подбираемых по степени поражения и распространения патологического процесса в желудке и за его пределами. Классическая операция длится от 2 до 4 часов.
Показания и противопоказания
Основная причина назначения операций — раковое поражение желудочных тканей. Удаление части желудка или всего органа с лимфоузлами позволяет вырезать основную часть раковых клеток, что снижает риск рецидива. Для закрепления эффекта требуется соблюдение послеоперационных рекомендаций, таких как диета, лучевая и химиотерапия. Операции при раке желудка запрещены, когда:
- есть метастазы в отделенных органах, таких как печень, яичники (у женщин), брюшинный карман, легкие, надключичные и отделенные лимфоузлы;
- имеется большое скопление свободной жидкости в органах и брюшном пространстве (асцит);
- организм сильно истощен, наблюдается большая потеря веса с общей слабостью (раковая кахексия);
- диагностирован раковый перитонит, предполагающий распространение патологичных клеток по всей брюшине;
- имеются болезни сердца, сосудов, почек;
- диагностировано наследственное нарушение свертываемости крови (гемофилия).
При отсутствии противопоказаний операция при раке желудка проводится вне зависимости от возрастной группы. Возможно назначение лучевой и химической терапии, в результате которой опухоль уменьшается, что повышает эффективность ее удаления.
Виды операций при раке желудка
Выбор типа операции на желудке по причине удаления злокачественного образования основан на нескольких критериях:
- локация опухоли;
- степень метастазирования;
- количество метастаз;
- возраст пациента;
- результаты предоперационной диагностики.
- Резекция или частичное удаление тканей с опухолью.
- Гастрэктомия предполагает полное удаление желудка при раке. Дополнительно могут отсекаться части кишечника или пищевода.
- Лимфодиссекция характеризуется отсечением жировой прослойки, лимфоузлов, сосудов.
- Паллиативная хирургия применяется для облегчения общего состояния и протекания рака в тех случаях, когда рак не операбелен. После применения техники пациенты живут дольше.
Прогноз и выживаемость после любой операции зависит от степени рака и его распространенности.
Как делают резекцию?
Метод предполагает полное удаление органа или отсечение его части. Существует несколько техник проведения. Тотальное иссечение или гастрэктомия применяется, когда:
- первичный очаг раковых клеток расположен в средней части желудка;
- если поражены все отделы органа.
Вместе с желудком иссекаются:
- пораженные участки брюшинной складки, удерживающей орган;
- полностью или частично поджелудочная железа;
- селезенка;
- близлежащие лимфоузлы.
После иссечения желудка производится анастомоз, то есть соединение верхнего отдела кишечника с 12-перстным отростком и пищеводом для поставки пищеварительных энзимов. Метод относится к тяжелым операциям. Выживаемость, пропадет рак желудка после операции или нет, насколько хорошо пройдет восстановление пищеварительной функции и выздоровление человека, зависят от точности соблюдения послеоперационной диеты.
Выборочно-проксимальная резекция применяется при локации опухоли в верхней половине желудка. Назначается в редких случаях и при следующих характеристиках новообразования:
- величина — менее 40 мм;
- экзофитные рост, то есть на поверхность стенки;
- четкие границы;
- без поражения серозной оболочки.
При резекции отсекается верхний пораженный участок, 50 мм пищевода, соседние лимфоузлы. Формируется канал, присоединяющий пищевод к прооперированному желудку. Дистальная резекция назначается при раке в нижней области желудка. Одновременно с органом отсекаются лимфоузлы, части 12-перстного отростка кишечника. Формируется гастроэнтероанастомоз для соединения культи органа с тонкокишечной петлей.
Гастрэктомия
Операцию относят к лапароскопической техники, предполагающей малоинвазивное вмешательство. Производится в следующем порядке:
- Делается небольшой разрез на брюшной стенке.
- В отверстие вводится эндоскоп с камерой для обследования желудка и расположенных рядом структур.
- Делаются дополнительные разрезы.
- Вводится хирургический инструмент.
- Иссекаются пораженные ткани.
- Ушиваются оставшиеся части.
Удаление желудка при раке желудка лапароскопическим методом производится в полной мере или частично с использованием специального хирургического ножа. Для улучшения обзора в брюшную полость вводится углекислый газ. Камера, расположенная на эндоскопе, передает изображение на монитор, на котором хирург может выбрать зону для увеличения картинки. Это позволяет увидеть патологию и произвести иссечение с высокой точностью. Главные преимущества лапароскопической гастрэктомии:
- минимальное количество послеоперационных осложнений;
- облегченный период реабилитации.
Удаление с помощью лимфодиссекция
Метод относится к дополнительным мерам, предполагающим отсечение близлежащих лимфоузлов, сосудистых сплетений и жировой ткани. Объем лимфодиссекции зависит от степени злокачественного поражения. Существует несколько видов таких операций:
- Урезание жировой ткани с сохранением лимфоузлов.
- Отсечение близлежащих узлов к большому и малому сальнику.
- Иссечение узлов на средней линии от пораженного органа.
- Дополнительное удаление структур у чревного ствола.
- Отсечение узлов вокруг аорты.
- Удаление всех лимфоузлов и пораженных раком органов вблизи желудка.
Лимфодиссекция является сложной в исполнении, но риск рецидивов значительно меньше.
Паллиативные операции
Эффекты от применения метода:
- облегчение симптоматики;
- уменьшение величины образования;
- снижение риска интоксикации;
- повышение эффективности лучевой и химиотерапии.
Существует два типа паллиативных операций:
- Метод, позволяющий создать обходной канал к тонкому кишечнику. Пораженный орган может быть удален без затрагивания лимфоузлов и близлежащих тканей. Эффекты:
- улучшение качества питания;
- облегчение общего состояния;
- улучшение переносимости дальнейшего лечения.
- Полное удаление опухоли. Послеоперационный эффект — повышение результативности радиолечения и химиотерапии.
Паллиативное лечение продлевает жизнь людям, у которых последняя стадия рака. Метод противопоказан при вовлечении в онкологический процесс брыжейки, головного и костного мозга, легких, брюшинных листов.
Подготовка к операции
Предоперационная подготовка нужна для улучшения психологического состояния, работы организма в целом:

Перед провидением хирургического вмешательства необходимо придерживаться специальной диете.
- Особая диета, состоящая из протертой, жидкой, легко усваиваемой еды. Блюда должны содержать весь комплекс витаминов.
- Психологическая подготовка. Обычно людям не говорят об онкозаболевании. Перед операцией сообщают о прогрессирующей язве желудка, которую нужно срочно оперировать.
- Положительный настрой пациента. Для этого нужна поддержка родственников.
- Медикаментозная подготовка предполагает прием:
- поливитаминов;
- средств, повышающих функциональность ЖКТ;
- седативных препаратов для улучшения качества сна и психологического самочувствия;
- протеинов и плазмы для устранения анемии;
- препаратов, улучшающих работу печени, почек, сердца;
- антибиотиков для купирования воспалений и снижения температуры;
- кровоостанавливающих (по необходимости).
- Промывание желудка. Используются раствор фурацилина, марганцовка, соляная кислота. Это нужно делать для полного опорожнения ЖКТ.
- Химиотерапия для уменьшения величины опухолевого образования и купирования метастазирования.
Предоперационная диагностика
Диагностические методы позволяют определить:
- работоспособность органов и систем;
- локацию опухоли;
- места вторичных очагов.
Для этого делают:
КТ позволит получить больше информации о проблеме.
- Гастроскопию желудка с биопсией его тканей. Позволяет определить степень рака.
- КТ позволяет узнать величину, распространенность опухоли, и подтвердить наличие метастаз.
- УЗИ для того, чтобы узнать, сколько появилось вторичных очагов.
- Общие анализы и биохимию крови, которые позволяют определить активность воспалительного процесса, провести оценку работы других органов.
- ЭКГ для оценки функций сердца.
- Рентген легких.
Сколько живут после операции?
Прогнозы после операции по удалению желудка отличаются от случая к случаю. В равной степени возможен благоприятный исход или распространение раковых клеток далее по организму с усугублением состояния. Выживаемость напрямую зависит от запущенности рака. Часто пациенты, которым удалили желудок, жалуются на изжогу. Дискомфорт объясняется обратным забросом щелочной кишечной среды в пищевод.
Сколько живут люди после операции, какими будут последствия и осложнения, зависит от точности соблюдения пациентом диеты и прочих рекомендаций врача. Срок послеоперационной реабилитации — от 3 месяцев до года. В течение этого времени:

При проблеме запрещено посещать баню.
- соблюдается гипонатриевая диета с сокращенным потреблением жиров с углеводами и повышенным содержанием протеинов с витаминами;
- проводится ежедневное опорожнение кишечника;
- соблюдается правильный режим дня и активности пациента без перенапряжения сухожильного и мышечного корсета;
- проводится профилактическое лечение в специализированных санаториях;
- запрещается посещение бань, саун и прочих мест с тепловой нагрузкой.
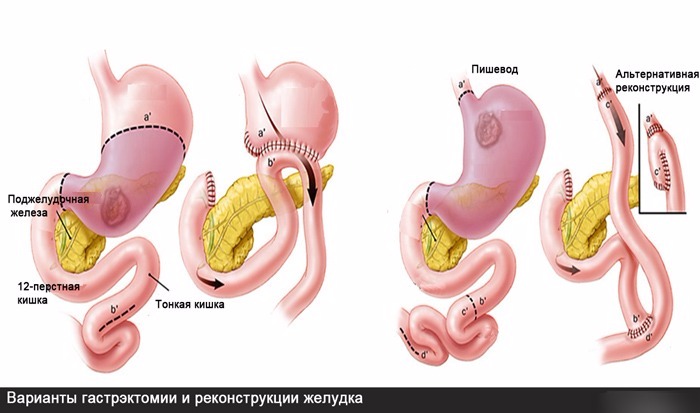
Гастрэктомия – это операция по удалению желудка. Её проводят в случае заболевания раком. Орган полностью удаляют, а на его месте формируют соединение кишечника и пищевода. Чтобы не возникли осложнения, пациент, перенесший гастрэктомию, должен обязательно придерживаться диеты. Кроме того в течение первого года после тотальной резекции вероятен рецидив в кишечнике.
Как проходит операция
Второе название гастрэктомии – экстирпация. Она проходит поэтапно под общей анестезией. Ход операции определяется степенью развития ракового процесса. Делается хирургический разрез, и перевязываются кровеносные сосуды. Потом орган отсекают от пищевода и кишечника в области присоединения. Кроме желудка удаляют регионарные лимфоузлы и сальники. Затем формируют соустье путём объединения пищевода и тонкого кишечника.
После операции проводят цитологическое исследование смывов. Отсутствие злокачественных клеток – показатель удачной операции. Оперативное вмешательство бесполезно при метастазах, если течение онкологического заболевания осложнено асцитом, эндокринными нарушениями. Туберкулёз также считается противопоказанием.
В предоперационный период пациент должен придерживаться диеты, режима дня, чтобы сбросить лишний вес. Следует отменить приём ацетилсалициловой кислоты и препаратов на её основе. День перед операцией нужно провести без пищи и очистить кишечник с помощью клизмы.
Инвалидность даётся после полного удаления желудка. Радикальная операция проводится, когда консервативное лечение не помогает. В результате выпадает важное звено в пищеварении, поэтому соблюдение диеты – жизненно необходимо для пациента.
Виды, этапы, инструментарий
Понятие гастрэктомия обозначает полное удаление желудка. Но разработаны разные этапы техник, позволяющие сохранить фрагменты органа. Поэтому выделяют виды операции:
- Дистальная субтотальная – удаляется часть, присоединённая к кишечнику;
- Проксимальная субтотальная – удаление фрагмента в верхней трети с сальниками и лимфоузлами;
- Тотальная – полное удаление с последующим формированием анастомоза;
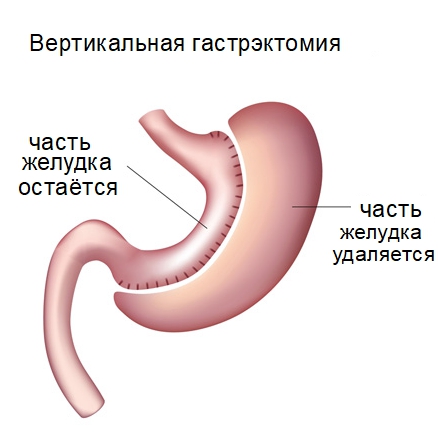
- Рукавная – для борьбы с ожирением, удаление тела и дна желудка, сшивание узкого канала. После операции пациент съедает меньше, так как быстро приходит ощущение наполненности органа.
Субтотальная резекция проводится с пластикой тонкой кишки.
Операция проходит в 4 стадии:
- Разрез в полости живота;
- Осмотр состояния желудка – хирург устанавливает, где находится опухоль;
- Мобилизация желудка;
- Анастомоз – соустье закрепляется в плотный узел, чтобы соединение не разошлось.
Оперативная хирургия при резекции желудка применяет следующие инструменты:
- Набор для лапаротомии – для рассечения брюшной полости;
- Жомы, расширители;
- Диссектор;
- Зажимы.
Инструменты применяются также при язвенной болезни.
Методы
Гастрэктомия при раке желудка выполняется с помощью разных техник формирования анастомоза. Это модификация вмешательств в верхний отдел пищеварительного тракта.
Впоследствии при помощи эндоскопии трудно различить, какую технику применял хирург, потому что изменения однотипные.
Состояние лимфатической системы составляет основу прогнозирования при раке желудка. Гастрэктомия с лимфодиссекцией d2 помогает предотвратить метастазирование. Но ограниченное удаление лимфоузлов d1 не продлевает жизнь по сравнению со случаями, когда лимфодиссекция делалась расширенно.
Для восстановления кишечной проходимости делается гастрэктомия с илеопластикой – замещение участка ободочной кишки трансплантатом.
Побочные эффекты
Осложнения после гастрэктомии:
- Дефицитная анемия – возникает из-за недостатка вырабатываемых желудком специальных веществ;
- Желчная изжога;
- Панкреатит;
- Рефлюкс-эзофагит – запрещенные диетой продукты раздражают слизистую пищевода;
- Незаживающие швы – причина летального исхода.
После удаления желудка усталость и общее недомогание вызывают депрессивное состояние пациента.
Причина изжоги после резекции желудка – попадание желчи в пищевод. Состояние называется рефлюксом и отличается от обычной изжоги. У здорового человека в пищевод выбрасывается кислота из желудка.
Тотальная гастрэктомия предусматривает удаление пищеводного сфинктера, поэтому заброс желчи не контролируется. Он происходит, когда человек лежит. Но содержимое кишечника не обязательно попадает в пищевод.
Коррекция рефлюкса желчи:
- Не допускать запоров;
- Не ложиться сразу после еды;
- Питаться маленькими порциями.
Дефекация должна происходить ежедневно, как минимум один раз. Запор вызовет рефлюкс.
Советы, как побороть ночную изжогу:
- Выпить чайную ложку облепихового масла перед сном. При этом спать нужно на боку. В этом положении масло обволакивает место соединения пищевода с кишечником и слизистую оболочку.
- Хорошо посолить кусочек чёрного хлеба и рассасывать его.
Панкреатит вызывает повышение АЛТ – аланинаминотрансферазы. Печёночный фермент сигнализирует о разрушении клеток органа. Появление его в крови предупреждает о начале патологического процесса. Поэтому в постоперационный период необходимо контролировать уровень фермента.
Диета
Питание после гастрэктомии предусматривает режим:
- В постоперационный период принимать жидкую пищу.
- Размер порции – 80 г.
- Количество килокалорий в сутки – 2500-2900.
- Питаться 5-6 раз в день.
- Еду принимать со слабым раствором соляной или лимонной кислоты.
- Впоследствии твёрдую пищу принимать, приготовленную на пару.
- Суточная норма пищи должна состоять на 30% из жиров.
- Постепенное введение в рацион клетчатки.
- Еда должна быть комнатной температуры.
- Хорошо пережёвывать пищу.
- Исключить продукты, вызывающие вздутие.
- Ограничить количество соли до 5 г в сутки.
- Пить зелёный чай, морс, соки.
- Готовить блюда из фруктов, зелени, кисломолочных продуктов.
Необходимо проводить контроль питания по соотношению показателей роста и веса.

После гастрэктомии возникают трудности часто по вине пациента. Питание 3 раза в день, приём пищи без кислотных растворов приводит к тому, что развивается авитаминоз и анемия.
Под запретом продукты, раздражающие слизистую – консервы, соления, копчености, горячая и холодная пища, газировка, алкоголь, специи, шоколад.
Чтобы соляная кислота не разрушала зубы, её растворяют в соке или морсе – столовая ложка 3% раствора кислоты на 1 л жидкости. Правильная диета поможет восстановиться за 6 месяцев.
В осенне-зимний период полезно принимать витамины, но не рекомендуется группа В.
Реабилитация может сопровождаться отсутствием аппетита. Это связано с тем, что пациент испытывает послеоперационную депрессию. Специфических способов поднятия аппетита нет. Со временем пищеварение приходит в норму.
Рецидив возникает при неполном удалении злокачественных клеток. Ранние рецидивы поражают область анастомоза. Симптомы похожи на первичное заболевание и выражаются рвотой, обезвоживанием и истощением.
Рак на поздней стадии желудка при гастрэктомии переживает третья часть пациентов в течение пяти лет. Хороший прогноз оправдывается при качественно сделанной операции и соблюдении пациентом правил и рекомендаций по питанию.
Читайте также:

