Рак узел щитовидной железы удалить только узел
Распространенность узлов щитовидной железы повышается с возрастом. У женщин узлы встречаются почти в 4 раза чаще, чем у мужчин; при этом пальпируемые узлы есть у 10% 50-летиих женщин. После воздействия радиации риск узлообразования возрастает ежегодно примерно на 2%, достигая пика к 25 году наблюдения.
Менее 50% узлов щитовидной железы, казавшиеся одиночными при объективном осмотре, были на самом деле одиночными. Узлы щитовидной железы выявляют в 10 раз эффективнее при ультразвуковом обследовании, на операции или аутопсии.
Каждый год в Соединенных Штатах выявляют около 12 000 новых случаев рака щитовидной железы и 1000 пациентов вследствие рака щитовидной железы погибают. Более 35% щитовидных желез, обследованных на аутопсии, содержали скрытый папиллярный рак ( 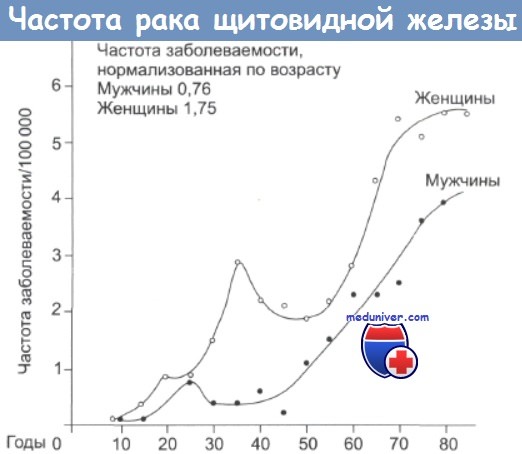
Узлы, появившиеся у пациента крайней возрастной группы, чаще бывают злокачественными, особенно среди мужчин. Быстрый рост и местная инвазия характерны для рака, но вызванные ими сопутствующие симптомы (хрипота, дисфагия) встречаются редко. Воздействие радиации предрасполагает к развитию как доброкачественных, так и злокачественных узлов. Семейный анамнез медуллярного или папиллярного рака щитовидной железы или синдром Гарднера (Gardner) (семейный полиноз) повышают риск рака.
Рак чаще обнаруживают у пациентов с твердым солитарным узлом. Фиксация к соседним структурам, паралич голосовой связки и увеличение лимфатических узлов также связаны с повышенным риском озлокачествления.
Во время рутинного обследования пациентов, если у них нет клиники гипертиреоза, вполне достаточно определять концентрацию в сыворотке тиреоид-стимулирующего гормона. У пациентов с подозрением на медулярную карциному щитовидной железы необходимо измерить базальный уровень кальцитонина и кальций/пентагастрин-стимулированного кальцитонина в сыворотке.
При обнаружении медуллярной карциномы перед тиреоидэктомией необходимо исследовать уровни кальция в сыворотке и катехоламинов и продуктов их метаболизма в суточной моче, чтобы исключить множественную эндокринную неоплазию (МЭН). Дополнительной возможностью для диагностики МЭН является анализ выделенной из лимфоцитов ДНК на мутации протоонкогена ret.
В таком случае наилучшим методом диагностики была бы тонкоигольная биопсия. Если получено достаточное количество материала, возможны три результата: доброкачетвенный (70%), сомнительный (10%) и злокачественный (5%). Тонкоигольная биопсия — надежный метод диагностики папиллярной карциномы, медуллярного и анапластического раков.
Метод менее надежен в дифференциации доброкачественного новообразования от злокачественных фолликулярной карциномы и онкоцитов Гюртле. В целом в опытных руках точность метода превышает 95%. Если рак выявлен с помощью тонкоигольной биопсии, то это в 97% случаев соответствует истине (3% ложноположительных результатов); если результат метода указывает па то, что узел доброкачественный, рак имеет место в 4% случаев (4% ложноотрицательных результатов). С другой стороны, если результаты тонкоиголыюй биопсии сомнительны, 20-30% узлов оказываются злокачественными.
Широко назначают и выполняют радионуклидные исследования щитовидной железы с изотопами либо йода (чаще), либо технеция; но эти методы не позволяют достоверно отдифференцировать злокачественные узлы от доброкачественных. Сканирование может оказаться полезным в группе пациентов, где топкоигольная биопсия дала неопределимые результаты, поскольку гиперфункционирующие узлы почти всегда доброкачественны.
Ультразвук позволяет разделить узлы по категориям па кистозные, солидные или смешанные и представляет собой лучший метод измерения размеров узла. У пациента с выявленным при объективном осмотре одиночным узлом можно использовать ультразвук для поиска дополнительных узлов. Метод особенно полезен для динамического наблюдения за размером узла. Так же как и радионуклидное сканирование, ультразвук не позволяет дифференцировать злокачественные узлы от доброкачественных и не может использоваться для качественной оценки узлов.
Большинство узлов за короткий промежуток времени меняются очень незначительно. В одном исследовании группы из 74 пациентов с коллоидными узлами 13% узлов уменьшились в размерах, 22% исчезли, 46% не изменились и 19% увеличились. При изучении эффективности терапии тироксином пациентов с солитарными узлами было выявлено, что результаты не превосходят плацебо.
Большинство узлов не изменились в размерах, 30% уменьшились и некоторые увеличились. С другой стороны, есть публикации об уменьшении размеров злокачественных узлов. Тонкоигольная биопсия остается неоспоримо лучшим методом для определения показаний к хирургическому вмешательству.

• Папиллярный - 70%
• Фолликулярный - 20%
• Медуллярный - 5%
• Анапластический и лимфома - 5%
а) Операционное поле должно быть абсолютно сухим.
б) Ткани в области возвратного гортанного нерва нельзя разрезать или зажимать, пока нерв окончательно не определен.
в) С каждой паращитовидной железой необходимо обращаться таким образом, как если бы она была последней функционирующей железой.
г) Если вы подозреваете злокачественный процесс, то операцию в целом необходимо проводить так, как если бы раковое поражение уже было доказано.
Цель операции — удалить все участки новообразованной ткани и любые пальпируемые увеличенные шейные лимфоузлы. В случае подозрения на злокачественную опухоль (за исключением мелких поражений перешейка щитовидной железы) необходимо как минимум удалить долю с перешейком. От энуклеации следует воздерживаться. Исследование замороженных срезов — точный метод диагностики папиллярной, медуллярной и анапластической карцином.
Для фолликулярной карциномы и онкоцитов Гюртле результаты исследования замороженных срезов не точнее результатов тонкоигольной биопсии. Функционирующие "токсические" узлы можно резецировать с помощью частичной лобэктомии, поскольку они обычно доброкачественные. Если узел крупный — предпочтительна лобэктомия.
Наиболее частыми узловыми формами воспалительных заболеваний щитовидной железы являются тиреоидит Хасимото, подострый тиреоидит и струма Риделя (редко). Эти состояния обычно не требуют хирургического вмешательства. Тиреоидэктомия показана, если имеются симптомы сдавления или если нельзя исключить рак.
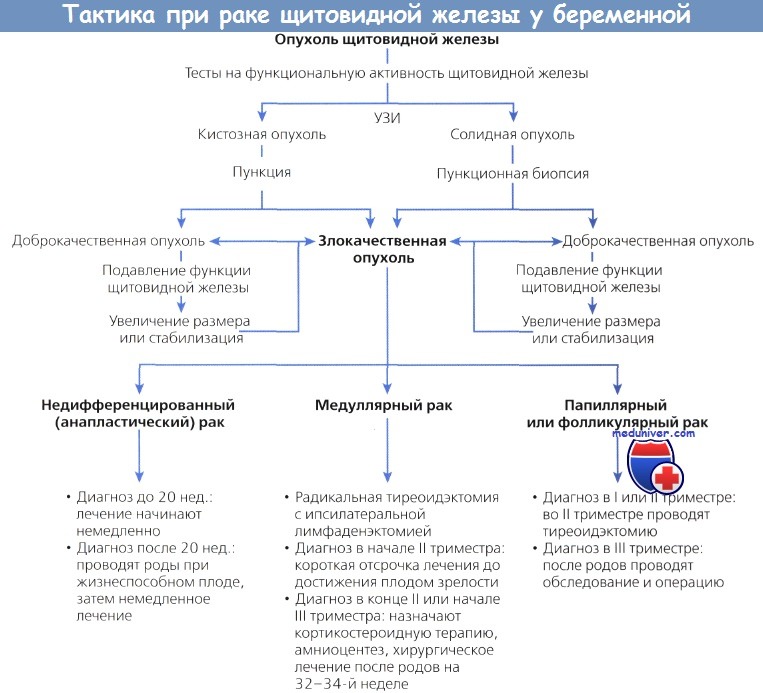
Всем больным раком щитовидной железы, за исключением молодых пациентов с маленькими высокодифференцированными опухолями ( 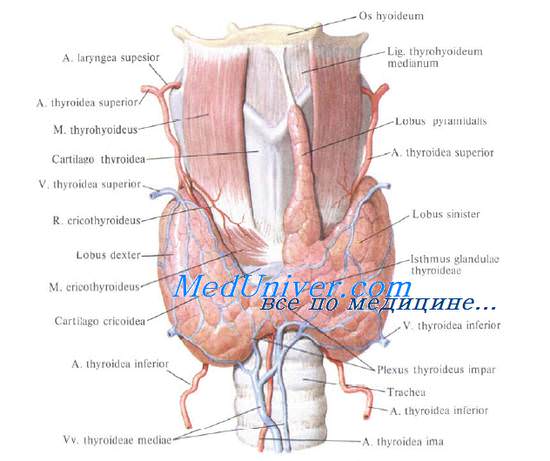
Правый возвратный гортанный нерв отходит от блуждающего нерва и делает петлю вокруг правой подключичной артерии. Левый блуждающий нерв дает левый возвратный гортанный нерв, делающий петлю вокруг аорты. Возвратные гортанные нервы идут в косом направлении в области шеи, обычно в трахеопищеводной борозде.
В нижней части шеи нервы лежат более латерально и перемещаются медиальнее при восхождении. Правый нерв располагается более косо, чем левый. Редко возвратный гортанный нерв может отдавать ветви до вступления в гортань, обычно с левой стороны. Моторные волокна обычно расположены в более медиальной ветви. В 1% случаев правый гортанный нерв не является возвратным и вступает в область шеи латерально и сверху.
Повреждение одного возвратного гортанного нерва приводит к параличу голосовой складки, что является причиной слабого охрипшего голоса. У пациентов также нарушается глотание и возможна аспирация. Повреждение обоих нервов вызывает паралич двух голосовых складок и обструкцию току воздуха. Эта ситуация требует немедленной трахеостомии. Повреждение возвратного гортанного нерва происходит во время 1% тиреоидэктомий.
Верхний гортанный нерв отходит от наружного гортанного нерва, который располагается медиально от верхнего полюса сосудов, впадая в перстнещитовидную мышцу. Этот двигательный нерв увеличивает напряжение голосовых связок, позволяя брать верхние ноты (нерв Амелиты Галли-Курчи (Amelita Galli-Curci)). Внутренний гортанный нерв осуществляет чувствительную иннервацию задней стенки глотки. Он лежит выше щитовидного хряща. Повреждение нерва ведет к слабому, низкому голосу, потерявшему способность к резонансу. У пациента также могут быть проблемы с дыханием.
Непреходящий гипопаратиреоидизм развивается после 1% тиреоидэктомий.
Пациентов с факторами риска необходимо после операции лечить радиоактивным йодом (I-131). К факторам риска относятся старшая возрастная группа (> 45 лет), мужской пол, прямая местная инвазия, распространение в лимфатические узлы и отдаленные метастазы. Всем пациентам с высокодифференцированным раком щитовидной железы необходимо проводить лечение левотироксииом для подавления уровня тиреоид-стимулирующего гормона сыворотки (0,2-0,5 мкЕд/мл). В результате подобной трехкомпонентной терапии (операция, I-131, левотироксин) риск рецидива минимален.
У молодых пациентов группы низкого риска объективный осмотр шеи проводится каждые 6 месяцев в течение двух лет, а затем ежегодно. У пациентов группы высокого риска тщательное послеоперационное наблюдение включает повторные обследования шеи, а также измерение уровней тироглобулина в сыворотке и сцинтиграфия с радиоактивным йодом.
В случае, если при пальпации или ультразвуковом исследовании выявлен рецидив болезни, то необходимо провести повторную операцию, по только если выполнение операции не будет сопряжено с высоким риском смертности. После удаления объемного образования пациента следует лечить радиоактивным йодом. Если отдаленные метастазы захватывают йод, то их так же необходимо лечить радиоактивным йодом.

Вмешательства на щитовидной железе считаются повышенно сложными и требуют высокой квалификации и опыта хирурга, так как орган расположен в передней части шеи, где много жизненно важных крупных сосудов и нервных стволов. Малейшая техническая погрешность хирурга может обернуться для пациента серьезными осложнениями, подчас — непоправимыми.
Удаление узлов щитовидной железы проводится при наличии солитарных крупных, токсических образований, многоузловом зобе. Показания к ней постоянно пересматриваются, но специалисты в области эндокринной хирургии сходятся в одном — абсолютно доброкачественные узлы не требуют удаления у всех, у кого их выявили. Причин, когда операция действительно необходима, не так много, и хирурги всеми силами стараются донести это до пациентов, желающих непременно удалить даже самый небольшой, пусть и бессимптомный, доброкачественный узелок.
Современная хирургия идет в направлении малоинвазивных щадящих способов лечения, которые могут быть применены также и при патологии щитовидной железы. Серьезным препятствием для их внедрения в повсеместную практику является дороговизна оборудования и отсутствие высококлассных специалистов, которые могли бы проводить такое лечение. Тем не менее, не только за рубежом, но и в странах постсоветского пространства эти методики постепенно осваиваются, хотя доступность их все еще чрезвычайно низкая.

Узлообразование в щитовидной железе — едва ли не самый частый патологический процесс органа. По статистике, узлы можно выявить как минимум у каждого третьего взрослого при проведении УЗИ, но только 5% из них несут признаки злокачественности. Более того, ученые доказали, что доброкачественный узел не способен малигнизироваться, а значит, нет смысла в обязательном проведении операций всем пациентам с узлами, хотя такой подход все еще довольно распространен.
Чтобы удостовериться в доброкачественности узла, обязательно проводят тонкоигольную биопсию, которая показана при наличии узлового образования диаметром от 1 см. При меньших размерах узла биопсию проводят в тех случаях, когда имеется неблагоприятный по раку щитовидной железы семейный анамнез либо пациент испытывал на себе действие ионизирующего излучения.
При доказанной морфологически доброкачественности эндокринолог ограничится наблюдением с ежегодным УЗ-контролем, если узел не вызывает дискомфорта и не создает косметический дефект на шее. В противном случае пациента можно направить на малоинвазивное лечение лазером, радиочастотными волнами, склерозирование либо хирургическую операцию.
Показания и противопоказания к удалению узлов щитовидной железы
Вопросы, какие узлы удалять нужно, а какие нет, и каков должен быть объем вмешательства до сих пор остаются открытыми и активно дискутируются в среде хирургов-эндокринологов. Нередки случаи удаления бессимптомных узлов, наличие которых — вовсе не повод к хирургическому лечению. В то же время, довольно часто хирурги идут на щадящие органосохраняющие методики при заведомо известном диагнозе рака.
Операция на щитовидной железе по удалению узлов проводится в следующих случаях:
- Большой объем узла, провоцирующий компрессию шейных структур, чувство нехватки воздуха, проблемы с глотанием, причем факт компрессии должен быть подтвержден посредством КТ или МРТ, чтобы исключить неврогенный характер жалоб;
- Формирование эстетического недостатка, который не просто заметен окружающим или врачу, а мешает самому пациенту;
- Наличие токсического узла, клетки которого синтезируют избыток гормонов и вызывают тиреотоксикоз.
Нужна ли операция при узловом зобе? Да, эта патология тоже считается показанием к хирургическому лечению, но тактика будет радикальнее, нежели при одиночном, пусть даже и достаточно крупном, узле. Хирурги при таком диагнозе должны помнить, что оставление в шее пациента фрагментов сохранной паренхимы железы чревато рецидивом заболевания.
К противопоказаниям для операции по удалению узлов щитовидной железы относят:
- Тяжелые болезни внутренних органов в стадии декомпенсации;
- Нарушения свертывания крови;
- Острые инфекции;
- Воспалительные, инфекционные процессы на шее в проекции железы.
Подготовка и техника удаления узлов
Подготовка к операции включает обычный для хирургии перечень обследований — анализы крови, мочи, флюорографию, кардиографию, исследования на ВИЧ, гепатиты, коагулограмму, определение группы крови и резус-фактора. Кроме того, обязательны консультации эндокринолога, УЗИ органа, определение концентрации гормонов и антител, по показаниям — КТ, МРТ, сцинтиграфия (при тиреотоксических узлах).

Перед удалением узлов абсолютно всем пациентам проводится тонкоигольная биопсия с целью верификации типа новообразования и морфологического подтверждения его доброкачественности. По показаниям пунктируют также лимфоузлы шеи.
Когда обследования пройдены, врач назначает дату операции, с пациентом беседует анестезиолог, выясняющий наличие аллергии, опыт анестезии в прошлом, список принимаемых постоянно лекарств. За 2 недели до операции отменяются кроверазжижающие средства. Удаление всей или части железы проводится под общей анестезией, тогда как при малоинвазивном лечении достаточно местного обезболивания
В зависимости от типа и масштаба поражения, возможны различные разновидности операций:
- Тиреоидэктомия — полное удаление органа — показана в случае множественного поражения, болезни Базедова;
- Субтотальная резекция — удаляется основной объем органа с оставлением маленьких железистых фрагментов — может проводиться при тиреотоксическом зобе, множественных узлах, аутоиммунном поражении;
- Гемитиреоидэктомия — иссечение одной из долей — проводится при аденомах, солитарных узлах;
- Резекция перешейка — если узел расположен именно там.

При единственном узле с доказанной доброкачественностью операция может состоять из гемитиреоидэктомии, когда иссекается вся доля с узлом, поскольку оставление даже небольшой части доли может послужить в дальнейшем источником рецидива. Если возможно провести малоинвазивное лечение, хирург предпочтет его.

Многоузловой зоб требует тотального удаления органа или субтотальной резекции, при которой оставляется совсем маленький объем железы. Во втором случае риск рецидива узлообразования выше, поэтому нередко хирурги предпочитают полностью убрать больной орган.
В целом, резекции долей щитовидной железы стали проводиться довольно редко по той причине, что рубцовый процесс после проведенного вмешательства при необходимости повторной операции создает предпосылки для серьезных осложнений. Кроме того, сузился перечень показаний к операциям, поэтому в целом тактика хирургов может показаться агрессивнее, нежели лет 20-30 назад.
Основными принципами, которыми руководствуются при операциях на щитовидной железе современные хирурги-эндокринологи, считаются следующие:
- Разрез кожи должен быть как можно меньше дабы пациент остался доволен косметической стороной лечения;
- Применение нейромониторинга, позволяющего следить за состоянием гортанных нервов;
- Отсутствие разрезов на коротких шейных мышцах — позволяет снизить болевой синдром и отек после операции, укоротить реабилитационный период;
- Применение гармонических скальпелей дает возможность минимизировать кровопотерю и сохранить целостность гортанных нервов, а также паращитовидные железы;
- Применение саморассасывающихся нитей позволяет избежать отторжения шовного материала;
- Наложение косметических швов без дренирования раны.
Перед тем, как приступить к операции на щитовидной железе по удалению узлов, хирург обрабатывает кожные покровы антисептиком, затем производит аккуратный горизонтальный разрез чуть выше ключиц, обеспечивая доступ к пораженной ткани. Важнейший момент любых хирургических манипуляций на щитовидной железе — тщательный гемостаз, так как орган активно кровоснабжается. После удаления органа или его фрагмента ткани ушиваются с наложением косметического шва.

Помимо перечисленных методик хирургического лечения, возможна ликвидация только узлов путем малоинвазивных вмешательств, не требующих общей анестезии и госпитализации. К ним относят:
- Лечение лазером;
- Радиочастотную абляцию;
- Склерозирование этиловым спиртом.
Одним из современных и малоинвазивных способов удаления узлов щитовидной железы считается лазерная деструкция. Впервые ее применили в хирургии щитовидной железы в конце прошлого столетия, а первенство принадлежит российским специалистам, которые успели опубликовать результаты работы всего несколькими месяцами раньше итальянцев.

лазерная деструкция узлов щ.ж.
Лазерное устранение узлов щитовидной железы успешно практикуется на протяжении последних 10 лет. Поводами к нему считаются доброкачественные новообразования, сдавливающие структуры шеи, создающие косметический недостаток либо продуцирующие гормоны в избыточном количестве. Непременное условие лазерного лечения — подтвержденная цитологически и/или гистологически доброкачественность процесса.
Лазерному воздействию лучше подвергаются новообразования, не содержащие кист, заполненных жидкостью (солидные). Кистозные же узлы легче устраняются склерозированием этиловым спиртом.
Смысл деструкции лазером — нагреть узел и спровоцировать гибель клеток. Оптимальные размеры новообразования — до 3-4 см. Этапы лечения:
- Местное обезболивание;
- Пункция узла под контролем ультразвука;
- Введение через пункционную иглу лазерного световода, дающего маломощное излучение;
- Извлечение иглы и наложение стерильной повязки на шею.
Операция лазерной деструкции длится до часа. Примерно столько времени нужно для того, чтобы нагреть и разрушить новообразование диаметром около трех сантиметров. Если процедура заняла всего несколько минут, есть все основания утверждать о ее неэффективности.
Достоинствами методики лазерного лечения можно считать возможность амбулаторного проведения без нахождения в клинике, практически полную безболезненность и высокую эффективность. Ощущения, которые могут возникнуть во время воздействия лазера — тепло в зоне новообразования. При боли, жжении добавляется анестетик.
В некоторых крупных эндокринологических центрах практикуют совместное применение склерозирования этанолом и лазерную деструкцию. Это позволяет не только эффективно избавить пациента от патологии, но и несколько уменьшить негативные стороны каждой методики.
Другой вариант малоинвазивного разрушения узлов щитовидной железы — воздействие этиловым спиртом. Он применяется около 30 лет и признан лучшим способом лечения доброкачественных новообразований, претерпевших кистозную трансформацию и содержащих жидкость.
Удаление узлов этанолом не только дает прекрасный лечебный эффект, устраняя симптоматику патологии, но и является весьма косметичной процедурой, которая практически всегда хорошо переносится пациентами. Она безопасна и не вызывает нарушений гормонального фона. Условие проведения манипуляции — доказанная доброкачественность узлов.

Техника проведения склерозирования этанолом довольно проста:
- Местная анестезия и обработка кожи антисептиком;
- Введение пункционной иглы под контролем ультразвука;
- Извлечение жидкости из кисты, если таковая имеется;
- Подача в новообразование 95%-го спирта, который пропитывает железистую ткань;
- Извлечение иглы, обработка антисептиком и наложение повязки.
Механизм лечебного действия основан на способности этилового спирта вызывать гибель клеток и последующее склерозирование. При доброкачественных узлах всегда имеется соединительнотканная капсула, которая не дает спирту распространиться на окружающую паренхиму и, тем самым, нарушить ее гормонообразующую функцию. Склеротерапия, как и лазерное лечение, не требует госпитализации. Сразу же после ее окончания пациент может покинуть клинику.
Параметрами, которые свидетельствуют в пользу эффективности процедуры, считаются уменьшение размеров новообразования вдвое и более или полное отсутствие жидкого содержимого к кистозных узлах. В случае солидных образований эффективность несколько ниже, нежели при кистозных.
Риск осложнений минимален. Они крайне редки и возникают при нарушении техники склеротерапии и введении избытка спирта, который неизбежно распространяется за пределы капсулы и повреждает паренхиму органа. Пациенты в такой ситуации испытывают проблемы с голосом и замечают болезненность и отечность шеи.

Одним из самых молодых малоинвазивных способов устранения узлов щитовидной железы является радиочастотная абляция, которая изначально была разработана для удаления образований печени. Ввиду высокой эффективности при лечении очаговых доброкачественных железистых образований, ее стали применять и при узлах щитовидной железы.
Методика практикуется чуть более десяти лет, а в России доступна в единственном лечебном учреждении — Северо-Западном центре эндокринологии. Главной особенностью, отличающей радиочастотную деструкцию и дающей ей огромные преимущества перед лазером и склеротерапией, считают возможность лечения крупных узлов — до 6-8 см за относительно короткое время. Для обработки радиоволнами узла указанных размеров достаточно всего около 40 минут.
Показанием к применению радиочастотной методики считают узлы свыше 4 см, которые если и имеют внутри жидкость, то совсем небольшое ее количество. В противном случае хирург предпочтет деструкцию этанолом.
Радиочастотная абляция требует местного обезболивания и нахождения пациента в клинике на протяжении 2-3 дней. Длительность манипуляции — полчаса-час, после чего пациент обязательно остается под наблюдением хирургов. Ожидать моментального эффекта после процедуры не следует. На протяжении первых 3-4 недель из-за отека и гибели клеток новообразование может даже увеличиться, однако спустя несколько месяцев узел станет значительно меньше и исчезнет совсем. Окончательный результат оценивается спустя полгода после лечения.
Послеоперационный период и осложнения
При правильно выполненной операции послеоперационный период протекает легко и без осложнений, о чем свидетельствуют не только положительные отзывы пациентов, но и цифры статистики. На 2-3 сутки прооперированный может быть выписан домой. При наложении саморассасывающихся швов нет необходимости в их снятии, в случае обычных — нити удаляются спустя 10-14 дней.
Послеоперационный период не требует существенных ограничений. Конечно, до полного заживления стоит отказаться от бани и сауны, чрезмерных физических нагрузок. По показаниям в первые дни назначаются анальгетики. После тиреоидэктомии возникнет необходимость в заместительной гормонотерапии, назначить которую должен эндокринолог по месту жительства или врач той клиники, где была проведена операция.

Среди осложнений операции — кровотечение с образованием гематом шеи, нагноение, сильный отек. Специфическими последствиями операции по удалению узлов щитовидной железы считают проблемы с голосом из-за травмы гортанных нервов и гипопаратиреоз по причине иссечения паращитовидных желез. Указанные последствия маловероятны, если лечением занимался квалифицированный хирург-эндокринолог, регулярно практикующий вмешательства на щитовидной железе.
Прооперировать узлы можно бесплатно или за счет пациента. Бесплатное лечение проводится по системе ОМС или высокотехнологичной помощи, по федеральным квотам. Платно пролечиться могу иностранцы, а также граждане России без страховых полисов либо те, кто сам хочет оплатить комфортное пребывание либо услуги конкретного специалиста.
Стоимость полного удаления щитовидной железы составляет 50-200000 рублей в зависимости от уровня клиники, применяемой техники, регалий хирурга, комфортности палаты и т. д. Склерозирование узла собойдется в 2,5 тысячи, а вот радиочастотная абляция — одна из самых дорогих малоинвазивных методик. Ее стоимость достигает 20-25 тысяч рублей.
Видео: нужно ли удалять доброкачественные узлы щитовидной железы?
Оперативное вмешательство для удаления узлов на щитовидной железе требуется в том случае, если была подтверждена их злокачественная природа. В зависимости от тяжести случая может быть удален только узел, часть органа либо вся ткань железы. После тотального хирургического вмешательства человеку назначают пожизненную гормонозаместительную терапию.
Опасность узловых новообразований на щитовидной железе
Узлы на щитовидке – это новообразования в тканях органа, которые имеют округлую форму. Они заключены в капсулы, которые отделяют узлы от здоровых участков ткани. Появляются такие образования из-за недостатка йода в организме, действия радиации, генетических нарушений.
Узлы в щитовидке могут быть доброкачественными или злокачественными. В первом случае разрастание ткани не переходит в раковую опухоль. При таких условиях больной испытывает ощущение сдавливания горла, затруднения глотания и дыхания. Доброкачественные опухоли наблюдаются в 95% случаев. К узлам доброкачественного характера относятся аденомы, кисты и коллоидные образования.
Злокачественные новообразования наблюдаются редко, в 2-5% случаев. При их появлении говорят о раке щитовидной железы. Он может быть фолликулярным, папиллярным, медуллярным или анапластическим. Узлы, состоящие из раковых клеток, не имеют капсулы, которая отграничивает их от здоровых тканей. Они довольно плотные, растут быстрыми темпами.
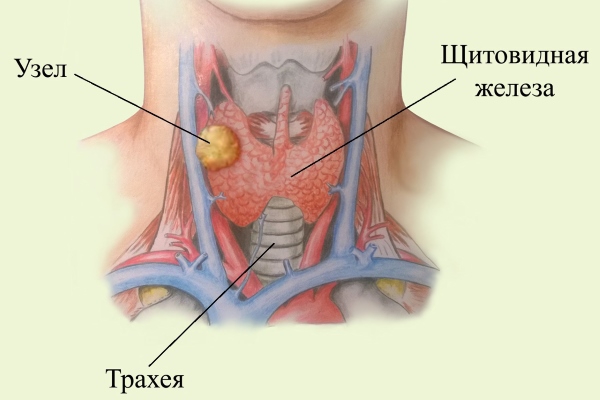
Даже если обнаруженные узлы не имеют признаков злокачественности, это не значит, что они не представляют опасности для здоровья. В таких образованиях могут развиваться воспалительные процессы и нагноение. При больших размерах узла происходит сдавливание пищевода и трахеи, что значительно ухудшает качество жизни больного.
Новообразования, которые быстро растут, способны дать метастазы в легкие, кости, головной мозг. Особенно опасен анапластический рак – при таком диагнозе летальность составляет 85%.
Нужно ли удалять узлы щитовидной железы?
Хирургическое удаление показано при:
- значительном разрастании узла (на 3 см и более), что приводит к нарушению нормального дыхания;
- быстрых темпах роста образования;
- диагностировании раковых клеток, образующих узел на щитовидной железе;
- множественных узлах;
- повторном рецидиве после недавно проведенной неинвазивной операции.
Проводить оперативное вмешательство нельзя при наличии у больного заболеваний сердечно-сосудистой системы и нарушениях свертываемости крови. Также операцию не проводят, если больному исполнилось 75 лет и более.
Подготовка к проведению
Операция по удалению узлов на щитовидке называется гемитиреоидэктомия. Человек, которому назначена подобная манипуляция, должен пройти подготовку. Это требуется для того, чтобы оперативное вмешательство прошло успешно.
Больному предварительно назначают ряд исследований:
- определение гормонального уровня;
- биопсия щитовидной железы и шейных лимфоузлов;
- УЗИ железы и лимфоузлов, расположенных в области шеи;
- анализ крови на определение свертываемости;
- забор крови для выявления заболеваний инфекционного характера;
- компьютерная томография грудной клетки;
- электрокардиограмма;
- сцинтиграфия.
За 8-12 часов до начала операции не следует употреблять пищу. Перед сном допустимо выпить стакан воды.

Проведение операции по удалению узлов на щитовидной железе
Могут проводиться операции трех типов:
- Гемитиреоидэктомия. Представляет собой удаление доли или части железы, на которых образовались узлы.
- Резекция субтотальная. Такой вид операции проводится, если узлы поразили нижние полюсы органа. В ходе вмешательства верхние полюсы не затрагиваются.
- Тиреоидэктомия – полное удаление ткани щитовидной железы. Такая манипуляция требуется в том случае, если была выявлена злокачественная опухоль, многоузловой токсический зоб.
Гемитиреоидэктомия требует введения внутривенно анестетиков для обеспечения общего наркоза. В среднем операция длится около часа, но в тяжелых случаях длительность составляет 3 и более часов.
Проведение операции включает следующие этапы:
- осуществление горизонтального разреза в области шеи;
- изучение хирургом анатомических особенностей щитовидной железы;
- выделение железы и перевязка сосудов, которые питают ее;
- вырезание фрагмента пораженного участка и отправка его в лабораторию для гистологического исследования;
- если подтверждается злокачественность узла, то удаляют не только его, но и пораженную часть железы либо полностью ткань этого эндокринного органа;
- наложение косметического шва на участок, через который проводился доступ к щитовидной железе: применяются специальные саморассасывающиеся нити, на швы накладывают клей, благодаря которому можно не использовать перевязку.
Возможные осложнения
После хирургического удаления узла, части щитовидной железы либо полного вырезания органа существует высокий риск развития осложнений. К ним относятся охриплость голоса, послеоперационные кровотечения, образование внутрикожной гематомы, местные инфекционные процессы.
Лазерное удаление узлов
Более современным и эффективным является удаление узлов щитовидной железы с помощью лазера. Его преимущества заключаются в отсутствии необходимости общего наркоза, минимальных рисках осложнений, безболезненности и быстроте (10-30 минут) процедуры. После укола для местного наркоза хирург вводит в место пораженной области лазерный светодиод с помощью специальной иглы. Луч лазера полностью разрушает узловые ткани железы.
Подробнее об удалении узлов щитовидной железе лазером смотрите видео:
Особенности реабилитационного периода
В первые сутки поле проведенного хирургического вмешательства больному противопоказано вставать с постели. В течение 2-3 суток он должен находиться в стационаре. Если нет осложнений, его выписывают.
Если было проведено частичное удаление железы, то не требуется назначение гормонозаместительной терапии, так как оставшаяся часть органа эндокринной системы справляется со своими функциями. После полного удаления железы прооперированному будет необходимо принимать препараты с содержанием гормонов до конца жизни.
В целом реабилитационный период проходит легко. После проведения операции в течение некоторого времени могут наблюдаться боли в шее, может немного измениться голос, болеть горло. Эти явления имеют временный характер и проходят самостоятельно через некоторое время.
Питание после операции должно включать как можно больше витаминов и микроэлементов. Рекомендовано употреблять водоросли, хлеб грубого помола, орехи (все виды, кроме арахиса), сухофрукты, семечки, пить зеленый чай. Необходимо отказаться от полуфабрикатов, маринадов, маргарина, сахара и сладостей. После проведенной операции больному следует отказаться от приема алкоголя, курения.
Хирургическая операция по удалению узлов на щитовидной железе требуется в том случае, если образования имеют злокачественный характер. Объем операции зависит от степени распространенности патологического процесса.
Читайте также:

