Рак гортани после операции кровотечение
После операции рака гортани в клиниках Израиля пациента переводят сначала в реанимацию, а затем возвращают в палату. Медицинский персонал внимательно контролирует состояние больного. Пациенту рекомендуется как можно быстрее начать двигаться, что является важной частью процесса восстановления. Необходимы регулярные упражнения для ног и дыхательная гимнастика. Физиотерапевт все подробно объясняет и работает с больным.
Для любого вида лечения рака гортани характерны побочные эффекты, но проявляются они в разной степени. Обусловлены видом операции, общим состоянием здоровья в целом и действием других методов терапии. Пациенту очень важно информировать команду врачей, с которой он взаимодействует, о появлении каких-либо симптомов.
Если выбор пал на тотальную ларингэктомию, сразу после ее проведения больной начинает дышать через стому. Чтобы облегчить процесс может потребоваться дополнительный кислород с помощью специальной маски, которая надевается на трахеостому.
Возможно повышенное количество слизи в дыхательных путях, сильный кашель в начале. Это пройдет в течение недели. Для ее удаления используется всасывающая тонкая гибкая трубка, пока пациент не адаптируется, не научиться кашлять через стому. Полезны в этом вопросе будут дыхательные упражнения, о которых расскажет физиотерапевт. В первый день больной сможет общаться письменно или используя книжки с картинками.
Травма тканей в ходе операции провоцирует болевые ощущения, потребуется определенное время для восстановления и избавления от этих симптомов. Интенсивность побочного эффекта будет зависеть от проведенной процедуры, болевого порога и процесса выздоровления.
Существуют эффективные способы предотвращения и контроля болевого синдрома после операции при раке гортани. Врач или медсестра подробно объяснят, как это осуществляется.
Может быть следующий вариант – поступление болеутоляющего через шприц, подключенный к электронасосу, который установлен таким образом, чтобы обеспечивать непрерывную дозу анальгетика.
Другой вариант – контролируемая пациентом анальгезия. При болевых ощущениях он нажимает на кнопку. Система разработана таким образом, что больной не сможет получить слишком много анальгетика, поэтому можно нажимать всякий раз, когда ощущается дискомфорт.
Данный побочный эффект после операции рака горла может возникнуть, если кровеносный сосуд изолированно не был перевязан во время хирургического вмешательства, или наблюдаются расстройства свертывания крови. Данное нежелательное последствие характерно больше для полостной операции, нежели для эндоскопической лазерной хирургии. Медицинский персонал с целью контроля состояния часто проверяет повязки и дренажи сразу после проведения оперативного вмешательства. Если возникает достаточно серьезное кровотечение, может понадобиться еще одна операция, чтобы выявить причину и оставить процесс.
После операции при раке гортани можно ожидать выделения небольшого количества крови, это нормальное явление.
Хирургия способна вызвать отеки и синяки в области шеи. Постепенно это состояние будет спадать по мере процесса заживления тканей.
Инфицирование раны – потенциальный побочный эффект, характерный для любого вида оперативного вмешательства, не является распространенным. Антибиотики могут быть использованы в целях предотвращения или лечения после операции при раке горла.
Обязательно необходимо сообщить врачу о появлении таких симптомов, как увеличение отечности, покраснение, гной, повышение температуры.
Любая операция при раке горла, затрагивающая голосовые связки, даже лазерная хирургия, вызовет изменения голоса. Частичная ларингэктомия может стать причиной изменения качества голоса – появиться охриплость или слабость. Тотальная ларингэктомия удалит голосовые связки, поэтому люди должны будут учиться говорить по-новому.
После операции при раке горла часто возникают нарушения глотания. Возможные причины - отек горла или трахеостома. Если данные проблемы тяжело протекают, может потребоваться зонд для искусственного кормления, чтобы обеспечить организм пищей.
Трахеостома иногда изменяет способность воспринимать запахи. Это происходит потому, что воздух не проходит через нос. Пациент может узнать больше о новых способах ощущать запахи.
Пневмония - это инфекция в легких. Аспирационная пневмония может возникнуть после операции рака гортани. Вероятная причина – вдыхание пищи во время обучения глотанию после хирургии. В этом вопросе поможет речевая терапия.
Свищ-это аномально возникшее отверстие между 2 органами. После тотальной ларингэктомии свищ может появиться между горлом и трахеей или кожей. В результате слюна будет вытекать из ротовой полости и сливаться в трахею. Свищи лечат с помощью антибиотиков и специального ухода за раной. Пока протекает процесс заживления, пациент может быть не в состоянии есть или пить через рот. Для закрытия отверстия, которое не заживает самостоятельно, может потребоваться хирургия.
После операций рака гортани появляются изменения во внешности. Это могут быть рубцы или шрамы. Проведение тотальной ларингэктомии приводит к созданию постоянной трахеостомы. А радикальная шейная лимфодиссекция включает удаление мышц со стороны шеи, что сделает ее более тонкой.
Когда лимфатические узлы в области шеи удаляются в процессе диссекции, происходит нарушение дренажа лимфатической жидкости. Это может стать причиной лимфедемы (накопление жидкости в организме) и отеков лица и шеи после операции при раке горла. С лимфедемой обычно справляются с помощью массажа и физиотерапии.
Хирургия рака гортани способна привести к повреждению нервов в области шеи. Шейная диссекция может стать причиной онемения, слабости и затруднений при движении рук. Повреждение нерва, вызванного отеком, в большинстве случаев временное, постепенно состояние улучшается. Если злокачественный процесс проник в нерв, хирургу придется удалить его, что станет причиной необратимого повреждения. Физическая терапия может помочь улучшить слабость шейных и плечевых мышц в связи с удалением нерва. Некоторым людям после операции при раке горла, возможно, понадобиться помощь логопеда, чтобы решить проблемы с речью и глотанием.
Операция по удалению части щитовидной железы может вызвать гипотиреоз (снижение работы органа). Щитовидная железа производит гормоны, которые помогают контролировать и поддерживать многие функции организма. Симптомы гипотиреоза включают усталость, выпадение волос, ломкость ногтей и сухость кожи. Он может также спровоцировать изменения менструального цикла у женщин.
Производиться диагностика, могут быть необходимы ежедневные препараты (гормонозаместительная терапия) для регулирования функции щитовидной железы.
Врачи израильских клиник при лечении рака гортани обеспечивают высокое качество медицинской помощи с минимальными побочными эффектами после проведения хирургических операций. Если вы нуждаетесь в помощи, обязательно напишите нам.
Несмотря на усовершенствование техники ушивания дефектов глотки, применение новейших медикаментозных средств, направленных на предупреждение развития воспалительных процессов в ране, послеоперационный период часто осложняется расхождением раны с образованием обширных дефектов стенок глотки и шейного отдела пищевода (Пачес А. И., 1971; Цыбырнэ Г. А., 1972; Огольцова Е. С., 1977).
Эти осложнения нередко встречаются после задних расширенных и комбинированных ларингэктомий, т. е. когда из-за распространенности процесса резецируют шейный отдел пищевода и гортанную часть глотки.
Порой такие расширенные хирургические вмешательства заканчиваются созданием плановых фарингоэзофагостом.
Необходимо отметить, что дефекты глотки и пищевода после расширенных ларингэктомий наблюдаются чаще у больных, получивших до операции лучевую терапию в полной лечебной дозе 55 Гр (Пачес А. И. и соавт., 1976).
Реабилитация дефектов глотки и пищевода
Наличие дефектов глотки и пищевода вынуждает больных длительное время питаться через носопищеводный зонд. Последний вызывает тягостное ощущение, гиперсаливацию, учащение глотания, рвоту.
Длительное применение зонда приводит к возникновению пролежней, образованию рубцов у краев фарингостомы, что значительно усложняет проведение последующих пластических операций. Все эти неудобства резко угнетают больных, они становятся замкнутыми, подавленными и раздражительными, а их общее состояние ухудшается.
Быстрейшее избавление от дефектов глотки и пищевода является одной из главных и актуальных проблем медицинской реабилитации больных, перенесших расширенные и комбинированные операции на гортани.
Опыт показывает, что в обеспечении успеха пластических и восстановительных операций важную роль играют несколько существенных моментов:
1. Изучение иммунобиологического статуса организма перед пластической операцией. Длительное питание через носопищеводный зонд, выраженные трофические изменения в тканях, наступившие в результате применения массивных доз облучения, отрицательно влияют на состояние иммунобиологической реактивности организма. В связи с этим мы изучили некоторые показатели неспецифического иммунитета у 32 больных, у которых предполагалось пластическое замещение дефектов глотки.
Установлено, что у больных этой группы по сравнению со здоровыми резко нарушено функциональное состояние иммуноком-петентных клеток, в то время как количественный состав лейкоцитов в периферической крови, являющихся морфологическим субстратом их образования, оставался без существенных изменений. Так, количество розеткообразующих клеток в 1 мм3 крови у больных снижалось до 33,9±7,2, у здоровых было 37,0±34,7 (Р
Среди злокачественных опухолей головы и шеи рак органов полости рта по частоте занимает второе место после рака гортани. Злокачественные опухоли, диагностируемые в полости рта, — это преимущественно..
Гемангиома — клиническая картина подробно описывается в опухолях кожи. Приведем клинические особенности проявления этих опухолей в полости рта. Гемангиомы капиллярные — это одиночные или множественные..
В основу классификации предопухолевых процессов слизистой оболочки полости рта и красной каймы губ положены два основных признака: вероятность, частота трансформации в рак и патоморфологические изменения.
К врожденным порокам развития челюстно-лицевой области относятся околоушные, боковые кисты и дермоидные кисты шеи. Выявление ранних признаков эмбриональных кист челюстно-лицевой области и шеи очень..
Фиброма — доброкачественная опухоль соединительнотканной природы. Состоит из зрелой волокнистой ткани. Течение медленное, бессимптомное. В полости рта фиброма локализуется на слизистой оболочке губ, щек..
Рак верхней челюсти, исходящий из слизистой оболочки гайморовой пазухи, в ранних стадиях заболевания протекает почти бессимптомно и, как правило, развивается на фоне хронического гайморита. Первыми..
Плоскоклеточная папиллома — доброкачественная эпителиальная опухоль. Образуется в результате доброкачественной гиперплазии покровного эпителия. Бывают единичные и множественные папилломы. Последние..
- Головной и спинной мозг - рак и опухоли
- Глаз - офтальмоонкология
- Голова и шея - раковые опухоли
- Щитовидная железа - рак и метастазы
- Слюнные железы - новообразования
- Молочные железы и грудь - онкология
- Легкие - онкопульмонология
- Матка - карцинома эндометрия и миомы
- Шейка матки - онкогинекология
- Вульва и влагалище - кисты и онкология
- Яичники и маточные трубы - опухоли
- Простата - рак предстательной железы
- Яичко - онкоурология
- Пищевод - лимфомы и саркомы, метастазы
- Желудок - опухоли и новообразования
- Кишечник - колоректальный рак
- Почка - почечно-клеточный рак
- Мочевой пузырь - онкообразования
- Кожа - раковые опухоли и меланомы
- Костная ткань - остеосаркомы
- Лейкемия и лейкозы - белокровие
- Лимфатическая система - саркомы
- Паллиативная помощь онкобольным
- Химиотерапия - лекарства и препараты
- Онкология - общее
Видео о спа-отеле Smetana Vysehrad, Чехия


















- О нас и о сайте
- Лечение за рубежом
- Сотрудничество
- Заявка по лечению
- Правообладателям
- Контакты
Внимание!
Диагностирует и назначает лечение только врач при очной консультации пациента.
Новости медицины и статьи о лечении рака и профилактике болезней взрослых и детей.
Зарубежные клиники и госпитали - лечение опухолей и реабилитация за границей.
При использовании материалов сайта - активная ссылка обязательна.

Раком гортани чаще всего страдают курящие мужчины старше сорока лет. Они составляют более 80% всех больных. Диагностика заболевания затруднена. Часто злокачественное новообразование принимают за хронический ларингит или кашель. вызванный курением, поэтому более 50% случаев онкологических болезней гортани диагностируются тогда, когда болезнь уже вошла в третью или четвертую стадию. Тем не менее, современные способы лечения делают возможным эффективное лечение рака гортани и значительное увеличение продолжительности жизни пациентов.
При лечении онкологии гортани обычно комбинируют лучевой и хирургический методы, а также химиотерапию. Выбор места и способа проведения операции при раке гортани зависит от локализации опухоли и стадии рака. Это всегда решают индивидуально, в зависимости от конкретного случая.
Типы операций при раке гортани
Наибольшую эффективность хирургическое лечение имеет на первой и второй стадиях и в том случае, если опухоль небольшая. Обычно врачи стараются провести органосберегающую операцию, но, к сожалению, это возможно не во всех случаях. Перечислим основные типы операций рака гортани.

Данная операция заключается в удалении голосовой складки или же всех голосовых связок… Показанием является наличие новообразования в одной голосовой складке, без нарушения ее подвижности. Операцию проводят как обычным хирургическим методом, так и с помощью лазера. Травматичность хордэктомии зависит от стадии заболевания, Хордэктомию выполняют как с мсстным обезболиванием, так и под общим наркозом.
Обычно операцию делают с предварительной трахеотомией, чтобы обеспечить спокойное дыхание после операции. Возможные осложнения после хордэктомии — кровотечение во время и после операции, подкожная эмфизема, рост грануляций. На речи эта операция сказывается по-разному.

При этой операции удаляется половина гортани. Голос у пациента может сохраниться.
Операцию проводят, если опухоль локализована в среднем отделе гортани и лишает подвижности голосовую складку. При этом злокачественный процесс не должен затрагивать комиссуру. Показания к данной операции довольно ограничены, поскольку по своим последствиям гемиларингэктомия часто приближается к полной ларингэктомии. Иногда после гемиларингэктомии делают реконструктивную операцию, но это не всегда возможно.
В этом случае удаляется только верхняя часть гортани. Показанием к операции является локализация опухоли в верхней части гортани. Врач производит удаление верхнего отдела гортани, при этом голосовые складки остаются нетронутыми.
При таком хирургическом вмешательстве голос у пациента сохраняется. После операции пациент какое-то время должен носить трахеостому, чтобы обеспечить проходимость дыхательных путей.
При тотальной ларингэктомии удаляется вся гортань. Для того чтобы пациент мог дышать, в трахее делается специальное отверстие (трахеотома). Данная операция показана, когда патологический процесс распространился на всю гортань, но не вышел за ее пределы. Иногда операцию проводят и тогда, когда опухолевый процесс распространился и дальше. В настоящее время пожилой возраст, туберкулез и диабет уже не являются противопоказаниями для проведения полной ларингэктомии.
При этой операции удаляются голосовые складки, складки преддверия, подъязычная кость, два-три кольца гортани, перстневидный хрящ. В зависимости от распространения опухоли могут подвергаться резекции и другие участки. Техника проведения данного хирургического вмешательства имеет много вариантов в зависимости от местоположения опухоли и ее распространения. Чаще всего используют два способа. В первом случае гортань удаляют в направлении сверху вниз. Во втором случае — снизу вверх. При первом способе кровь и слизь в меньшем количестве попадает в дыхательные пути, однако высок риск асфиксии и трудно определить степень распространения опухоли. Поэтому чаще выбирают второй способ.
При этой операции через переднюю брюшную стенку делается искусственный доступ в полость желудка. В желудок устанавливают специальную питательную трубку. Обычно это делается при эндоскопии при общем наркозе, что называется чрезкожной эндоскопической гастростромией. Другой вариант — установка трубки в ходе ларингэктомии.
Посетите раздел о мужских болезнях, может быть, вы сможете найти для себя какую-то полезную информацию.
А вы знаете, какие травмы можно отнести к чисто мужской травматологии? Прочтите об это здесь.
Этот тип хирургического вмешательства производится, если злокачественные образования имеют поверхностное расположение. Лазерная хирургия хорошо переносится, редко дает осложнения, но, к сожалению, показания к ее применению весьма ограничены.
Восстановление голосовой функции после операции

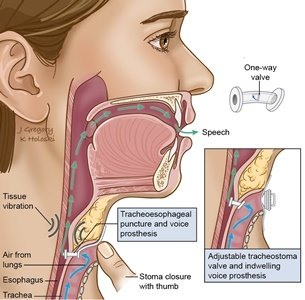
Поскольку при тотальной ларингэктомии и при хордэктомии голосовые связки удаляются, пациент после этой операции теряет голос, что лишает его возможности общения с другими людьми. Голосовая реабелитация представляет собой сложную задачу. Есть хирургические и нехирургические методы голосовой реабилитации. К нехирургическим относятся пищеводная речь и голосообразующие аппараты, к хирургическим — трахеопищеводное шунтирование.
Пищеводная речь — это, по сути, чревовещание. Недостатки очевидны — резкое отличие от обычной речи, сложность обучения и наличие множества противопоказаний. Обычно для обучения пищеводной речи требуется не меньше года.
Восстановить голос можно с помощью трахеопищеводного шунтирования с применением голосового протеза. С помощью хирургии делается специальный канал-фистула, обеспечивающий связь между задней стенкой трахеи и пищеводом. Когда пациент делает выдох, воздух попадает через фистулу в пищевод, где образуется голос. После операции пациент учится говорить достаточно быстро. Основной недостаток этого метода — необходимость со временем хирургической замены протеза. Срок службы протеза зависит от соблюдения специальной диеты и качества ежедневного ухода за ним.
Что еще нужно знать о раке гортани?
Кроме хирургического, существуют и другие способы лечения, такие как лучевой и химиотерапия. К сожалению, эффективность лучевого лечения при раке гортани меньше, чем при хирургическом вмешательстве. Химиотерапия при этом заболевании используется обычно лишь как вспомогательное средство при лучевом или хирургическом лечении. Как уже говорилось, диагностика рака гортани затруднена, поскольку начальные признаки, такие как охриплость и боль в горле, часто принимаются за ларингит.
От того, на какой стадии поставлен диагноз, зависит успешность лечения и возможность сохранения речи, поэтому будьте внимательны к себе. Подавляющая часть больных раком гортани — злостные курильщики, следовательно, основной способ профилактики рака гортани — отказ от курения.
- Клинические признаки
- Диагностика рака на III стадии
- Лечение рака на III стадии
- Прогноз
Клинические признаки
Рак гортани III стадии характеризуется распространенностью опухоли с поражением 1-3 ее анатомических отделов, без выхода за пределы органа, а также с/без поражением одного л/узла шеи (с его увеличением не более 3см). Исходя из вышеизложенного, основным признаком рака гортани третьей стадии является паралич одной или обеих голосовых складок, что может сопровождаться осиплостью или потерей голоса , а при двухстороннем поражении голосовые складки могут полностью перекрывать просвет гортани, не позволяя пациенту адекватно дышать ( вплоть до асфиксии, из-за чего еще до начала лечения может выполняться трахеостомия).
Дополнительными специфическими симптомами, на которые пациент может обратить внимание врача, могут быть:
- ощущение комка в горле при глотании,
- поперхивание, кашель ( в мокроте могут определяться прожилки крови)
- боль в горле в покое и при глотании
- неприятный (гнилостный) запах изо рта
Общими симптомами для многих онкологических заболеваний и , в частности, для рака гортани являются:
- повышенная до субфебрильных и фебрильных (при присоединении бактериальной инфекции) значений температура тела
- постоянное недомогание;
- анемия
- снижение массы тела
- быстрая утомляемость
- апатия, сонливость
Диагностика рака на III стадии
Для проведения диагностики рака на третьей стадии врач тщательно собирает анамнез болезни со слов больного, ориентируясь в первую очередь на его жалобы.
Далее, исходя из данных анамнеза и физикального осмотра (внешний осмотр и пальпация), назначается план обследования. Основными пунктами этого плана являются следующие методы обследования:
- Непрямая и Прямая ларингоскопия (фиброларингоскопия). Последняя позволяет произвести осмотр всех отделов гортани с максимальной четкостью. Введение инструмента в гортань не причиняет какого-либо вреда больному, позволяя выполнить высококачественную фото и видеосьемку.
- Во время фиброларингоскопии выполняется биопсия опухоли и полученные образцы тканей отправляются на гистологическое (включая иммуногистохимическое) и цитологическое исследования для постановки морфологического диагноза (чтобы понять какого строения опухоль, степень ее дифференцировки)
- УЗИ шеи и органов брюшной полости ( для исключения или определения метастазов, их локализации и размеров)
- Рентгенография органов грудной клетки ( для исключения метастазов в легких)
Современная медицина дает возможность не только диагностировать заболевание, но и выявить его особенности.
Если полученных данных врачу недостаточно для постановки диагноза или определения операбельности, то прибегают к назначению уточняющих или дополнительных методов диагностики:
- компьютерная томография (КТ) шеи, органов грудной клетки
- магнитно-резонансная томография (МРТ) шеи, органов грудной клетки, органов брюшной полости)
- Радиоизотопное исследование костей скелета
- определение связи опухоли с наличием HPV (ВПЧ) - инфекции (ВПЧ - Вирус Папилломы Человека)
- молекулярно-генетическая диагностика опухолевой ткани ( при планировании таргетной или иммунной терапии)
Вышеперечисленные диагностические методы необходимы для правильной постановки диагноза и назначения соответствующего лечения.
Лечение рака на III стадии
Среди всех больных раком гортани, обращающихся за помощью в медицинские учреждения, пациенты с III стадией составляют самую многочисленную и разнообразную по распространенности группу. В связи с чем эти пациенты являются самыми сложными в диагностике и выборе тактики лечения. Именно поэтому для борьбы с раком на третьей стадии чаще всего применяется комплексная терапия (сочетание хирургического, лучевого и лекарственного лечения). Только своевременное начало и правильное сочетание всех вышеуказанных видов лечения, как правило, позволяет добиться максимального эффекта, т.е. излечения от данного заболевания.
Наиболее радикальным видом лечения рака гортани продолжает оставаться хирургическое (ларингэктомия/резекция гортани + шейная лимфодиссекция). Но больше всего данное положение относится к складочной локализации опухолевого процесса и при четких границах первичной опухоли. Далее, при условии радикально выполненной операции, эффект может быть закреплен лучевой терапией. Существующие в настоящее время голосовые протезы, устанавливаемые одномоментно с удалением гортани, позволяют в максимально короткие сроки (от 2-х недель спустя от дня операции) вернуться пациенту к достойному качеству жизни без потери голоса.
При инфильтративных опухолях и распространении на надскладочный отдел наиболее эффективным признано начало лечения с химиотерапии (неоадьювантная) или сочетанного химиолучевого лечения. Стандартной схемой первой линии является TPF (таксаны, препараты платины, 5-фторурацил). Проведение одного курса занимает 4-5 дней в условиях стационара. Цикл 21 день (это означает , что от первого дня первого курса химиотерапии до первого дня второго курса должно пройти 3 недели). После 2-3 курсов назначается контрольное обследование, оценивается эффект и консилиумом определяется дальнейшая тактика. При сочетанном химиолучевом лечении во время лучевой терапии еженедельно вводятся препараты платины. Схема полихимиотерапии, дозировки препаратов и режимы введения определяются химиотерапевтом индивидуально для каждого больного, исходя из его общего состояния, показателей обследования, а также из вида и распространенности опухоли.
В ряде случаев, при условии высокой чувствительности опухоли (это выясняется в процессе лечения), излечение может наступить и без выполнения операции.
Лучевая терапия , как и химиотерапия, в моноварианте не применяется при раке гортани III стадии. В сочетании с химиотерапией, при условии высокой чувствительности опухоли, применяется в виде радикального курса (с доведением суммарной очаговой дозы до 65-70 Гр). Лечение проводится в режиме 5 дней в неделю по РОД 2Гр/день, соответственно длится около семи рабочих недель. Режим послеоперационной лучевой терапии радиолог определяет индивидуально, исходя из факторов прогноза (определяются по данным гистологического исследования операционного материала).
Питание больного раком гортани должно препятствовать усугублению изначальных симптомов заболевания и побочных эффектов лечения, а также истощению организма. Пищу необходимо хорошо термически и механически обрабатывать, дабы она не травмировала глотку и быстро усваивалась. Температура продуктов перед употреблением должна быть близка к комнатной. Употребляемые продукты тщательно измельчаются и принимаются небольшими порциями 5-6 раз в сутки. Обьем потребляемой воды не менее 2-х литров.
- слизистые протертые супы, сваренные на нежирном мясном бульоне;
- полувязкие крупяные каши, сваренные на воде пополам с молоком;
- отварные блюда из рыбы, измельченные с помощью блендера;
- овощные пюре из картофеля, моркови, тыквы, свеклы и капусты;
- фруктовые, овощные свежевыжатые соки ( исключить кислые)
- кисломолочные продукты, включая йогурты, кефир и ряженку.
Обязательно следует учесть, что пища не должна быть жареной, острой, содержать специи и приправы. Также следует отказаться от кофе, крепкого чая и алкогольных напитков.
Прогноз
Если диагноз был поставлен правильно, а лечение начато своевременно, то пятилетняя выживаемость пациентов, у которых диагностирован рак гортани на третьей стадии, составляет около 50-80%. Пациенту нужно помнить , что это зависит не только от множества вышеперечисленных факторов, включая опыт и уровень профессионализма врача, технического и медикаментозного обеспечения клиники, но и от собственного желания пациента вылечиться. Тщательное следование рекомендациям врача до, во время и после лечения не менее важны в достижении позитивного результата в борьбе с заболеванием.
Читайте также:





