Послеоперационный период после удаления на мочевом пузыре опухоль
Злокачественная опухоль мочевого пузыря, впрочем, как и другие, лечится комплексно, с применением всех известных в онкологии терапевтических методов, важнейшим из которых является операция. Статистика убедительно доказывает, что оперативное удаление опухоли — наиболее эффективное средство лечения рака мочевого пузыря, без которого, полное излечение практически невозможно.
Конечно, любая операция связана с травматическим стрессом и определенными послеоперационными осложнениями, но развитие современной хирургии позволяет свести их к минимуму.
В зависимости от типа опухоли, ее расположения и степени развития, врач определяет наиболее подходящий метод хирургического лечения. Рассмотрим наиболее распространенные.
Эндоскопическая хирургия![]()
Она наименее травматична и при этом довольно эффективна благодаря развитию современной медицинской техники, которая зачастую совершает сложнейшие операции под контролем автоматики, управляемой компьютерными системами. Основной недостаток таких методов – их эффективность только на начальных стадиях развития опухоли, только при малых размерах очага и полном отсутствии метастазов. И даже в этом случае, такие методы дают более надежный эффект в случае последующего их подкрепления терапией широкого круга воздействия – лучевой и химической.
Трансуретральная коагуляция. Принцип этого метода лечения – точечное кратковременное воздействие на клетки опухоли электрическими импульсами высокой частоты, после чего они погибают. Применение такого метода бывает очень эффективно, но есть и ограничения – он применим только в случаях, когда опухоль не имеет инфильтрирующих проникновений в соседние ткани и растет в виде папилломы во внутрь органа.
Такая электрокоагуляция не требует полостных разрезов — лечение проводится посредством эндоскопического приспособления, введенного в мочевой пузырь через уретральный канал. Пожалуй, на этом достоинства метода и заканчиваются, а вот недостатки, довольно существенные и главный из них – большая вероятность последующего рецидива болезни. Это происходит по причине осеменения внутренней оболочки органа раковыми клетками, которые со временем образуют новый очаг роста опухоли.
Ввиду сказанного, электрокоагуляция применятся только в случае, когда по состоянию здоровья, пациент не готов перенести другое лечение.
Трансуретальная электрическая резекция. Метод, довольно эффективный, при этом малотравматичный. Как и в предыдущем случае, операция проводится с помощью эндоскопа, введенного через уретру, но только он снабжен специальной стальной петелькой, которая под дистанционным визуальным контролем накидывается на растущую опухоль и затягивается на ее шейке, таким образом срезая. При этом, нитка нагревается при помощи электричества и, одновременно с удалением опухоли, прижигает травмированные сосуды и капилляры, что значительно снижает кровопотери и приводит к более скорому заживлению.
Это наиболее популярный на сегодня метод лечения рака мочевого пузыря, и не напрасно – он дает стабильные и устойчивые результаты. Из недостатков, можно отметить возможную перфорацию оболочки мочевого пузыря. Впрочем, такие последствия наблюдаются относительно редко.
Трансуретальная лазерная коагуляция. Это последний и наиболее современный их всех методов эндоскопической лечебной хирургии. При всей схожести с электрокоагуляцией, лазерный метод гораздо более точно поражает даже малые маленькие раковые опухоли, при этом, может работать даже на некоторую глубину ткани, не только по поверхности, что существенно понижает риски рецидива.
Полостная хирургия
При опухолях, неудобно расположенных, если они крупных размеров или по каким-либо причинам не поддаются эндоскопическим методам удаления, остается прибегать к традиционной, полостной хирургии. В этом случае, чтобы получить доступ к опухоли, производится разрез тканей брюшины.
Полостная уретральная резекция. Из всех полостных операций, такой метод наиболее щадящий – он позволяет сохранить относительно нормальную функциональность мочевого пузыря.
Вместе с опухолью, удаляется и часть мочевого пузыря, но так, что остается возможность сформировать из оставшихся его тканей новую емкость и соединить ее с мочеточным каналом. Емкость нового мочевого пузыря будет конечно заметно меньше чем прежде, поэтому придется регулировать прием жидкости и чаще ходить в туалет, но зато сохранится природное отведение мочи.
К сожалению, такой метод эффективен только при опухолях небольшого размера и только при условии, что их распространение ограничено слизистой оболочкой. Если же раковые клетки проросли в мышечные ткани, придется прибегнуть к более кардинальным мерам.
Полостная уретральная эктомия. В этом случае опухоль удаляется вместе со всем органом, то есть мочевым пузырем. В случаях запущенных, такой операции нет альтернативы, поскольку частичное удаление с большой вероятностью приведет в скором времени к рецидиву болезни и орган все равно придется удалить. Поэтому, при развернутых стадиях рака мочевого пузыря почти всегда прибегают к его полному удалению – эктомии.
В последнее время, все большую популярность приобретают лапароскопические операции, которые проводят через небольшой разрез или даже прокол, вводя в них лапароскоп, снабженный всем необходимым для операции. При том же эффекте, что и у полостной хирургии, такое вмешательство существенно меньше травмирует пациента и позволяет ему быстрее реабилитироваться и встать на ноги.
Восстановление мочевого пузыря
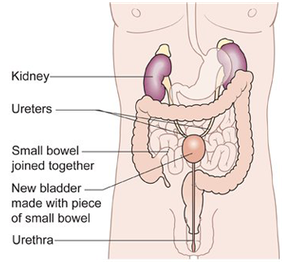
При операции раковой опухоли на мочевом пузыре, особенно в сложных случаях, естественное отведение мочи нарушается, поэтому приходится так или иначе решать эту проблему. Операцию по восстановлению мочеотведения принято называть реконструкцией мочевого пузыря. Здесь, методов существует множество, но принципиально, можно выделить два способа:
- Формирование мочевого пузыря из его тканей, оставшихся после операции и соединение его с мочевыводящим каналом. Это возможно в случае вмешательств небольших по объему и при успешном проведении операции позволяет пациенту мочиться нормальным, естественным способом;
- При существенном разрастании опухоли, часто приходится удалять ее вместе с мочевым пузырем. В такой ситуации не остается ничего другого кроме, как вывести мочеточник наружу, через переднюю брюшную стенку. Это конечно очень неудобно, но здесь идет речь о сохранении жизни, поэтому выбирать не приходится.
Есть еще один, правда довольно дорогостоящий способ восстановить естественное мочеиспускание – создание нового органа из тканей самого пациента или из донорских. Лучше всего подходят ткани тонкого или толстого кишечника, которые в большинстве случаев успешно приживаются и со временем, процесс мочеиспускания становится приемлемым.
Есть еще один вариант – искусственный мочевой пузырь из нейтрального силикона. Такое протезирование отлично отработано в клиниках Европы и Израиля.
Реабилитация после операции

При положительной динамике, стационарное пребывание в клинике после операции, как правило ограничивается несколькими неделями. Поначалу, катетеры выводятся наружу через брюшину, чтобы обеспечить простоту регулярного промывания антисептиками. По мере заживления, дренажи и катетеры снимают, и пациент переходит к автономному мочевыведению.
Как правило, мало какое хирургическое вмешательство протекает без осложнений, не исключение и операция по удалению раковой опухоли мочевого пузыря. Статистика показывает, что осложнения возникают примерно у половины оперированных, причем треть из этих пациентов требует дополнительного лечения.
При операции по удалению раковой опухоли на мочевом пузыре часто возникают:
- Нарушения функциональности или даже парез кишечника;
- Проблемы с мужской силой и сухая эякуляция у мужчин;
- Нарушение геометрии влагалища у женщин, что сильно затрудняет достижение оргазма;
Кроме того, во время операции может быть занесена инфекция, что вызывает воспалительные процессы, а иногда пациент теряет много крови которую приходится возмещать донорской.
Может возникать и ряд других осложнений, которые, хотя и более редкие, но и более опасные, требующие профессиональной медицинской помощи:
- Развитие тромбоза вен конечностей;
- Почечная и желудочно-кишечная дисфункция;
- Сужение мочеточных каналов;
- Проникновение мочи в тазовую полость.
Иногда, даже происходит травмирование кишечника, кровеносных сосудов и нервных окончаний. Такое развитие событий при грамотном проведении операции маловероятно, однако и полностью его исключить тоже нельзя. Поэтому, огромное значение имеет предоперационная подготовка пациента, важнейшая часть которой – детальное и тщательнейшее обследование, позволяющее выбрать единственно верный план лечения.
Опухоли мочевыделительной системы составляют свыше 3% всех новообразований. Патологии более подвержены мужчины. Опасность такого рака заключается в бессимптомном протекании на ранних стадиях.
Часто пациенты обращаются за медицинской помощью при обнаружении крови в моче. Это происходит на 3-4 степенях развития процесса. Удаление мочевого пузыря при раке на такой стадии является необходимостью. Только так можно продлить жизнь человека, избавить его от дальнейших грозных проявлений.
Рак мочевого пузыря: что говорит статистика
Опухоли мочевого пузыря разного вида агрессивности получают все большее распространение во всем мире. Они стоят на пятом месте по частоте среди всех онкологических проблем. Чаще всего раку подвержены мужчины старше 60 лет. Заболевание характеризуется высоким процентом рецидивов.

По статистике, если опухоль обнаружена на стадии, большей, чем первая, наилучшего терапевтического отзыва поможет достигнуть только удаление мочевого пузыря, при раке благоприятный прогноз для выживаемости возможен исключительно в этом случае. При иных методах лечения рецидив может составлять до 80% в зависимости от вида патологии.
Процедура удаления мочевого пузыря при выявленной раковой опухоли
При подтверждении рака ставится вопрос о цистэктомии. Она бывает частичной, когда иссекается фрагмент органа вместе с опухолью, и радикальной. Последняя проводится с удалением простаты, семенников у сильной половины. Женщинам удаляют матку с трубами и яичниками.
Также необходима эктомия тазовых лимфоузлов, прилегающего отдела уретры. На ранней стадии удаление опухоли в мочевом пузыре у мужчин и женщин может выполняться трансуретрально. Проводится эта манипуляция посредством специального прибора, который пропускают через канал. С его помощью удаляется новообразование, забирается материала на гистологическое исследование. Эффективно такое вмешательство только при обнаружении процесса на первой стадии.
Радикальная цистэктомия при раке мочевого пузыря показана на 3 и 4 стадиях заболевания при тотальном поражении органа. Этот метод помогает во многих случаях сохранить жизнь пациенту. В зависимости от опухоли, её агрессивности, места расположения речь о такой операции может вестись и при 2 степени развития процесса.
Рекомендуется удаление мочевого пузыря в следующих случаях:
- сморщивание органа;
- развитый папилломатоз;
- злокачественные новообразования;
- неопластические процессы.
Наиболее хороший результат будет достигнут при том случае, когда опухоль не дала метастазы или они находятся в близлежащих лимфоузлах, их также удаляют во врем оперативного вмешательства.
Относительными противопоказаниями служат инфекционно-воспалительные процессы мочевыводящей системы и низкая свертываемость крови. В этих случаях при коррекции состояния, нормализации показателей операция в дальнейшем может быть проведена.
Операция является сложной, должна проводиться опытны урологом-онкологом, владеющим техникой восстановительной хирургии. При этом вмешательстве важно не только качественно удалить орган и при необходимости близлежащие ткани, но и создать резервуар для дальнейшего выделения мочи.
Перед началом вмешательства больному очень осторожно, избегая повреждения стенок, вводится в уретру катетер, обрабатывается операционное поле. Разрез проводится на высоте 2-3 пальцев над лобком в виде дуги или якореобразно. Перерезаются мочеточники, семявыводящие протоки, фиксируют простату у мужчин.
Далее иссекается орган, осматривается, отправляется для дальнейшего исследования. В брюшную полость вводится временный резервуар для сбора урины. Затем накладываются швы, стерильная повязка. Общая продолжительность операции составляет 6-8 часов.
Удаление мочевого пузыря является сложным хирургическим вмешательством. Около 30% пациентов испытывают различные осложнения. Они могут возникать непосредственно во время выполнения манипуляции или быть отдалёнными по времени. При проведении операции наиболее 
распространёнными являются:
- аллергическая реакция на анестезию;
- большая кровопотеря;
- нарушение функции сердечно-сосудистой системы;
- повреждение кишечника, крупных сосудов, нервных окончаний.
Могут возникнуть негативные проявления через несколько часов или дней после вмешательства. Встречается задержка мочеиспускания или непроизвольное отделение урины, нагноительные процессы как следствие попадания патогенных микроорганизмов. У пациента возрастает риск развития острого пиелонефрита, мочекаменной болезни, образования тромбов.
Операция по удалению мочевого пузыря сложная, пациент требует длительного восстановления. Сколько оно продлится, будет зависеть от многих факторов. После вмешательства его переводят в отделение интенсивной терапии, назначают оксигенацию увлажнённым кислородом. Через нос в желудок вставляют зонд для выведения содержимого. В первые дни питание производится с помощью внутривенных вливаний, не дают также пить.
Обязательно назначение по графику обезболивающих препаратов, наиболее эффективным это можно осуществить с помощью специальной помпы, которая делает поступление медикамента дозированным. С первого дня после вмешательства проводится профилактика застойных явлений в лёгких посредством дыхательных упражнений.
Важно не допустить и тромбообразование в конечностях. Это достигается с помощью различных методик. Ещё во время операции больному устанавливаются специальные дренажи, способствующие устранению излишков жидкости из брюшной полости. Их обязательно обрабатывают ежедневно, также проводят перевязки. Трубки извлекают накануне выписки из больницы.
Прогноз жизни после оперативного лечения
Дальнейшие жизненные перспективы при обнаружении опухоли в мочевом пузыре зависят от множества факторов. Одним из важных является соблюдение всех предписаний и рекомендаций лечащего врача.

Также следует учитывать следующее:
- стадия обнаружения патологии;
- разновидность опухоли;
- сопутствующие болезни;
- возраст, половая принадлежность;
- методы терапии;
- квалификация доктора.
Если пациент внимательно относится к своему здоровью, проходит профилактические обследования, заболевание будет выявлено на ранней стадии. Это позволит быстрее устранить опухоль, даёт более благоприятный жизненный прогноз, цена промедления может быть очень высокой.
Если опухоль поверхностная, степень её злокачественности низкая, то при своевременной терапии, соблюдении в будущем специальной диеты, здорового образа жизни прогноз оптимистичный. В первый год после лечения рецидивы наблюдаются у 15% пациентов, в последующие 5 лет – 30 процентов. Дальнейший риск прогрессирования патологии не превышает 1%.
При высокой агрессивности опухоли прогнозы менее благоприятные. В течение 12 месяцев после терапии 61 процент больных подвергаются повторной атаке заболевания, в следующую пятилетку эта цифра достигает 78. Если обнаруживаются метастазы, даже после цистэктомии, лучевого лечения, химиотерапии вероятность продолжительной жизни очень низкая.
Дальнейшие жизненные перспективы в большой степени зависят от стадии обнаружения заболевания. Если онкологию получилось выявить на первом этапе развития, обычно после удаления опухоли и проведения лучевой или химиотерапии пациенты восстанавливаются полностью. При соблюдении всех рекомендаций, регулярных профилактических мониторингах более 95% людей живут дальше нормальной жизнью. Удаление органа в этом случае не проводится.
На следующем этапе развития патологии также цистэктомия назначается редко. Обычно проводят трансуретральную резекцию с дальнейшим консервативным лечением. В этом случае 5 и более лет переступают 70% больных.

На третьей стадии лечение рака проходит значительно сложнее. Мочевой пузырь важно удалять вместе с близлежащими тканями и лимфоузлами. При правильно подобранной терапии 5 и больше лет способны прожить приблизительно половина пациентов. Следует учитывать, что в этом случае очень высок риск рецидивирующего течения. Важным является наблюдение за состоянием здоровья, регулярные обследования.
Заболевание раком мочевого пузыря у женщин встречается в несколько раз реже, чем у представителей сильного пола. При этом выживаемость у прекрасной половины ниже в любом возрасте.
Самый высокий процент приходится на промежуток от 50 до 70 лет, у молодых и пожилых летальный исход более вероятен. У мужчин выживаемость постепенно снижается к старости.
Как продолжить жизнь после удаления мочевого пузыря: памятка пациентам
Период восстановления после эктомии мочевого пузыря длится до 12 месяцев. Больному назначается специальная диета. Она должна быть с большим содержанием витаминов. Хорошо употреблять овощи, некислые фрукты, ягоды.
Ограничивают употребление клетчатки, количество выпиваемой воды не должно превышать 1 литра. Физическая активность обязана присутствовать, но в умеренном, рекомендованном врачом объёме. Не показаны сексуальные нагрузки. Постепенно происходит привыкание к своему новому состоянию, пациент учится опорожнять свой новый орган или адаптируется к мочеприёмнику.
Заключение
Операция по удалению мочевого пузыря при раковой опухоли проводится по жизненным показаниям. Являясь сложной как в медицинском, так и в психологическом плане, она служит единственной возможностью сохранить жизнь пациенту.
При своевременном лечении, соблюдении в дальнейшем диеты пациент постепенно привыкает к своему состоянию, переступает психологический барьер, возвращается к активному времяпрепровождению. Если человек с оптимизмом смотрит в будущее, он может благополучно жить ещё не один десяток лет.
13 марта 2020 г. 9:07

Опубликован первый отчет о раковых пациентах с коронавирусом
Пациенты с раком имеют подавленную иммунную систему и более восприимчивы к инфекциям.
12 марта 2020 г. 8:26

Новое исследование раскрывает механизм формирования структуры ДНК
Исследователи представили структуру и механизм белков, которые экспрессируются при различных формах рака и связаны с плохим прогнозом пациента.
9 марта 2020 г. 12:07

Тетродотоксин, содержащийся в рыбе фугу, может использоваться для облегчения боли при раке
В низких дозах тетродотоксин заменяет опиоиды для облегчения боли, связанной с раком.
5 марта 2020 г. 14:24

Новая техника визуализации раскрывает 3D силы клеточных кластеров
Новый метод картирования сил, которые кластеры клеток оказывают на микроокружение, может помочь в изучении развития тканей и метастазирования рака.
После удаления мочевого пузыря пациента переводят в палату интенсивной терапии, где он приходит в себя, и его состояние нормализуется.
Послеоперационный период при цистэктомии (уход за больным)
Боль или дискомфорт врачи устраняют с помощью лекарств. Для многих больных применяют эпидуральную анестезию, другим – дают лекарства по мере необходимости. В некоторых случаях пациент более продолжительное время находится в отделении интенсивной терапии.
К больному после цитэктомии подключают мониторы, дренажи. Примерный список:
- Кислород. Подача кислорода длится 1-2 дня, зависит от состояния человека. Медсестра проверяет уровень кислорода и жизненно важные показатели каждые 4 часа.
- Назогастральный зонд. Его помещают во время операции через нос в желудок. С помощью зонда сливают содержимое желудка для излечения и восстановления кишечника. Зонд находится внутри 5-7 дней. Иногда наблюдается боль в горле и сухость во рту. В это время пациент ничего не есть и не пьет. Зонд удаляют, когда кишечник восстанавливает работу.
- Центральный венозный катетер. Внутривенное вливание питает организм в этот период. Жидкость поступает в крупную вену, часто в области шеи-груди через катетер. Его размещают во время операции и применяют для капельницы, введения лекарств, переливания крови, взятия проб крови.
- Контролируемая пациентом анальгезия. Небольшой насос (помпу) с запасом обезболивающего препарата, который назначил врач, прикрепляют к капельнице. Помпу настраивают так, чтобы пациент при ощущении боли мог нажимать кнопку. Для быстрого снятия симптома небольшое количество лекарства поступает в кровоток.
- Последовательные компрессионные устройства. Рукав размещают вокруг каждой ноги. Он соединен с насосом, который прокачивает воздух через разные части рукава, создавая давление вокруг икр. Давление ускоряет движение крови по сосудам, предотвращая образование тромбов. Эти устройства надевают ночью, в течение дня, исключая случаи, когда больной покидает кровать и начинает ходить.
- Стимулирующий спирометр – устройство для сохранения здоровья легких после операции. Медсестра обучает, как его использовать. В итоге снижается риск инфекции легких и/или затрудненное дыхание.
- Дренирующее устройство Hemovacs ускоряет заживление раны, удаляя избыточную жидкость. Дренажную трубку помещают во время цистэктомии, закрепляют с помощью стежков. В основном применяют две трубки, которые удаляют перед выпиской.
Обильное питье будет возможно, когда восстановится работа кишечника. Ранее возвращение к приему пищи и жидкости может привести к тошноте и рвоте. Испражнение кишечника будет возможно через несколько дней, когда работа органа восстановится.
Важно начать сидеть и ходить уже на следующий день после операции. Это предотвращает серьезные осложнения – развитие пневмонии и образование тромбов в ногах. Медсестры и физиотерапевты помогают пациентам.
Перед выпиской больным назначают анальгетики и препараты для профилактики запоров – побочный эффект обезболивающих средств. Некоторым пациентам предписывают антибиотики.
Через пять дней после хирургии приходят результаты гистологии, пациент почти всегда находится в это время в больнице. На базе полученных итогов обсуждаются варианты дальнейшего лечения.
Спустя 2-3 недели после выписки больной посещает клинику для послеоперационной проверки. Даже после хирургического вмешательства требуется наблюдение на постоянной основе, чтобы удостовериться, что болезнь не вернулась.
Однако если возникают следующие симптомы, нужно неотложно обратиться к врачу:
- Возникла боль или припухлость в ногах, внезапная боль в груди или одышка.
- В месте разреза появилось покраснение, болезненность, ощущение жара.
- Лихорадка.
- Сильная тошнота или рвота.
Исследования показали, что применение некоторых трав может вызывать осложнения у людей после хирургического вмешательства. Важно обратить внимание на следующие виды растений:
- Хвойник.
- Эхинацея.
- Пиретрум девичий.
- Чеснок.
- Имбирь.
- Женьшень.
- Голднесил.
- Гинкго билоба.
- Кава-кава.
- Лакрица.
- Зверобой.
- Валериана.
- Витамин Е.
- Со Пальметто.
Травы могут оказать следующие действия:
- изменить или удлинить эффекты лекарственных средств, применяемых при анестезии;
- повлиять на кровотечение или свертывание;
- оказать воздействие на кровяное давление или взаимодействовать с лекарствами, используемыми во время операции.
Во многих случаях прием фитопрепаратов лучше прекратить за 2-3 недели до хирургии.
Это серьезная операция. Из перечисленных ниже осложнений у пациента может не наблюдаться ни единой проблемы. Следует знать, что во всем мире при выполнении радикальной цистэктомии существует 60% вероятность, что возникнет одно из указанных ниже последствий. Врачи клиники Ассута прилагают все усилия, чтобы снизить риск осложнений.
Общие последствия удаления мочевого пузыря у мужчин и женщин:
- Толстый кишечник будет очень медленно возвращаться к нормальному состоянию после хирургии, что потребует временного введения назогастрального зонда. Иногда это продолжается несколько месяцев.
- Потеря эректильной функции у мужчин. Часто в ходе цистэктомии удаляют нервы, которые необходимы для эрекции.
- Сухая эякуляция у мужчин, которая не означает утрату оргазма.
- Уменьшение размеров влагалища у женщин, что затруднит половой акт. Снизит вероятность достижения оргазма.
- Рак могут не вылечить с помощью удаления только мочевого пузыря.
- Развитие инфекции в кишечнике или ране.
- Потеря крови.
Редкие осложнения после удаления мочевого пузыря при раке:
- Проблемы с анестезией, легкими и сердцем, что потребует пребывания в интенсивной терапии (инфекции дыхательных путей, сердечный приступ, инсульт).
- Тромбы в ногах или легких.
- Снижение функции печени со временем.
- Диарея.
- Сужение мочеточника на месте соединения с кишечником.
- Рецидив рака в сохраненной уретре.
- Повышенное содержание кислоты в крови, что потребует лечения.
- Дефицит витаминов.
Очень редкие последствия операции по удалению мочевого пузыря:
- Необходимость проведения еще одного хирургического вмешательства.
- Утечка мочи.
- Повреждение кишечника, крупных кровеносных сосудов и нервов.
- Травма кишечника, требующая создания обходного пути.
Важно оставаться физически активным даже во время восстановления. Ежедневные прогулки ускорят выздоровление, уменьшат депрессию, повысят мышечный тонус. Примерно шесть недель нужно для полного заживления оперируемой области. В этот период противопоказаны тяжелые и напряженные упражнения, чрезмерное хождение по лестнице. Можно будет водить машину спустя 3-4 недели после цистэктомии, если пациент себя хорошо чувствует и не принимает без рецепта какие-либо обезболивающие препараты.
Конкретные рекомендации врачи дают во время выписки. Большинство пациентов вернутся к обычному рациону. Но специалисты советуют есть маленькими и частыми порциями и употреблять много жидкости.
В клинике больному дадут инструкции по уходу за катетерами и стентами. Если создается стома, медсестра проведет инструктаж и обучение.
Радикальная цистэктомия и реконструктивная операция – серьезное испытание. В клинике доступна поддержка, чтобы помочь человеку справиться с ситуацией, ее влиянием на жизнь. Психолог – часть команды врачей, работающей с пациентом.
Эти вопросы полезны при беседе со специалистом о заболевании – раке мочевого пузыря и радикальной цистэктомии:
- После операции будет продолжено лечение?
- Каковы риски хирургии?
- Есть ли побочные эффекты оперативного вмешательства?
Рекомендации для общения с врачом
Эти советы помогут следить за информацией, которая обсуждается в ходе визитов:
- Нужно составить список вопросов, которые пациент хочет задать специалисту.
- Можно пригласить друга или члена семьи, который будет сопровождать больного и оказывать моральную поддержку.
- Пациенту или сопровождающему стоит делать заметки во время визита к врачу.
Передовые операции при раке мочевого пузыря в Ассуте
Операции при раке мочевого пузыря в Ассуте при поверхностном раке и инвазивном (3 и 4 стадии болезни). ТУР: характеристика, подготовка к ней, возможные риски и осложнения. Цистэктомия лапароскопическая и традиционная. Методики восстановления мочевого пузыря. После операции при раке мочевого пузыря: выздоровление и выписка.
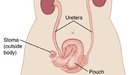
Восстановление мочевого пузыря после удаления
Восстановление мочевого пузыря после удаления – варианты реконструкции органа – создание ортотопического пузыря, континентное отведение мочи, илеальный кондуит.

Трансуретральная резекция мочевого пузыря. После ТУР мочевого пузыря
ТУР мочевого пузыря в Израиле: основные показания, характеристика операции, предоперационная диагностика и ход трансуретральной резекции, возможные осложнения и период восстановления.
ЗАЯВКА НА ЛЕЧЕНИЕ
Отправляя форму Вы соглашаетесь с политикой конфиденциальности
Читайте также:


