После операции рака прямой кишки какие могут быть рецидивы
Рецидив рака прямой кишки - это вызов мастерству хирурга. Нигилистический подход при рецидивах неприемлем, поскольку всегда есть шанс удалить опухоль или, по крайней мере, добиться лучшего местного паллиативного результата. Местный рецидив рака - итог неудачного первичного лечения рака прямой кишки, поэтому наилучший подход к лечению рецидивов - постараться их избежать.
Первичному локальному контролю опухоли способствует несколько факторов:
• Первичная профилактика.
• Факторы, связанные с опухолью: стадия, локализация первичной опухоли и/или метастазов в лимфоузлах, патоморфологические и молекулярные особенности.
• Факторы, связанные с лечением: хирургическая техника, нео-/адъювантная химиолучевая терапия.
• Вторичная профилактика: наблюдение и обследование => выявление местного или отдаленного рецидива, метахронных опухолей.
Естественное течение местнораспространенного нерезектабельного рака прямой кишки связано с короткой медианой выживаемости (7-8 месяцев без лечения), наличием тяжелых инвалидизирующих местных осложнений.
Рецидив рака прямой кишки остается ограниченным полостью таза приблизительно в 25-50% случаев, что оправдывает активный хирургический подход. Даже при наличии отдаленных метастазов, агрессивный местный подход позволяет достичь быстрого и наилучшего паллиативного эффекта, но другие варианты лечения должны быть также приняты во внимание.
а) Эпидемиология. Частота местных рецидивов без химиолучевой терапии должна составлять 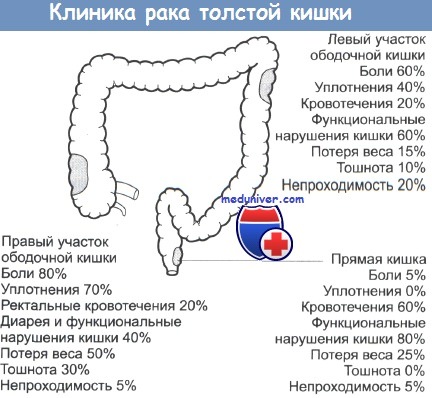
в) Дифференциальный диагноз:
• Рубцы в полости таза.
• Воспалительный процесс (несостоятельность, хронический свищ, абсцесс, организовавшаяся гематома и т.д.).
• Другие опухоли (например, новообразования предстательной железы, женских половых органов).
г) Патоморфология. Должна соответствовать первичной опухоли.
д) Обследование при местном рецидиве рака прямой кишки
Необходимый минимальный стандарт:
• Анамнез заболевания и данные наблюдения, предшествующая операция, текущие симптомы (ректальные, тазовые, мочеполовые), общее состояние больного.
• Клиническое обследование: общий вид, исследование живота (опухоли, увеличение органов и т.д.), пальцевое исследование прямой кишки (пальпация анастомоза, пальпация опухоли, вовлечение тазового дна и анального сфинктера, вовлечение предстательной железы).
• Колоноскопия: признаки внутрипросветного рецидива или метахронного первичного колоректального рака.
• Инструментальная визуализация:
- ЭРУЗИ (для низких опухолей).
- КТ/МРТ органов брюшной полости/малого таза: прорастание в соседние органы?
- ПЭТ или ПЭТ-КТ: очаги активности в полости таза, отдаленные метастазы?
• Верификация диагноза: биопсия (при эндоскопии, с КТ или УЗ навигацией) или изменения, соотносимые исключительно с рецидивом, выявленные с течением времени при инструментальной визуализации и анализах крови.
Дополнительные исследования (необязательные):
• Рентгеноконтрастные исследования для оценки длины оставшейся части толстой кишки.
• Консультация уролога/гинеколога: если вероятная инвазия опухоли не может быть установлена.
• Общая оценка операбельности.
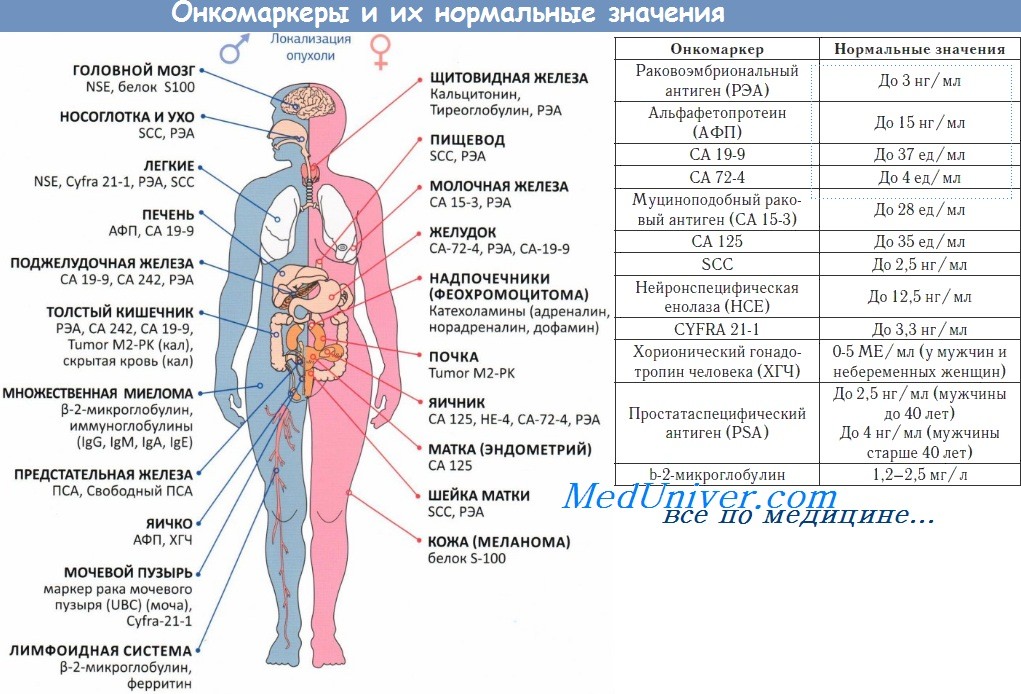
е) Классификация. Локализация рецидива:
• Центральный тазовый.
• На латеральной стенке таза.
• Пресакральный.
ж) Лечение без операции рецидива рака прямой кишки:
• Химиотерапия показана всем больным, которые могут ее перенести (за исключением случаев раннего послеоперационного периода).
• Лучевая терапия:
- Опухоли ранее не облучавшиеся: лечение первой линии, возможно с последующей резекцией.
- Ранее облученные опухоли: обсуждение возможного применения интраопе-рационной лучевой терапии (ИОЛТ), высокодозной брахитерапии, ЛТМИ (лучевая терапия с модулируемой интенсивностью).
• Лучшее паллиативное лечение при нерезектабельном рецидиве или в неоперабельных случаях.
з) Операция при рецидиве рака прямой кишки
• Для активной тактики:
- Резектабельные местные рецидивы без признаков генерализации.
- Резектабельные местные рецидивы с выраженной симптоматикой и с признаками генерализации.
• Для паллиативной операции: нерезектабельные рецидивы с выраженной симптоматикой.
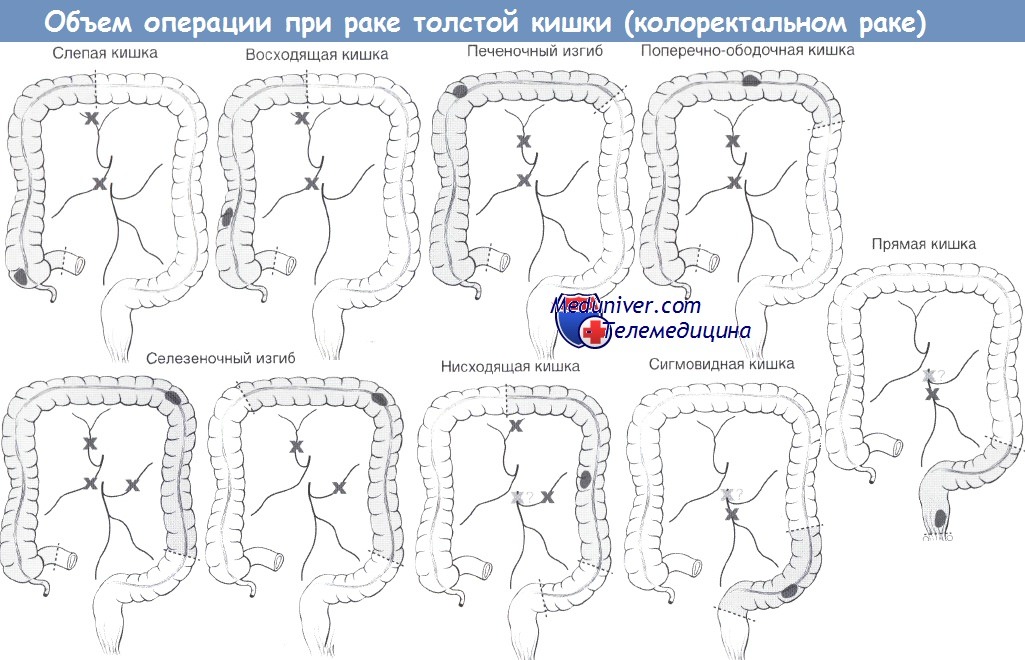
Хирургический подход:
• Ререзекция в задних отделах таза: повторная НПР с колоанальным анастомозом, БПЭ (интраоперационное стентирование мочеточников!), возможно закрытие дефекта мышечно-кожным лоскутом.
• Ререзекция в задних отделах таза (см. выше) с переходом на средние/передние отделы таза:
- Мужчины: эвисцерация таза с/без восстановления непрерывности мочевых путей/кишечника.
- Женщины: вагинэктомия/гистерэктомия или эвисцерация таза с/без восстановления непрерывности мочевых путей/кишечника.
Примечание: непрерывность кишечника не восстанавливают, если:
1) комплекс анального сфинктера/мышц тазового дна вовлечен в опухоль и должен быть удален;
2) проксимальная часть толстой кишки не достигает тазового дна;
3) имеются данные за недержание кала до операции или
4) сфинктеры подвергались резекции при предыдущем оперативном вмешательстве.
• Расширенная резекция с резекцией дистальной части крестца и т.д. (большое число осложнений!).
• Паллиативные оперативные вмешательства: формирование колостомы/уро-стомы, стентирование.
и) Результаты лечения рецидива рака прямой кишки:
• Ожидаемая отдаленная выживаемость: 30-35%.
• Контроль симптомов: если не считать первые 3 месяца, хирургическое лечение обеспечивает лучшее облегчение симптомов заболевания по сравнению с нехирургическими методами.
к) Наблюдение и дальнейшее лечение:
• Онкологическое наблюдение с регулярными повторными обследованиями с помощью методов лучевой диагностики.
• Продолжение химиотерапии.
С каждым годом в мире всё больше людей заболевает раком кишечника. Нередко после оперативного лечения, которое является радикальным, наблюдаются рецидивы опухолевого роста (у каждого 10 пациента). Возобновление злокачественного процесса связано со многими факторами, и врачи не всегда могут спрогнозировать данную ситуацию.
- Что такое рецидив рака?
- Причины развития рецидива рака кишечника
- Симптомы
- Виды рецидива
- Диагностика
- Лечение рецидива рака кишечника
- Прогноз
- Профилактика рецидива рака
Что такое рецидив рака?
Рецидивом называют возвращение болезни после радикального лечения и исчезновения её клинических проявлений. При раке толстого кишечника повторный очаг может возникнуть непосредственно в послеоперационной зоне (область анастомоза, прилежащие участки кишки), регионарных лимфатических узлах, отдалённых тканях и органах. Нередко местный рецидив сочетается с метастазами.
Причины развития рецидива рака кишечника
После операции рецидивы рака толстого кишечника чаще возникают у следующих категорий пациентов:
- перенёсших технически сложное хирургическое вмешательство, когда не произошло удаления новообразования в полном объёме, либо были нарушены стандарты отступа от края резекции;
- пациентов, у которых возникли осложнения во время операции или в раннем послеоперационном периоде — перфорация стенки кишки, нагноение, кровотечение и т. д.;
- при низкой дифференцировке и высокой агрессивности рака;
- пациентов молодого возраста;
- пациентов с отягощённым семейным онкоанамнезом (были случаи злокачественных новообразований пищеварительной системы у кровных родственников);
- пациентов, страдающих ожирением;
- при наличии иммунодефицита или другой серьёзной сопутствующей патологии.
Чаще бывают рецидивы при злокачественных опухолях сигмовидной и слепой кишки. Чтобы минимизировать риск возвращения болезни, проводят послеоперационную химиотерапию. Её современные схемы, по мнению многих врачей, снижают риск рецидивирования на 40%.

Симптомы
Как правило, клиническая картина рецидива будет повторять симптомы рака. Конкретное проявление болезни во многом будет зависеть от расположения самой опухоли и локализации метастазов (если они имеются). Часто ведущим признаком возврата колоректального рака будет боль в области анастомоза. При рецидиве в прямой кишке болезненные ощущения могут отдавать в нижнюю часть живота, промежность, наружные половые органы, нижние конечности и поясничный отдел позвоночника.
Кроме того, к характерным симптомам рака относятся:
- ощущение неполного опорожнения кишечника после акта дефекации;
- наличие в кале примесей крови и слизи (иногда гноя);
- нестабильность стула (запоры, диарея);
- повышенное газообразование в просвете кишечника;
- чувство дискомфорта в проекции анастомоза;
- видимая деформация живота и пальпируемая опухоль;
- астенический синдром.
Нередко при рецидивирующем раке толстого кишечника формируются свищевые ходы. При прорастании в мочевой пузырь, во время мочеиспускания будут выделяться воздух и кровь. Влагалищно-кишечные свищи проявляются болью в промежности, отхождением газов и каловых масс через влагалище.
При перитонеальном рецидиве или наличии метастатической опухоли, в печени часто развивается асцит. Могут появиться болезненные ощущения в правом подреберье и желтушность кожных покровов. Множественные метастазы рака в лёгких проявляются одышкой и кровохарканьем. При поражении головного мозга больного беспокоят головокружения, головные боли и неврологическая симптоматика.
Виды рецидива
После удаления опухоли не исключён риск возникновения:
- ранних рецидивов (менее 2 лет);
- промежуточных рецидивов (от 2 до 5 лет);
- отдалённых рецидивов (позднее пяти лет).
Чаще болезнь возвращается в первые два года (порядка 65% случаев). По месту возникновения рецидивирующего рака различают опухоли следующих локализаций:
- зоны межкишечного соединения;
- брыжейки;
- брюшины;
- забрюшинного пространства.
По данным зарубежных авторов, у пациентов с I стадией процесса рецидивы возникают от 0 до 13%, со II стадией — от 11 до 60%, с III стадией — от 32 до 88%.
Диагностика
Выявлять рецидив онколог начинает в момент опроса и осмотра пациента. В качестве скрининга используется анализ кала на наличие крови. При возникновении рака прямой кишки диагноз может быть подтвержден при помощи ректального исследования. При подозрении на рецидив вышележащих отделов кишечника используют эндоскопический метод диагностики — ректороманоскопию или колоноскопию.
В процессе исследования врач может визуально оценить наличие очага (очагов), его размеры, распространённость и характер роста. Обязательно берётся материал для гистологического подтверждения рецидива.
Для поиска отдалённых метастазов назначаются УЗИ или КТ органов брюшной полости, рентгенография позвоночника, КТ лёгких, МРТ головного мозга и другие методы. Для подтверждения наличия рака в лимфоузлах выполняют сонографию.
Лечение рецидива рака кишечника
Если диагностирован рецидив, врачебная тактика при онкологической патологии определяется количеством очагов и их локализацией. Операбельные местные опухоли подлежат повторному хирургическому удалению. При невозможности выполнить операцию и выраженном распространении рака методом выбора является химиолечение. Если злокачественный процесс ограничен областью малого таза, применяют лучевую терапию.

Нередко при рецидиве выполняются паллиативные хирургические вмешательства. При непроходимости кишечника выводят колостому. Межкишечные абсцессы вскрывают и дренируют. При единичных метастазах рака в печень и лёгкие иногда выполняют их радикальное иссечение. Чаще онкологи применяют комбинированное лечение рецидива.
Прогноз
Рецидив значительно ухудшает прогноз при колоректальном раке. Благоприятный исход бывает у 30-35% пациентов, при условии оказания квалифицированной помощи. Наиболее плохим прогностическим фактором является выявление метастазов в отдалённых органах. Поэтому так важно после операции по поводу рака строго выполнять предписания онколога и своевременно проходить контрольные обследования для исключения рецидивов.
Профилактика рецидива рака
Для снижения частоты рецидивов злокачественной патологии кишечника врачи рекомендуют придерживаться следующих правил:
- вести активный здоровый образ жизни;
- исключить вредные привычки, стрессы, канцерогенные факторы;
- ограничить употребление алкогольных напитков;
- придерживаться рационального, сбалансированного питания, с преобладанием растительной пищи;
- контролировать свой вес.
После радикального лечения рака заниматься профилактикой рецидивов нужно постоянно, регулярно посещая своего онколога для контроля и соблюдая все его рекомендации. В таком случае вероятность благоприятного исхода будет максимальной.
Рецидив рака толстого кишечника – повторное возникновение злокачественной опухоли через некоторое время после завершения радикального лечения. Проявляется болями, запорами, поносами, ощущением неполного опорожнения кишечника, примесями крови и слизи в каловых массах. Отмечаются слабость, апатия, снижение массы тела и потеря аппетита. При распространении процесса на мочевой пузырь появляются нарушения мочеиспускания и кровь в моче. При поражении печени и брюшины развивается асцит. Диагноз выставляется с учетом анамнеза, жалоб, результатов осмотра, данных ирригоскопии, колоноскопии, биопсии и других исследований. Лечение – операция, химиотерапия, лучевая терапия.
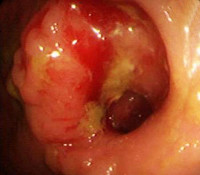
- Классификация и причины рецидива рака толстого кишечника
- Симптомы рецидива рака толстого кишечника
- Диагностика рецидива рака толстого кишечника
- Лечение и прогноз рецидива рака толстого кишечника
- Цены на лечение
Общие сведения
Рецидив рака толстого кишечника – повторный онкологический процесс, возникающий неподалеку от удаленного участка кишки, в области лимфатических узлов или в отдаленных органах. По данным зарубежных исследователей, вероятность рецидивирования после радикального хирургического удаления опухоли в среднем составляет 20-30%. При этом у больных с I стадией риск развития рецидива рака толстого кишечника колеблется от 0 до 13%, у пациентов со II стадией – от 11 до 61%, у больных с III стадией – от 32 до 88%. Новообразование может возникнуть через несколько месяцев или лет после резекции кишечника, наибольшее количество рецидивов приходится на первые 2 года после операции. Исследователи также отмечают, что послеоперационная химиотерапия позволяет существенно уменьшить вероятность рецидивирования. Лечение осуществляют специалисты в области онкологии и гастроэнтерологии.

Классификация и причины рецидива рака толстого кишечника
Выделяют локорегиональные и отдаленные рецидивы. Локорегиональным считается поражение области анастомоза и прилегающих зон, брыжейки кишки с лимфатическими узлами, брюшины, клетчатки и близлежащих органов. Различают четыре типа локорегиональных рецидивов рака толстого кишечника:
- Опухоль в зоне межкишечного соустья
- Злокачественное поражение брыжейки
- Перитонеальный рецидив
- Забрюшинный рецидив
При локорегиональных рецидивах чаще всего поражается область межкишечного анастомоза, реже всего – забрюшинная клетчатка. При отдаленных рецидивах (метастатическом раке) обычно страдает печень, реже – легкие, кости и головной мозг.
Причиной развития рецидива рака толстого кишечника становятся одиночные раковые клетки, оставшиеся после оперативного вмешательства и консервативной терапии. Вероятность возникновения рецидивной опухоли зависит от вида и распространенности первичного новообразования. Недифференцированный рак рецидивирует чаще высокодифференцированного, новообразования с метастазами в регионарных лимфоузлах – чаще локальных опухолей. Химиотерапия в послеоперационном периоде позволяет на 40% снизить риск развития рецидива.
Симптомы рецидива рака толстого кишечника
Большинство пациентов обращаются к онкологу с жалобами на боли в области межкишечного анастомоза. При рецидивной опухоли в области прямой кишки боли иррадиируют в нижнюю часть живота, область промежности, поясницу, половые органы и нижние конечности. В числе других симптомов отмечаются кровь и слизь в кале, запоры, поносы, метеоризм и ощущение неполного опорожнения кишечника после акта дефекации. При пальпации иногда определяется опухолевидное образование. При крупных узлах возможна видимая деформация живота.
Рецидив рака толстого кишечника часто осложняется формированием свищей. При прорастании мочевого пузыря возникают расстройства мочеиспускания. Во время мочеиспускания возможно выделение воздуха или крови. Кал в моче появляется редко. При образовании влагалищно-кишечного свища появляются боли в области промежности. Через влагалище могут отходить газы и каловые массы. Поражение лимфоузлов может протекать бессимптомно и выявляться при проведении инструментальных исследований. При крупных лимфогенных метастазах образуются конгломераты, возникают нарушения функции близлежащих органов, вовлеченных в патологический процесс.
Проявления отдаленных рецидивов рака толстого кишечника зависят от локализации метастазов. При метастатическом раке печени отмечается увеличение органа, возможна желтушность кожных покровов, характерно раннее развитие асцита. Одиночные метастазы в легких могут протекать бессимптомно и обнаруживаются при проведении рентгенографии. При множественном метастазировании в легкие наблюдаются одышка, кашель и кровохарканье. При метастазах в кости возникают боли в области поражения.
При рецидивах рака толстого кишечника, сопровождающихся метастатическими опухолями мозга, отмечаются головокружения, головные боли и неврологические нарушения. Поражение брюшины проявляется асцитом. У всех пациентов выявляются общие признаки злокачественного процесса: слабость, вялость, апатия, снижение трудоспособности, депрессии и субдепрессивные расстройства, исхудание, потеря аппетита, анемия и незначительное повышение температуры тела. При нагноении опухоли и образовании абсцессов может наблюдаться выраженная гипертермия.
Диагностика рецидива рака толстого кишечника
Диагноз выставляется с учетом анамнеза, клинической симптоматики и результатов дополнительных исследований. В качестве скринингового метода обследования используется анализ на кровь в кале. Ректальное исследование позволяет выявлять рецидивы рака толстого кишечника с поражением прямой кишки, в остальных случаях исследование неинформативно. При проведении ирригоскопии определяется асимметричное сужение с нечеткими неровными очертаниями в области межкишечного анастомоза. Информативность методики относительно невысока, поскольку рецидив рака толстого кишечника бывает трудно отличить от возможного рубцового сужения в зоне анастомоза.
Более точные данные можно получить при проведении эндоскопического исследования. При поражении нижних участков кишечника (20-25 см от анального отверстия) используют ректороманоскопию. При раке вышележащих отделов проводят колоноскопию. Во время исследования врач имеет возможность получить визуальную информацию о зоне поражения, оценить размер, распространенность и тип роста рецидива рака толстого кишечника. Кроме того, в процессе эндоскопии специалист берет образец ткани для последующего гистологического исследования.
Для выявления метастазов в лимфатических узлах проводят УЗИ брюшной полости, КТ и МРТ брюшной полости. Для обнаружения метастазов в печени назначают МРТ печени. При подозрении на метастатическое поражение головного мозга осуществляют КТ и МРТ головного мозга, при поражении костей – сцинтиграфию и рентгенографию, при метастазировании в легкие – рентгенографию грудной клетки, при вовлечении брюшины – УЗИ и МРТ брюшной полости и т. д.
Лечение и прогноз рецидива рака толстого кишечника
Тактика лечения определяется локализацией и распространенностью опухоли. При операбельных местных новообразованиях осуществляют повторные хирургические вмешательства. Значительная часть рецидивов рака толстого кишечника выявляется на поздних стадиях, когда радикальное лечение становится невозможным. В подобных случаях проводят паллиативную химиотерапию (5-фторурацил в сочетании с фолиевой кислотой). При нарушении проходимости кишечника накладывают колостому. При образовании межкишечных абсцессов выполняют вскрытие и дренирование. Если распространение опухоли ограничивается областью таза, назначают лучевую терапию. При одиночных метастазах в легком или печени возможно радикальное иссечение новообразования (при удовлетворительном соматическом состоянии пациента и отсутствии метастазов в других органах).
Благоприятный исход наблюдается всего у 30-35% больных с рецидивами рака толстого кишечника. Самым надежным способом увеличения шансов на выздоровление является раннее выявление опухоли. После радикального удаления новообразования всем пациентам необходимо в течение 2 лет проходить осмотр и сдавать анализ крови на онкомаркеры через каждые 3-6 месяцев, в течение последующих 5 лет – раз в полгода. При отсутствии подозрительных симптомов колоноскопию проводят через год и через три года после оперативного лечения. В сомнительных случаях процедуру назначают с учетом показаний. КТ брюшной полости и КТ или рентгенографию грудной клетки в течение 2 лет после операции осуществляют ежегодно.
За последние десятилетия, к сожалению, не отмечается существенного прогресса в улучшении результатов лечения рака прямой кишки. Это связано в основном с несвоевременным началом лечения.
Хирургическая операция позволяет существенно улучшить состояние больного только при низкодифференцированных опухолях I и II стадии. На практике у большинства пациентов (примерно в 65-70% случаев) болезнь обнаруживается не ранее III стадии, когда шанс на выздоровление резко снижается.
Средняя 5-летняя выживаемость при раке прямой кишки составляет 60%. Остается чрезвычайно острой проблема рецидивов, как локально-регионарных, так и отдаленных.
Причины появления рецидива
Рецидив рака прямой кишки может возникать из-за неадекватного лечения первичного рака, например, при неправильном иссечении опухоли во время хирургической операции. Однако чаще рецидив происходит из-за того, что из-за запущенности онкологического процесса в процессе операции оказывается невозможно удалить все раковые клетки.
Наибольшую опасность с точки зрения метастазирования и рецидивирования представляют высокодифференцированные раковые опухоли прямой кишки. Даже при небольших размерах такого новообразования не исключено присутствие отдаленных очагов метастазирования, которые могут некоторое время оставаться не обнаруженными. Наиболее вероятные места метастазирования при этом виде рака – регионарные, забрюшинные и тазовые лимфоузлы, печень, брюшина, легкие, головной мозг, позвоночник.
Симптомы рецидива рака прямой кишки
При рецидиве рака прямой кишки характерно прогрессирование любых симптомов, которые наблюдались у больного при первичном раке. Среди них:
- дискомфортные ощущения в области прямой кишки, ощущение неполного опорожнения кишечника, запоры,
- кровотечения при дефекации. Если больной страдает хроническими геморроидальными кровотечениями, их характер и интенсивность изменяются,
- кишечная непроходимость и сильные кровотечения (на поздних стадиях заболевания),
- снижение аппетита, слабость, субфебрильная температура, потеря веса.
При развитии отдаленных рецидивов могут наблюдаться признаки метастатического поражения, например, увеличение печени, увеличение надключичных лимфоузлов, скопление жидкости в брюшной полости (асцит) и др.
Такого рода симптомы должны стать поводом для немедленного обращения к специалисту. Для диагностики рецидива проводятся: пальцевое ректальное исследование, ректороманоскопия, фиброколоноскопия, ирригоскопия, исследование крови на онкомаркеры, биопсия. Для исследования метастатических очагов проводят УЗИ брюшной полости и таза, рентгеноскопию грудной клетки и пр.
Варианты лечения
При локальном рецидиве рака прямой кишки обычно назначается комплексное лечение, включающее лучевую терапию, хирургическое лечение, полихимиотерапию.
Повторные хирургические вмешательства при рецидивах чреваты частыми осложнениями. Объем и особенности хирургического вмешательства зависят от расстояния, на котором располагается опухоль от анального отверстия. Если есть необходимость полного удаления прямой кишки, делается колостома (отверстие в передней брюшной стенке для выведения кишки), через которую содержимое кишечника будет выводиться в калоприемник. Современные техники хирургического лечения внутрикишечных рецидивов ставят целью минимизацию послеоперационных осложнений без ущерба для радикализма операции.
Часто к моменту диагностики рецидива уже наблюдаются признаки метастатического поражения печени. Если метастазы сосредоточены в одной доле печени и отсутствуют внепеченочные метастазы, рекомендуется хирургическое удаление метастазов. Выживаемость больных после такой операции в течение 5 лет - около 6-25%.
В случае запущенного онкологического процесса, когда хирургическое лечение не эффективно, назначается симптоматическое лечение для уменьшения болей и облегчения других симптомов заболевания.
Профилактика рисков рецидивов
Регулярные профилактические обследования после лечения по поводу рака прямой кишки остаются основной мерой профилактики рецидивов этого заболевания. Ранняя диагностика рецидивов и своевременное начало лечения помогает увеличить резектабельность пациентов и улучшить показатели выживаемости.
Больным, перенесшим операцию по удалению рака прямой кишки, чрезвычайно важно также придерживаться правил здорового питания, в частности, следует отказаться от употребления фаст-фудов, чрезмерного употребления жирного мяса, животных жиров, жареной пищи, сладостей.
Где можно осуществить лечение рецидива рака прямой кишки?
На нашем сайте представлено много зарубежных медицинских учреждений, готовых на высоком уровне оказать качественную медицинскую помощь по лечению рецидива рака прямой кишки. Это могут быть, например, такие клиники, как:

Одним из главных направлений деятельности британской клиники Кромвель является лечение рака. Функционирующий при клинике Онкологический центр готов предложить пациентам самый широкий спектр услуг, используя в работе самое современное оборудование и применяя на практике новейшие технологии. Перейти на страницу >>

Центр радиохирургии в Крефельде обладает высоким авторитетом не только в Германии, но и во всем остальном медицинском мире. Центр является поистине уникальным радиохирургическим лечебным учреждением, так как сертификации качества подвергается весь процесс терапии онкологических заболеваний. Перейти на страницу >>

Функционирующее при немецкой клиники Klinikum Neuperlach отделение гематологии, онкологии и паллиативной помощи предлагает для своих пациентов весь комплекс услуг по диагностике и лечению различных видов злокачественных новообразований. Клиника имеет передовое диагностическое и лечебное оборудование. Перейти на страницу >>

Одним из важнейших направлений в работе южнокорейского Госпиталя Сеульского Национального Университета является лечение злокачественных новообразований. В Онкологическом центре Госпиталя можно пройти высокоточное обследование с помощью самого передового диагностического оборудования. Перейти на страницу >>

Немецкая клиника им. Роберта Янкера имеет в своем арсенале самые современные средства для успешной борьбы с онкологическими заболеваниями. Среди диагностического и лечебного оборудования клиники можно выделить, в частности, линейные ускорители Novalis и Varian Clinac DHX для проведения радиотерапии. Перейти на страницу >>
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
Читайте также:

