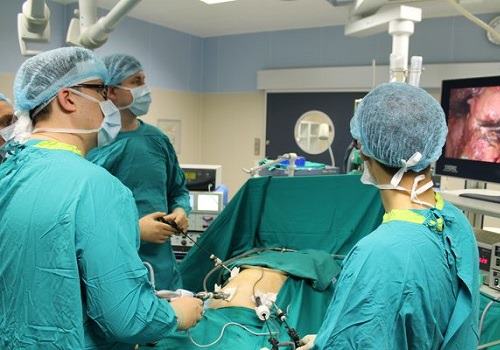
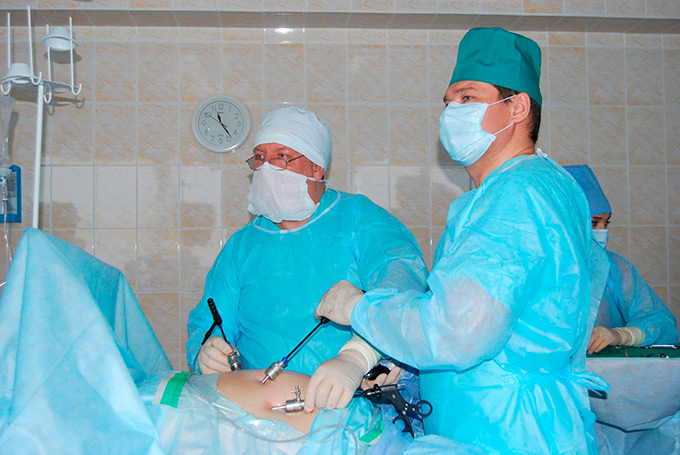
После операции по удалению опухоли головки поджелудочной железы
Операции при раке поджелудочной железы могут выполняться с целью радикального удаления опухоли, либо паллиативно, для уменьшения объема опухолевой ткани и/или устранения жизнеугрожающих осложнений.
- Боль при злокачественных опухолях ПЖ
- Виды оперативного вмешательства при злокачественных опухолях поджелудочной железы
- Восстановление
- Прогноз
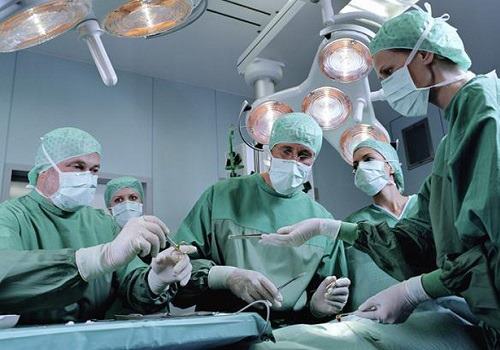
В большинстве случаев злокачественные опухоли поджелудочной железы диагностируются на поздних стадиях, поэтому радикальная операция возможна приблизительно у 15% пациентов. Стоит отметить, что такие операции - длительные, объемные, травматичные и сопряжены с высоким риском осложнений как в интраоперационном, так и послеоперационном периодах. Вместе с тем это единственный метод радикального лечения, который позволяет продлить жизнь пациента на несколько лет.
При выборе тактики лечения врачи опираются на критерии операбельности рака поджелудочной железы, разработанные NCCN, с помощью которых определяются резектабельные, нерезектабельные и пограничные опухоли.
Состояние резектабельности опухоли ПЖ:
- опухоль не затрагивает верхнюю брыжеечную артерию;
- чревный ствол и печеночная артерия интактны;
- верхняя брыжеечная вена и воротная вена проходимы.
Состояние пограничной операбельности опухоли:
- верхняя брыжеечная вена инфильтрирована опухолью менее, чем на половину своей окружности, либо имеется контакт опухолевых очагов со стенкой сосуда;
- инфильтрирован футляр печеночной артерии на небольшом протяжении. В этом случае оперирующий врач должен быть готов к резекции сосуда с последующим проведением пластики;
- возможно вовлечение в опухолевый процесс короткого сегмента верхней брыжеечной вены или воротной вены, при этом стенка сосуда выше и ниже места инфильтрации должна быть абсолютно неизмененной.
Признаки нерезектабельности опухоли:
- окружность верхней брыжеечной артерии инфильтрирована более чем наполовину;
- опухолевая инфильтрация чревного ствола, при которой нет возможностей выполнения реконструктивной пластики после удаления пораженного сегмента сосуда;
- полная окклюзия верхней брыжеечной вены и/или воротной вены.
Следует учитывать, что погранично-операбельные опухоли — это весьма условный термин. Раньше считалось, что вовлечение в процесс сосудистых образований является препятствием для оперативного лечения. Современные возможности хирургии позволяют удалить опухоль и восстановить целостность сосудистых коллекторов с использованием аллогенных трансплантатов. Возможность проведения таких операций зависит от навыков оперирующего хирурга и технической оснащенности клиники, поэтому пациентов с признаками пограничной резектабельности рекомендуется направлять в лечебные учреждения более высокого уровня для получения второго экспертного мнения и повторной оценки резектабельности.
Боль при злокачественных опухолях ПЖ
Боль при раке поджелудочной железы носит сильный, мучительный характер и локализуется в верхней части живота. Она может отдавать в позвоночник, грудину, сердце, лопатки и руки. В ряде случаев именно боль является первым признаком заболевания, в других ситуациях она присоединяется позже — при прогрессировании злокачественного процесса.
При установленном диагнозе для облегчения симптома пациент должен принимать анальгетики, в том числе наркотического ряда. Как правило, используется морфин. Предпочтение отдается препаратам для перорального применения. Но при развитии обструкции пищеварительного тракта или нарушении акта глотания возможно применение пластыря или инъекций.

Для пациентов, которые не переносят анальгетики или при снижении их эффективности можно применять блокаду солнечного сплетения (сеть нервных окончаний, располагающихся позади поджелудочной железы). Анальгезирующие препараты вводятся либо чрескожно под контролем КТ, либо под контролем эндоскопического УЗИ через стенку желудка. Эффект достигается у 50-90% больных и держится от 1 месяца до года.
Виды оперативного вмешательства при злокачественных опухолях поджелудочной железы
К радикальным операциям при раке поджелудочной железы относят:
- Гастропанкреатодуоденальная резекция — частичное удаление желудка, поджелудочной железы и двенадцатиперстной кишки с сохранением пилоруса или без него. Такие вмешательства применяются при локализации опухоли в головке ПЖ.
- Панкреатэктомия — полное удаление поджелудочной железы. Такие вмешательства используются при локализации опухоли в теле и хвосте железы. Для хирурга технически полное удаление железы несколько проще, чем частичное, но после таких вмешательств пациент должен будет пожизненно принимать гормональнозаместительную и ферментозаместительную терапию.
- Дистальная панкреатэктомия — производится резекция тела и хвоста поджелудочной железы, а также удаление селезенки. Такие операции выполняются крайне редко ввиду особенностей распространения опухолевого процесса.
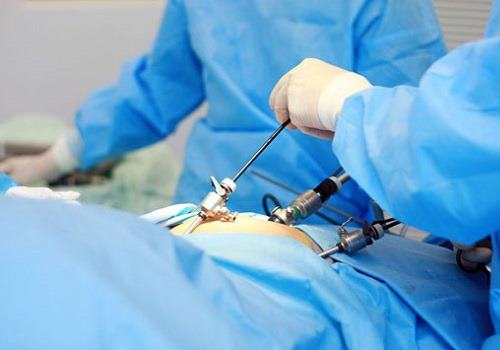
Радикальные операции могут выполняться как открытым лапаротомическим доступом, так и с помощью эндоскопического оборудования через несколько маленьких проколов. Но и в том и другом случае необходимо удаление лимфатических узлов в стандартном объеме.
Следует отметить, что решение о возможности проведения радикального вмешательства может приниматься непосредственно во время операции, после ревизии тканей, куда чаще всего распространяется опухоль. Не исключены случаи, когда при обнаружении признаков нерезектабельности врач прекращает первоначально запланированную операцию и приступает к паллиативным вмешательствам.
К паллиативным операциям относят:
- операции внутреннего желчеотведения — эндоскопическое стентирование желчных протоков, наложение билиодигестивных анастомозов и др.;
- операции, направленные на организацию наружного дренирования желчных путей — чрезкожное чреспеченочное дренирование.
Такие операции не избавляют пациента от опухоли, но устраняют или предотвращают развитие таких жизнеугрожающих состояний, как механическая желтуха или непроходимость органов ЖКТ. Дело в том, что опухоли поджелудочной железы могут врастать или сдавливать желчные протоки, приводя к застою желчи и, как следствие, к критическому повышению уровня билирубина. Если вовремя не купировать такое состояние, оно может привести к гибели пациента. После паллиативных операций продолжительность жизни пациентов в среднем составляет около 8 месяцев.
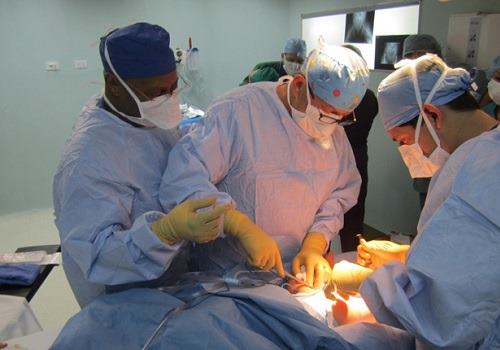
При раке, локализующемся в головке поджелудочной железы, проводят гастропанкреатодуоденальную резекцию. Во время операции удаляют 2/3 желудка, желчный пузырь, головку ПЖ, двенадцатиперстную кишку и лимфатические узлы. Только таким образом можно резецировать все поврежденные раком ткани и пути его метастазирования.
В ряде случаев желудок не трогают. Этот вариант хирургического вмешательства называется операцией по Лонгмире/Траверсо. При ней также возможно сохранение пилоруса — сфинктера привратника желудка. Такая техника позволяет предотвратить развитие ряда проблем с пищеварением. Заключительным этапом выполняют восстановление непрерывности пищеварительного тракта и выведение протоков пищеварительных желез в желудок или кишечник с помощью анастомозов.
Возможными проблемами после таких вмешательств могут быть:
- несостоятельность анастомозов из-за их разрушения едким соком поджелудочной железы;
- нехватка пищеварительных ферментов;
- резекция желудка может привести к миграции кишечных бактерий в вышележащие отделы ЖКТ и развитию инфекционных осложнений;
- развитие демпинг-синдрома — поступление в тонкий кишечник необработанной пищи. При этом возникают приступы учащенного сердцебиения, скачок артериального давления, диарея, снижение массы тела вплоть до кахексии. В тяжелых случаях приступы тахикардии могут длиться несколько часов.
Полное удаление поджелудочной железы производится при злокачественном поражении всех тканей органа в случаях, когда опухоль не выходит за его пределы. Во время операции удаляется вся железа, селезенка, часть желудка, желчный пузырь, и часть тонкой кишки.
После операции пациента ожидают глубокие нарушения в области углеводного обмена и пищеварения. Чтобы скорректировать эти состояния необходимо пожизненно принимать инсулин и пищеварительные ферменты.
Еще несколько десятков лет назад хирурги предпочитали не связываться с поджелудочной железой вообще, поскольку ее повреждение во время операции могло стать фатальным для больного. Сегодня, с развитием хирургических технологий и фармацевтики возможна жизнь даже после тотальной панкреатэктомии.
В целом последствия после онкологических операций на поджелудочной железе наблюдаются всегда, так как происходит полная или частичная утрата органа, ответственного как за углеводный обмен, так и за секрецию пищеварительных ферментов. Чем больший объем железистой ткани удален, тем сильнее будут выражены нарушения. Чтобы компенсировать эти последствия, необходимо придерживаться ряда правил:
- строгая диета;
- соблюдение режима питания;
- прием ферментозамещающих препаратов;
- коррекция углеводного обмена с помощью инъекций инсулина.
Первые несколько дней после операции пероральное питание невозможно, поэтому пациент должен получать поддерживающие растворы внутривенно. Затем все же следует отдавать предпочтение кормлению через рот.
Необходимо исключить ряд продуктов, например, свежий хлеб и выпечку, все виды приправ, острых блюд, копчености, маринады, шоколад, сладости, молочные продукты. Более подробные рекомендации даст лечащий врач с учетом особенностей конкретного клинического случая.
Во время каждого приема пищи необходимо принимать ферментные добавки. Это могут быть альфа-амилаза, фестал, креон, микразим и др. Они нормализуют переваривание пищи и устраняют чувство тяжести, тошноту и явления диспепсии.
При полном удалении поджелудочной железы для нормализации углеводного обмена необходима терапия синтетическим инсулином, аналогично тому, как это делают больные с сахарным диабетом. Подбор дозы и режим введения препарата определяется врачом-эндокринологом индивидуально для каждого пациента.
Восстановление
Операции при злокачественных опухолях поджелудочной железы обширны и травматичны, поэтому пациент будет нуждаться в уходе. В первые 2-3 дня он будет находиться в условиях реанимации. Если все в порядке, пациента переводят в профильное отделение.
Для того чтобы избежать таких осложнений как тромбозы, спайки и пневмонии, рекомендуется ранняя мобилизация, если нет противопоказаний. В первое время пациенту достаточно просто переворачиваться в постели и выполнять специальные упражнения и дыхательную гимнастику. Чтобы снизить нагрузку на область швов, их можно придерживать подушкой. После того как больной окрепнет, ему разрешается сидеть и вставать с постели для коротких прогулок. На этом этапе уже можно использовать послеоперационный бандаж. В среднем, сроки госпитализации варьируют в пределах 2-4 недель, в зависимости от способа проведения операции (лапароскопически и лапаротомически).
После резекции поджелудочной железы все пациенты теряют вес. Чтобы пищеварительная система приспособилась к новым условиям работы, необходимо 1,5–3 месяца. Весь этот период нужно строго следовать рекомендациям касательно диеты. При полном удалении железы этих ограничений придется придерживаться пожизненно, также, как и принимать гормонозаместительные и ферментные препараты.
Прогноз
Радикальная операция при злокачественной опухоли поджелудочной железы - это единственный способ полностью устранить рак. Если возникают рецидивы, принимается решение о выборе дальнейшей тактики лечения. Это может быть химиотерапия, радиотерапия, гормональное лечение и другие методы.

Удаление любого органа, особенно поджелудочной железы, – метод, который используется в последнюю очередь. Это определяется важной ролью железы в организме и развивающимися тяжелыми осложнениями. Поджелудочная – единственный орган, выполняющий две жизненно важные функции: экскреторную и инкреторную. Даже при ее неполной резекции состояние человека значительно нарушается, качество жизни снижается.
Панкреатэктомия — метод удаления поджелудочной железы
Панкреатэктомия — это удаление поджелудочной железы. Проводится при тяжелой жизнеугрожающей патологии, когда все возможные методы консервативной терапии оказались безрезультатными. В таких случаях проводятся следующие виды резекции:
- тотальная — железа удаляется полностью вместе с прилегающими к ней органами (селезенкой, частью желудка и тонкого кишечника, желчным пузырем),
- частичная — в результате хирургического лечения приходится проводить удаление только головки или хвоста.
![]()
Операция схематично проводится по следующему алгоритму: делают надрез в проекции поджелудочной железы, часть которой или вся вместе с поврежденными прилегающими соседними пищеварительными органами удаляется, разрез зашивается и закрепляется узелками или скобами. Хирургическое лечение опасно повышенной сложностью проведения манипуляций, травматичностью и частыми смертельными исходами.
После успешно проведенной операции могут возникнуть осложнения. На их развитие влияют:
- ожирение,
- возраст,
- сопутствующие болезни,
- неправильное питание,
- курение.
Продолжительность восстановительного периода длительная: занимает много месяцев, иногда — год. С первых дней может появиться неприятное ощущение, и будет постоянно болеть в левом подреберье на протяжении всей реабилитации. А также возникает любой астенический симптом (сниженный аппетит, резкая слабость), развивается аллергия на продукты.
Причины и показания к удалению части поджелудочной железы
Радикальные методы лечения при тяжелой патологии поджелудочной железы являются последним выбором при отсутствии позитивных эффектов от терапии на предыдущих этапах. Любое тяжелое заболевание поджелудочной железы при неэффективности консервативного лечения подлежит хирургическому вмешательству.
Частичная резекция выполняется при наличии следующих выявленных показаний:
- опухоль, свищ, киста, камень, абсцесс,
- злокачественные новообразования в определенной части органа или метастатическое повреждение, когда источником рака является другой орган,
- травматическое повреждение тканей,
- перитонит, источником которого стало воспаление ПЖ,
- интенсивное кровотечение из сосудов железы,
- обострение хронического воспаления в железе.
![]()
Оперативное вмешательство проводится, если есть:
- осложнения после проведенной холецистэктомии (без желчи происходят глубокие нарушения в переваривании пищи, что усиливает нагрузку на селезенку и требует постоянного соблюдения ограничений в питании, погрешности в диете вызывают глубокую патологию поджелудочной железы),
- дисфункция или полное прекращение деятельности селезенки (возникает некроз и срочная необходимость убрать пораженную поджелудочную железу, но и с ее отсутствием можно прожить долго, ведя полноценную нормальную жизнь),
- развитие опухолей: даже обычная киста ПЖ под влиянием неблагоприятных внешних факторов (курения, алкоголя, нездоровой пищи) может превратиться в злокачественное образование, нуждающееся в срочной резекции,
- попадание конкремента из желчного пузыря через общий проток в поджелудочную железу в процессе операции по поводу желчнокаменной болезни (убрать конкремент из тканей ПЖ без ее существенного повреждения невозможно, обычно ткани ПЖ не восстанавливаются, орган необходимо резецировать),
- хроническое течение панкреатита с частыми тяжелыми обострениями и плохим прогнозом.
Стоимость любой плановой резекции, например, кисты поджелудочной железы, в больницах и медицинских центрах колеблется в зависимости от территориального расположения и квалификации оперирующих специалистов.
Статистика свидетельствует о том, что в 80% при развитии опухоли железы поражается ее головка. Проводится панкреатодуоденальный метод хирургического вмешательства, который называется по автору — процедура Уиппла. Ход операции выполняется в два этапа:
- Удаление пораженного фрагмента и части вовлеченных в патологический процесс соседних органов.
- Последующее восстановление нарушенных протоков, желчного пузыря и проходимости пищеварительного канала.
Используется лапароскопический метод, делается операция под общей анестезией.
Через небольшие надрезы вводится лапароскоп, исследуется оперируемая зона, перекрываются и удаляются питающие сосуды, двенадцатиперстная кишка, осуществляют устранение близлежащих регионарных лимфоузлов, иногда приходится частично убирать прилегающие органы.
![]()
После этого создается новое соединение желудка и тонкого кишечника с телом поджелудочной железы.
Операция тяжелая, влечет за собой после удаления головки поджелудочной железы опасные последствия:
- нарушение всасывания питательных веществ в связи с удалением важной части органа, синтезирующей пищеварительные ферменты,
- сбой в метаболизме углеводов с последующим развитием сахарного диабета.
В случае удаления головки часто развиваются:
- поражения нервов и сосудов, примыкающих к железе,
- кровотечения,
- инфекции.
Практически всегда развивается послеоперационный панкреатит с выраженной секреторной недостаточностью. Рекомендованный лечебный режим приходится соблюдать годами. Он может заключаться в том, что назначается пожизненный пероральный прием заместительной терапии плюс специальная диета на длительный срок. Человек после операции получает инвалидность.
Изолированную резекцию пораженной головки поджелудочной железы без удаления двенадцатиперстной кишки разработал и внедрил Бегер в 1972 году. При проведении этой операции сохраняются плотно прилегающий к железе желудок и луковица двенадцатиперстной кишки, что не нарушает прохождение пищевого комка по пищеварительному каналу. Сохраняется гастропанкреатодуоденальный отход секрета из желчного пузыря и поджелудочной железы через тонкую кишку.
В результате исследований были получены положительные результаты в послеоперационном периоде, на основании чего способ получил хороший отзыв специалистов и широкое использование. По этой методике производят рассечение ПЖ в области перешейка с выделением верхней брыжеечной и портальной вен. Есть вероятность развития кровотечений при имеющихся осложнениях хронического панкреатита, в частности, при развитии региональной портальной гипертензии. В этих случаях манипуляции на венах опасны большими кровопотерями.
![]()
Используется также дуоденумсохраняющий вариант резекции головки без пересечения ПЖ над портальной веной — Бернский вариант операции Бегера.
Если поражается хвостовая (каудальная) часть поджелудочной железы, проводят дистальную панкреатомию. При возникшем в хвосте новообразовании, которое захватывает селезенку, удаляется и ее часть или орган полностью. Селезенка резецируется вместе с сосудами. В подобных ситуациях нарушения углеводного обмена и развития диабета не происходит. Реабилитационный период занимает 2–3 недели.
При злокачественной опухоли с локализацией в хвосте и теле ПЖ используется корпорокаудальная резекция пораженного органа. Такое оперативное вмешательство сопровождается спленэктомией — удалением селезенки.
К более радикальным, травмирующим и тяжелым хирургическим вмешательствам относится частичная резекция ПЖ с полным удалением головки или хвостовой части относится операция Фрея на поджелудочной железе. Она проводится редко и только в тяжелых случаях, поскольку ее техника отличается особой сложностью и не всегда благоприятным прогнозом. Это кардинальная хирургическая процедура, показаниями к которой являются:
- тотальный и субтотальный панкреонекроз,
- травмы большой части железы,
- злокачественные новообразования с большим объемом поражения тканей органа.
Течение послеоперационного периода зависит от масштаба операции. Если производилась резекция хвоста, прогноз – более благоприятный, операция лучше переносится больным, осложнения не возникают.
Тотальное удаление железы осуществляется редко и в исключительных случаях. При любой, даже самой тяжелой патологии орган предпочтительнее сохранить. Для этого применяются все возможные консервативные методики:
- терапия методом введения специальных инфузий,
- лекарственное лечение,
- физиотерапия.
![]()
Резекция относится к разряду сложных операций: чтобы вырезать поджелудочную железу, хирург должен иметь высокую квалификацию и большой опыт. Это тяжело технически из-за близости аорты, ее висцеральных ветвей и плотно прилегающих сопредельных органов, которые закрывают оперативный доступ. К ним относятся:
- желудок,
- двенадцатиперстная кишка,
- желчный пузырь,
- селезенка,
- печень.
Операция продолжается 6 часов.
Безоговорочное удаление ПЖ проводится только при ее некрозе, когда необходимо спасать пациента. Для этого требуются строгие показания.
Специфика проведения операции
Специфика операций заключается в особенностях строения железы:
- ее ткани легко травмируются и не восстанавливаются после повреждения,
- ферменты при операции на поврежденной железе могут попасть в брюшную полость и вызвать некроз соседних органов, перитонит, развитие молниеносного шока,
- ПЖ восприимчива к воздействию любых факторов — известны случаи развития панкреатита в результате проведения операций на отдаленных от поджелудочной железы органах,
- стенки органа непрочные, швы на них фиксируются ненадежно.
Процесс реабилитации после панкреатэктомии
Жить после удаления ПЖ и селезенки, особенно в первое время, сложно. Ощущается постоянная боль в месте рубцевания швов и чувство голода: в первые несколько дней есть запрещается, в последующий период приходится соблюдать жесткую диету. Сколько она будет продолжаться, определит врач.
![]()
Для профилактики осложнений проводится курс терапии:
- антибактериальной,
- противовоспалительной,
- инсулинотерапии.
Назначается длительный, иногда – пожизненный, курс ферментных препаратов. Название, дозировку и длительность приема назначает врач с учетом объема операции и состояния пациента. Если произведена резекция головки или хвоста железы, то оставшаяся часть со временем возьмет на себя часть функций. При тотальном удалении возникают проблемы с заместительной терапией и питанием.
- На протяжении 2–3 суток пациент соблюдает строгий постельный режим и голод. Разрешается только пить.
- Через 3 суток разрешается садиться, в дальнейшем – вставать с кровати, совершать недлинные прогулки с поддержкой. Ходьба и движения необходимы на раннем этапе для профилактики образования спаек в брюшной полости.
- Через 8–10 дней рана заживает, проводят снятие швов, пациента выписывают из стационара. В зависимости от удаленного объема тканей железы и размеров проведенной операции пациент может находиться на больничном листе еще 10–20 дней, после чего происходит выписка к труду.
После операции по удалению поджелудочной железы человек живет с соблюдением диеты всю жизнь. Чтобы существовать, необходимо сделать диету образом жизни. Неотъемлемыми принципами питания становится соблюдение:
- кратности,
- дробности,
- приема только разрешенной или допустимой пищи и категорический отказ от запрещенных продуктов (необходимо уметь пользоваться специальной таблицей с указанием калоража и списками разрешенных продуктов для составления правильного меню и расчета его калорийной ценности).
![]()
После операции важно:
- высокое содержание белка в пище (он участвует в восстановлении мембран клеток и заживлении тканей),
- ограничение углеводов (в связи с нарушенной инкреторной функцией ПЖ, связанной с выработкой инсулина),
- запрещение жиров (в процессе выздоровления допускается незначительное употребление сливочного и растительного масла).
Запрещается жареная, острая, маринованная, соленая пища.
Ранние осложнения после оперативного вмешательства
Ранние осложнения могут возникать непосредственно в момент проведения операций. К ним относятся:
- развившиеся кровотечения разной интенсивности,
- пересечение стволов нервов,
- травматизация тесно прилегающих органов и некроз в результате повреждения их активными ферментами из поджелудочной железы, попадающей при операции в брюшную полость,
- резкое падение артериального давления как реакция на анестезирующие препараты,
- кома,
- инфицирование.
Вероятность развития осложнений всегда выше у людей:
- с избыточным весом,
- злоупотребляющих алкоголем,
- с тяжелой патологией сердечно-сосудистой системы.
![]()
После операции развиваются:
- ферментная недостаточность,
- сахарный диабет,
- тромбозы,
- инфицирование (при удалении селезенки).
Последствия операции по удалению поджелудочной железы
Прогноз после проведенной операции на железе неоднозначен. Его утяжеляет роль поджелудочной железы в организме человека — это единственный орган, принадлежащий двум разным системам:
- пищеварительной,
- эндокринной.
Поэтому в послеоперационном периоде с высокой вероятностью могут развиваться недостаточность ферментов и сахарный диабет. Это серьезная патология, которая приводит к тяжелым осложнениям. Возникшие последствия требуют:
- соблюдения жесткой диеты, нарушение которой приведет к резкому ухудшению состояния,
- длительного приема лекарственных препаратов: ферментов и сахароснижающих.
Современная медицина нашла решение проблемы жизни без поджелудочной железы. Заменить ее роль и функции в организме не может ни один орган. Резекция железы приведет к значительному ухудшению состояния здоровья при невыполнении медицинских рекомендаций. Но вести нормальный образ жизни можно, единственный минус — строгая диета и длительный прием назначенных препаратов. В ранний период реабилитации может понадобиться помощь психолога, который поможет понять всю необходимость здорового образа жизни в дальнейшем.
Важно понимать, что нельзя ждать очередного обострения, которое еще больше ухудшит ситуацию. Прошлый опыт должен при любых подозрениях на болезнь привести к своевременному обращению за медицинской помощью. Нельзя упустить момент, когда лечение может пройти без операции, и сохранить жизненно важный орган.
Наше постоянное нежелание лечить начинающиеся недомогания, ожидание того, что само пройдет со временем, пренебрежение элементарными нормами здорового поведения приводят нас на операционный стол. Абсолютно неожиданно.
Любая операция – огромный стресс для организма. Операции на поджелудочной железе в 25% случаях приводит к летальному исходу, а в 100% к инвалидности. Продолжительность жизни пациентов после операции невелика.
- Виды хирургических вмешательств на поджелудочной железе
- Причины проведения операции
- Основные методы проведения операций
- Восстановление
- Удаление поджелудочной
- Прогноз после операции
- Жизнь без операций
- Диета после хирургических вмешательств на поджелудочной железке
Виды хирургических вмешательств на поджелудочной железе
Сегодня на поджелудочной железе операции проводят следующими методами:
![]()
- Ушивание. Данный метод используется в случаях когда есть маленькие повреждения краев органа, которые не нарушают целость органа.
- Некрэктомия. Данный метод используют при наличии обширного гнойного воспаления, которое затрагивает близ лежащие органы.
- Цистоэнтеростомия назначается при наличии псевдокист с отсутствующим нагноением содержимого.
- Марсуниализация назначается для удаления псевдокист с тонкими, несформированными стенками или если присутствует гноение ее содержимого.
- Трансдуоденальная сфинктеровирсунгопластика назначается для лечения стенозе.
- Вирсунгодуоденостомия. Этот метод выполняется при непроходимости протоков.
- Папиллотомия. Используется для удаления доброкачественных опухолей или злокачественных опухолей маленьких размеров.
- Продольная панкреатоеюностомия. Данный метод проводится в случае хронического ицдуративного панкреатита, протекающего с нарушением проходимости протоков.
- Левосторонняя резекция. Выполняется в случае очаговых поражениях тела или хвоста поджелудки с нарушением ее целостности.
- Панкреатодуоденальная резекция. Производится при сильных деструктивных патологиях головки поджелудки и развитии опухолей.
- Тотальная дуоденопанкреатэктомия. Эту операцию назначают при множественных разрывах, опухолях, поразивших все железу, при отсутствии метастазов.
- Левосторонняя спланхникэктомия с резекцией левого узла солнечного сплетения назначается при хроническом панкреатите с болевым синдромом и выраженным фиброзом железы.
- Правосторонняя спланхникэктоми. Цель данного метода — изолировать путь передачи болевого импульса от головки и желчных путей железы.
- Постганглионарная невротомия.
Причины проведения операции
При проведении операции возникает много трудностей из-за ее строения, местоположения и физиологии.
![]()
Железа состоит из железистой, нежной ткани. Сшивать ее очень трудно, повредиться она может от простого прикосновения пальцем.
Это непарный орган, железа располагается рядом с почками, вокруг нее находятся полые вены, брюшная аорта, артерия, желчные протоки, с двенадцатиперстной кишкой она имеет общее кровообращение. Часто при удалении части железы приходится удалять и двенадцатиперстную кишку. Добрать до этого органа, не повредив окружающие ткани, также очень сложно.
Из-за большой активности ферментов, которые железа вырабатывает, при отклонении от нормы, ферменты могут переваривать саму железу, вместо пищи. Если при проведении операции фермент попадет в кровь, то произойдет немедленный сильнейший шок.
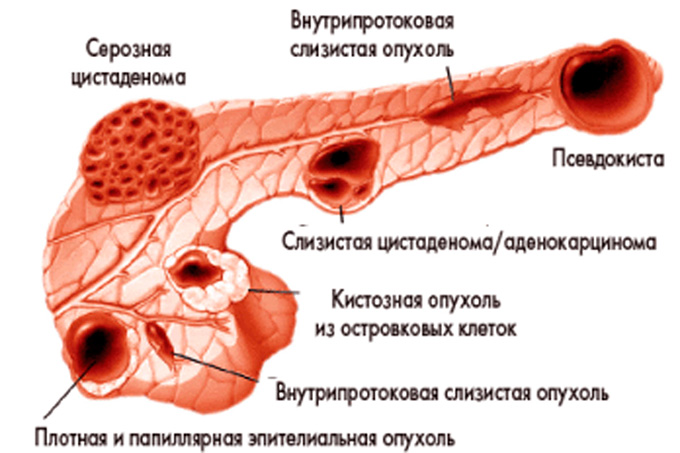
Из-за особенностей строения этого органа в его клетках могут образовываться опухали, кисты, абсцессы, камни. Все это можно вылечить только оперативным путем.
Операции на поджелудочной железе не распространены в связи их большой сложностью и высоким процентом смертности. Ограниченное число причин являются показателем к их проведению:
- панкреонекроз,
- опухоли, злокачественные и доброкачественные,
- травма с повреждением большей частью железы,
- развитие кисты,
- врожденные пороки,
- перитонит,
- камни в закупоренных протоках,
- абсцессы и свищи.
Операции часто проходят в несколько этапов, так как провести весь объем работы сразу невозможно.
Основные методы проведения операций
Поведение поджелудочной железы при ее заболевании непредсказуемо, причины многих болезней поджелудочной железы неясны. По поводу лечения большинства заболеваний существуют значительные разногласия.
Сегодня возможно проведение операции по пересадке железы, но пациент в среднем проживет после этой операции около трех лет. Железа не переносит отсутствие кровотока больше, чем в полчаса. При заморозке ее можно использовать, не больше пяти часов. При пересадке она помещается не на свое место, а в брюшину.
Пересадка поджелудочной железы является самым неизученным методом в трансплантологии.
В связи с большими техническими сложностями, пересадку железы практически не делают. Ведется поиск по новым методам проведения операции, проходят исследования в области изготовления искусственной железы.
Причины проведения операций различны, методов проведения также довольного много, не менее пятнадцати вариантов:
- ушивание повреждения поджелудочной железы,
- неврэктомия,
- цистоэнтеростомия,
- марсуниализаци кисты,
- левостороння резекция,
- папиллотомия и другие.
Операции делают опытные хирурги в самых необходимых случаях.
Восстановление
Длительность лечения пациента после операции зависит от состояния его здоровья до нее и от метода проведения операции, выбранным хирургом.
![]()
Болезнь, которая потребовала хирургического вмешательства, после него продолжает оказывать влияние на пациента, определяет методы профилактических мероприятий и стиль жизни пациента.
Восстановлению удаленных частей железы невозможно, полностью ее тоже никогда не удаляют. После операции человек страдает от отсутствия гормонов и ферментов удаленной части железы, пищеварительная деятельность организма нарушена навсегда.
В период восстановления после проведения операции на поджелудочной железе пациент длительное время находится в реабилитационном отделении больницы. Нередки бывают различные послеоперационные осложнения:
- перитонит,
- кровотечения,
- осложнение сахарного диабета,
- почечная недостаточность,
- недостаточность кровообращения.
Восстановление в медицинском центре длится до двух месяцев в стационаре, пищеварительному тракту надо приспособиться к измененным условиям функционирования.
После операции человека переводят на искусственное внутривенное питание. Длительность периода искусственного питания оказывает существенное влияние на выздоровление. Внутривенное питание проводят от 5 до10 дней. Проведение такого режима питания позволяет свести к минимуму осложнения после операции.
Послеоперационные методы реабилитации больного включают в себя следующие процедуры:
- строгое диетическое питание,
- регулярные физические нагрузки,
- использование инсулина для регулирования сахара,
- употребление ферментов для переваривания пищи.
Необходим постоянный врачебный контроль состояния пациента для предупреждения возможных осложнений.
В течение двух недель после выписки из больницы, больному рекомендуется полный покой и постельный режим.
Прогулки, чтение книг и другая посильная физическая нагрузка добавляется в расписание пациента по его самочувствию, переутомляться категорически нельзя.
Стратегия лечения разрабатывается лечащим врачом после знакомства с историей болезни, сравнения анализов до операции и после нее.
В диете должно быть исключено употребление алкоголя, жирной, острой и кислой пищи.
Хотя состояние здоровья человека после операции зависит от метода ее проведения, качества проведения лечебных процедур после нее, однако смертность после операции остается очень высокой.
Удаление поджелудочной
Хирургическое вмешательство по удалению поджелудки (панкреатэктомия) обычно назначают при лечении рака. За время операции могут удалить всю железу или какая-либо ее часть. Также могут удалить соседние органы, такие как:
- селезенка и желчный пузырь,
- лимфа узлы,
- часть тонкого кишечника или желудка.
Прогноз после операции
Прогноз после проведенного хирургического вмешательства на поджелудочной железе зависит от многих факторов:
- способ проведенной операции,
- какое было предоперационное состояние больного,
- качества диспансерных и лечебных мероприятий,
- правильное питание и активная помощь больного.
Удаление кист, острый панкреатит, камни в поджелудочной железе и другие патологические состояния, для избавления от которых проводилось операционное вмешательство, и при которых удалялся весь орган или же только часть органа не перестает влиять на общее состояние пациента и на общий прогноз.
Например, проведенная операция при раке грозит развитию рецидивов. По этой причине прогноз выживаемости после такой операции не очень высокий. Онкобольным, после операции при возникновении любых неприятных симптомов назначают специальные дополнительные обследования, чтоб вовремя определить развитие раковых рецидивов и развитие метастаз.
В темном лесу малоизученной области болезней и операции на поджелудочной железе есть лучик надежды, который нам дарят врачи-натуропаты.
![]()
Для избавления от болезней не надо быть сыроедом или вегетарианцем, достаточно всего лишь следовать принципам живого питания, которые указал нам Эрет в одноименной книге.
Люди ищут причины болезней в чем угодно – в инфекциях, внезапных воспалениях органов, врожденных дефектах, но только не в пище. Поэтому причины многих болезней сегодня таинственны и необъяснимы. Почитайте в медицинской энциклопедии причины болезней они почти всегда неизвестны.
Привычка есть в десять раз больше, чем необходимо организму, причем в большинстве своем вредную пищу, играет с человечеством злую шутку.
Любая болезнь означает наличие чужеродных веществ, то есть шлаков в организме человека. Избавиться от них может быть просто и сложно одновременно.
Простота заключается в общеизвестных рекомендациях: резко сократить объем пищи, чтобы очистить организм. Пища должна быть натуральной и естественной. Физические упражнения ускоряют процесс очищение организма. Очень полезны солнечные ванны для оздоровления тела. Воздушные ванны имеют не меньшее значение, чем водные, потому что воздух важнее для организма, чем питание.
Сложность заключается в нежелании менять жизнь к лучшему даже под страхом смерти. И это нежелание очень трудно устранить даже при наличии большого желания. Попробуйте сами.
Очень важным моментом после вмешательства на поджелудочной считается диета, а также лечебное питание. После проведенного вмешательства органы пищеварения не могут работать на полную. С помощью диеты уменьшается нагрузка на них. Меню диеты и ее длительность индивидуально назначает врач.
Обычно, при недугах и патологиях больным нужно отказаться от любых продуктов, повышающих выработку ферментов, которые способствуют расщеплению пищи. После хирургического вмешательства на поджелудочную ее функциональность нужно компенсировать медикаментозными препаратами. Для нормализации уровня сахара в крови врач может назначить инъекции инсулина. Также нередко врачи прописывают прием витамином А, Е, К, Д и В12.
![]()
Послеоперационное лечебное питание обычно состоит из следующих этапов:
1) Искусственная форма питания:
с помощью зонда,
2) Естественная форма питание.
После проведенного оперативного вмешательства хорошее влияние оказывает искусственное питание.
Диетотерапия в этот период состоит из следующих этапов:
1-й этап. Только парентеральное питание в течении 7-12 дней. Длительность данного этапа, напрямую зависит от сложности операции.
2-й этап. Данный этап является переходом на естественное питание и тут используют частичное парентеральное питание.
3-й этап. Больному назначают полностью естественное питание. Нужно очень не спеша увеличивать нагрузку на органы пищеварения больным:
сначала, первую неделю больным назначают диета № 0,
после, на вторую неделю назначают диету № 1а,
потом, еще на неделю рекомендуется переход на диету №1б,
следующим этапом на протяжении до двух месяцев назначают первый вариант диеты №5п,
затем на период полгода-год назначают второй вариант диеты №5п.
После выписки больного из больницы необходимо ограничить прием следующих продуктов:
специи и приправы,
пища с грубой растительной клетчаткой.
Питание больного обязательно должно содержать белки, и минимально содержать жиры, сахар и углеводы.
Весь послеоперационный период больной должен находится под строгим контролем врача, чтоб предупредить развитие различных негативных патологий.
Читайте также: