Операция на опухоль спинного мозга-цена
К категории особо повышенной сложности манипуляций на позвоночнике относят нейрохирургические вмешательства на спинном мозге (СМ). Цель хирургии уменьшить или полностью избавиться об боли и другого дискомфорта.
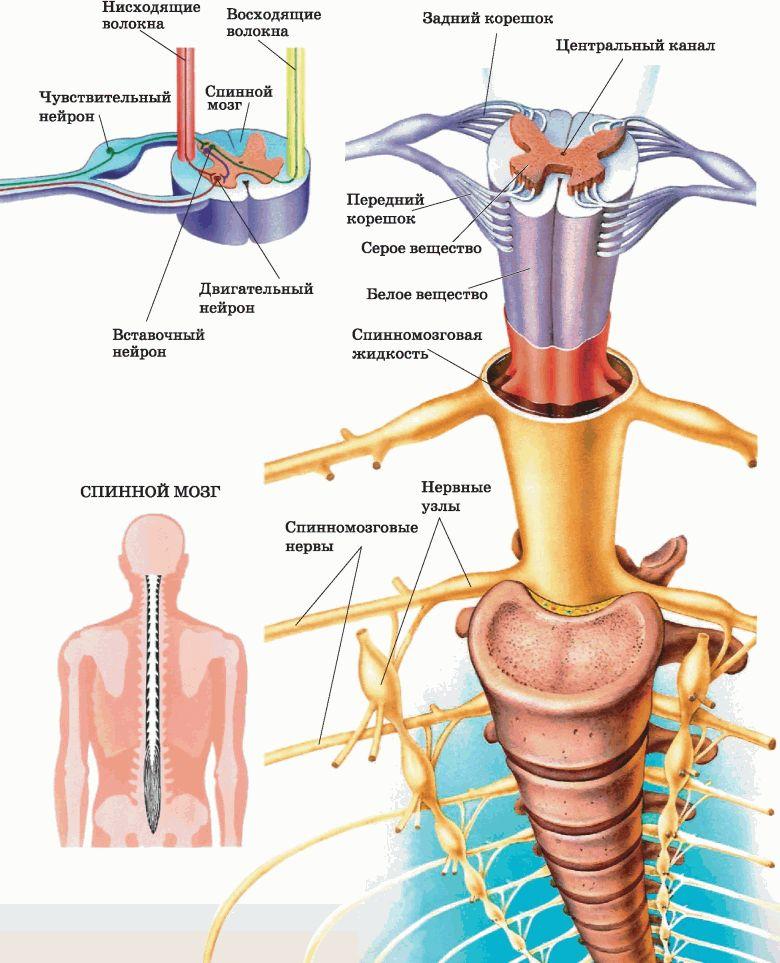
Показания к операции могут быть следующие: врожденные аномалии, травматические и дегенеративные нарушения, доброкачественные и злокачественные новообразования. Прежде чем назначить довольно серьезную операцию, специалистом тщательнейшим образом оценивается тяжесть клинического случая на основании данных визуализационной диагностики (МРТ, КТ, ангиографии и пр.) и результатов проведенных тестов на наличие неврологических расстройств (чувствительность, мышечная сила и др.).
Исход оперативного вмешательства напрямую зависит от запущенности болезни, профессионализма хирурга и качества послеоперационной реабилитации. Далеко не во всех клиниках, где делают операции на спинном мозге (видео процесса см. ниже), безупречно оперируют и восстанавливают пациентов. Во многих медучреждениях недопустимо высокий процент осложнений и отдаленных последствий, даже при отличной технической базе интраоперационного оборудования.
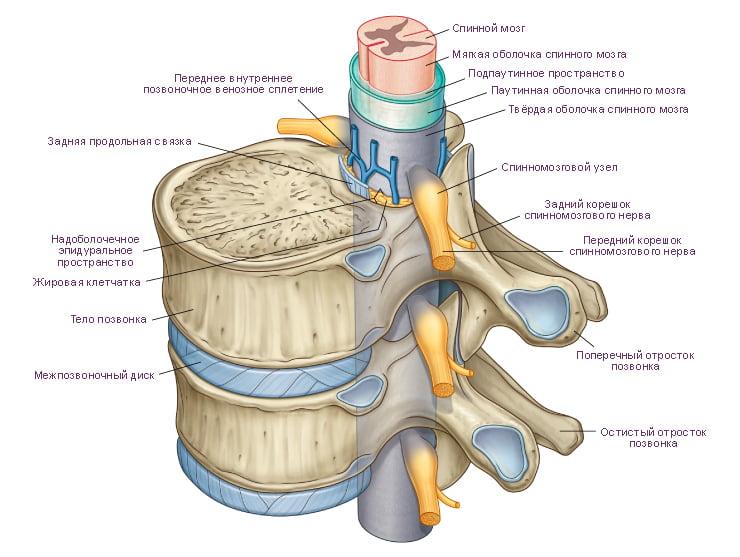
Важно понимать, что позвоночная система – это не просто комплекс костно-хрящевых элементов, но и вместилище спинного мозга, одного из главных центров нервной системы, обеспечивающего двигательные возможности конечностей и иннервацию внутренних органов. Малейшая ошибка хирурга в ходе оперативного сеанса, например, ненужное или некорректное пересечение артерий, травмирование инструментами здоровой ткани СМ или нервного корешка, может обездвижить пациента, поставить под угрозу его жизнь.
Операция фиксированного спинного мозга(высвобождение)
Остеоневральный недуг преимущественно является врожденным пороком развития, выявляется чаще у детей среднего дошкольного возраста. Первые неврологические, функциональные, кожные признаки у 80% детей определяются в районе 4-5 лет. Синдром наиболее тяжело протекает у взрослого человека, чем у ребенка, так как у взрослых нагрузка на хребет значительно выше. Симптоматика имеет склонность к интенсивному нарастанию, и последствия, к которым может быстро привести заболевание, довольно тяжелые:
- снижение чувствительности ног и зоны промежности;
- нарушение моторных функций;
- парестезии и мышечная атрофия;
- прогрессирующий сколиоз;
- костно-суставные деформации;
- сбой работы тазовых органов (энурез, недержание кала и пр.);
- локальные трофические язвы, липомы;
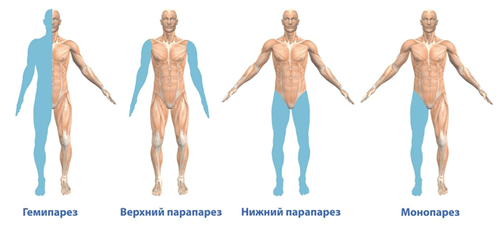
- парезы, параличи ног.
Основное лечение – хирургическое вмешательство по устранению аномальной фиксации спинного мозга с целью оптимизации его структурно-функционального состояния и достижения регресса сформировавшихся на фоне болезни расстройств. В качестве базовых приемов выделяют эксцизию терминальной нити, разъединение всех спаек на соответствующем участке с артропластической реконструкцией нормальной анатомии позвоночника, укорачивающую вертебротомию.
Результаты хирургии прямо зависят от срока проведенной операции. Доказано клинически, что чем раньше пациента прооперируют, тем выше шансы на благополучный исход. Хороших результатов при раннем оперировании достигают порядка 90% пациентов. Некоторым прооперированным больным (10%) по причине повторной фиксации требуется провести спустя определенное время еще одно вмешательство.
По мнению большинства врачей, хирургию нужно делать даже при отсутствии или легкой степени неврологических симптомов, не дожидаясь их появления либо рецидивирующего нарастания. Новорожденным с фиксированным спинным мозгом тоже рекомендована операция.
Операция при астроцитоме спинного мозга
Астроцитома – одна из самых распространенных опухолей из группы глиом, образованная внутри спинного мозга нейроэпителиальными клетками (астроцитами) атипичного роста. Это – первичное заболевание, которое может иметь доброкачественную или злокачественную природу. По статистике, мужской пол в 1,5 раза чаще, чем женский, подвержен данной патологии. Астроцитарные глиомы в большинстве своем формируются в шейной и шейно-грудной зоне. Чаще поражают детскую категорию пациентов младшего и среднего возраста.
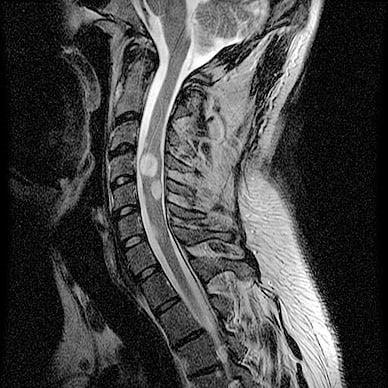
Астроцитома на срезе МРТ.
При глиоме любого типа вопросы по удалению, при глиобластоме аналогично, решается на основании конкретизированных данных: подтипа, локализации, степени новообразования, возраста и состояния здоровья человека. В настоящее время усовершенствованные нейрохирургические разработки позволяют подобного вида опухоли благополучно ликвидировать, однако светлые перспективы возможны исключительно при раннем их обнаружении и своевременном лечении.
На 1-2 стадии образование имеет четкую границу от здоровой ткани, поэтому он легко распознается и спокойно может быть удален радикально с минимальным риском развития рецидива в отдаленный послеоперационный период. С каждой последующей стадией рост инфильтрации и инвазия новообразования прогрессируют, что существенно усугубляет прогнозы на излечение и продление жизни человека.
Лечение базируется на микрохирургической операции с нейронавигацией по полной или частичной резекции глиомы с дальнейшим проведением сеансов радиотерапии. На последних стадиях при операбельности опухоли изначально назначается курс лучевой терапии, чтобы достичь максимально возможного отграничения опухолевой ткани от здоровых структур, и лишь потом приступают к операционной части лечения. Химиотерапия при данном диагнозе практически не используются.
Для клиники астроцитом характерны локальная боль, искривление позвоночника, угнетение моторики, вынужденное положение головы, выступающее для пациента как необходимость для снижения болезненных явлений.
Эпендимома спинного мозга: последствия, операция
Эпендимома является интрамедуллярной опухолью спинного мозга, гистологически она преимущественно доброкачественной формы, но может в редких случаях и метастазировать. Опухоль формируется из эпендимоцитов – глиальных клеток, которые выстилают центральный канал СМ, расположенный в сером веществе. Частота заболеваемости составляет 1-2 случая на 1 млн. человек, наиболее распространена у пациентов мужского пола. Чаще всего диагностируется у маленьких детей, мальчиков, причем основной зоной локализации выступает конечный отдел спинного мозга. Опухолевая структура сдавливает здоровые материи мозга, нарушает нормальную циркуляцию ликвора, вследствие чего развиваются признаки неврологического дефицита:
- парестезии в ногах (односторонние или двусторонние);
- боль в области новообразования (может отдавать в ягодицы, бедро, ноги);
- дисфункция мочеполовой системы;
- выпадение анального рефлекса;
- расстройство сенсорных функций кожно-кинестетического анализатора;
- мышечная слабость, вплоть до атрофии мышц, чаще передних бедренных;
- объемные и многолетние эпендимомы могут вызвать парез и параплегию.
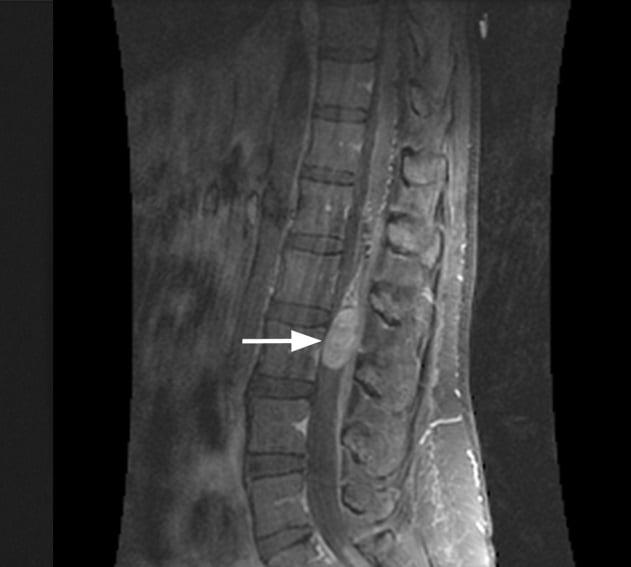
Чем больше в размерах увеличено новообразование, тем агрессивнее степень выраженности симптомов. Липома конуса и другие патологии позвоночника в пояснично-крестцовой зоне проявляются идентично. Поэтому предельно значимо для определения верной и эффективной тактики лечения пациента правильно дифференцировать истинную болезнь от заболеваний, которые имеют аналогичную специфику симптомов. Магниторезонансная, радионуклидная диагностика, ликвородинамические пробы, биохимические анализы крови позволяют точно поставить диагноз.
После получения положительного ответа диагностики на наличие эпендимомы, в безотлагательном порядке начинают лечение. Единственный способ борьбы с данным заболеванием – это оперативное вмешательство. Заключается оно в использовании метода декомпрессии (ламинэктомии) для открытия доступа к проблемному участку с последующим вскрытием (миелотомией) спинного мозга и как можно более радикальным иссечением дефектной ткани под контролем микроскопа и интраоперационной ультрасонографии. После операции рекомендуются сеансы лучевой терапией с целью предупреждения рецидива.
Поскольку для благоприятного прогноза чрезвычайно важно добиться полного удаления аномального разрастания в спинном мозге, лучше не откладывать оперативное вмешательство. Резецировать эпендимому полноценно и без остатка получается в раннем периоде ее развития. Когда она серьезно расширит свои объемы и дислокацию, полное ее удаление практически сделать нереально. Без непоправимой травматизации жизненно важных структур ЦНС при тяжелых и запущенных эпендимомах можно произвести только субтотальную резекцию или же ограничиться лишь паллиативным лечением.
Реабилитация после операции на спинном мозге
От того, насколько адекватным и полноценным будет послеоперационная реабилитация, всецело зависит окончательный результат функционального восстановления больного. Первую медицинскую помощь пациент получает еще будучи в стационаре, дальше ему следует продолжить восстановление в отделении реабилитации или в специализированном центре по данному профилю. Восстановление после спинальных операций – длительный процесс, в целом он продолжается 12 месяцев. Из них не менее 3 месяцев человек нуждается в тщательном контроле со стороны врачей.
Восстановительная терапия складывается из 3 этапов, каждый из которых включает в себя свои задачи и комплекс лечебных мер.
- I этап – устранение болевого синдрома, предупреждение возможных осложнений, работа над мышечным комплексом в щадящем режиме, приведение в норму общего состояния здоровья, обучение базовым манерам самообслуживания, ходьбе с поддерживающими приспособлениями.
- II этап – компенсация асимметрии тазовой оси, верхней и нижней части спины, ликвидация парезов и возобновление чувствительности конечностей, возвращение контроля над работой органов таза, постепенное расширение спектра физических навыков на бытовом уровне, плодотворная работа над укреплением костно-мышечной системы.
- III этап – полноценное или по максимуму возможное восстановление биомеханики и стабилизация выносливости опорно-двигательного центра, возвращение пациента в естественную социально-бытовую среду с некоторыми ограничениями по физической активности.
Неважно, учитывала ли операция лечение спастичности после перенесенной травмы, удаление опухоли или другую лечебную цель, без точного соблюдения специального оздоровительного плана положительная динамика будет невозможна.
Реабилитация состоит из:
- медикаментозное лечение – антибиотики, антикоагулянты, витаминно-минеральные комплексы, НПВС, нейропротекторы и пр.;
- регулярная лечебная гимнастика – это ежедневные дозированные занятия ЛФК (введение в них новых элементов, продолжительность и интенсивность нагрузки осуществляется постепенно и очень осторожно);
- физиотерапия – электрофорез, диадинамотерапия, ультразвук, магнитолечение, лазерная терапия, электростимуляция и др.;
- массаж, мануальная терапия и рефлексотерапия – воздействие рук специалиста, а также специальных инструментов на важные зоны тела человека;
- санаторно-курортное лечение – всегда назначается сразу по завершении основного курса реабилитации (показано проходить 1-2 раза в год).
Цена операции на спинном мозге
Нейрохирургическая процедура на главнейшем органе центральной нервной системы, расположенном в позвоночном канале, относится к высокотехнологичному типу терапии повышенной сложности. Цены на данную категорию медицинской помощи достаточно высокие. Наиболее точную сумму вам назовут в ходе консультации и изучения конкретно вашего диагноза в избранном вами медучреждении. Для первого же знакомства с примерными российскими ценами на распространенные медуслуги можете воспользоваться данными из нашей таблицы.
Злокачественные опухоли позвоночника чаще всего являются вторичными, то есть представляют собой метастазы рака других органов. Но встречаются и первичные опухоли, развивающиеся из структур позвоночника, оболочек спинного мозга или его мозгового вещества. Такие новообразования очень опасны – даже в случае отсутствия метастазов, они сдавливают спинной мозг и вызывают разрушение позвоночного столба, что приводит к значительному нарушению качества жизни пациента, а часто – и к летальному исходу. Первыми симптомами опухолей данной локализации является боль в спине, чаше всего в грудном или поясничном отделе. Затем добавляются нарушения чувствительности и двигательной функции конечностей, мышечная слабость. Единственный способ эффективный лечения – это удаление опухоли позвоночника, но в некоторых случаях оно невозможно из-за глубоко прорастания патологической тканью жизненно важных структур позвоночного столба.
Злокачественные опухоли позвоночника
Злокачественные опухоли позвоночника отличаются богатством клинических проявлений, которые зависят от того, в каком отделе появилось образование и насколько оно сдавливает спинной мозг. Наиболее часто встречаются саркомы и хондросаркомы позвоночного столба. Диагностика заболевания сопряжена с некоторыми трудностями из-за того, что первые признаки рака позвоночника схожи с симптомами других патологий. Поэтому часто пациент попадает к онкологу уже на поздней стадии, когда образование достигает значительного размера. Удаление опухоли на позвоночнике в таких случаях практически невозможно. При метастазах в позвоночный столб назначается только консервативное симптоматическое лечение, так как их иссечение не улучшает состояния пациента и не приводит к выздоровлению. Операция по удалению опухоли позвоночника первичного характера заключается в резекции пораженных костных структур, близлежащих лимфатических узлов, соседних органов и тканей. Чтобы позвоночный столб сохранил свою функцию, необходимо заменить удаленные позвонки протезами. Чем раньше выявлено новообразование, тем больше шансов, что пациент сможет вернуться после вмешательства к нормальной жизни. Восстановительный период после операции по удалению опухоли позвоночника занимает несколько месяцев. Возможно назначение дополнительных методов лечения – химио- и радиотерапии для того, чтобы уничтожить оставшиеся раковые клетки.
Злокачественные опухоли спинного мозга
Злокачественные опухоли спинного мозга встречаются нечасто – в несколько раз реже, чем новообразования головного мозга. Они делятся на два вида – экстрамедуллярные (растущие из оболочек мозга и его сосудов) и интрамедуллярные (происходящее непосредственно из мозгового вещества). Все эти новообразования сказываются на функции спинного мозга, разрушая, прорастая или сдавливая его ткани. Клинические симптомы зависят от того, на каком уровне происходит поражение спинномозговых структур. Удаление опухоли спинного мозга – единственный способ эффективного лечения, однако возможность его применения определяется размером образования. Оперативная тактика также зависит от типа опухоли. В некоторых случаях достаточно небольшого разреза со стороны позвоночного столба. Иногда образования отличаются значительным размером и выходят за пределы позвоночного канала, формируя узлы в полости живота или груди. Чтобы их удалить требуется комбинированный доступ с несколькими разрезами. Операция по удалению опухолей спинного мозга, расположенных в его веществе (глиом и астроцитом) проводится только по показаниям, так как они часто распространены по значительной части органа. Предварительно нужно оценить возможность проведения вмешательства с помощью диагностических методов – КТ или МРТ.
Удаление опухолей спинного мозга производится с использованием микрохирургии, чтобы снизить объем повреждения структур органа. Чем меньше будет повреждена спинномозговая ткань, тем выше качество жизни пациента после вмешательства.
Современные тактики оперативного лечения и техническое оснащение делают возможным успешное проведение операций на позвоночнике и спинном мозге с сохранением функции данных органов и возможностью восстановления трудоспособности пациента.
К опухолям позвоночника относят все новообразования позвоночника или близлежащих тканей, если они затрагивают спинной мозг, включая все его структуры (оболочки, корешки и т.д.). В результате роста опухоли возрастает давление на них, что вызывает острую боль, нарушение функций связанных органов, онемение конечностей и другие неврологические нарушения в организме.

По источникам возникновения:
- первичные (развиваются из самого спинного мозга и его оболочек);
- вторичные или метастатические (образуются в других близлежащих структурах и врастают в позвоночный канал, сдавливая спинной мозг).
По расположению:
- интрамедуллярные (возникают в самом веществе спинного мозга);
- экстрамедуллярные (развитие начинается вне спинного мозга, в окружающих структурах).

Симптоматика заболевания может быть различной и зависит от типа, стадии и локализации опухоли. Большинство новообразований имеют доброкачественную природу и растут медленно, в этом случае их внешние проявления долгое время остаются почти незаметными. В целом для патологии характерны следующие симптомы:
- Нарастающие боли опоясывающего, острого простреливающего или стягивающего характера в зависимости от локализации опухоли.
- Боль становится сильнее в положении лежа.
- Снижение или увеличение сухожильных рефлексов на удар (проба под коленной чашечкой).
- Локальная потеря чувствительности кожи, онемение конечностей.
- Слабость в ногах, затруднения в ходьбе.
- Боль в ногах или, напротив, потеря их чувствительности или ощущение холода в конечностях.
- Вестибулярные нарушения, снижение способности удерживать равновесие.
- Частичный или полный паралич в запущенных стадиях.

Решение о допуске к хирургическому вмешательству принимается на основе комплексного исследования и консультаций терапевта, кардиолога и, при необходимости, других узких специалистов на базе нашей клиники.

Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.

Предоперационная подготовка включает назначение по индивидуальным показаниям глюкокортикоидов, препаратов для улучшения мозгового кровообращения, витаминов ряда В, анальгезирующих средств. Но основным методом лечения является хирургическая операция.
Целью вмешательства является устранение давления на спинной мозг, максимально возможное удаление самой опухоли и минимизация рисков ее дальнейшего роста. Операционный доступ зависит от локализации и других особенностей патологии.
Вопрос о необходимости операции решается врачом индивидуально в каждом случае. Во внимание принимаются все факторы и приемлемые риски — характер и расположение опухоли, распространенность процесса, наличие метастазов, вовлеченность позвоночных структур и близлежащих тканей и т.д. В нашей клинике выполняется микрохирургическое удаление опухолей позвоночника и спинного мозга.

Кардиохирургия
Протезирование торако-абдоминального отдела аорты
Баллонная ангиопластика коронарной артерии со стентированием
Коронарное шунтирование в условиях искусственного кровообращения
Замещение сердечного клапана в условиях искусственного кровообращения
Нейрохирургия
Частичная остэктомия (опухоли, матастазы)
Иссечение пораженной кости (опухоли, матастазы)
Опухоли спинного мозга интрамедуллярные - удаление
Дегенеративно-дистрофические заболевания шейного и пояснично-крестцового отдела позвоночника требующие удаление грыжи диска и/или декомпрессии невральных структур + стабилизация передним и/или задним доступом
Репозиция отломков костей при переломах
Удаление новообразований головного мозга
Разделение или иссечение нерва
Репозиция отломков костей при переломах
Открытое лечение перелома с внутренней фиксацией
Декомпрессия позвоночной артерии
Иссечение пораженной кости
Хирургическая обработка раны или инфицированной ткани
Гематомы, гигромы и кисты спинного мозга сирингомиелитические — нейрохирургическое вмешательство
Кожная пластика для закрытия раны
Рассечение спаек и декомпрессия нерва
Разделение или иссечение нерва
Электронейростимуляция спинного мозга
Удаление электродов, установленных в спинной мозг
Клипирование шейки аневризмы артерий головного мозга
Хирургическая обработка раны или инфицированной ткани (ранение черепа)
Иссечение пораженной кости
Удаление новообразований головного мозга
Удаление инородного тела, новообразования из глазницы
Эндоваскулярная эмболизация сосудов
Удаление гематомы головного мозга
Установка вентрикуло-цистернального дренажа
Пункция желудочка головного мозга
Пункция гематомы головного мозга
Выделение нерва в кистьевом туннеле
Удаление внутреннего фиксирующего устройства
Внутренняя фиксация кости (без коррекции перелома)
Иссечение поражения подкожно-жировой клетчатки
Удаление абсцесса головного мозга с капсулой
Ликворные фистулы основания черепа - пластика
Инородные тела внутримозговой (внутрижелудочковой) локализации - опорожнение и удаление
Иссечение пораженной кости
Пластика черепных нервов
Установка внечерепного желудочкового шунта
Мукоцеле дополнительных пазух носа - пластика
Мукоцеле дополнительных пазух носа - удаление
Наложение анастомоза вентрикуло-атриального
Удаление абсцесса головного мозга с капсулой
Имплантация программируемой системы в область блуждающего нерва
Удаление субдуральной гематомы
Перевязка кровеносных сосудов головного мозга
Удаление участков мозговой оболочки
Удаление пораженного вещества головного мозга
Разделение или иссечение нерва
Удаление инородного тела кости
Иссечение и реконструкция нижней челюсти
Иссечение лицевых костей
Разрез лицевых костей
Коррекция перелома нижней челюсти
Коррекция перелома носовой кости
Вытяжение при переломе верхней челюсти
Коррекция перелома костей глазницы
Коррекция верхнечелюстного и нижнечелюстного переломов
Коррекция перелома скуловой кости
Кожная пластика для закрытия раны
Удаление кисты головного мозга
Стереотаксические операции на головном мозге
Иссечение поражения кожи
Вскрытие абсцесса головного мозга и дренирование
Иссечение поврежденных костей черепа
Электронейростимуляция спинного мозга
Имплантация,удаление подкожных эспандеров
Удаление электродов, установленных в головной мозг
Торакальная хирургия
Билобэктомия расширенная при новообразованиях легких
Резекция легкого (более одной доли)
Видеоассистированная(ые) атипичная(ые) резекция(ии) легкого (первичные, повторные, двусторонние)
Удаление новообразования средостения
Свяжитесь с нами
Пациентам
Специалистам
Пресс-центр
Контакты
Об Институте
Отделения
Записаться на прием
Для получения консультативно-диагностических услуг по полису ОМС Вам необходимо получить направление Вашего лечебного учреждения (поликлиники, травмпункта, женской консультации) по форме 057у →
Мы сотрудничаем со страховыми компаниями и иными юридическими лицами по оказанию медицинских услуг по полисам ДМС. Платные медицинские услуги оказываются гражданам после консультации специалистов.
Персональные данные
Дополнительная информация
Экстрамедуллярная опухоль
Экстрамедуллярная опухоль — это опухоль с локализацией в анатомических образованиях, окружающих спинной мозг (корешки, сосуды, оболочки, эпидуральная оболочка. Экстрамедуллярные опухоли делятся на субдуральные (расположенные под твердой мозговой оболочкой) и эпидуральные (расположенные над этой оболочкой). Большинство экстрамедуллярных опухолей составляют менингиомы (арахноидэндотелиомы) и невриномы.
Менингиомы — наиболее часто встречающиеся экстрамедуллярные опухоли спинного мозга (примерно 50%). Менингиомы, как правило, располагаются субдурально. Они относятся к опухолям оболочечно-сосудистого ряда, исходят из мозговых оболочек или их сосудов и чаще всего плотно фиксированы к твердой мозговой оболочке.
Невриномы занимают второе место среди экстрамедуллярных опухолей спинного мозга (примерно 40%). Невриномы, развивающиеся из шванновских элементов корешков спинного мозга, представляют собой опухоли плотной консистенции. Невриномы, как правило, имеют овальную форму и окружены тонкой блестящей капсулой. В ткани неврином часто обнаруживаются регрессивные изменения с распадом и образованием кист различной величины.
Любое поражение, которое приводит к сужению канала спинного мозга и воздействует на спинной мозг, сопровождается развитием неврологической симптоматики. Эти нарушения обусловливаются прямым сдавлением спинного мозга и его корешков, но также опосредуются через гемодинамические расстройства.
При экстрамедуллярных опухолях (как интрадуральных, так и эпидуральных) появляются симптомы сдавления спинного мозга и его корешков. Первыми симптомами обычно бывают локальная боль в спине и парестезии. Затем наступает потеря чувствительности ниже уровня болевых ощущений, нарушения функций тазовых органов.
Клиническая картина эксрамедуллярных опухолей складывается из трех синдромов:
- корешкового;
- синдрома половинного поражения спинного мозга;
- синдрома полного поперечного поражения спинного мозга.
Исключение составляет клиническая картина поражения конского хвоста спинного мозга (симптомы множественного поражения корешков спинного мозга с уровня L1).
Для экстрамедуллярных опухолей характерны раннее возникновение корешковых болей, объективно выявляемые расстройства чувствительности только в зоне пораженных корешков, снижение или исчезновение сухожильных, периостальных и кожных рефлексов, дуги которых проходят через пораженные корешки, локальные парезы с атрофией мышц соответственно поражению корешка.
По мере сдавления спинного мозга присоединяются проводниковые боли и парестезии с объективными расстройствами чувствительности. При расположении опухоли на боковой, переднебоковой и заднебоковой поверхностях спинного мозга в случае преимущественного сдавления его половины в определении стадии развития заболевания нередко удается выявить классическую форму или элементы синдрома Броун-Секара.
С течением времени проявляется симптоматика сдавления всего поперечника мозга и этот синдром сменяется парапарезом или параплегией. Снижение силы в конечностях и объективные расстройства чувствительности обычно вначале проявляются в дистальных отделах тела и затем поднимаются вверх до уровня пораженного сегмента спинного мозга.
Симптом ликворного толчка состоит в резком усилении болей по ходу корешков, раздражаемых опухолью. Это усиление наступает при сдавлении шейных вен в связи с распространением повышения ликворного давления на "смещающуюся" при этом экстрамедуллярную субдуральную опухоль. При экстрамедуллярных опухолях, особенно в случае их расположения на задней и боковой поверхностях мозга, нередко при перкуссии или надавливании на определенный остистый отросток возникают корешковые боли, а иногда и проводниковые парестезии.
Интрамедуллярная опухоль
Интрамедуллярная опухоль — это опухоль с локализацией в веществе спинного мозга. Частота интрамедуллярных опухолей составляет 10-18% от общего числа опухолей спинного мозга. Если по природе своей интрамедуллярные опухоли чаще доброкачественные и медленно растущие, то по характеру роста и расположению являются наименее благоприятными с точки зрения возможности их хирургического удаления. Интрамедуллярные опухоли спинного мозга представлены в основном глиомами (эпендимомами и астроцитомами). Реже обнаруживаются мультиформные спонгиобластомы, медуллобластомы и олигодендроглиомы.
Эпендимомы возникают чаще всего из эпендимы центрального канала на уровне шейного и поясничного утолщений. Они могут развиваться также из конечной нити и располагаться между корешками конского хвоста. Эпендимомы являются наиболее часто встречающимися интрамедуллярными опухолями. В 50-60% наблюдений эпендимомы располагаются на уровне конуса спинного мозга и корешков конского хвоста. Затем следуют шейный и грудной отделы спинного мозга. В отличие от шейного и грудного уровней, где опухоль вызывает утолщение спинного мозга, на уровне конуса и корешков она приобретает все свойства экстрамедуллярной опухоли. Иногда эпендимомы в этой области могут полностью заполнять позвоночный канал, достигая 4-8 см по протяженности. Эпендимомы относятся к разряду доброкачественных медленно растущих опухолей. От других глиом спинного мозга они отличаются обильным кровоснабжением, что может приводить к развитию субарахноидальных и внутри опухоливых кровоизлияний. Более чем в 45% случаев эпендимомы содержат различной величины кисты.
Астроцитомы характеризуются инфильтративным ростом, локализуются в сером веществе и отличаются большим распространением по длиннику мозга. Астроцитома является второй по частоте интрамедуллярной опухолью после эпендимомы у взрослых и составляет 24-30% всех интрамедуллярных новообразований. В этой возрастной группе пик встречаемости опухолей приходится на 3-е и 4-е десятилетие жизни. У детей, наоборот, астроцитома наблюдаются чаще эпендимомы, составляя до 4% всех первичных опухолей центральной нервной системы.
Радиологическая диагностика интрамедуллярных опухолей довольно широко развита, однако большинство методов, способных адекватно судить о наличии опухолевого поражения, являются трудоемкими и травматичными. Одним из наиболее чувствительных методов в определении изменения размеров спинного мозга является магнитно-резонансная томография (МРТ), поэтому при подозрении на наличие интрамедуллярной опухоли, рост которой, как правило, сопровождается утолщением спинного мозга, применение МРТ следует считать наиболее целесообразным.
Запишитесь на консультацию нейрохирурга, занимающегося хирургическим лечением опухолей позвоночника и спинного мозга.

Заведующий нейрохирургическим отделением, врач-нейрохирург, к.м.н., Заслуженный врач РФ


Врач-нейрохирург, к.м.н., врач высшей категории


Сделайте снимки (МРТ/КТ) на томографе не менее 1.5 Тесла. Какие именно снимки требуются в вашем случае — вы можете уточнить по телефону.
Затем запишитесь на консультацию нейрохирурга через сайт или по телефону 8 (495) 798-75-56
Читайте также:

