Лимфангиома у детей если не удалять
Лимфангиома у детей – порок внутриутробного развития. Это врожденное новообразование доброкачественного характера, которое развивается из лимфатических сосудов. Типичные места локализации – шея и лицо, рот и язык, область подмышек. Патология обычно медленно развивается в первые годы жизни, начинает стремительно прогрессировать после начала полового созревания.
Что это такое?
Это следствие нарушения формирования лимфосистемы во время внутриутробного развития эмбриона. Лимфангиома – доброкачественная опухоль, при которой происходит:
- накапливание жидкости в лимфоузлах;
- формирование отдельных полостей, содержащих лимфу;
- нарушение лимфооттока.
Лимфангиома у детей относится к редким патологиям. Наблюдается всего в 10% случаев среди всех новообразований. Код по МКБ-10 – D18.
Это новообразование является полностью доброкачественным, нет риска перерождения в рак. Лимфангиома в целом не несет опасности для жизни, но при ее разрастании страдают соседние органы.
Причины появления

Первый провоцирующий фактор – воздействие на организм беременной женщины неблагоприятных факторов (курение и прием алкоголя, последствия приема антибиотиков).
Высокий риск развития лимфангиомы приходится на первый триместр. Ребенок рождается с уже заметной опухолью, которую сразу можно диагностировать.
Другие возможные причины врожденной опухоли:
- аномалии плода;
- аномальные процессы внутриутробного формирования;
- наследственная предрасположенность.
Ниже на фото, вы можете визуально ознакомиться с лимфангиомой:


Симптомы
Если опухоль имеет небольшие размеры и при этом расположена поверхностно, никаких проблем со здоровьем не возникает, беспокоит только косметический дефект. Крупные кисты и негативно сказываются на внешности, и нарушают функционирование соседних органов.
Выраженность симптомов зависит от размера, структуры и места расположения лимфангиомы.

Лимфангиома может воспаляться. В группе риска – дети от 3 до 7 лет. Чаще всего это происходит осенью и весной. Провоцируют начало обострения простудные заболевания, травмы и другие патологии.
Опухоль быстро увеличивается, образуется болезненный инфильтрат плотной консистенции. При повреждении кожного покрова начинается кровотечение. Длительность обострения – 21 день, затем состояние нормализуется.
Диагностика
Основной метод диагностики – пальпация (прощупывания) пораженного участка тела. Для уточнения диагноза назначаются дополнительные обследования:
- МРТ либо КТ;
- рентгенолимография;
- УЗИ.
Чтобы определить наличие воспаления на фоне сформировавшегося гнойного экссудата внутри капсулы, проводят анализ мочи и крови.
Классификация
Далее представлены основные виды этой опухоли. Основа для классификации – размер, строение, наполнение и симптомы.
Самый распространенный вид. В структуре есть несколько полостей, которые заполняются лимфой неравномерно (одни пустые, другие переполненные). Особенности кавернозной лимфонгиомы:
- у полостей губчатое основание;
- формируется из плотной соединительной ткани;
- имеет эластичный каркас;
- включает пучки волокон мышц, мелкие сосуды;
- отличается четкими границами, края размыты при диффузном росте тканей;
- при нажиме новообразование сжимается, после прекращения давления снова наполняется лимфой.
Опухоль имеет форму полусферы, цвет кожных покровов не изменяется. В некоторых случаях на поверхности появляются пузырьки или капиллярная сетка. В середине есть одно или несколько кистозных образований (камер). Их размеры варьируются от 2-3 мм до 10-15 см.
Другое название опухоли – простая. Новообразование напоминает узелок. Размеры таких узелков различные, цвет – бледно-розовый, поверхность – стекловидная. Пораженный участок выглядит как апельсиновая кожура. Опухоль мягкая, легко и безболезненно сжимается. По мере прогрессирования плотность увеличивается.
Место локализации
Появляется новообразование в месте, где находится много лимфоузлов. Также локализация зависит от типа опухоли.
- губы, щеки – капиллярная лимфангиома;
- шея, подмышки, грудина и брюшина – кистозная;
- язык, подкожная клетчатка– кавернозная.
Лечение

К консервативному лечению прибегают редко, обычно лимфангиома подлежит удалению. Операция проводится в условиях стационара.
Суть манипуляции – полное или частичное иссечение новообразования. На соседних участках проводят коагуляцию. Их также дополнительно прошивают нитью для исключения рецидива или риска вытекания лимфы.
Когда проводят операцию?
- Опасное место локализации, опухоль угрожает жизни. К примеру, новообразование находится глубоко во рту за миндалинами.
- Стремительное разрастание патологии.
- Опухоль ветвистая.
- Болезнь протекает тяжело, значительно снижая качество жизни ребенка.
Основные методы проведения оперативного вмешательства – лазерный луч, криодеструкция, радиоволны или электрокоагуляция.
Консервативное лечение необходимо, когда есть воспалительный процесс. Сначала прописываются медикаменты, затем проводится операция.
Комплекс лечебных мер:
- прием нестероидов – Ибупрофен, Индометацин, аналоги;
- ферменты – Панзинорм;
- дезинтоксикационные препараты – Гемодеза;
- десенсибилизирующие средства – Зиртек, Тавегил;
- противомикробные – антибиотики;
- общеукрепляющие – витамины, биостимуляторы.
Лечение также предполагает нанесение компрессов с мазями, в составе которых есть антибиотики либо НПВС. Если лимфангиома находится во рту, требуется ее обработка антисептиками.
Осложнения
Одни из частых осложнений – трудности с дыханием или болезненность при глотании. Появляется проблема, если опухоль расположена в брюшной полости, на шее, во рту, на языке. Без лечебных мер новообразование разрастается, оно может передавить пищевод либо трахею. При воспалении опухоли есть риск интоксикации. Также ухудшается общее состояние, появляются серьезные проблемы со здоровьем.
Полезное видео
Итак, лимфангиома у детей – доброкачественное врожденное новообразование. Является пороком развития, появляется из-за аномалий внутриутробного формирования. Лимфангиома не перерождается в рак, но присутствует ряд других осложнений. Опухоль подлежит удалению.
Лимфангиома у детей является врожденной доброкачественной опухолью, развитие которой диагностируется достаточно редко. Заболеванию подвержены детки обоих полов, при этом выявить ее, когда малыш еще находится в утробе матери, или даже в первые несколько месяцев его жизни очень трудно. Медицинские исследования полагают, что врожденная лимфангиома у ребенка начинает формироваться уже на пятой неделе внутриутробного развития эмбриона.
Обычно опухоль выявляют, когда малышу уже почти исполнился один годик, но в некоторых случаях новообразования диагностируют, только когда ребенок достигает 3-летнего возраста. Для более точного понимания, что такое лимфангиома, необходимо ознакомиться с описанием заболевания, факторами его развития и способами лечения.

Что такое лимфангиома
Лимфангиома у ребенка является пороком эмбрионального развития лимфатической системы, при котором возникают:
- нарушения лимфооттока;
- накопление жидкости в лимфатических сосудах;
- формирование полостей, заполненных лимфой.
Среди всех новообразований у малышей, носящих доброкачественный характер, лимфангиомы занимают десять процентов. Развитие опухоли медленное, обычно оно происходит по мере роста ребенка, но слегка опережает его. Иногда возможно стремительное разрастание опухоли до внушительных размеров. Врачи изредка диагностируют лимфангиомы у взрослых, но основная часть пациентов с этой болезнью — дети.
Причины
При диагностировании лимфангиом у детей, причины возникновения обычно разделяют на первичные и вторичные:
- первичные причины — внутриутробные патологии соединений кровеносных и лимфатических сосудов, возникающие во время беременности;
- вторичные — могут образовываться вследствие инфекционных заболеваний, являясь проявлением лимфостазов.
Так же, как и при гемангиоме, образования лимфангиомы у ребенка являются патологической аномалией сосудистой системы. Несмотря на многолетние исследования болезни, точная причина образования лимфангиомы пока не установлена. Существует версия, что в преобладающем количестве случаев фактором, провоцирующим развитие опухоли, является негативный образ жизни будущей матери, например курение, злоупотребление алкоголем и наличие других вредных привычек.
Классификация
Медицинская классификация лимфангиом основывается на их внешних характеристиках, морфологическом строении и клинической симптоматике. Существуют такие виды лимфангиом:
- капиллярные;
- кавернозные;
- кистозные.
Также эти опухоли классифицируют исходя из их размеров. В зависимости от размеров новообразований, лимфангиома может быть макрокистозной (более пяти сантиметров) и микрокистозной (до пяти сантиметров).
Простые капиллярные формы лимфангиомы внешне напоминают крупные узелки бледного цвета со стекловидной поверхностью. У пациентов с этой формой заболевания, пораженный участок кожи схож с кожурой апельсина. В этом случае зернистость кожи обусловливается капиллярными скоплениями заполненными жидкостью. Также опухоль может иметь объемные полости, содержащие лимфу. Эти опухоли достаточно мягкие на ощупь, но по мере прогрессирования они уплотняются.
К наиболее распространенным лимфангиомам относятся определенно кавернозные новообразования. Они характеризуются четкими границами и состоят из нескольких полостей, неравномерно заполненных лимфой. Во время надавливания на опухоль она начинает сжиматься, но после прекращения сдавливания, новообразование снова наполняется жидкостью и приобретает исходную форму. Наиболее часто кавернозное новообразование наблюдается в области предплечий или кисти.
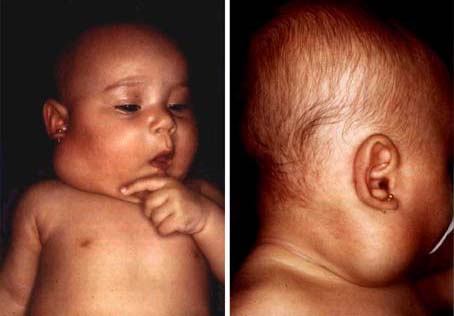
Опухоли могут иметь одну или несколько камер, объемом от нескольких миллиметров до нескольких десятков сантиметров. Эти камеры могут быть никак не сопряжены между собой и наполнены лимфой. Кистозные опухоли являются плотными образованиями с эластичными стенками, при этом признаки указывают на наличие жидкости в изолированных полостях. Частым местом локализации опухоли является область лица и шеи, подмышечных впадин, а также средостения.
Локализация
Место образования опухоли зависит от ее типа, при этом чаще лимфатические мальформации локализуются в областях регионарных лимфоузлов. Исходя из локализации, чаще диагностируются такие опухоли:
- лимфангиома шеи;
- ротовой полости, в частности лимфангиома языка;
- лимфангимомы щек;
- опухоли подкожной клетчатки.
Опухоли кавернозного типа чаще наблюдаются:
- в подмышечных впадинах;
- в области шеи;
- брюшинной и грудной стенках.

В редких случаях опухоль может локализоваться в других местах:
- забрюшинном пространстве;
- паху;
- средостении;
- тонкой кишке;
- подколенных ямках.
Лечение лимфангиом у детей во многом зависит не только от формы заболевания, но и от его места расположения. Чтобы раньше выявить опухоль у ребенка, стоит подробнее ознакомиться с возможными симптомами заболевания.
Симптомы
Основываясь на форме патологии, симптомы могут отличаться:
- Капиллярная — пораженная область кожного покрова представлена холмистым уплотнением без четких границ. Глубина поражения может быть различной. Иногда опухоли образуются в верхних слоях кожи, другие формируются очень глубоко, локализуясь в мышечных тканях. Кожа над опухолью может не изменять свой цвет, или становиться багровой, а иногда синюшной. При повреждении синюшных участков возможно кровотечение.
- Кавернозная — первым признаком патологии является появление припухлости с мягкой консистенцией и отсутствием четких границ. Во время пальпации лимфангиомы можно заметить как она становиться меньше, но после прекращения давления, опухоль опять наполняется лимфатической жидкостью.
- Кистозная лимфангиома — такие новообразования очень эластичные, кожный покров в пораженной области не меняется в цвете, но становится растянутым и тонким. Растут кистозные лимфангиомы медленно, но могут сдавливать расположенные рядом нервные волокна, внутренних органов и сосудов.
Если внешние признаки указывают на наличие лимфангиомы стоит обязательно обследовать ребенка в условиях стационара, и при необходимости — провести адекватное лечение опухоли.
Диагностика
Доброкачественные аденомы лимфатических узлов и сосудов диагностируются инвазивными методами, к которым относятся:
- ультразвуковое исследование (УЗИ);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- рентгенолимфография.

Благодаря рентгенолимфографии можно определить точное место локализации новообразования, его анатомические особенности и какое влияние может оказывать опухоль на соседние структуры. Лечение может быть назначено только после проведения точной диагностики, основываясь на результатах проведенных исследований и размерах новообразования.
Лечение
Обычно лечение лимфангиомы выполняется посредством проведения операции, в ходе которой выполняется удаление всего новообразования, либо максимально большая его часть. Операция проводится, когда у пациента имеются следующие показания:
- стремительный рост лимфангиомы;
- опасное расположение опухоли, несущее угрозу для жизни больного;
- воздействие опухоли, вызывающее дисфункцию важных органов;
- если опухоль значительно ухудшает качество жизни.
Все вышеописанные факторы являются предписанием к хирургическим манипуляциям. Обычно новообразование иссекается в пределах границ со здоровыми тканями. Когда по каким-либо причинам полностью удалить опухоль нет возможности, остатки ушиваются шелковой или капроновой нитью.
Так как есть большая вероятность рецидива лимфангиомы после проведенной терапии, чтобы это предупредить пациенту назначают процедуры электрокоагуляции, в ходе которых прижигают иссеченные участки высокочастотными токами.

Возможно назначение у новорожденных малышей экстренной терапии заболевания, если лимфангиома у детей внушительных размеров, а также когда она мешает им дышать, сосать материнскую грудь и глотать пищу, необходимо проведение экстренной терапии. Во время подготовки ребенка к проведению операции, если есть возможность, то ему проводят отсасывание содержимого новообразования при помощи пункции, временно облегчая его состояние.
Когда у пациента нет показаний к проведению оперативного лечения лимфангиомы, лечение небольших новообразований локализующихся возле губ, носа или ушей, проводят при помощи склеротерапии. Эта методика также может быть применена во время послеоперационного лечения, вместе с медикаментозной терапией, подразумевающей использование противовоспалительных препаратов.
Если в опухоли наблюдается течение воспалительных процессов, лечение проводится такими же способами, как и при каких-либо других гнойных процессах — опухоль рассекается и проводится ее дренаж. При хорошем стечении обстоятельств, нередки случаи, когда после такой терапии новообразования значительно уменьшаются или полностью исчезают.
Если диагностируются кавернозные лимфангиомы, возможно проведение лечения с помощью СВЧ-гипертермии и последующей склеротерапии. Терапия проводится поэтапно, при этом каждый шаг контролируется при помощи ультразвукового исследования (УЗИ), которое выполняется как во время, так и после ее проведения. Для кавернозных опухолей такие методы лечения более эффективные и проводятся сеансами с интервалом в несколько месяцев.
Осложнения
Опаснее всего, когда патология возникает на шее, средостении и в области брюшной полости, так как их разрастание может стать причиной сдавливания важных органов: трахеи, пищевода, легких. Для новорожденных малышей такие осложнения могут представлять серьезную угрозу для жизни.
Также возможно воспаление опухоли, которая иногда даже может нагнаиваться. В этом случае у больного возникает повышение общей температуры тела, ухудшение самочувствия и увеличение размеров опухоли. Возможно стремительное развитие интоксикации. Когда используются методы хирургического лечения, осложнением после операции может быть рецидив опухоли или повреждение здоровых тканей. Важно во время проведения терапии строго соблюдать все назначения и рекомендации лечащего врача.
Прогноз и профилактика
Сейчас медицина располагает современными способами диагностирования и лечения подобных заболеваний, поэтому прогноз для пациентов весьма благоприятный. Рецидивы наблюдаются всего лишь в шести или семи процентах случаев. Так как лимфангиома является доброкачественной опухолью не склонной к злокачественному перерождению, причин для беспокойства практически нет.
Патология обычно имеет врожденный характер, причины которого до конца не изучены, поэтому определенных методов профилактики пока нет. Но все же, будущим мамам стоит серьезно относиться к своему положению, и на протяжении всей беременности, а также последующего периода грудного вскармливания отказаться от вредных привычек.
Сообщество для людей с лимфангиомой
Этот пост содержит ответы на большинство вопросов, которые мне задают родители по поводу лимфангиомы.
Прежде чем задать вопрос, пожалуйста, прочтите этот текст, написанный моим другом, детским хирургом из Вены, профессором Курошем Пайя.
Лимфангиома. Что необходимо знать пациенту перед лечением
Проф. Курош Пайя
Лимфангиома (Л) – редкая, доброкачественная, врожденная опухоль. Это означает, что при рождении она уже существует в организме, но ее не всегда можно обнаружить до или сразу после рождения ребенка. Л. Не дает метастазов. Тем не менее, Л. представляет собой угрозу для жизни и требует лечения. Наследственная предрасположенность не доказана.
Причиной формирования Л. является нарушение соединения лимфатических сосудов с кровеносными в процессе внутриутробного развития. Неизвестно, почему это происходит, однако нет никаких доказательств, что это следствие воздействия каких-либо неблагоприятных факторов (курение и т.д.) во время беременности. Проще говоря, мы не знаем сегодня причины появления Л.
Иногда эту опухоль диагностируют как гемангиому, но это абсолютно разные опухоли. К сожалению, дифференцировать лимфангиому и гемангиому бывает трудно, поэтому нужен опыт для проведения такой диагностики.
С практической точки зрения выделяют два основных типа Л.: капиллярный и макроцистный. Определить, к какому типу относится Л., лучше всего можно с помощью МРТ, для проведения которой потребуется короткая седация или наркоз. Кроме того, возможно применение ультразвуковой диагностики.
Оба типа Л. можно лечить, но на сегодняшний день нет способа полного излечения Л. Микроцистная, или капиллярная, Л. значительно хуже поддается терапии и имеет более плохой прогноз. Прогноз зависит от типа Л., ее локализации и распространенности. В отсутствие лечения возможен смертельный исход от инфильтрации трахеи, легких или других жизненно важных органов в течение 5-20 лет.
Основные методы лечения:
Хирургическое удаление. Наиболее частый метод лечения, однако в западных странах он не является предпочтительным.
Преимущества: немедленное уменьшение размеров опухоли, при тщательном удалении – длительный период до следующего хирургического вмешательства
Недостатки: искажение лица или того участка тела, где расположена Л. При вовлечении в патологический процесс лица в ходе операции возможно повреждение лицевого нерва, что приводит к парезу (параличу) мышц соответствующей половины лица. Формирование выраженных послеоперационных рубцов. Длительный и сложный восстановительный период после операции. Необходимость частых повторных операций, поскольку полное удаление опухоли практически невозможно. Каждая последующая операции становится все более опасной и трудно выполнимой из-за рубцовых изменений от предыдущих вмешательств.
Инъекции склерозирующих веществ. Это наиболее часто рекомендуемый метод лечения вследствие доступности и дешевизны склерозирующих агентов, однако он опасен и поэтому не рекомендуется.
Преимущества: Легко выполнимая процедура, требующая только седации пациента. Может выполняться повторно.
Недостатки: Часто возникают тяжелые осложнения, высокий риск некроза тканей и системного воздействия (например, фиброз легких) и даже смерти. Склерозирующие агенты в настоящее время не используются при лечении Л. Кроме того, их применение иногда крайне болезненно.
Метотрексат и другие химиотерапевтические препараты. Приемлемый способ лечения при генерализованных формах Л.
Преимущества: Системное лечение, требующее только внутривенного капельного введения препарата. Безболезненно.
Недостатки: Длительное лечение, побочные эффекты в виде задержки роста, а также другие тяжелые осложнения терапии, свойственные любому противоопухолевому лечению. Успех не гарантирован.
Талидомид. В настоящее время не рекомендуется, требуется дальнейшее изучение вопроса, однако возможно, что этот метод станет прогрессивным в будущем.
Преимущества: Системное лечение, требующее только внутривенного капельного введения препарата. Безболезненно. Однако, в отличие от метотрексата, талидомид не имеет таких выраженных побочных эффектов.
Недостатки: Нет опыта применения данного препарата по этому показанию, только экспериментальные достижения при лечении различных сосудистых опухолей. В большинстве стран талидомид запрещен из-за выраженного тератогенного эффекта.
Интерферон 1-альфа. Рекомендуется только при генерализованных формах Л. Слишком много побочных эффектов и нет доказательств реального эффекта при локализованном поражении.
Преимущества: Хорошие результаты при генерализованных лимфангиомах. Требуется только подкожная инъекция.
Недостатки: Тяжелые системные побочные эффекты, очень высокая стоимость, спорный эффект при локальных Л.
Пицибанил (ОК-432). В настоящее время рассматривается как метод лечения первого выбора при большинстве случаев Л., благодаря высокой безопасности и эффективности.
Преимущества: Простота применения, полное или почти полное отсутствие системных побочных эффектов при достаточном опыте применения. Доказанная эффективность при большинстве форм Л. Короткий период госпитализации. До настоящего времени практически нет сообщений о серьезных осложнениях. Отсутствие деформаций, рубцов после введения. Не влияет на нормальные ткани и рост органов. Терапия выбора в большинстве западных стран. Даже при отсутствии эффекта от пицибанила дальнейшее хирургическое лечение возможно и даже более успешно. Инъекции можно проводить так часто, как это необходимо.
Недостатки: Отсутствие гарантии успеха – до 50% случаев эффект меньше ожидаемого. Необходим квалифицированный специалист для проведения процедуры и дальнейшего ведения больного. Необходимо до 6 повторных инъекций. Препарат не зарегистрирован в ряде стран. Эффективность можно оценить только через несколько недель. После введения отмечается местная болезненность, требующая применения обезболивающих. Использование противопоказано при доказанной аллергии к пенициллину.
Если вы решили попробовать лечение ребенка с помощью ОК-432, то вы должны дополнительно учесть следующее:
ОК-432 – это лиофилизированный стрептококковый антиген. Нет гарантии, что Л. исчезнет или сократится под воздействием терапии. В некоторых случаях Л. вообще никак не реагирует на терапию без каких бы то ни было понятных причин. Однако международные данные, опубликованные в медицинской печати, свидетельствуют об эффективности в среднем в пределах 81,3-90,9%.
В некоторых случаях может потребоваться до 6 инъекций.
Между каждым сеансом терапии и следующим должно пройти не менее 6 недель.
Побочные эффекты: повышение температуры, увеличение в месте инъекции, боль в месте инъекции, образование гематомы в месте инъекции.
Возможные, хотя ни разу не зафиксированные побочные реакции: анафилаксия (тяжелая форма аллергического шока с высокой летальностью), пневмония, нарушения функции почек.
Ориентировочная стоимость лечения (только для информации и без обязательств):
Пребывание в клинике в течение 2 дней и 1 ночи: 1800 € включая лечение, оплату аренды операционной, все необходимые лекарства, кроме пицибанила)
Пицибанил 5 килоединиц: 800 €
Дополнительные медицинские расходы, включая послеоперационное лечение и наблюдение: 800-1000€ в зависимости от продолжительности
Пребывание в отеле в течение 5-7 дней для родителей и ребенка (в зависимости от уровня): 6 00-2000 €
Представленные расходы основываются на реальных суммах по опыту предыдущих пациентов и в итоге окажутся скорее ниже, чем выше указанных. Обычно первый сеанс бывает более дорогим, и в первый раз довольно сложно все посчитать заранее точно, поскольку мы не знаем, какова будет реакция ребенка на процедуру. Но подавляющим большинством пациентов инъекция переносится хорошо, и серьезных побочных эффектов не отмечается.
Таким образом, все вместе составляет порядка 3000- 5000 € без учета расходов на авиабилеты. Требуется также предоплата до начала лечения путем перечисления или по кредитной карте.
При необходимости мы готовы организовать для вас встречу в аэропорту, помочь выбрать и забронировать отель или квартиру по вашему вкусу, предоставить экскурсионное обслуживание и услуги переводчика. Естественно, что эти позиции не включены в стоимость, представленную выше.
Ориентировочно стоимость таких дополнительных услуг:
Встретить в аэропорту/доставить в аэропорт плюс зарезервировать отель: 100 €
Экскурсии (в зависимости от ваших пожеланий): 50-500€
Услуги переводчика: 30€/час (может варьировать в зависимости от языка).
Лимфангиома – доброкачественное образование, возникающее из-за неправильного расположения лимфатических узлов и сосудов. При ощупывании будет ощущаться мягкая ткань, состоящая из нескольких полостей. В зависимости от размеров новообразований, лимфангиома может быть макрокистозной и микрокистозной. При макрокистозной лимфангиоме размер образования более 5 см, в отличие от микрокистозной.
В зависимости от внешнего вида и особенностей строения новообразования, различают кистозную, капиллярную и кавернозную лимфангиому. Патология возникает в области лимфоузлов. Наиболее часто кавернозное новообразование наблюдается в области шеи, щёк, губ и языка. В большинстве случаев опухоль в этих местах значительно увеличивается. Лимфангиома кистозного характера может образовываться на шее, в области подмышек, а также на брюшной и грудной стенке. В некоторых случаях новообразования возникают в области паха, подколенной ямке и на внутренних органах.
Причины
Почему может возникнуть опухоль лимфатической системы у ребёнка? Чаще всего лимфангиома носит врождённых характер. Но точная причина возникновения новообразования у малышей в период эмбрионального развития до настоящего момента неизвестна. Патология может быть не только врождённой, но и приобретённой. Существуют некоторые причины, отчего может быть лимфангиома у ребёнка.
- Осложнения после перенесённого инфекционного заболевания.
- Нарушение лимфоотока после проведение хирургической операции.
- Применение лучевой терапии для лечения онкологических заболеваний.
Симптомы
Определить возникновение опухоли у ребёнка можно по определённым признакам. Иногда врожденная патология проявляется через несколько лет после рождения малыша. В зависимости от характера и вида проявления лимфангиомы у малыша, существуют различные симптомы.
При капиллярном характере доброкачественной опухоли наблюдаются уплотнения с размытыми границами.
o Уплотнения могут находиться недалеко от поверхности подкожной клетчатки и быть глубоко внутри мышечной ткани.
o При этом заметно изменение цвета кожи поражённых участков: кожа становится красной или немного синей.
o В этом случае возможно кровотечение при механическом повреждении кожного покрова.
o При разрыве лифматических сосудов будет происходить истечение лимфатической жидкости.
Если у ребёнка кистозная лимфангиома, будут хорошо видны контуры опухоли.
o Кожа в поражённом месте остаётся без изменений цвета, но становится тонкой и растянутой.
o При данной форме опухоли может наблюдаться сдавливание соседних нервов, сосудов или органов.
При кавернозной лимфангиоме границы поражения будут трудно различимы.
o В повреждённом месте кожного покрова образуется отёк.
o Если надавить на новообразование, произойдёт её сжатие. После ослабления лифма вновь заполняет внутреннюю полость опухоли.
Если происходит воспаление внутреннего содержимого лимфангиомы, может наступить интоксикация детского организма. У ребёнка резко поднимается температура тела и наблюдается увеличение лимфатических узлов. У детей лимфангиома обычно растёт очень медленно. Увеличение новообразования происходит по мере роста ребёнка. Иногда определить возникновение доброкачественной опухоли можно спустя несколько лет. В этом случае рост лимфангиомы будет происходить стремительно.
Диагностировать патологию у малыша можно методом ручной пальпации повреждённого места. Для определения точного диагноза, ребёнок должен пройти дополнительные обследования:
o Компьютерная или магнитно-резонансная томография;
o Ультразвуковое исследование;
o Метод рентгенолимфографии. Этот способ исследования позволяет узнать об анатомических особенностях опухолей и их расположений.
Сдача анализов крови и мочи может потребоваться для определения наличия воспалительного процесса в организме малыша из-за возможности образования гноя внутри опухоли.
Осложнения
Чем опасно возникновение доброкачественной опухоли в организме ребёнка?
- Опасность развития лимфангиомы заключается в затруднении дыхания, осложнения глотания. Это может происходить при возникновении новообразования в области шеи или брюшной полости.
- Если своевременно не удалить опухоль, есть вероятность её увеличения. В дальнейшем происходит давление на пищевод или трахею. Для грудного малыша эти осложнения могут привести к смерти.
- Затруднения дыхания может вызвать лимфангиома, образовавшаяся на языке.
- При воспалительном процессе внутри полости опухоли, может наступить интоксикация организма ребёнка. Помимо резкого ухудшения самочувствия ребёнка, наличие гноя в организме может привести к серьёзным осложнениям, как и любой абсцесс.
Лечение
- Лечить самостоятельно возникшую опухоль нельзя.
- Врождённая или приобретённая лимфангиома может быть вылечена лишь с помощью оперативного вмешательства.
- После проведённой операции родители должны осуществлять за ребёнком соответствующий уход для предотвращения осложнений.
- Его необходимо обеспечить полноценным питанием, следить за режимом дня.
- При наличии перевязочных повязок, своевременно осуществлять их замену. В случае осложнений следует обращаться к врачу.
- Лечить доброкачественную опухоль у ребёнка можно только с помощью хирургической операции.
- Операция может быть срочной, если рост опухоли стремительно продолжается.
- Во время операции врач удаляет полностью или частично лимфангиому.
- Обычно новообразование удаляется до границ здоровых тканей.
- Если полностью удалить опухоль не получается, поражённую ткань врач прошивает капроновыми или шёлковыми нитками.
- Для предотвращения рецидива иссеченного новообразования, проводится прижигание поражённого участка с помощью тока высокой частоты.
- Для долечивания или при лёгкой форме лимфангиомы проводится склерозирующая терапия.
- Если наблюдается воспалительный процесс внутри опухоли, проводится её вскрытие и полное удаление гнойного содержимого.
Профилактика
Предотвратить возникновение опухоли в лимфатических сосудах у малыша непросто.
- Необходимо приучать ребёнка к здоровому образу жизни с ранних лет.
- При возникновении инфекционных и других заболеваний их следует своевременно лечить, чтобы не допустить осложнений.
- Ребёнок должен регулярно проходить обследования в поликлинике по месту жительства. Это позволит как можно раньше выявить возможность образования лимфангиомы.
- Повышать иммунитет ребёнка с помощью свежих овощей и фруктов. Можно использовать витаминные комплексы, но только после консультации врача.
- Во время беременности будущая мама должна следить за своим здоровьем, избегать воздействия токсических и других вредных веществ.
Читайте также:

