Киста кости восстановление после операции
Как лечат кисту кости? На практике для устранения костной кисты используют несколько методов лечения, которые напрямую зависят от возраста, характера и течения заболевания. Занимаются лечением ортопеды, травматологи, хирурги.
Существует ли возможность вылечить аномальное новообразование без применения операции?
Для взрослых людей и подростков старше 15 лет чаще используют хирургическое удаление патологической структуры, но с учетом показаний. Если киста маленькая и не угрожает переломом, практикуют тактику выжидания и наблюдения за ее поведением.
Неосложненный аномальный вырост, диагностированный у ребенка, лечат исключительно консервативными методами. Если неприятные симптомы у взрослых пациентов отсутствуют, а сама киста кости небольшая и находится в пассивной фазе, то существует возможность обойтись без хирургии.
Терапевтическое лечение

Предусмотрены следующие методы:
- Если происходит самопроизвольный перелом, требуется обязательное наложение гипсовой повязки для полной иммобилизации (неподвижности) конечности на срок до 6 недель.
- Если перелома нет, но врач при диагностировании предполагает, что высок риск патологического перелома, пациенту требуется максимальная разгрузка кости и покой. Для этого используют повязку на плечо, а при поражении нижней конечности – палку для упора или костыли.
- Лекарственная пункция.
Пункции способны существенно ускорить процесс зарастания ткани в месте локализации кисты. Лечение заключается в следующем:
- выполняют внутрикостное обезболивание, делая тонкий прокол;
- содержимое полости вытягивают с помощью иглы и биоматериал забирают на гистологическое исследование, чтобы исключить риск онкологии;
- в стенках капсулы делают перфорацию (мелкие отверстия), чтобы снизить внутриполостное давление и облегчить отток экссудата;
- полость промывают асептиками для обеззараживания (раствором амикапроновой кислоты), чтобы предупредить кровотечение;
- далее в полость вливают такие средства, как Апротинин, Контрикал, подавляющие агрессивные ферменты. Если полость крупная, пациентам от 12 лет назначают введение гормональных медпрепаратов — Гидрокортизона, Кеналога, Триамцинолона, которые оказывают сильное противовоспалительное, болеутоляющее и противоаллергическое действие.

Во время проведения курса пункций пораженный отдел кости иммобилизируют шиной, повязкой, лангетой. При активных (растущих) опухолях в костях повторную процедуры делают с интервалом в 3 недели, если киста пассивна – раз в 5 недель. Стандартный курс лечения состоит из 6 – 10 пункций.
Когда полость спустя 4 – 8 недель закрывается, что подтверждается рентгенограммой, индивидуально для каждого пациента на 5 – 6 месяцев назначают лечебную физкультуру. Таким образом, длительность консервативного лечения составляет 6 – 8 месяцев.
Хирургическое
На практике, костная киста у 90% пациентов старше 16 лет удаляется оперативно, поскольку выявление опухоли в этом возрасте указывает на долговременный рост, а значит – на существенное разрушение костной ткани. А такое аномальное состояние представляет серьезный риск множественных повторяющихся переломов.
Для малышей от 3 лет операцию проводят только при обнаружении агрессивного развития процесса. Это объясняется тем, что в активной фазе развития кисты возрастает вероятность повреждения ростковой зоны у детей, что опасно задержкой роста ножки или ручки ребенка. Кроме прочего, контакт опухоли с зоной роста повышает риск ее повторного формирования.
Основные показания к хирургическому удалению полости в кости:
- безрезультатность терапевтических методов, что подтверждается отсутствием положительной динамики при наблюдении в течение 6 – 12 недель;
- нарастание выраженности симптомов и рентгенологические признаки, указывающие на рост кисты и разрушение костной ткани;
- высокая вероятность перелома;
- если после патологического перелома полость не зарастает и не уменьшается;
- риск повреждения и сдавливания спинного мозга;
- крупное по величине образование, ограничивающее суставную активность.
Экстренная операция требуется, если диагностируется:
- перелом открытого типа;
- повреждение обломками кости нервных волокон, сосудистых узлов;
- явные признаки внутренней гематомы, приводящей к остановке кровоснабжения больного участка и его некрозу.

Удаление солитарной и аневризматической кисты кости проводят, применяя метод резекции (иссечения) полости с последующей аллопластикой.
- Выполняется обязательное местное обезболивание. При локализации патологии в области таза, головки бедра, позвоночника может проводиться общая анестезия.
- Врач вскрывает полость, иссекает ее, используя краевую, сегментарную, очаговую резекцию, полностью выскабливая содержимое. Необходимо тщательное и полное удаление остатков стенок опухоли, чтобы не было повторного роста.
- Хирург пломбирует (заполняет) выскобленную полость биотрансплантатом – аллопластичным материалом. Применяемые сегодня в аллопластике современные биокомпозиционные материалы позволяют максимально восстановить остеогенез (формирование костной ткани) и двигательную (или опорно-двигательную – в случае операции на ноге) функцию конечности.
- Рана послойно ушивается, оставляя после затягивания разреза почти незаметный шов.
Биологическая реконструкция кости (особенно подвздошной, таранной, пяточной) после операции проходит медленно: от года до 3 лет.
В последнее время ученые-медики работают над методами в области диагностики и криохирургии костных кист, направленных на сведение к минимуму рецидивов.
Методика криохирургии заключается в традиционном (скальпельным) иссечении полости с последующим воздействием очень низких температур на костные образования.
Криохирургическое лечение предусматривает щадящую внутриочаговую резекцию кости и проведение нескольких циклов замораживания криоагентом полости и осколков кости, которые при оттаивании полностью разрушаются и удаляются с полным обеззараживанием раневого ложа. Снижение частотности повторного формирования кисты и аномальных переломов на 300% после криохирургического удаления костных образований доказывает результативность метода.
Восстановление и постоперационные осложнения

Длительность восстановления после удаления костной опухоли может затягиваться до 2 лет. После лечения аневризмальной кисты обычно требуется более длительный реабилитационный период – до 3 лет.
Прогноз при солитарных образованиях обычно оптимистичный. После своевременного иссечения капсулы пациент излечивается, и в большинстве случаев активное поведение детей и трудоспособность взрослых пациентов не ограничивается.
Отдаленные осложнения в форме контрактур, обширного разрушения кости с укорочением или деформацией конечности при своевременном и правильном лечении наблюдается редко.
Аневризмальные кисты больше склонны к рецидивам. Повторные формирования наблюдают у половины пациентов даже после тщательно проведенной операции. Единственный способ сократить опасность рецидивов – постоянное наблюдение у врача и периодически проводимое инструментальное обследование костной системы. При раннем обнаружении маленькой опухоли, ее гораздо легче вылечить с помощью пунктирования.
Дети восстанавливаются после удаления кисты намного быстрее благодаря высокой способности к репарации тканей в этом возрасте. Рецидивы возникают у 40 – 45% маленьких пациентов.
Среди последствий в постоперационном периоде отмечают:
- рецидив развития кисты в силу особенностей восстановления тканей, запущенности процесса и непрофессионализма врача, который провел неполное иссечение пораженного участка;
- возникновения тромбозов;
- развитие различных остеопатологий;
- отторжение трансплантата, нагноение тканей;
- плоскостопие, деформация кости, укорочение конечности, двигательные дисфункции;
- инвалидность (5 – 10%) у пациентов старше 45 лет при операции на позвонке, по причине сложности манипуляций и особой уязвимости нервных узлов в этой области.
Народная медицина
Лечение народными средствами при костных новообразованиях рассматривается как низкоэффективное. Однако применение растительных и животных веществ при маленьких пассивных кистах может помочь в устранении болезненности и воспалительных явлений.
Среди реально действующих средств – натуральное мумие, которое помогает зарастанию костной ткани после патологических переломов, а также в реабилитационном периоде – для восстановления тканей. Мумие принимают внутрь и наружно, используя концентрированный раствор для компрессов.
Дозы: в день до 500 мг (для взрослых) внутрь с молоком, чаем, медом, курс лечения до 35 дней с перерывом на неделю. Затем повторяют от 3 до 7 курсов. Сроки срастания кости сокращаются до 16 — 20 суток, особенно у детей. Дозировку мумие для ребенка определит педиатр.
Наружно делают компрессы. В жирный детский крем добавляют растворенный в воде порошок мумие. Для этого на 5 граммов (25 таблеток по 200 мг) порошка берут столовую ложку воды, смешивая все в густую кашицу.
Костная пластика является одной из самых распространенных стоматологических операций. Она заключается в восполнении дефицита костной ткани в области альвеолярных отростков верхней или нижней челюстей. Основной причиной назначения данного хирургического вмешательства остается имплантация зубов, требующая вживления искусственных корней в костную ткань. Гораздо реже костная пластика проводится в качестве заключительного этапа лечения зубной или челюстной кисты. Также операция может служить переходным этапом, так как после удаления полости, при условии разрушения зуба, требуется его протезирование.
Восстановление объема атрофированной костной ткани является важной манипуляцией в стоматологической хирургии. Постепенное рассасывание альвеолярного гребня приводит к тому, что кость деформируется и нарушается ее физиологическая и анатомическая правильность. Это мешает зубному ряду выполнять свои функции, а внешне сопровождается эстетическими дефектами. Если же речь идет о последствиях удаления кисты, то истончение может быть настолько выраженным, что кость просто ломается при минимальной нагрузке. Своевременно проведенная костная пластика позволяет избежать этих и многих других неблагоприятных последствий.
Что такое киста зуба?
Кистой называется полостное образование, заполненное жидкостью, отграниченное от здоровых тканей тонким клеточным слоем. Она располагается в десне, на верхушке зубного корня и вовлекает в патологический процесс все окружающие ткани. Лечить кисту нужно как можно раньше, но обнаружить ее не так-то просто.
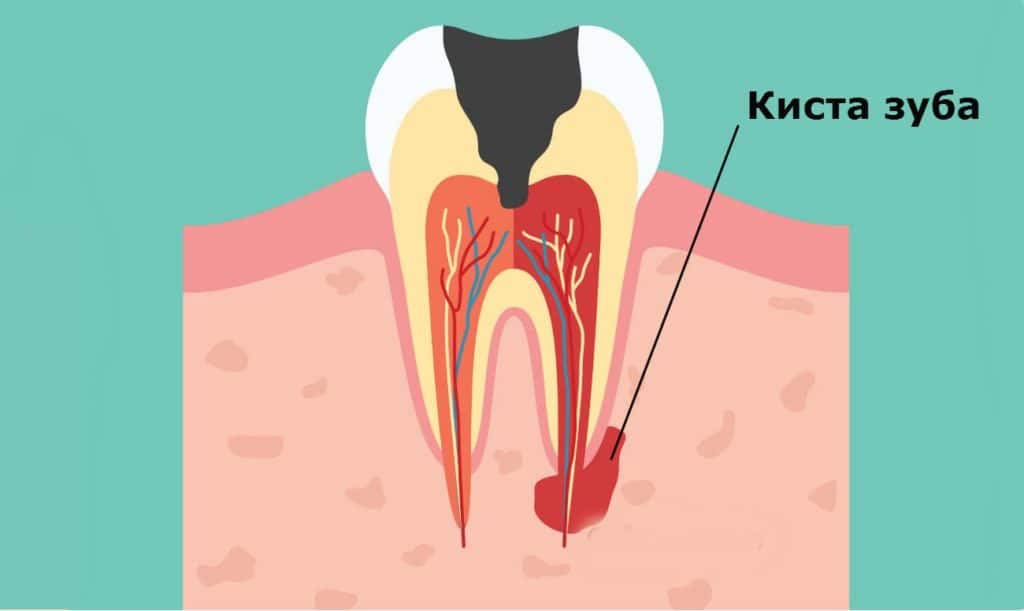
Основные причины образования кисты зуба:
- Травматическое повреждение зуба;
- Некачественное лечение зуба, из-за которого в корневой канал попадает инфекция;
- Хронические инфекционные процессы носовых пазух, ротоглотки, ушей;
- Сниженная устойчивость организма к воздействию воспалительных факторов;
- Воспаление окружающих зуб тканей;
- Инфекционный процесс в пульпе зуба;
- Воспаление периодонта;
- Хронический инфекционный процесс, который локализуется под коронкой;
- Проблематичное прорезывание зубов мудрости;
- Кариес ротовой полости.
Кисты могут образовываться не только у взрослых, но и в детском возрасте, поражая молочные зубы или даже зачатки коренных. Данный патологический процесс, вне зависимости от этиологии, является неразрешившимся воспалением, которое сам организм отграничил от здоровой ткани.
В редких случаях киста может образовываться после удаления зуба, если стоматолог проявил халатность и не простерилизовал инструменты надлежащим образом. Для предотвращения подобной ситуации, следует назначать антибактериальные препараты после любого хирургического вмешательства.
Длительное время киста не проявляется симптоматически, из-за чего ее часто обнаруживают случайным образом на профилактических осмотрах у стоматолога. Однако пока полость незаметна, ее распространение продолжается. Постепенно развивается симптоматика флюса или периостита. При подозрении на кисту, следует немедленно обращаться к стоматологу, так как проблема требует неотложного лечения.
Чем опасна киста зуба?
В первую очередь, киста неблагоприятно сказывается на функционировании костной ткани. Из-за большого количества воспалительных медиаторов происходит активация остеокластов и постепенное разрушение костных клеток десны вокруг кисты. Также, разрастаясь, полость может задевать соседние здоровые зубы, что в конечном итоге приводит к одномоментной потере значительного участка зубного ряда.

Основные осложнения нелеченой кисты зуба:
- Гнойное воспаление кисты (длительное время образование находится в состоянии вялотекущей инфекции, но присоединение новых бактериальных агентов приводит к серьезному патологическому процессу);
- Расплавление костной ткани челюсти (чаще всего достаточно обширное, неблагоприятное для лечения);
- Прорастание в гайморовы пазухи с развитием воспалительного процесса там (хронический гайморит);
- Остеомиелит или периостит челюстей за счет постоянного инфицирования из полости кисты;
- Абсцедирование кисты с формированием полости в щеке или десне, требующей немедленного хирургического вмешательства;
- Развитие флегмоны шеи (опасное, разлитое гнойное воспаление кожи и подкожно-жировой клетчатки, имеющее свойство прогрессировать и вызывать сепсис);
- Развитие заражения крови или сепсиса за счет источника постоянной инфекции;
- Самопроизвольный перелом верхнечелюстной или нижнечелюстной кости за счет истончения тканей.
Раннее выявление кисты зуба и ее лечение позволяют избежать перечисленных осложнений и успешно ликвидировать опасность. Но, как правило, на момент обнаружения киста успевает хоть немного, но истончить костную ткань, из-за чего может потребоваться костная пластика.
Как удалить кисту зуба?
Лечение кисты зуба может терапевтическим или хирургическим. К первому способу прибегают достаточно редко из-за большого процента диагностики на поздних этапах. Что касается оперативного вмешательства, то киста может быть удалена несколькими способами:
- Цистэктомия. Один из самых трудоемких вариантом решения проблемы, которые приносит самые благоприятные результаты. В ходе хирургического вмешательства удаляются сама киста вместе с содержимым, а также поврежденная часть зубного корня. При этом однокорневой зуб пломбируется, а если корней несколько, то проводится удаление. Затем возможно осуществление протезирования с предварительной костной пластикой.
- Цистотомия. В данном случае удаляется лишь одна (передняя) стенка образования, за счет чего оно сообщается с ротовой полостью. Содержимое кисты удаляют, а полость дезинфицируют. У процедуры имеет один существенный недостаток — очень длительный период заживления.
- Гемисекция. Самый простой и радикальный способ борьбы с кистой зуба. Данная манипуляция подразумевает иссечение самой кисты, зубного корня вместе с самим зубом, а также окружающих, пораженных инфекцией тканей.
В современной стоматологии также практикуется лазерный метод лечения кисты зуба, который считается менее травматичным и рискованным. Однако некоторые запущенные случаи заболевания требуют исключительно хирургического вмешательства.
Нужна ли костная пластика после удаления кисты?
Решение о необходимости костной пластики после лечения кисты зуба стоматолог принимает в индивидуальном порядке. Если проводилась консервативная терапия заболевания, а пораженный зуб сохраняется, то проведение хирургической манипуляции, как правило, не требуется. При осмотре ротовой полости будет отмечаться небольшой дефицит костной ткани, но она самостоятельно восстановится в течении некоторого времени после выздоровления.
Если же кистозное образование достигло больших размеров, то у пациента возникнет значительный недостаток собственной костной ткани. Показания к остеопластике не зависят от сохранности или удаления пораженного зуба. Значение имеет только количество недостающих клеток костной ткани челюсти.
В запущенных ситуациях, когда лечение кисты требовало удаления зуба, а костный дефицит настолько выражен, что пациенту опасно применять любые физические нагрузки на челюсть, требуется консультация и помощь челюстно-лицевого хирурга. Правильное проведение оперативного вмешательства в такой ситуации приобретает особо важное значение, так как от него зависит будущая функциональность челюсти в целом и возможность установки имплантатов с коронками.
Как проводится костная пластика?
Костная пластика с удалением кисты проводится по тем же принципам, что и в других ситуациях. Однако в данном случае часто используют остеогенные материалы, стимулирующие рост собственных костных клеток. Также используются искусственные имплантаты или аутотрансплантаты, которые берутся из челюстей, подбородка или твердого неба.
Виды костной пластики после удаления кисты зуба:
- Расщепление костного гребня и его последующее расширение. Достаточно удачный метод операции, так как кость погружается в богатое сосудами ложе и быстро приживается. Здесь можно использовать разнообразные трансплантаты, даже животного происхождения, так как они устанавливаются в максимально благоприятных условиях для приживления.
- Синус-лифтинг. Используется при дефиците костной ткани на верхней челюсти для предотвращения повреждения стенок гайморовой пазухи.
- Использование барьерных мембран. Подсоединение костного трансплантата с последующей его защитой от окружающих тканей. Также мембраны препятствуют проникновению клеток, разрушающих кость, благодаря чему стимулируется рост собственной ткани.
- Методика направленной регенерации. Представляет собой восполнение недостатка костной ткани путем установки естественных имплантатов или наполнения дефекта заменителем.
Выбор оперативного вмешательства зависит не только от степени дефицита, который спровоцировала киста, но и от индивидуальных особенностей пациента. Врач принимает решение о выполнении костной пластики, сравнивая возможные риски и положительные эффекты. Пациент должен прислушиваться к стоматологу, даже если боится или не хочет выполнять хирургическую манипуляцию. Игнорирование проблемы дефицита костной ткани заканчивается усугублением проблемы, что приводит к большим денежным и временным затратам на лечение.

Левин Дмитрий Валерьевич
Главный врач Центра Приватной Стоматологии "Доктор Левин", кандидат медицинских наук, врач высшей категории
- Задать вопрос
- Записаться на консультацию
Чтобы разобраться в послеоперационных швах, для начала нужно понять, что представляет собой остеопластика и один из ее видов — синус…
DynaMatrix® – это биологическая внеклеточная мембрана (БВМ), которая содержит в себе два из трех основных компонентов, необходимых для заживления…
Технология применения богатой тромбоцитами плазмы с факторами костного роста для улучшения заживления твердых и мягких тканей при костной пластике…
Проведение синус лифтинга направлено на формирование достаточного количества костной ткани для дальнейшей постановки зубного имплантата. Оперативное вмешательство производится исключительно на…
Все права защищены. Без согласования с автором перепечатка и использование для контента веб-сайтов запрещены. 4 часть ГК РФ. Статья 1274. Цитирование в разумных пределах допускается с обязательным указанием имени автора и источника заимствования с обязательной Активной ссылкой. Imperitia pro culpa habetur (Незнание закона не является оправданием).
Рассмотрим процедуру удаления кисты из организма, виды операций и процесс восстановления со сроками реабилитации.
Удаление кисты
Под кистой подразумевают аномальный отросток, который располагается в тканях нашего организма.
Внутри новообразование может содержать отмершие клетки кожи, затвердевшие частички жира, а также физиологические жидкости.
При своевременном выявлении она подлежит удалению. Важна как сама операция по удалению, так и реабилитация после удаления кисты.
Практически всегда она носит доброкачественный характер, в редких случаях содержит злокачественные клетки. Они могут образовываться в любом месте на теле: яичники, почки, спина, пах, печень и даже мозг.
Виды операций по удалению кисты
На сегодняшний день производится несколько видов операций. Все зависит от места и вида новообразования.
Способы хирургического вмешательства:
- пункция;
- лапароскопия;
- полостное вмешательство.
Хирургическое вмешательство может быть как плановым, так и срочным.
Показанием для неотложного проведения операции является:
- перекрут ножки новообразования;
- разрыв;
- образование гнойных масс.
Подобные осложнения проявляются острой болью. Значительное увеличение температуры тела свыше 38°. Тошнота сопровождающаяся рвотой. Полуобморочное состояние.
Рассмотрим виды операций более подробно.
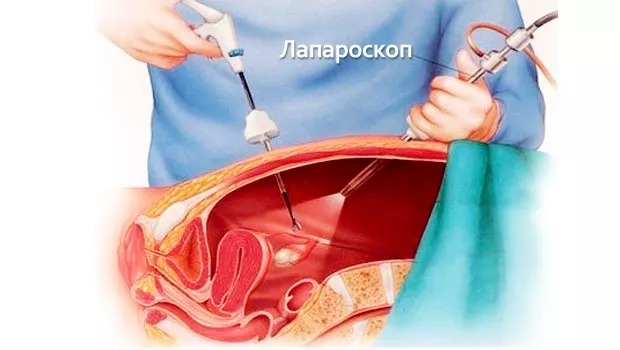
Пункция кисты применяется очень редко, когда новообразование небольшого размера и отсутствует воспалительный процесс. Под ультразвуковым просмотром проводится иссечение с помощью специальной насадки.
Пациенты легко ее переносят, реабилитация после операции по удалению кисты проходит в минимальные сроки. Для проведения операции делается три разреза. В один вводится кабель с камерой, в другие – необходимые инструменты.
Образования необходимо удалять очень аккуратно, дабы их содержимое не вылилось внутрь организма.
В недавнее время полостная операция являлась единственным способом избавления. В наше время применяется очень редко.
Показаниями к ее проведению является риск злокачественного перерождения или же возникновение кровотечения при проведении лапароскопии.
Возможные осложнения
Хирургическое вмешательство увеличивает риск развития последствий.
Иногда воспалительный процесс может развиться из-за отсутствия элементарной гигиены. Высока вероятность проникновения инфекции в организм.

Осложнения лечения новообразования на яичнике:
- высокая температура тела;
- интенсивная боль внизу живота;
- выделения приобретают темный окрас;
- кровотечение;
- припухлость и отечность кожного покрова;
- повторное образование;
- травматизм близко расположенных органов.
Факторы, которые влияют на развитие осложнений:
- наличие лишнего веса;
- беременность;
- заболевания хронического характера;
- злоупотребление никотином и алкоголем;
- прием медикаментов;
- развитие спаечного процесса.
Реабилитация после операции по удалению кисты яичника может сопровождаться различными неприятными симптомами – в таком случае незамедлительно обратитесь к врачу. Операция – это стресс для организма. Часто человек впадает в депрессию.
Сроки реабилитации после удаления кисты
Восстановление составляет от 2 недель до 1 месяца.
Все зависит от тяжести хирургического вмешательства и развития различных осложнений.
Реабилитация после удаления кисты почки пройдет быстрее, если она проводилась с применением лапароскопии. Восстановительный период после применения полостной операции длительный.
Особенности реабилитации после разных видов операций
Пункция кисты – малотравматичная процедура. Восстановительный период проходит быстро. После проведения пациент находится в медицинском учреждении на протяжении 2-х дней.
Реабилитация после удаления кисты яичника включает прием антибактериальных препаратов. При негативной динамике наблюдение осуществляют еще 2 месяца. Через полгода можно применять иной вид вмешательства для борьбы с проблемой.
Послеоперационный период длиться две недели. Общий срок реабилитации – 1 месяц.
- прием гормональных препаратов;
- фотофорез;
- лазерная и магнитная терапия;
- диетическое питание;
- незначительные физические нагрузки;
- физиотерапевтические методы.
При использовании лапароскопии выписка из стационара проводится на вторые сутки. В первое время пациенту необходим полный покой и постельный режим.
Важен пересмотр рациона. Необходимо стараться как можно меньше нагружать кишечник. Реабилитация после удаления кисты яичника при лапароскопии включает прием легкой и полезной пищи.

Первый этап восстановления начинается после проведения операции и заканчивается после снятия швов.
Длительность периода – от недели до двух. Важно осуществлять дыхательную гимнастику, а также включить лечебные упражнения.
С 4-го дня показаны физиотерапевтические методы. Врач должен наблюдать пациента два раза в год.
Реабилитация после удаления кисты бейкера коленного сустава включает покой ноги на протяжении нескольких дней. Для недопущения развития тромбоза глубоких вен необходимо использовать компрессионный трикотаж.
Реабилитация после удаления кисты Бейкера включает также ношение специального ортеза.
При полостной операции пациенту первое время необходимо придерживаться постельного режима. Начинать движения можно по рекомендации врача.
Все зависит от места разреза. Если ощущается боль в области шва, показан прием обезболивающих препаратов. Стоит обратить внимание на специальную диету и питьевой режим. При данном виде операции теряется много жидкости.
Беременность после лапароскопии кисты яичника
В ходе операции удаляется сам нарост, ткани яичника практически не травмируются. Нет никаких препятствий к беременности.
Врачи рекомендуют, перед планированием беременности, пропустить несколько циклов, спустя 2-3 месяца можно переходить к зачатию.
Исключением является эндометриоидное новообразование, которое требует полного лечения специальными препаратами, для обеспечения успешного вынашивания плода. Не стоит расстраиваться, если беременность наступит не сразу, ведь организм у каждой женщины индивидуален.
Дополнительные рекомендации
Реабилитация после удаления кисты головного мозга включает занятия со специалистом по ЛФК, массажистом, рефлексотерапевтом.
Важен прием специальных медикаментов, которые способны облегчить отек и улучшить кровоток. В течение месяца пациента могут беспокоить головные боли.
Человека, после перенесенной операции, нельзя считать полностью здоровым. На протяжении жизни его могут сопровождать проблемы с сосудами и мозгом.
Реабилитация после удаления арахноидальной кисты мозга проходит так же, как и в предыдущем случае.
Операция по удалению новообразования с копчика переносится легко. Период заживления происходит на протяжении месяца. В период реабилитации запрещено сидеть. Реабилитация после удаления кисты копчика включает прием антибиотиков и обезболивающих препаратов. Для скорейшего срастания тканей назначаются физиологические процедуры. Пациент полностью восстанавливается.
Ранняя диагностика и лечение кисты дают положительный прогноз. Данный вид новообразования не злокачественный, поэтому пациент полностью восстанавливается. Наименее травматичными способами оперативного вмешательства являются пункция и лапароскопия.
Причины возникновения у взрослых и детей
Основные причины возникновения кисты на бедренной кости:
- воспалительный процесс: остеомиелит, артрит;
- патология эмбриогенеза;
- дегенеративный процесс: остеоартроз;
- травма: перелом, ушиб.
Факторами развития для перечисленных патологий являются нарушение кровообращения, кислородное голодание, недостаток питательных веществ и снижение прочности костной ткани. В результате кость бедра разрушается и в ней образуется полость — киста.
Диагностика
Стандартные лабораторные исследования крови и мочи также назначаются врачом. Но они могут проинформировать только об общем состоянии организма пациента. Повышенный уровень лейкоцитов лишь свидетельствует о наличии воспалительного процесса. Никакой полезной информации при образовании в тазобедренном суставе они не несут.
Виды образований
Кисты в области бедра классифицируют по нескольким критериям. В зависимости от места расположения они бывают:
- на бедренной кости;
- на шейке бедренной кости;
- на головке бедренной кости.
Также патология может поражать коленный или голеностопный суставы. В нижней части срадают большеберцовая и таранная кости.
- Солитарные. Внутри прозрачная жидкость. Поражают крупные трубчастые кости. Чаще диагностируются у мужчин в возрасте 20-30 лет.
- Аневризматические. Внутри содержится кровь. Поражают костные структуры любых размеров, включая позвоночник.
Симптомы и этиология у кист разного вида отличаются. Именно поэтому перед назначением схемы лечения врач назначает комплексной обследование, чтобы установить точный размер и локализацию новообразования.
Восстановление
- Пациент должен соблюдать постельный режим, чтобы снизить нагрузку на конечность.
- Физическая активность допустима только после разрешения врача, в первый месяц нельзя поднимать тяжести.
- В области сустава накладывают гипсовую повязку, чтобы обездвижить его. Длительность фиксации гипсом устанавливается хирургом индивидуально.
Витамины укрепляют иммунитет.
Обычно восстановительный период длится не более 3 недель, если во время операции и после неё отсутствуют осложнения. В течение этого времени пациент принимает обезболивающие препараты, витамины для укрепления иммунитета.
После снятия гипса пациент приступает к выполнению гимнастики, чтобы откорректировать двигательную способность сустава.
Симптомы патологии
Клиническая картина заболевания долгое время может протекать бессимптомно. Особенно в случае солитарной кисты бедренной кости или тазобедренного сустава. Часто патология обнаруживается случайно при переломах. Возможные признаки:
- небольшой отек;
- редкие и краткосрочные боли;
- хромота.
- повышение температуры тела;
- гиперемия кожи;
- сильная боль в области бедра;
- увеличивающийся отек;
- хромота;
- расширение подкожных вен;
- нарушение двигательных функций сустава.
Во время физических нагрузок боль становится нестерпимой и мешает выполнять привычные действия.
Признаки
Симптомы кисты тазобедренного сустава проявляются сразу. Участок тела воспринимает максимальную нагрузку при ходьбе, беге и другой физической деятельности.
- Появляется давление на стенки при увеличении жидкости, что приводит к появлению выраженного дискомфорта у пациента.
- Скопление жидкости в области поражения, отёки.
- Дискомфорт при сгибании или разгибании ног, боль при ходьбе. Ощущения усиливаются во время нагрузки (подъём по лестнице, езда на велосипеде).
Болевые ощущения обычно нарастают в ночное время или под утро. При обнаружении нескольких симптомов, рекомендовано пройти диагностику опухоли, чтобы предотвратить её развитие и дальнейшее разрушение сустава.
Диагностические мероприятия
От правильности диагноза зависит успех последующего лечения. Прогноз врача обязательно должен быть подтвержден современными методами диагностики. Наиболее точные из них:
В дальнейшем с помощью рентгена проводится контроль за эффективностью терапии.
Замена тазобедренного сустава при наличии кист
Перед операцией обязательно проводится тщательное обследование пациента:
- собирается анамнез на переносимость лекарственных препаратов;
- результаты лабораторных исследований должны соответствовать норме;
- обязателен осмотр сосудистого хирурга;
- перед заменой сустава необходимо пролечить все очаговые инфекции (кариес, тонзиллит).
Делается ряд рентген-снимков, на которых важно правильно определить и оценить признаки артроза, поскольку, например, для диспластического и гиперпластического коксартроза применяются разные методы фиксации эндопротезов. Склероз и кисты непосредственно оказывают влияние на выбор техники эндопротезирования, в частности − на способ крепления чаши. В склерозированную кость, потерявшую упругость, невозможно интегрировать покрытие бесцементной чашки.
Для более надежной фиксации чаши впадина вычищается вплоть до уровня губчатого вещества, поскольку эта ткань способна эффективно участвовать в процессе остеоинтеграции. Цементная фиксация тоже устойчивее при посадке на губчатое вещество. Важно максимально удалить склерозированную ткань.
Лечение кисты
Патологический перелом шейки бедра у детей — парадоксальный способ уменьшения кистозной полости и постепенного восстановления костной ткани. У взрослых пациентов киста кости диагностируется крайне редко. В большинстве случаев бывает аневризмальной. При этом больные способны более адекватно перенести хирургическое лечение.
Киста бедренной кости у ребенка лечится следующим образом:
- При образовании размером более 2 см проводится декомпрессия: прокалывание стенки и промывание полости.
- Большие солитарные кисти пунктируются несколько раз в течение года, через каждые 1-2 месяца.
- Аневризмальные кисты прокалываются каждые 7-10 дней в течение 7-8 месяцев.
- Промытая полость заполняется антипротеолитическими препаратами.
- Для стабилизации лизосомных мембран и восстановления коллагеноза назначают кортикостероиды.
Для взрослых безоперационная схема лечения малоэффективна, а иногда — опасна возникновением рецидивов. Для восстановления костной системы обязательно хирургическое вмешательство.
Поражение аневризмальной кистой головки бедренной кости в 80% случаев отмечается у девочек. Тактики лечения:
- Консервативная.
- Иммобилизация тазобедренного сустава.
- Операция.
Последний вариант применяется только в том случае, если внутрикостные кисты в головке бедренной кости прогрессируют и полость увеличивается в размерах.
- Консервативное, если отсутствует перелом.
- Операция — экскохлеация кистозной полости. Дополнительно проводится пластика удаленной части или заполнение дефекта.
Для восстановления опорно-двигательной функции прибегают к костной аллопластике или трансплантантам. Полное ремоделирование кости занимает около 1,5-2 лет.
Реабилитация
Реабилитационный период не менее важен, чем грамотное проведение операции по замене сустава. Не все клиники предлагают полную программу, ограничиваясь несколькими днями, а пациенты часто не достаточно сознательны, чтобы самостоятельно продолжать комплекс восстановления. Поэтому после операции рекомендуется поехать в профильный санаторий, а лучше выполнить замену сустава в клинике, которая гарантирует не только качественно проведенное эндопротезирование, но и обеспечит полный реабилитационный курс.
Все это могут гарантировать профильные лечебные учреждения Чехии, где высокий профессионализм врачей, европейский уровень оказания услуг и наличие природных ресурсов для восстановления опорно-двигательного аппарата сочетаются с низкими для Европы ценами. уже долгие годы занимается организацией лечения пациентов из РФ с ортопедическими проблемами в лучших клиниках Чехии. Клиент получает полное информационное сопровождение, помощь в оформлении документов и транспортировке. Все финансовые вопросы обсуждаются предварительно, результаты фиксируются в договоре и больше не меняются на протяжении всего процесса лечения и реабилитации.
08/09/2017 в 11:38 дп
У бабушки не так давно обнаружили кисту тазобедренного сустава. Вот готовимся к операции. Хотелось бы как можно больше информации узнать и собрать. Операция предстоит с заменой тазобедренного сустава. Вопрос: на вечно ли это я не поняла и сколько идет восстановление?
16/06/2017 в 10:12 дп
Здравствуйте! У меня коксартроз 2-3 стадии, имеются костные кисты в бедренной кости. Какова стоимость операции по замене ТБС в вашей клинике?
21/07/2017 в 7:01 пп
Здравствуйте, Маржан! Позвоните нам пожалуйста.
Киста тазобедренного сустава возникает при наличии дегенеративных изменений и воспалительных процессов опорно-двигательного аппарата. Болезнь носит доброкачественный характер, но при отсутствии терапии она способна нанести немалый вред организму человека.
Осложнения и прогноз
Неправильное или несвоевременное лечение кисты чревато осложнениями. Опасные среди них:
- сдавливание нервно-сосудистого пучка;
- тромбофлебит;
- появление контрактур;
- деформация конечности.
У пациентов до 17 лет прогноз в 87-90% случаев благоприятный. Это объясняется высокой способностью к регенерации в юном возрасте. Статистика положительного исхода лечения у взрослых — 65-70%. Не исключены рецидивы, период восстановления занимает более долгий период.
Лечебные меры
Лечение новообразования проводится как консервативным, так и радикальным способом. Какой метод выбрать, решает врач, который оценивает состояние пациента и течение заболевания.
Медикаментозная терапия неспособна устранить болезнь, но она может повлиять на рост кисты и предупредить развитие осложнений. Для лечения используют нестероидные противовоспалительные средства в виде таблеток и мазей.
Во врачебной практике широко применяется введение гормонального лекарства в тазобедренный сустав. Применяемое лекарственное средство оказывает мощный противовоспалительный эффект. Но также показано использование тугой повязки и обезболивающих препаратов.
Для улучшения кровообращения и подвижности пораженного сустава назначают физиотерапевтические процедуры, это:
- электрофорез;
- лазерная и магнитная терапии;
- озоно–кислородные инъекции;
- ЛФК (лечебная физическая культура).
Медикаментозная терапия не гарантирует полного выздоровления, поэтому в качестве основного лечения врач рекомендует операцию по удалению кисты. Хирургическое вмешательство показано в следующих случаях:
- быстрый рост образования;
- высокая вероятность разрыва кисты;
- сдавливание ближайших сосудов и нервных пучков;
- риск развития осложнений, например венозный тромбофлебит.
Профилактические меры
Самый результативный метод профилактики кист — регулярное посещение врача. Особенно это касается детей с предрасположенностью к заболеванию. Другие способы поддержания здоровья опорно-двигательной системы:
- полноценный и сбалансированный рацион;
- умеренные физические нагрузки;
- оберегание себя от переломов, ушибов.
Следует прислушиваться к своему организму в утренние и вечерние часы. В это время могут появляться первые симптомы — приглушенная боль, дискомфорт, онемение конечностей, проблемы с координацией движений.
Как лечится?
Терапию кисты начинают сразу же после постановки диагноза. Как правило, все лечение осуществляется еще в детском возрасте, и принимают в этом непосредственное участие ортопеды и хирурги. В случае если образование привело к возникновению патологического перелома, накладывается гипс сроком на 6 недель. А для ускорения процесса достижения кистой фазы отграничения, выполняются пункции.
При помощи этих мероприятий удаляется содержимое кистозного образования. Данные процедуры являются безболезненными, так как проводятся они с применением внутрикостной анестезии. После удаления всей жидкости, осуществляется перфорация стенок, которая обеспечивает снижение давления внутри образования. Его полость при этом промывается специальными растворами, которые ускоряют процесс восстановления костных структур и ликвидацию ферментов, приводящие к их разрушению.
Профилактика
- При наличии хронических заболеваний, связанных с костной, опорно-двигательной системой нужно исключить вероятность любых травм, механических повреждений суставов.
- Вести здоровый образ жизни, соблюдать режим питания, отказаться от вредных привычек.
- Во избежание развития осложнений проходить своевременное медицинское обследование.
- Если человек занимается спортом, нужно обязательно раз в полгода проходить профилактические осмотры у ортопеда.
При появлении любой негативной симптоматики, например отечности, нужно срочно обратиться к врачу для постановления точного диагноза и назначения адекватных методов терапии. Если игнорировать кисту в тазобедренном суставе, она будут сопровождаться различным дискомфортом, болью, спровоцирует развитие серьезных осложнений. Лучше не допускать обострение патологии и не заниматься самолечением.
Киста – это опухолеподобное образование с признаками доброкачественности, представляющее собой полость с жидкостью. Встречается в разных органах и тканях.
Этиология
Главным пусковым механизмом к образованию подобной патологии является нарушение кровообращения в ограниченном участке кости. На фоне дефицита кислорода и питательных веществ поражённая область начинает разрушаться. Из-за этого наблюдается формирование полости, наполненной жидкостью внутри, что становится причиной дальнейшего разрушения костных тканей, окружающих новообразование.
Далее происходит снижение давления жидкости и активности ферментных веществ. Благодаря этому кистозное образование из активного превращается в пассивное и постепенно исчезает. Ему на замену приходит новая костная ткань.
Помимо этого, причины кисты кости могут заключаться в:
- травмах, которые приводят к перелому, но без смещения;
- хронические дефекты кости;
- наличие системного дистрофического процесса;
- патологии эмбрионального и внутриутробного развития плода. Зачастую это связано с неправильным образом жизни будущей матери, тяжёлыми условиями труда и сложными заболеваниями у женщины.
Механизм развития
Доподлинно выявить этиологический фактор образования кистозной полости трудно ввиду медленного формирования в течение 1–2 лет.
Патогенез включает в себя два звена:
- Нарушение микроциркуляции;
- Активность ряда ферментативных веществ.
На фоне деструкции и кистовидной перестройки формируется доброкачественная опухоль костной ткани. Ферментные вещества стимулируют увеличение кисты в объеме за счет накопления экссудативного содержимого. Внутри отмечается повышенное гидростатическое и осмотическое давление. Постепенно внутрикапсульное напряжение снижается, киста замещается костной тканью.
Процесс формирования кистозного образования на кости прост. Все начинается с нарушения поступления кровотока к костным структурам на определенных участках. А так как кровь является единственным транспортировщиком кислорода, костные клетки начинают испытывать его острую нехватку, в результате чего нарушается их функциональность, и они погибают. При этом происходит активизация лизосомных ферментов, которые начинают с очень большой скоростью расщеплять коллаген и протеины.
В итоге внутри кости образуется полость, заполненная жидкостью. Она постоянно оказывает давление на близлежащие ткани, провоцируя нарушение их функциональности и гибели. В итоге происходит деструкция костных тканей, что увеличивает размер полости. Жидкость равномерно распределяется по ней и давление уменьшается.
Заболевание появляется в результате развития двух основных аномальных состояний:
- нарушения циркуляции крови на определенном участке костной структуры;
- активности определенных ферментов, что ведет к разрушению органического костного вещества.
Но причины этих аномальных состояний до конца не исследованы.
Образование псевдоопухоли начинается с нарушенного внутрикостного кровоснабжения конкретного участка. Дефицит кислорода, микроэлементов, других важных веществ ведет к постепенному разрушению ткани и стимулирует активность ферментов, способных расщеплять белковые соединения, включая коллагеновые волокна и полисахариды, приводя к деструктивным процессам.
Существует предположение, что на запуск механизма образования кистозной капсулы влияют:
- полученные травмы – ушибы, переломы;
- внутриутробное нарушение формирования костной ткани у эмбриона;
- патологии, ведущие к вымыванию кальция;
- воспалительные процессы и инфекционные очаги в организме;
- сниженная иммунная защита, как местная, так и общая;
- неполноценное питание с нехваткой микроэлементов и витаминов.
Голеностопное сочленение
Новообразование в голеностопном суставе чаще всего является следствием таких заболеваний, как бурсит или тендовагинит. Оно может появиться как последствие травмы сустава либо кости, которая к нему прилегает. Киста голеностопного сустава представляет собой образование, имеющее стенки и полость с жидким содержимым.
Основным симптомом наличия новообразования в голеностопном суставе является боль при ходьбе, которая отдается в стопу и ощущается в пятке. Рост опухоли в голеностопе довольно медленный, но может значительно ускориться по причине травмы. В этом случае симптомы заболевания станут более очевидными:
- усилится боль (более очевидным станет дискомфорт в пятке);
- может появиться отек;
- станет заметным округлое образование в районе щиколотки.
Диагностика заболевания представляет собой осмотр, пальпацию, рентгенографию и МРТ, взятие пункции.
Лечение опухоли голеностопного сустава (как и в случае тазобедренного) может быть консервативным или хирургическим. Консервативное лечение представляет собой прокол опухоли и удаление ее жидкого содержимого, а если есть воспаление – обработку противовоспалительными препаратами. Лечение голеностопного сустава предполагает после откачивания жидкости из кисты использование в течение недели специального фиксатора. Кроме того, в период восстановления желательно посещать физиотерапевтические процедуры.
Читайте также:

