Катетер для удаления кисты почки
Операция по удалению кисты почки проколом — альтернатива радикальным полостным вмешательствам.

Основные преимущества малоинвазивного метода:
- минимальные риски;
- бескровное иссечение;
- удаление образований разных размеров;
- сокращение периода реабилитации;
- высокие эстетические показатели.
Киста почки — это образование доброкачественного характера. Стенки выстилаются клетками эпителия, а наполнена она жидкостью. Вопрос об удалении поднимается, когда прирост достигает 70% в год. Помимо этого, к показаниям относятся такие факторы:
- диаметр 5 см и более;
- угроза здоровью ввиду разрыва и инфицирования внутренних органов;
- дисфункция почки;
- систематическое повышение почечного давления;
- проблемы с мочеиспусканием;
- частая или постоянная примесь крови в урине;
- хронический пиелонефрит.

Цель чрескожной пункции — обеспечить отток жидкости с кисты и спровоцировать склеивание стенок. Такая процедура проводится под местной анестезией. Прокол делают через кожу, а его глубину контролируют УЗИ. После устанавливают дренаж. Это обеспечивает аспирацию, соответственно, уменьшение размеров образования и снижение давления на почку и региональные ткани. Когда полость опустошается, стенки ее склеиваются и рубцуются.
Основной недостаток — в 55% случаев возможен рецидив. Согласно статистике не всегда происходит замена клетками соединительной ткани, а это провоцирует повторное появление опухоли.
Чтобы снизить риск возникновения рецидива, пункцию дополняют процедурой склерозирования. Суть — принудительное и ускоренное рубцевание на фоне гибели клеток эпителия (внутреннего слоя). В опухоль вводят склерозирующий раствор, оставляют на 20-30 минут, а затем удаляют через дренажную трубку. В его состав входят спирт, антибиотики и антисептики. Склерозирование позволяет снизить вероятность рецидива на 7-10%.
Лапароскопия — оперативное лечение без полостного рассечения. Все действия выполняются через небольшие проколы в передней брюшной стенке, через которые вводят эндоскопический (лапароскоп или эндоскоп) и специальный хирургический инструмент. Возможно провести не только иссечение кисты, но и ее вылущиванию, резекцию (иссечение образования с региональными тканями) и даже полное удаление органа.
После удаления опухоли в почку вставляют дренаж для оттока, на операционные раны накладывают швы. По некоторым показателям в уретру вводят стенд: трубка расширяет протоки, не позволяет моче затаиваться.
В период реабилитации пациенту назначают обезболивающие препараты и антибиотики, иногда противовоспалительные лекарства. Осложнения — внутреннее кровотечение, утечка урины, инфицирование, травмы региональных органов. В редких случаях процедура переходит в открытую полостную операцию.
В течение недели человек находится в медицинском учреждении. Первые 3-е суток соблюдается постельный режим, вставать с постели самостоятельно можно на 4-е. В этот период рекомендована диета и минимальная физическая активность, например, дыхательная гимнастика.
Лапароскопия почки — один из методов оперативного вмешательства, позволяющий остановить развитие злокачественных и кистозных процессов. В отличие от полного рассечения тканей, после применения специального аппарата отсутствует риск кровотечений. При лапароскопии кисты почки травмы тканей минимальны, проколы на коже не превышают 10 мм.

После данной процедуры отсутствует риск кровотечений и осложнений.
Контроль операции осуществляют через экран и специальную видеокамеру. Также с помощью лапароскопического вмешательства осуществляют пункцию кисты почки. Это необходимо для цитологического исследования или выведения жидкости из капсулы.
Показания к оперативному вмешательству
Перед назначением хирургического лечения пациента диагностируют. Обязательны анализы мочи и крови, УЗИ, а при затруднительном диагнозе — магнитно-резонансная томография или компьютерное сканирование.

Обязательны анализы мочи и крови, УЗИ.
Удаление кисты в почке лапароскопией необходимо для остановки роста полости и снижения риска формирования злокачественного процесса. В процессе операции на кисте почке могут применяться и манипуляции для её фиксации при опущении, а также удаление камней. Показания к операции возникают при больших размерах опухоли почек, которая может провоцировать сдавление соседних тканей и серьёзное нарушение выделительной функции.
Одним из срочных показаний лапароскопии камней в почках является закупорка мочеточников и выделение продуктов распада в кровеносную систему.
Противопоказания
Несмотря на то, что лапароскопия позволяет совершить бескровную пункцию на кисте почки и удалить камни с минимальными последствиями для тканей, существуют некоторые противопоказания.
- Декомпенсированный сахарный диабет.
- Небольшой размер кисты и мелкие камни, которые не сопровождаются симптомами.
- Сильные аллергические реакции на лекарственные препараты.
- Гнойный или воспалительный очаг в организме.
Подготовка к операции
Перед пункцией кисты почки или её удалением выясняют причину патологии. Врач опирается на показатели в анализах. При пиелоэктазии, связанной с нарушением почечной лоханки, может потребоваться исследование КУДИ. Это поможет оценить уровень накопления и выведения мочи.

Приём пищи прекращается за 12 часов.
Приём пищи прекращается за 12 часов, допустимо употребление небольшого количества жидкости. Кроме общих анализов крови определяют уровень свёртываемости, глюкозы, наличие белка и вредного холестерина.
У пациента должны отсутствовать признаки инфекции — температура, рвота и кашель. За неделю до оперативного вмешательства следят за питанием, рацион должен быть сбалансированным, исключают алкоголь, пищу, усугубляющую образование камней.
Виды оперативного вмешательства
В почечной хирургии задействуют несколько методик удаления опухоли лапароскопом. Они подбираются индивидуально для каждого пациента с учётом особенностей организма, хронических болезней и течения патологии.
Метод основан на проколе капсулы и эвакуации её содержимого. Место подбирают как можно ближе к центру. В небольшой участок рассечённых тканей вводят иглу, а затем дренажную трубку. Стенки подшивают и запаивают спиртом. Пациент проходит контрольное исследование в течение 12-14 дней. Процедура по марсупиализации (подшивание к ране) незаменима для тонкостенных врастающих кист.
Полное удаление кисты с сохранением окружающих тканей почки. Капсулу вылущивают осторожно, чтобы не произошло разрыва стенок. Удалённую опухоль кладут в специальный контейнер и запаивают сосуды. Обычно длительность удаления образования занимает не более часа, количество манипуляций зависит от сложности операции (например, ели произошёл разрыв стенок).
Доступ к опухоли в почке осуществляется через уретральный канал. Эндоскоп вводят по естественному пути, достигая чашечно-лоханочной системы. Благодаря гибкости инструментов удаётся не только испарить кисту лазером, но и раздробить камни в песок. Опавшие стенки превращаются в рубец, что исключает рецидив патологии.
К такому методу прибегают в крайних случаях, если во время лапароскопии были обнаружены осложнения — злокачественная опухоль, перитонит, абсцесс брюшных стенок. Открытый доступ позволяет вычистить полость и произвести нефрэктомию вместе с капсулой.
Реабилитация
После лапароскопии почки в послеоперационный период отмечается быстрое восстановление организма, швы накладывают в минимальном количестве. Если пациент чувствует себя хорошо, и у него нет негативных последствий, он может быть выписан на 3-5 сутки. В домашних условиях продолжают принимать обезболивающие препараты, придерживаются щадящего режима.
Диета после удаления кисты почки необходима, чтоб снизить нагрузку на орган. Для обеспечения его нормальной функциональности исключают острые, жареные, копчёные и жирные продукты. Соблюдают стол №5 с минимальным количеством соли.

Соблюдают стол №5 с минимальным количеством соли.
Реабилитационный период после проведения лапароскопической операции может варьироваться от 30 до 90 дней. В этот период важно соблюдать рекомендации врача, контролировать питание и образ жизни.
Киста на почке – серьезное заболевание, относящееся к доброкачественной опухоли, которому подвержены около 3% людей. В ряде случаев, течение болезни бывает бессимптомным и пациент может даже не догадываться о ней, тем более, если это не приносит вреда, и опухоль небольшого размера. Однако, если новообразование начинает резко увеличиваться и сопровождается сильными ноющими болями в области поясницы, то удаление кисты почки просто необходимо. В большинстве случаев, лечение происходит хирургическими способами, с использованием современных технологий. Консервативная терапия медицинскими препаратами эффективна только при регулярном врачебном контроле над размерами опухоли.
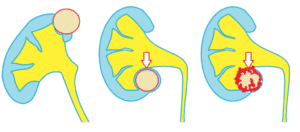
Показания к проведению операции
На практике хирургическое удаление кисты необходимо в следующих случаях:
- УЗИ-диагностика показала, что размеры опухоли более 10 см.
- Интенсивные боли в области поясницы, которые практически невозможно снять болеутоляющими средствами.
- Киста образовалась поперек мочеточника и пациент испытывает затруднения при мочеиспускании.
- Доброкачественное новообразование переросло в злокачественное (онкология) и сопровождается обширным абсцессом.
- Из-за опухоли началось разрушение мочевыводящей системы и развилась почечная недостаточность.
- Попадание в организм гноя, вследствие разрыва кисты.
- Наличие кровянистых выделений в урине и резких болей при мочеиспускании.
- Частое обострение пиелонефрита.
Если обнаружена киста размерами больше 3 см, то больному необходимо регулярное медицинское обследование для предупреждения ухудшения состояния.
Противопоказания
Опасно проводить операцию, если у пациента обнаружены следующие заболевания:
- Сахарный диабет любого типа.
- Болезни сердечно-сосудистой системы или органов дыхания.
- Аллергические высыпания на коже.
- Воспалительные процессы органов брюшной полости, сопровождаемые высокой температурой.
- Гемофилия.
Также не проводится хирургическое оперирование, если кистозные образования не беспокоят пациента, и само заболевание протекает бессимптомно.
Подготовка к операции
Даже перед самой незначительной операцией организм испытывает стресс, поэтому необходимо бережно относиться к своему телу, не допуская переохлаждений и заболеваний. За неделю прекратить прием медицинских препаратов, разжижающих кровь и влияющих на состав плазмы. Женщинам противопоказано оперироваться во время менструации, рекомендуется проводить процедуру не ранее 16 дня с начала цикла.
Перед вмешательством необходимо сдать следующие анализы и пройти обследования:
Необходимо принять душ и сбрить лишние волосы с живота и лобка. При склонности к кожным раздражениям, после депиляции продезинфицировать спиртом. Удалить пирсинг и временные татуировки. Если у пациента есть варикоз, то надеть перед операцией компрессионное белье.
Виды хирургического вмешательства
При старых методах удаления кисты пациенту разрезается кожа скальпелем и иссекается в ручную часть или целая почка. Операция происходит в открытой форме, обладает рядом недостатков. За последние несколько десятилетий произошло замещение открытых хирургических вмешательств на закрытые, когда аккуратно разъединяется почка от кисты, а рана склеивается. Этот метод называется лапароскопия, и он считается щадящим видом удаления опухоли.
Оперировать хирург может 4 способами, отличающихся по степени доступа к внутренним органам:
- Склеротерапия, через прокол кожи в области пупка или спины.
- Прямым ретроградным введением эндоскопа в уретру.
- Открытая операция.
- Лапароскопия.
Каким именно способом оперировать пациента решает врач после тщательного изучения анализов, и при необходимости проведения консилиума со специалистами.
Метод применяется для лечения простых опухолей, без склонности к увеличению и переходу в злокачественные образования. Манипуляция происходит под контролем УЗИ. При склеротерапии не происходит удаление кисты, а только выкачивание гнойной жидкости. Операция происходит под местным наркозом.
После изучения анализов, больному делают анестезию и кладут на бок. Затем делают надрез скальпелем на месте, максимально приближенном к пораженной почке. Вводят дренажную трубку, через которую высасывается кистозная жидкость и запаивается рана. Операция длится не более 30–40 мин. Через 2 недели пациенту назначается повторное УЗИ, по результатам которого принимается дальнейшее решение о лечении и профилактике.
Хирургическая манипуляция проводится под общим наркозом. Эндоскоп вводится в уретру, протягивается максимально близко к почке и иссекается опухоль. Стенки органа сшиваются с соседними тканями, места разреза со временем рубцуются. 
Несмотря на видимую легкость процедуры, метод считается крайне травматичным, и из-за этого непопулярным. В некоторых медицинских кругах ретроградную операцию вовсе исключили из лечебных процедур, как малоэффективную. Поэтому подобные вмешательства проводятся, если киста находится в труднодоступном для других способов месте – крайний сегмент почки.
Проводится только при обширном поражении опухолью почек, если подтверждена злокачественная природа кисты. Вмешательство осуществляется под общим наркозом. После проведения требуется длительная реабилитация в больнице. Хирург делает прокол в задней части спины, обнажает почку и вручную проводит пальпацию органа, после чего при помощи специальной иглы выпускает наружу гнойное содержимое и отсекает опухоль. В некоторых случаях, если затронута здоровая ткань почки гнойным образованием, то подлежит удалению и сам орган или часть его. После процедуры врач вручную сшивает кровоточащие раны специальными синтетическими нитками. Вмешательство считается сложным, за ходом операции наблюдает врач реаниматолог, так как бывают случаи отказа сердца и наступления комы.
Лапароскопия
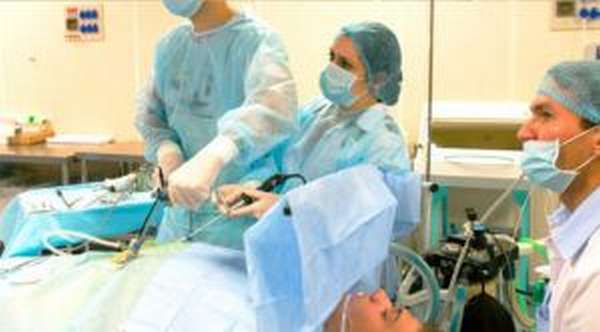
Медицина не стоит на месте и за последние несколько лет появляются новые не травмирующие способы лечения. Лапароскопия кисты относится к малоинвазивным оперативным методам. Это вмешательство позволяет убирать опухоли разного размера, включая множественные. Удаление лапароскопически кистозных соединений относят к наименее болезненным, травматическим и быстрым для пациента.
Перед вмешательством после тщательного осмотра рентгенологических снимков и изучения анализов, больной укладывается на спину. Через проколы в области пупка начинается искусственное нагнетание газа для формирования в брюшной полости оптимальных стерильных условий. Через отверстия вводятся инструменты, при помощи которых начинается отделение больной ткани от здоровой. Дальше запаиваются сосуды и при необходимости через дренажную трубку высасывается гнойное содержимое кисты. В крайне редких случаях она остается в брюшной полости до 2 суток. Все надрезы потом аккуратно спаиваются специальным инструментом эндошвом, который не оставляет после себя рубцов. В редких случаях остаются небольшие спайки, но они рассасываются через несколько лет самостоятельно организмом. Операция длится около 1 часа, но если возникла необходимость постановки полостной дренажной трубки, манипуляция происходит в два этапа и может занимать по времени до 2 суток.
Послеоперационный период
При малоинвазивных вмешательствах больной должен находиться в медицинском учреждении 3 суток. Сложные хирургические операции предполагают восстановительный период около 7–10 дней, с дальнейшим больничным – сроком до 30 дней. Во избежание осложнений в течение 1 недели пациент обязан принимать обезболивающие, противомикробные препараты, включая антибиотики.
Питание должно быть строго вегетарианским, полностью исключены алкогольные и газированные напитки. Повторное обследование назначается не раньше чем через 2 месяца после операции.
Стоимость удаления кисты
При наличии необходимого оборудования, в любой государственной клинике все хирургические операции проводятся бесплатно, если есть медицинский страховой полис.
При желании пациент может пройти все процедуры на платной основе. Наиболее популярной операцией является лапароскопия, ее средняя стоимость в клиниках Москвы – 100 000 руб. Цена на склерозирование варьируется от 50–120 000 руб. Убрать кисту ретроградным эндоскопированием в частных клиниках не удастся, процедура проводится только в госучреждениях и стоит около 70 000 руб. Открытая хирургическая операция проводится в клиниках по месту жительства, сколько стоит — уточнять у лечащего врача.
Вопросом удаления новообразований в почках должен заниматься квалифицированный врач-хирург после тщательного изучения индивидуальных особенностей и анализов пациента.
Катетеризация является эффективным инструментом для диагностики и лечения заболеваний мочеполовой системы. Мочеточниковый катетер используют для рентгенологической диагностики почек, а также выведения камней и конкрементов. Его установка — сложная и небезопасная процедура, поэтому проводится высококвалифицированным медицинским персоналом исключительно в стационарных условиях профильных урологических отделений. Для проведения этой манипуляции используется специализированное оборудование — цитоскоп.
Показания к применению
Установка катетера — это довольно болезненная процедура для пациента, но иногда она является единственной возможностью для выздоровления. Необходимость в проведении данной медицинской манипуляции возникает часто у больных, обратившихся к урологам с определенными жалобами и симптомами. Для дифференцировки диагноза и назначения адекватной терапии врач назначает ряд диагностических исследований, а впоследствии использует катеризацию как метод диагностики или лечения.

Для проведения используется специальная трубка из гибкого и эластичного материала. С помощью данного метода можно осуществить рентгенконтрастное обследование органов мочеполового тракта, операцию по удалению доброкачественного или злокачественного новообразования, стентировать мочеточник или ликвидировать рубцовое сужение его канала. Часто данная процедура используется в комплексе с катетеризацией почечной лоханки. Катетер в почке является необходимой манипуляцией при удалении камней, опухолей, контрастирования или пластической хирургической коррекции тканей.
Мочеточниковые урологические катетеры применяются как канал для доставки фармацевтических препаратов непосредственно к пораженному органу. Также с помощью этого инструмента можно быстро нормализовать отток мочи, в случае, когда нарушение вызвано злокачественными новообразованиями различной локализации или гиперпластическими изменениями предстательной железы у мужчин.
Основные показания для использования мочеточникового катетера в лечебных целях:
- Нарушения проходимости мочеточника как следствие осложнения мочекаменной болезни;
- Вторичные стриктуры, вызванные инфекционно — воспалительными процессами, спаечной болезнью и лучевой терапией;
- Болезнь Омонда локализирующаяся в жировых тканях забрюшинного пространства и приводящая к механическому сдавлению мочевыводящих путей;
- Прорастание новообразований в полость канала, деформация стенок опухолью или видоизмененными увеличенными лимфатическими узлами;
- Дренирование почечной лоханки при обструкции сгустком крови, конкрементом или солями;
- Необходимость установки концевой уретерокутанеостомы, когда пациенту невозможно обеспечить отток мочи другим путем.
Установка мочеточниковых катетеров может быть дополнительным диагностическим инструментом для дифференцированного диагноза при получении неинформативных анализов мочи. Катетеризация способствует получению урины в неизмененном виде, без внедрения микрофлоры половых органов больного. В результате специалист получает чистый лабораторный образец.
Катетер используется для получения изолированного анализа из правой или левой почки в отдельности. Это позволяет точно определить место локализации инфекционного процесса. С помощью этой методики удается точно оценить количество жидкости, остающееся у пациента после мочеиспускательного акта, что является важным диагностическим критерием для выявления многих урологических патологий.

Введение катетера эффективно для выявления уровня лейкоцитов, микроорганизмов, туберкулезной палочки и солей в моче. С помощью этой манипуляции можно определить проходимость мочеточника на всей его протяженности, без использования дополнительного медицинского оборудования.
Возможные противопоказания
Перед проведением процедуры катетеризации врач собирает анамнез пациента и изучает результаты лабораторных исследований. При наличии одного из следующих состояний данная диагностическая или лечебная тактика противопоказана:
- Отсутствие урины в просвете мочевого пузыря, как следствие заболевания анурии (подтверждается ультразвуковым исследованием).
- Непроходимость мочеиспускательного канала, вызванная спазмом сфинктера. Манипуляцию в данном случае необходимо проводить после приема спазмолитических препаратов.
- Лабораторно подтвержденные инфекционные процессы, локализирующиеся в органах и тканях мочевыводящих путей. Вводить катетер в таком состоянии не рекомендуется, так как это может спровоцировать распространение воспаления или инфекции.
Продолжительность использования
В зависимости от предназначения мочеточниковые катетеры устанавливаются на разное время. От поставленного диагноза, степени выраженности клинических симптомов патологии и общего состояния больного зависят сроки установки.
Также на продолжительность эксплуатации влияет и характеристики материала, используемого при изготовлении данного изделия медицинского назначения:
- силиконовые приспособления могут применяться до 30 суток. Это связано с тем, что на поверхности медицинского силикона не происходит размножения бактерий, таким катетерам не свойственно врастать в ткани органов.
- латексные катетеры допустимо использовать до 7 дней. Часто такие изделия используются в диагностических целях или в раннем послеоперационном периоде.
- модели с серебряным покрытием, показаны для продолжительного использования, без необходимости замены чаще, чем 1 раз в 3 месяца. Это наиболее безопасные, но дорогостоящие конструкции.
Уход за катетером
В случае, когда катетеризация используется для постоянного отведения мочи, катетер требует специального гигиенического ухода и четкого соблюдения больным правильного питьевого режима. Самым главным правилом безопасного использования является соблюдение норм гигиены. Основные гигиенические требования:
- Все манипуляции проводить тщательно вымытыми и насухо вытертыми руками.
- Свободный конец изделия необходимо содержать в чистоте, как и поверхность наружных половых органов. Если не были предоставлены особые врачебные рекомендации, то область промежности стоит обмывать водой 36-37 градусов с нейтральным мылом без отдушек, или аккуратно обрабатывать тампоном 2 раза в сутки.
- Возможно самостоятельное принятие душа больным, любые ванны — запрещены.
- Следить за чистотой нательного белья, производить его замену не реже 1 раза в день.
- Самостоятельно промывать систему, можно только по назначению врача.
Пациенту с установленной системой для нормализации оттока мочи необходимо принимать достаточное количество жидкости, чтобы обеспечить оптимальный объем и концентрацию урины, проходящей через изделие. Это является эффективной мерой для предупреждения налипания осадка на стенке, образования конкрементов или развития и прогрессирования вторичной инфекции в мочеполовой системе.
Рекомендованный суточный объем жидкости зависит от индивидуальных особенностей пациента (возраста, антропометрических данных и патологии). В среднем необходимо принимать до 1,5 – 3 литров воды в сутки, если у больного отсутствуют сопутствующие заболевания, требующие ограничения питьевого режима.
Правила обращения с мешком-мочеприемником, используемым вместе с катетером:
- Свободный край катетера и мочеприемник должны располагаться таким образом, чтобы не допускать перегибов.
![]()
Если пациент может сам передвигаться, мешок закрепляется ниже уровня мочевого пузыря на поверхности бедра. Если лежачий больной — не допускается расположение изделия на полу. Положения приемника должно позволять моче беспрепятственно стекать внутрь и не допускать обратного заброса урины.- Опорожнение изделия необходимо проводить при заполнении содержимым наполовину.
- Рекомендованный интервал замены — не реже 1 раза в 7 дней, если не возникает засорений и повреждений.
Пациентам с катетеризацией мочеточника рекомендуется неотложное обращение за квалифицированной медицинской помощью при наличии одного или нескольких состояний:
- Резкое уменьшения объема выделяемой мочи;
- Изменения цвета, появление сторонних примесей, резкого запаха;
- Засорение просвета канала, случайное выскальзывание изделия;
- Появление боли в проекции органов мочеполовой системы.
После удаления катетера возможно развития вторичного инфекционного процесса. Во избежание таких побочных реакций целесообразно делать местные ванночки с ромашкой или марганцовкой. Если нет возможности осуществлять такие процедуры регулярно, то рекомендуется обрабатывать промежность тампоном или марлевой салфеткой, смоченной в таком растворе. Необходимость их проведения актуальна на протяжении 3-7 дней после выведения изделия из мочеточника.
Стент в мочеточнике — зачем он нужен?

Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
Стент, устанавливаемый в мочеточнике, позволяет восстановить нормальный отток мочи, который был нарушен вследствие имеющихся патологий, проведенных операций или имевших место травм.
Почки – это главный фильтр организма, очищающий кровь от вредных примесей.
После определенных действий в почках образуется моча, поступающая в мочевой пузырь по мочевым путям.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Мочевые пути внешне напоминает длинные трубки, достигающие в длину 35 см, диаметр составляет около 4 см.
У него есть три сужающихся места, предопределенных природой.
Если же в организме начинает развиваться патология, способствующая сужению мочевых путей, то моча не может нормально проходить по нему, вследствие чего нарушается отток мочи.
Чтобы обезопасить больного от серьезных последствий, возникающих на фоне нарушения оттока, врачи проводят стентирование мочеточника.
Спровоцировать нарушения оттока мочи могут камни, образовавшиеся в почках и закупорившие мочевые протоки. Доброкачественные или злокачественные опухоли также могут парализовать отток мочи.
Спайки, стриктурные изменения, воспалительные процессы, приводящие к повышенной отечности, могут стать причиной сужения мочевых путей, вследствие которого отмечается нарушение оттока мочи.
В такой ситуации, к сожалению, без установки стента в мочеточнике не обойтись.
Следует отметить, что беременность не является преградой для того, чтобы установить стент в почке. Безусловно, к такой процедуре прибегают, когда иного выхода нет.
Стентирование почки беременных проводят, когда в период вынашивания плода, у женщины диагностируют острый пиелонефрит или мочекаменную патологию, сулящую серьезными последствиями.
Несмотря на то, что стентирование многие называют процедурой, оно все-таки считается операцией, поскольку в организм человека внедряют постороннюю цилиндрическую конструкцию.
Стент устанавливают в мочеточнике в условиях стационара. Сама установка осуществляется при помощи цистоскопа.
Стенд, устанавливаемый в мочеточнике, играет роль механизма, предотвращающего возможное сужение мочевых протоков. Чтобы это стало возможным, используют сетку, надеваемую на специальный баллон, который при вводят помощи проводника.
После того, как конструкция достигнет нужного места, баллон раздувают, чтобы сетка расправилась и заняла правильные позиции.
После того, как удается поставить стент в мочеточник, баллон сразу же из него удаляют. Установленный стент с этого времени является каркасом, препятствующим любому сужению просвета, соответственно, не позволяя нарушаться оттоку мочи.
Установка стента осуществляется под местным наркозом. Общий наркоз проводят, когда пациентом является ребенок. Чтобы операция прошла успешно, больным рекомендуют воздержаться от приема пищи и воды.
К сожалению, процесс установки стента в мочеточнике иногда сопровождается осложнениями. В частности, после операции пациенты могут ощущать, что им больно опорожняться, а также частые позывы к мочеиспусканию сопровождаются жжением.
Установленный стенд может в почке спровоцировать осложнения. Самыми распространенными являются перфорации паренхимы, повреждения лоханок почек, а также возникновения гематом.
Чтобы стентированием мочеточника не вызвать нежелательные последствия, перед операцией проводят обследование, позволяющее определить необходимую длину стента.
К сожалению, даже при огромной необходимости в стентировании, многим пациентам отказывают в проведении такой операции. Причиной являются травмы и воспалительные процессы мочеиспускательного канала.
После установления стент в почке может провоцировать неприятные ощущения.
Помимо того, что некоторым пациентам становится больно опорожнять мочевой пузырь, так еще после стентирования в моче наблюдаются сгустки крови, отекают внутренние стенки, а также проявляются нежелательные последствия в виде пузырно-мочеточникового рефлюкса.
Осложнения стентирования мочеточника могут быть вызваны несколькими причинами, среди которых некачественный материал изделия.
Жесткие образцы трудно установить, в результате могут возникать гематомы. Опасна миграция установленного стента из мочеточника. Нежелательная миграция предотвращается при помощи использования специального завитка.
Через 3 месяца проводят удаление отслужившего срок стента из мочеточника. Своевременное удаление непригодного стента из мочеточника позволяет избежать негативных последствий в виде пролежней и восходящих инфекций.
Пациенты часто задаются вопросом, больно ли удалять установленный стент из мочеточника. Да, действительно, иногда снятие отслужившего стента из мочеточника сопровождается небольшой болью.
Кроме этого, после удаления стента из мочеточника, у пациента иногда держится температура.
Но такое состояние характерно не всем пациентам, в большинстве случаев температура сразу после удаления стента из мочеточника нормализуется.
Как только удаляют стент из мочеточника, состояние пациента стабилизируется. Процесс удаления даже не сопровождается анестезией.
Как и зачем убирают стент из мочеточника понятно даже неосведомленным, поскольку он является инородным телом, не предназначенным для пожизненного использования.
Мочекаменная болезнь в настоящее время занимает первое место по распространенности среди всех регистрируемых урологических заболеваний. Камни в почках ежедневно подвергают миллионы людей жутким страданиям. Камень может образовываться в почках по разным причинам. Удаление камней из почек на сегодняшний день распространено по всему миру.

Причинами возникновения образований в почках могут быть различные факторы, а также их комбинации.
Для определения группы риска, нужно рассмотреть основные из них:
- инфекции мочевыводящих органов;
- заболевания пищеварительной системы;
- неправильное и неполноценное питание;
- малоподвижный образ жизни;
- наследственность;
- климатические факторы.
Камни в почках могут образовываться в течение длительного периода (от 1 месяца до 1 года), иметь разный размер и не беспокоить человека длительное время. Как только камень начинает движение по мочеточнику у пациента возникает приступ сильной боли, проявляются другие характерные симптомы.
Это могут быть:

- острая боль в спине, в боку, в животе немного выше пояса;
- наличие примеси крови в моче;
- тошнота, рвота;
- боли при мочеиспускании;
- учащенные позывы к мочеиспусканию;
- наличие в моче белка и солей;
- повышение температуры тела.
Данные образования описывают и подвергают лечению в зависимости от их химического состава, размеров, формы и расположения.
Вне зависимости от вида образований удаление камней из почек проводят в несколько этапов:
- Вывод камней из почек наиболее подходящим способом.
- Реабилитация после их удаления.
- Профилактика рецидива.
Камни и песок в почках, которые не поддаются консервативным методам лечения, подлежат удалению оперативными, инструментальными способами, а также при помощи литотрипсии.
Удалить образования можно с помощью нескольких распространенных методов.
Самая давняя, наиболее травматичная методика удаления камня. Такая операция на почке предполагает выполнение обширного разреза кожного покрова, жировой клетчатки и мышечной ткани, имеет большой риск возникновения кровотечений и развития сопутствующих болезней.
Послеоперационное восстановление проходит очень долго (иногда до месяца), вероятны послеоперационные осложнения. Выбор этого метода является крайним решением, когда альтернативные способы оказались неэффективны.

Этот метод относят к малоинвазивному вмешательству и проводят с применением современных эндоскопических аппаратов и нефроскопов. Суть метода заключается в извлечении образования через небольшой разрез.
В случае удаления камней лапароскопическим методом проводится пункция почек.
Такая операция подразумевает выполнение небольших надрезов, через которые вводится камера, нефроскоп. Через нефроскоп возможно введение дополнительных медицинских инструментов. Диаметр инструментов не должен превышать 10 мм. Пункция почек позволяет раздробить образование и безопасно удалить его специальными щипцами.
Благодаря выводимому на экран изображению операция на почке проводится под постоянным контролем, в сжатые сроки, не требует длительных периодов госпитализации и реабилитации; сводятся к минимуму косметические дефекты, риски развития кровотечений и послеоперационных осложнений.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Удаление камней из почек лапароскопическим методом рекомендуется при наличии достаточно крупных образований. Этот метод надежен и эффективен. Для их удаления достаточно одной процедуры.

Литотрипсия – современный эндоскопический метод, позволяющий удалить образования методом дробления, без повреждения кожного покрова. Удалению их способствует воздействие рентгеновских или ультразвуковых волн различной генерации.
Такая операция на почке имеет ряд преимуществ – малый процент осложнений, быстрый восстановительный период, безболезненность, сравнительно низкая стоимость процедуры.
Этот метод рекомендуется применять при размерах камней от 0,5 до 2,5 см, причем эффективность удаления зависит не столько от размера, сколько от физико-химического состава образований.
Выделяют дистанционную и контактную литотрипсию.
Разрушение камня при дистанционной литотрипсии происходит за счет воздействия наведенным ультразвуковым лучом с заданными характеристиками.
Операция на почке проводится под наркозом. Для полного дробления необходимо несколько сеансов. Разрушенный камень выводится из организма с мочой.
Контактная литотрипсия является наиболее современным способом и позволяет удалить образования за одну процедуру. В мочевой пузырь вводится специальный тонкий эндоскоп, далее вдоль мочеточника попадают в лоханку почки. Процедура проходит при визуальном контроле с помощью ультразвука, лазера или пневматических импульсов.

Применение ультразвука оправдано для образований с низкой плотностью, воздействия на камни средней и высокой плотности не наблюдается. Лазер способен разрушить образования любой степени прочности вне зависимости от их местонахождения. Пневматический импульс разрушает их практически мгновенно, но для удаления образований непосредственно в почке, а также для разрушения очень плотных образований не подходит.
Эндоскопические методы способствуют удалению образований без хирургических надрезов. Все манипуляции проводят с помощью инструментов, введенных через естественные пути человеческого организма. Эндоскопические методы основаны на процессе дробления образований ударной волной электромагнитной, пьезоэлектрической или электрогидравлической природы.
При использовании этого метода разрушается только камень, а травматического воздействия на близлежащие ткани не происходит. Удаленные, измельченные образования выводятся из организма самостоятельно или с помощью специального инструмента.
Сам факт удаления образований из мочевыводящей системы не говорит о полном излечении от недуга. Поэтому профилактика рецидивов является не менее важным и ответственным этапом в лечении мочекаменной болезни.
К методам профилактики относят специальную диету, лекарственную терапию и периодический контроль состава мочи.
Диета разрабатывается специалистом в индивидуальном порядке, в зависимости от состава образований.
Соблюдение точных рекомендаций врача и здоровый образ жизни сведет к минимуму последующий риск образования камней в почках.
Удаление кисты почки

Киста почки — это новообразование, которое изначально носит доброкачественный характер. Примерно один из четырех человек (независимо от пола) имеет простую кисту почки, с которой может прожить годы и не знать о ней. Удаление кисты почки требуется только в случае ее разрастания, инфицирования или перерождения.
Киста почки может:
- Быть причиной болей в животе или пояснице, если она большого размера и давит на почку, позвоночник или другие органы.
- Кровоточить.
- Инфицироваться.
- Нарушить нормальное функционирование почки (редко).
В большинстве случаев будет назначена лапароскопия. Однако это не единственный вид оперативного вмешательства.
Простая чрескожная пункция предполагает установку дренажа для оттока жидкости из полости кисты. После чего стенки ее спадаются и склеиваются самопроизвольно. Здесь велик риск внутреннего инфицирования, плюс большой процент рецидивов (до 55%). Диагностические пункции проводят для гистологического анализа тканей или анализа содержимого новообразования.
Наиболее популярный у хирургов-урологов, современный вид операции – это лапароскопия. В передней стенке брюшины делают 3 (редко 4) прокола (диаметром всего 0,5 см), через которые вводят лапароскоп и необходимый хирургический инструмент. Специалист получает визуальный контроль над проведением манипуляций. В этой операции производят полное удаление кисты почки.
Из-за специфики расположения кисты и индивидуальных особенностей организма пациента, лапароскопия может привести к осложнениям:
- Кровотечения;
- Инфицирование мочевыводящих путей или операционных разрезов;
- Утечка мочи;
- Травмы прилежащих органов;
- Переход к открытой операции.
Восстановительный период проходит быстрее и легче, чем при полостной (традиционной) операции.
Традиционная хирургия дает возможность специалисту получить максимальный доступ к локализации новообразования и полный визуально-тактильный контроль над процессом. Это резко уменьшает вероятность случайного травмирования прилежащих органов и тканей.
Этот вид операций показан:
- при наличии раковых образований;
- при труднодоступном расположении;
- при разрыве или нагноении.
Читайте также:


