Кахексия после удаления желудка
- Показания к удалению желудка
- Противопоказания к удалению желудка
- Подготовка к операции гастрэктомии
- Предоперационная терапия
- Виды операций по удалению желудка
- Виды хирургии при гастрэктомии
- Порядок удаления желудка
- Основные этапы операции
- Ход операции при онкологии
- Операция при язве и неонкологических поражениях
- Рукавное удаление желудка
- Восстановление и диета в послеоперационный период
- Реабилитационный период
Гастрэктомия или удаление желудка – это высокотравматичная операция, которая требует тщательной подготовки.
Вмешательство проводят только по строгим показаниям и при условии стабильного состояния пациента.
Показания к удалению желудка
Наиболее распространенным показанием к удалению органа является рак желудка. Если человек наследует мутацию гена CDH1, у него может развиться диффузная онкология, т.е. атипичные клетки распространились по всей полости желудка.
Данную форму рака сложно выявить на ранней стадии. Поэтому в запущенных случаях и для предупреждения агрессивной формы выполняют тотальное удаление желудка.
В числе прочих показаний к операции числятся:
- диффузные полипы;
- хронические язвы с кровотечением ;
- крайняя, угрожающая жизни пациента, степень ожирения;
- перфорация органа.
Если очаги полипоза рассеяны по всему органу, невозможно удалить каждый полип.
Болезнь может завершиться злокачественной мутацией, и единственным действенным методом лечения является гастрэктомия.
Перфорация стенок желудка возникает как в результате прогрессирующей язвенной болезни, разъедающей ткани, так и на фоне травм.
Отдельно стоит выделить пациентов, которые страдают крайней формой ожирения. Единственным способом взять аппетит под контроль является частичное иссечение желудка.
Для людей, наследующих ген CDH1 с признаками мутации, вмешательство может носить профилактический характер. Т.е. желудок удаляют еще до того, как произошло образование диффузной онкологии.
Противопоказания к удалению желудка
Удаление жизненно важного органа – это операция, сопряженная с высокими рисками.
Длительный наркоз и обширная операционная травма могут привести к летальному исходу.
Поэтому вмешательство имеет строгие противопоказания:
- неоперабельная онкология – метастазы, проникающие в лимфатическую систему или соседние органы;
- асцит – скопление жидкости в брюшной полости;
- неудовлетворительное общее состояние пациента – организм не справится с нагрузкой во время операции или в ходе реабилитационного периода;
- патологии в стадии декомпенсации;
- кахексия при раке;
- заболевания кроветворного аппарата – нарушения свертываемости крови.

Если противопоказаний не выявлено, операция проводится без учета возраста пациента.
Подготовка к операции гастрэктомии
При подготовке к гастрэктомии пациент сдает ряд анализов:
- кровь: общий анализ и биохимия;
- анализ мочи;
- исследование кала на скрытую кровь;
- флюорографию или рентген грудного отдела;
- УЗИ органов брюшной полости;
- МРТ и КТ желудка;
- фиброгастроскопию для уточнения поставленного диагноза;
- биопсию внутренней оболочки желудка.
Пациент в обязательном порядке проходит консультацию у терапевта. Если больной имеет в анамнезе хронические патологии или патологии в острой стадии, то его направляют к узким специалистам для коррекции состояния и назначения терапии.
Пациенты, которым предписан прием антикоагулянтов, аспирина и нестероидных противовоспалительных средств, должны сообщить об этому своему лечащему врачу.
Схема приема препаратов корректируется на усмотрение специалиста, а за неделю до плановой гастрэктомии прием данных средств прекращается.
Перед удалением желудка больной переходит на мягкую диету, исключающую:
- острое;
- соленое;
- жареное;
- спиртные напитки.
Рацион больного состоит из протертых, жидких, легко усваиваемых блюд. Необходимо составлять меню так, чтобы на каждый прием пищи приходилось как можно больше витаминов и минералов.
Отказ от курения – это профилактика осложнений в период реабилитации. Поэтому курильщикам лучше отказаться от пагубной привычки до гастрэктомии.
Предоперационная терапия
Необходимая предоперационная терапия:
- средства, стабилизирующие работу ЖКТ;
- поливитамины;
- препараты седативного назначения;
- протеины и плазма – для предупреждения анемии;
- антибиотики – для купирования очагов воспаления;
- средства, направленные на стимуляцию работы печени, почек и сердца;
- кровоостанавливающие – по показаниям;
- промывание желудка – раствор марганцовки, фурацилина или соляной кислоты;
- химиотерапия – при злокачественных опухолях в целях предотвращения метастазирования.

Важна психологическая подготовка, так как после операции человеку придется кардинальным образом изменить свою жизнь и ввести множество ограничений.
Эмоциональная реабилитация пройдет легче, если больной будет посещать психолога и получит поддержку со стороны родных.
После того, как пациент сдал все необходимые анализы, а его состояние можно классифицировать как стабильное, больного помещают в стационар.
За сутки до вмешательства питание должно быть легким и преимущественно жидким.
Накануне операции разрешен последний прием пищи и воды.
Виды операций по удалению желудка
Гастрэктомия подразумевает полное или частичное удаление желудка, в зависимости от избранной стратегии вмешательства:
- Дистальная субтотальная операция – иссекается большая часть органа, переходящая в кишечник.
- Проксимальная субтотальная операция – такой тип гастрэктомии применяют в случае локализации опухоли в верхней трети желудка.
Хирург удаляет проксимальный отдел, два сальника и лимфатический отдел.
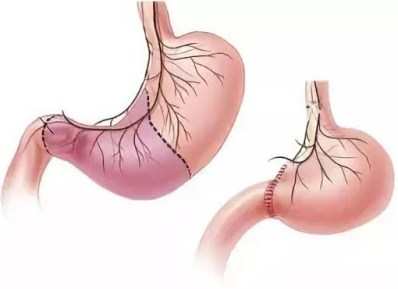
3. Тотальная операция – орган удаляют полностью, затем сшивая конец пищевода с тонкой кишкой. В некоторых случаях, например у пациентов с раковой опухолью, удаляют также фрагмент пищевода или кишечника.
4. Рукавная операция – проводится при ожирении и удаляется лишь часть желудка.
Виды хирургии при гастрэктомии
Чаще всего гастрэктомия проводится открытым методом:
- субтотальная гастрэктомия через разрез в брюшной стенке;
- общая гастрэктомия с последующей реконструкцией – выполняется через единственный разрез в брюшной стенке хирург удаляет желудок и сальники, затем сшивая кишку и пищевод;
- торакоабдоминальная гастрэктомия, при корортой врач иссекает желудок и пищевод, создавая хирургические доступы через разрез на груди и в животе.
Но иногда используют лапараскопический метод. Он наименее травматичен, так как весь инструментарий вводят через 4–6 маленьких проколов в брюшной стенке.
Порядок удаления желудка
Во время операции пациент находится под общим наркозом. После того, как больному вводят эндотрахеальный наркоз и миорелаксанты, врач обрабатывает операционное поле в местах будущих разрезов антисептическими средствами.
- Формирование разреза – трансабдоминально, трансторакально или торакоабдоминально.
- Осмотр органов брюшной полости с определением локализации патологии и состояния тканей.
- Мобилизация тела желудка – рассечение связок, сальников, отсечение и наложение шва на тонкую кишку, рассечение желудочно-поджелудочной связки с пересечением и перевязкой поврежденных сосудов.
- Реставрация путем соединения пищевода и тонкого кишечника методом объединения двух концов или конца пищевода с боковой поверхностью кинки.
Операция на желудок при наличии раковой опухоли подразумевает удаление желудка полностью.
Если злокачественное новообразование пустило метастазы, удалению подлежат и некоторые смежные структуры.
Больному ставят катетер для выведения мочи и зонд.
На первом этапе хирург формирует разрез в передней стенке брюшной полости. Затем он расширяет доступ, в зависимости от локализации опухоли.
Если образование затрагивает среднюю или верхнюю долю органа с пищеводом или без, надрез уводят в левую сторону и одновременно с этим рассекают диафрагму.
В ходе операции хирург общим блоком удаляет желудок, сальники, жировую клетчатку, связки желудка и лимфоузлы. Объем удаляемых структур зависит от степени поражения раковыми клетками.
При необходимости может быть удалена поджелудочная железа, часть пищевода, печени и селезенки.
При хронической язве и других патологиях желудка, например диффузном полипозе и т.д., удаление сальников, лимфатической системы и сообщенным с желудком органов не проводят.
Врач старается подобрать менее травмирующий способ гастрэктомии, ограничиваясь резекцией или субтотальной операцией.
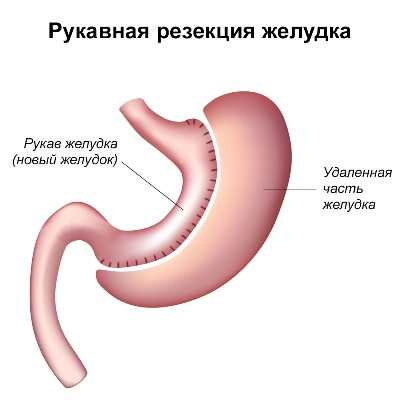
Для контроля потребляемого объема пищи пациентам с ожирением назначают рукавную гастрэктомию.
Врач удаляет лишь часть желудка, к которой относится тело и дно. Ограниченный по площади канал по линии малой кривизны органа остается нетронутым.
Восстановление и диета в послеоперационный период
Последствием гастрэктомии является нарушение деятельности ЖКТ. Человек больше не может перерабатывать поступающую в организм пищу. Некоторые пациенты страдают от того, что потребляемая пища выплескивается в пищевод.
Пациенты, перенесшие операцию, страдают от анемии, поскольку процесс выделения веществ, способствующих выработке крови, нарушается.
У таких больных наблюдается сильный авитаминоз и дефицит питательных веществ, приводящий к упадку сил, резкому снижению ИМТ и сонливости.

Другие возможные осложнения:
- рефлюкс-эзофагит – частично переработанная пища из кишечного тракта попадает в пищевод, провоцируя воспалительный процесс;
- демпинг-эффект – пациент не может контролировать объем поглощаемой пищи, что приводит к рвоте, слабости, головокружению и тахикардии;
- кровотечения;
- перитонит;
- рецидивирующие опухолевые процессы в культе.
Самым опасным, часто приводящим к летальному исходу осложнением, является несостоятельность шва между кишкой и пищеводом.
В таком случае больной имеет минимальные шансы на выживание.
Сразу после операции пациенту устанавливают зонд для введения питательных смесей. Водно-солевой баланс организма восстанавливают с помощью внутривенных растворов.
Через 48–72 часа после операции больной начинает самостоятельно употреблять жидкости.
Если отторжения не происходит, пациент может медленно расширять меню до жидких блюд, легких каш и пюре.
Диета после удаления желудка имеет гипонатриевую направленность – минимум жиров и углеводов, преобладание протеинов и витаминов.
Необходимо кушать от 6 до 8 раз в день, маленькими порциями.
Все продукты надо медленно и тщательно разжевывать. За один раз нельзя выпивать более 200 мл жидкости. Количество пищи, допустимого для одного приема, определяется индивидуально, исходя из ощущений пациента.
Еда не должна быть слишком холодной или горячей.
Диета подразумевает полный отказ от:
- спиртных напитков;
- специй;
- острой пищи;
- жареного;
- соленого;
- копченого;
- сладостей.
Так как организм больше не получает витаминов, которые ранее всасывались через стенки желудка, больной должен перейти на синтетические заменители.
Для стимуляции органов пищеварения пациент должен как можно раньше начать двигательную деятельность. Нагрузки на мышцы живота необходимо избегать.
Нельзя посещать баню, сауну и горячие источники.
Важную роль играет эмоциональное состояние пациента. Страх перед потреблением пищи приводит к недостатку питательных веществ и понижению защитных функций организма, что в свою очередь замедляет процесс восстановления.
В среднем реабилитация длится 1–1,5 года.
Прогнозы и продолжительность жизни зависят от диагноза, при котором была проведена гастрэктомия.
Если больной соблюдает все рекомендации врача, придерживается диеты и проходит профилактическое лечение, прогноз будет положительным.
Это сообщение отредактировал Ta_ya - 23.07.2013 - 22:23





Уважаемая та-уа непонятно почему не может питаются правильно, трудности с глотанием, не проходит пища? обычно при нормально функционирующем анастамозе частое дробное питание до 7 подходов в день, не вызывает проблем. Болезнь удаленного желудка никто не отменял, но всеже Делали ли контрольную фгдс нет ли анастамозита или рец болезни. А так вот небольшая информация что делать и на что направить основное внимание - Операция гастрэктомии - полное удаление желудка с обоими сальниками, регионарными лимфатическими узлами, заканчивающееся непосредственным соединением пищевода с тощей кишкой. Больной лишается органа механической и химической обработки пищи и внутренней секреции, стимулирующей кроветворные органы (фактор Касла). Нередким осложнением этой операции является синдром рефлюкс-эзофагита - заброс содержимого тощей кишки в пищевод, раздражение последнего (до образования изъязвления) панкреатическим соком и желчью. Синдром рефлюкса наступает чаще после приема жирной пищи, молока, фруктов и выражается в чувстве острой боли и жжения за грудиной и в подложечной области. Прием раствора соляной кислоты нейтрализует щелочной панкреатический сок и успокаивает боль. Если синдром рефлюкса держится длительное время, истощает больного, рекомендуется рентгенологическое или эндоскопическое исследование для исключения возможного рецидива болезни. Значительно чаще, чем после резекции желудка, гастрэктомия осложняется синдромом демпинга (смотри ниже).
Анемический синдром после гастрэктомии выражается в нарастающей анемизации (малокровии) с сопутствующими диспепсическими расстройствами. Он является следствием отсутствия фактора Касла, вырабатываемого слизистой оболочкой желудка.
После тотальной гастрэктомии встречаются расстройства и общего характера: плохое самочувствие, астения, прогрессирующее похудание.
Профилактика этих осложнений возможна. Она заключается в строгом соблюдении предписанного больному режима питания и диеты. Перенёсшим тотальную резекцию желудка (через 1,5-3 мес после операции): гипонатриевая, физиологически полноценная диета с высоким содержанием белков, ограничением жиров и сложных углеводов до нижней границы нормы и резким ограничением легкоусвояемых углеводов, с умеренным ограничением механических и химических раздражителей слизистой оболочки и рецепторного аппарата ЖКТ. Исключают стимуляторы желчеотделения и секреции поджелудочной железы. Все блюда готовят в варёном виде или на пару, непротёртыми. Прием пищи 5-6 раз в день небольшими порциями, тщательное пережевывание пищи, принимаемой вместе со слабыми растворами соляной или лимонной кислот. Систематический контроль питания больного по росто-весовому показателю - (масса тела в кг * 100 / рост в см). Величина этого показателя в пределах чисел 33-38 свидетельствует об удовлетворительном характере питания, ниже 33 - о пониженном, выше 38 - о хорошем питании больного. Энергетическая ценность - 2500 - 2900 ккал/сут.
Полная физиологическая реабилитация больных наступает в более поздние сроки - к концу первого года после операции. Психосоциальной реабилитации у части больных мешает мнительность. До операции их тревожил вопрос, сколько вырежут? После операции - как жить без желудка? В результате мнительности они чрезмерно ограничивают питание. Недостаток белковой и растительной пищи ведет к истощению, авитаминозу.
Некоторые больные, наоборот, не выдерживают длительного соблюдения режима питания, нарушают его, переходят на 3-4-разовое питание, систематически не принимают желудочный сок или растворы соляной кислоты. В результате нарушается функция кишечника, проявляется анемизация (малокровие).
Окружающие близкие люди призваны помочь больному предупредить эти осложнения. Ужесточения режима питания, как и пренебрежения им, нельзя допускать. Метод воздействия - доброжелательная беседа с больным о необходимости точного выполнения рекомендаций врача.
В случае трудностей нужно обратиться к онкологам, которые беседу дополнят примерами об аналогичных больных, соблюдавших предписанный режим питания, диету в течение всего назначенного срока, в результате чего наступило восстановление нормального процесса питания и пищеварения, больные вернулись к прежней работе и прежним бытовым условиям питания. На учете в онкологических учреждениях состоит много больных, подвергшихся радикальной операции по поводу рака желудка. Из них более трети живут после операции свыше 5 лет, могут служить примером возможности восстановления нормального питания и здоровья после такой операции, как гастрэктомия. Этими убедительными примерами можно снять повышенную мнительность, боязнь осложнении и убедить в необходимости выполнения режима на весь назначенный срок.
При резекции желудка вместе с опухолью удаляется не весь, а большая часть желудка (3/4 или 4/5) с обоими сальниками и регионарными лимфатическими узлами. Культя желудка обычно соединяется с тощей кишкой. В результате операции организм лишается основных зон моторной и секреторной функций желудка и выходного отдела его, регулирующего поступление пищи из желудка в кишечник по мере ее обработки. Создаются новые анатомо-физиологические условия для пищеварения, ведущие к ряду патологических состояний, связанных с оперативным вмешательством, и являющиеся его следствием.
Появляются болезненные симптомы, называемые синдромом демпинга (синдром сброса). Недостаточно обработанная пища из желудка попадает непосредственно в тощую кишку большими порциями. Это вызывает раздражение начального отдела тощей кишки. Сразу же после еды или во время ее возникают чувство жара, приступ сердцебиения, потливость, головокружение до обморока, резкая общая слабость. Эти явления вскоре (через 15-20 мин) после принятия горизонтального положения постепенно проходят. В других случаях тошнота, рвота и боли спастического характера наступают через 10-30 мин после еды и длятся до 2 часов. Они - результат быстрого продвижения пищи по петле тощей кишки и выключения из пищеварения двенадцатиперстной кишки. Непосредственной опасности для жизни демпинг-синдром не представляет, но пугает больных и омрачает их существование, если не принимать необходимых профилактических мер. Диета должна содержать поменьше углеводов (картофель, сладости) и побольше белковых и жировых продуктов. Иногда назначают за 10-15 мин до еды 1-2 столовых ложки 2 % раствора новокаина.
Недостаточность моторной функции желудка можно восполнить тщательным пережевыванием пищи, медленной едой; секреторную функцию желудка можно урегулировать приемом во время еды желудочного сока или растворов соляной, лимонной кислот. При отсутствии привратникового отдела желудка необходимо назначить дробное питание с приемом пищи 5-6 раз в сутки.
Больной и родственники при выписке из стационара получают подробный инструктаж о диете и режиме питания. Их не надо забывать. Рекомендуется гипонатриевая (ограничение соли), физиологически полноценная диета с высоким содержанием белков, нормальным содержанием сложных и резким ограничением легкоусвояемых углеводов, нормальным содержанием жиров. В ней должно быть ограничено содержание механических и химических раздражителей слизистой оболочки и рецепторного аппарата ЖКТ (соления, маринады, копчения, консервы, горячие, холодные и газированные напитки, алкоголь, шоколад, пряности и т.д.), максимально уменьшено содержание азотистых экстрактивных веществ (особенно пуринов), тугоплавких жиров, альдегидов, акролеинов. Исключают сильные стимуляторы желчеотделения и секреции поджелудочной железы, а также продукты и блюда, способные вызвать демпинг-синдром (сладкие жидкие молочные каши, сладкое молоко, сладкий чай, горячий жирный суп и др.). Все блюда готовят в варёном виде или на пару, протёртыми. Энергетическая ценность - 2800 - 3000 ккал/сут. Особое внимание больной должен уделять значению медленного приема пищи с тщательным пережевыванием ее, систематичности и обязательности приема растворов соляной кислоты. Для предохранения зубной эмали от разрушающего действия на нее соляной кислоты обычно рекомендуют больным готовить для себя слабые растворы ее во фруктовом соке или морсе. На 1 л фруктового морса - 1 столовая ложка 3 % раствора хлористо-водородной (соляной) кислоты. Этот подкисленный морс принимать глотками во время еды. Это безвредно для зубов и приятно. При соблюдении режима питания, диеты, систематического приема раствора соляной кислоты полная реабилитация больного с восстановлением трудоспособности наступает в ближайшие 4-6 мес.
Если симптоматика патологии желудка наступает спустя длительное время после операции, надо думать о возможном рецидиве злокачественной опухоли. Светлый промежуток от момента радикальной операции до появления признаков рецидива рака в культе желудка обычно продолжается 2-3 г.; для рецидива после тотальной гастрэктомии (в области анастомоза с пищеводом) - один год.
Ноющая боль в подложечной области, связанная с приемом и характером пищи, отрыжка, рвота является показанием для направления больного на внеочередной осмотр онколога, исследования его рентгенологически и эндоскопически. Это обязательно и в случаях, когда светлый промежуток значительно меньше.
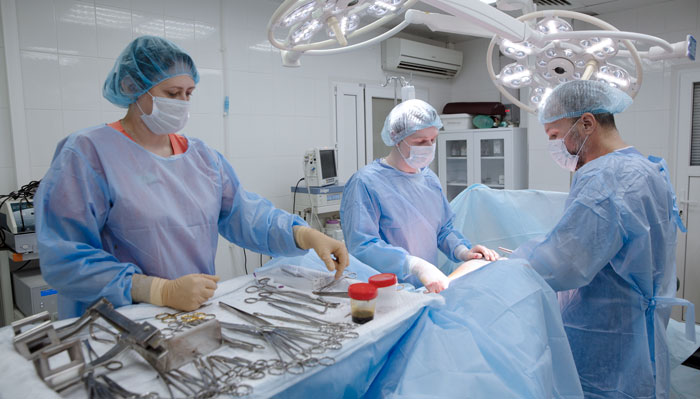
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
- Показания для операции удаления желудка при раке
- Как удаляют желудок при раке?
- Какой оперативный доступ при удалении лучше
- Этапы удаления желудка
- Восстановление после операции
- Осложнения после операции при раке
- Реабилитация после удаления желудка при раке
- Прогноз после удаления желудка
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.

Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ - зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
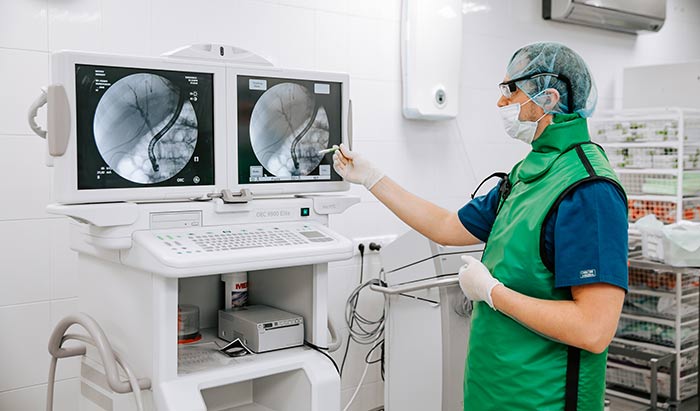
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Читайте также:

