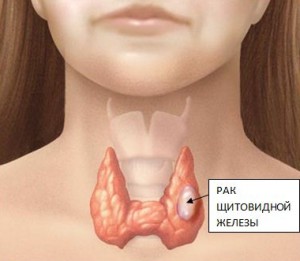
Рак щитовидной железы лечение хирургическим методом
Рак щитовидной железы
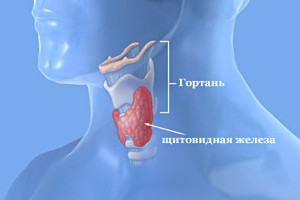
Рак щитовидной железы – злокачественное узловое новообразование, происходящее из клеток фолликулярного или парафолликулярного эпителия. Диагноз рака щитовидной железы ставится у 12 тысяч россиян в год, причем женщины страдают этим недугом в три раза чаще мужчин. Начальные стадии опухоли проходят бессимптомно, на средней стадии обычно наблюдаются небольшие уплотнения, хрипота голоса и возможные затруднения при сглатываниях.
Симптомы
Особенностями течения патологии являются стертость клинических симптомов, безболезненность узлов при пальпации, быстрое метастазирование в близлежащие лимфоузлы и соседние органы. Заболевание может длительное время протекать без выраженной клинической картины. На начальных стадиях щитовидная железа сохраняет нормальное функционирование, а уплотнение обнаруживается случайно: самостоятельно пациентом, в процессе УЗ-диагностики или при осмотре специалистом. По мере прогрессирования патологии в результате увеличения размеров опухоли происходит сдавливание шейных структур. Тогда пациенты начинают жаловаться на затрудненное глотание, одышку, кашель, осиплость голоса, а позже ─ удушье и боль. Их беспокоят повышенная потливость, слабость, ухудшение аппетита и резкая потеря веса.
Диагностика
Наиболее доступным методом исследования и диагностики рака является ультразвуковое исследование щитовидной железы и шейных лимфоузлов. УЗИ позволяет обнаружить образования размером до 1 см. Также для диагностики опухоли используют компьютерную томографию, МРТ и сцинтиграфию. После обнаружения опухоли необходимо проконсультироваться с эндокринологом, который назначит последующее клиническое обследование. Злокачественность или доброкачественность узлов устанавливают с помощью тонкоигольной аспирационной биопсии узлов щитовидной железы (ТАБ). Процедура не требует от пациента специальной подготовки или анестезии, но проводится только под контролем УЗИ. Рентген грудной клетки позволяет определить наличие метастазов в легких и ближайших органах. При некоторых формах рака щитовидной железы назначают фиброскопическое исследование гортани и трахеи с возможной биопсией при поражении опухолью этих органов.
Разновидности рака щитовидной железы
Существует 4 вида рака щитовидной железы:
- папиллярный,
- фолликулярный,
- медуллярный,
- анапластический.
При папиллярном или фолликулярном виде рака благоприятный прогноз ставится в 90 % случаев. Медуллярный рак более агрессивный, но пятилетняя выживаемость при этом заболевании колеблется в 70–80 % случаев. Анапластический рак щитовидной железы характеризуется быстрым распространением метастазов на близлежащие ткани и высокой смертностью больных в течение года после постановки диагноза.
Папиллярный рак щитовидной железы
Дифференцированная форма рака. При таком диагнозе злокачественные клетки не утрачивают свойства, характерные для нормальных клеток ткани щитовидной железы, например они могут продуцировать тиреоглобулин, но при этом начинают бесконтрольно делиться и распространяться по организму человека. Заболевание чаще встречается у людей в возрасте от 30 до 60 лет. Успешно вылечивается у большинства пациентов, которые впоследствии сохраняют привычный ритм жизни и трудоспособность. При папиллярном раке примерно у трети пациентов обнаруживаются метастазы в легких и поражение лимфоузлов шеи.
Фолликулярный рак щитовидной железы
Также дифференцированная форма рака щитовидной железы, на долю которого приходится 10–15 % всех случаев диагностики онкологических заболеваний этого типа. Болезнь в основном поражает людей старше 55 лет в регионах с дефицитом йода. Фолликулярный рак, в отличие от папиллярного, реже поражает шейные лимфоузлы, но может врастать в сосуды и чаще дает метастазы в легкие и кости. Злокачественной опухоль оказывается лишь в 20 % случаев, однако гистологическое исследование можно провести только после удаления опухоли.
Медуллярный рак щитовидной железы
Встречается у 4–7 % пациентов. Онкологическое заболевание развивается из парафолликулярных клеток (или С-клеток), ответственных за выработку кальцитонина. Часто медуллярная форма рака является наследственным заболеванием и следствием мутации протоонкогена RET. Клетки медуллярного рака не способны накапливать йод, поэтому последующая радиойодтерапия больного исключается.
В случае такого диагноза дополнительное обследование необходимо всем ближайшим родственникам. Если у них обнаруживается повышенный уровень содержания кальцитонина в сыворотке крови без аномалий щитовидной железы при пальпаторном обследовании, рекомендовано пройти тиреоидэктомию, так как на этой стадии шансы на выздоровление более высокие.
Анапластический рак щитовидной железы
Недифференцированная форма рака. Болезненное и агрессивное заболевание. На момент обнаружения карциномы у 90 % пациентов есть метастазы в лимфоузлах шеи и отдаленные метастазы в тканях легких и костях. Опухоль операбельна только на ранних стадиях заболевания, однако, к сожалению, пациенты обращаются за помощью уже в запущенных случаях с прорастанием рака в трахею, гортань, мышцы и сосуды шеи. Подавляющее большинство больных анапластическим раком умирают в течение первого года после постановки диагноза. Дополнительным методом лечения может быть лучевая терапия. Эффективность химиотерапии пока не установлена и является экспериментальным лечением. Радиойдотерапия больному не назначается.
Стадии и TNM
Чтобы описать характер заболевания и стадию распространения опухоли, специалисты используют стандартную систему обозначений. Чаще всего врачи применяют систему TNM, которую разработал комитет AJCC (American Joint Commetteeon Cancer). Система характеризует заболевание по трем параметрам:
- T ─ первичная опухоль;
- N ─ поражение лимфоузлов шеи и регионарные метастазы;
- M ─ наличие отдаленных метастазов.
После определения параметров опухоли с помощью системы TNM устанавливается стадия заболевания.
Параметр T имеет свои категории, определяющиеся по размеру опухоли: Тх, Т0, Т1, Т2, Т3, Т4a, T4b.
- Тх ─ недостаточно данных для оценки опухоли;
- Т0 ─ опухоль не может быть определена;
- Т1 ─ опухоль меньше 2 см (Т1а ─ меньше 1 см, в пределах капсулы щитовидной железы; Т1b ─ более 1 см, в пределах капсулы щитовидной железы);
- Т2 ─ опухоль 2–4 см в пределах капсулы щитовидной железы;
- Т3 ─ опухоль больше 4 см в пределах капсулы щитовидной железы или опухоль любого размера с минимальным распространением в ближайшие ткани;
- Т4 ─ опухоль прорастает за пределы щитовидной железы (T4a ─ опухоль распространяется на подкожные мягкие ткани, гортань, трахею, пищевод, возвратный нерв, T4b ─ врастание опухоли в предпозвоночную капсулу, сонную артерию или сосуды средостения.
В зависимости от уровня поражения болезнью лимфатических узлов параметр N также имеет свои значения:
- Nx ─ недостаточно информации для определения наличия рака в лимфоузлах;
- N0 ─ регионарные лимфоузлы не поражены;
- N1a ─ поражены лимфоузлы, прилежащие к щитовидной железе: претрахеальные, паратрахеальные, включая окологортанные и дельфийский лимфатический узел;
- N1b ─ метастазы обнаружены в других регионарных лимфатических узлах.
Имеет значения 0 и 1, где при M0 отдаленных метастазов не обнаружено, а при М1 – отдаленные метастазы у пациента есть.
Лечение
При выборе терапевтических методов учитывают стадию заболевания, тип новообразования и общее состояние больного. Первым этапом лечения является хирургическое вмешательство. Врач-эндокринолог на основании анамнеза больного и показаний принимает решение об объеме операции. Удаление щитовидной железы полностью называется тиреоидэктомия. Если рак распространен только в одной доле щитовидной железы, во время операции удаляется только часть органа. После полного удаления больному могут назначить лечение радиойодтерапией. Такой метод применяется, если рак распространяется за пределы капсул щитовидной железы или при появлении регионарных и/или отдаленных метастазов. Радиоактивный йод применяется в виде капсул или безвкусного раствора. В большинстве случаев метастазы полностью уничтожаются. Абсолютно всем пациентам после операции назначают гормональную терапию. Дозировка и длительность лечения зависят от типа рака и данных больного: веса, возраста и степени распространения опухоли.
Наблюдение за больным после операции
После выздоровления остается вероятность возникновения рецидива. Иногда рак возвращается в течение нескольких лет после лечения, а иногда через несколько десятков лет. Поэтому профилактические осмотры пациенту необходимо проходить на протяжении всей жизни. В первый год после операции больной обследуется один раз в три месяца, на второй год ─ раз в 6 месяцев и далее раз в год. Профилактический осмотр включает в себя ультразвуковое исследование области щитовидной железы и лимфатических узлов шеи, осмотр врача-онколога и анализ крови на уровень гормонов.
Наше предложение
Рак щитовидной железы составляет около 1% среди всех злокачественных диагнозов, регистрируемых ежегодно в крупных странах, в том числе и России. Злокачественные опухоли щитовидной железы делятся на папиллярные карциномы — около 80% от всех зарегистрированных случаев, фолликулярные — 10%, карциномы мозгового вещества — 5-10%, анапластические карциномы — 1-2%, первичные лимфомы щитовидной железы и первичные саркомы щитовидной железы — крайне редко.
Злокачественные опухоли чаще происходят из фолликулярных или парафолликулярных клеток железы. Первый тип клеток дает начало хорошо дифференцированным видам патологии — папиллярной и фолликулярной форме анапластического рака. Второй тип — С-клетки или парафолликулярные клетки, продуцирующие гормон кальцитонин, служат основой для роста медуллярной карциномы щитовидной железы.
Наиболее эффективным средством лечения агрессивных форм рака щитовидной железы является хирургическое удаление щитовидной железы — тиреоидэктомия с последующей абляцией радиоактивным йодом и ТТГ-супрессией. Химиотерапия или лучевая терапия также могут быть использованы в случай высокой степени риска метастазов или сложной стадии рака. Пятилетняя выживаемость обеспечена у 97,8% пациентов в Соединенных Штатах и 61,3% — в России.
Причины, провоцирующие развитие рака щитовидной железы — факторы риска
Опухоли щитовидной железы возникают из двух типов клеток, составляющих основу щитовидной железы.
- Из эндодермальных тироцитов развивается папиллярная и, вероятно, анапластическая карцинома.
- Рак нейроэндокринного происхождения основан на кальцитонин-продуцирующих С-клетках и носит название медуллярной карциномы.
- Лимфомы щитовидной железы возникают из интратироидной лимфоидной ткани, в то время как саркомы, вероятно, рождаются из соединительной ткани органа.
Лучевое воздействие значительно увеличивает риск злокачественных новообразований щитовидной железы, в частности, папиллярного типа рака. Этот вывод был сделан на основании многочисленных наблюдений среди детей, подвергшихся воздействию радиации в результате атомных бомбардировок в Хиросиме и Нагасаки во времена Второй мировой войны.
Дополнительные доказательства были собраны после испытания атомных бомб на Маршалловых островах, после аварии на Чернобыльской атомной электростанции, а также у пациентов, которые получали лучевую терапию низкими дозами в целях лечения доброкачественных заболеваний, например, акне или аденотонзиллярной гипертрофии. Низкие дозы радиационного облучения, как доказано, обладают низким онкогенным эффектом.
Низкое потребление йода не увеличивает частоту рака щитовидной железы в целом. Тем не менее, население с низким диетическим потреблением йода подвержено высокой доле вероятности развития фолликулярных и анапластических карцином.
Возраст пациента оказывает существенное влияние на появление одиночных злокачественных узлов, имеющих, скорее всего, злокачественное течение. Явление характерно для пациентов старше 60 и моложе 30 лет. Кроме того, такая форма рака щитовидной железы связана с повышенной частотой злокачественных новообразований среди мужчин, причем быстрый рост опухоли является зловещим признаком.
Медуллярной карциноме свойственно быть частью множественной эндокринной неоплазии на фоне 2А или 2В синдромов. Поэтому пациенты с семейной историей рака щитовидной железы должны быть особенно бдительны.
Классификация видов рака щитовидки и его симптомы
Карцинома щитовидной железы обычно проявляется как безболезненный, осязаемый, одиночный узел щитовидной железы. Пациенты или врачи обнаруживают большинство этих узлов во время обычной пальпации шеи.
- Одиночные узлы с большой вероятностью злокачественного течения у пациентов до 30-летнего возраста и старше 60 лет.
- Увеличение скорости прогресса злокачественности у мужчин.
- Узловой рост.
- Быстрый рост является неблагоприятным признаком.
- Безболезненность при пальпации.
- Жесткие и фиксированные статические узлы.
Злокачественные узлы щитовидной железы, как правило, безболезненны. Внезапное проявление болевых ощущений в области шеи, чаще связаны с доброкачественными заболеваниями органа, такими как кровоизлияния в кисты или подострый вирусный тиреоидит.
Охриплость предполагает вовлечение в патологический процесс возвратного гортанного нерва и паралич голосовых связок. Дисфагия может быть признаком рефлекторных нарушений, нетерпимость к теплу и сердцебиение предполагают активный прогресс карциномы.
В зависимости от происхождения атипичных клеток, различают следующие виды рака щитовидной железы:
- Папиллярный рак.
Является наиболее распространенным злокачественным новообразованием щитовидной железы, что составляет примерно 80% от количества всех случаев злокачественного генеза. Данный вид патологии обусловлен хорошим дифференцированием относительно других видов карцином щитовидной железы. Женщины страдают папиллярной формой рака 3 раза чаще, чем мужчины, средний возраст, при этом, 34-40 лет.
- Фолликулярная карцинома.
Является второй, наиболее распространенной формой болезни и составляет около 10% от всех случаев раковых заболеваний щитовидной железы. Чаще всего болезнь прогрессирует среди пациентов, проживающих в регионах, где диетическое потребление йода является достаточно низким. Подобно папиллярному раку, фолликулярная карцинома возникает в 3 раза чаще у женщин, чем у мужчин.
Пациенты с данной формой рака,чаще, старше, относительно других разновидностей болезни. Возрастной диапазон приходится на средний возраст — диагноз фолликулярная карцинома щитовидной железы ставится, как правило, в конце четвертого, начало шестого десятилетия.
Как и папиллярный рак, фолликулярные карциномы возникают из фолликулярных клеток щитовидной железы. Опухолевые клетки являются ТТГ-чувствительными, кроме того, активно откликаются на йод и тиреоглобулин-функцию — одни из наиболее часто используемых средств в диагностике и терапии рака щитовидной железы.
- Карцинома Гюртле.
Является редким злокачественным новообразованием щитовидной железы, который часто относят к варианту фолликулярной карциномы. Патология также известна как онкоцитическая карцинома, обладающая рядом уникальных биологических особенностей. Около 75-100% опухоли состоит из клеток Гюртле, которые также называют крупными клетками.
Это большие, полигональные фолликулярные клетки, которые содержат обильную гранулированную ацидофильную цитоплазму. Клетки Гюртле могут быть найдены в структуре различных доброкачественных заболеваний щитовидной железы, таких как тиреоидит Хашимото, болезнь Грейвса, и многоузловой зоб. Доброкачественные новообразования, называемые клеточными аденомами Гюртле содержат более 75% крупных клеток.
Карциномы Гюртле встречаются в частоте 2-3% от всех злокачественных опухолей щитовидной железы. Чаще болезнь развивается у женщин, чем у мужчин, и обычно проявляется на пятом десятилетии жизни. Клиническая картина аналогична другим злокачественным новообразованиям щитовидной железы;
- Медуллярная карцинома щитовидной железы
Опухоль составляет примерно 5% от всех злокачественных образований органа. Небольшое преобладание наблюдается среди женской популяции. Опухоли возникают из парафолликулярных С-клеток щитовидной железы, которые являются производными нервного гребня, продуцирующие кальцитонин. Около 75% из всех случаев медуллярной формы рака возникают спорадически и примерно 25% приходится на наследственность, которой. Как правило, свойственно мультифокальное течение.
Для мужчин часто характерно проявление синдрома Сиппл, в комплекс которого входят медуллярная карцинома щитовидной железы, феохромоцитома (у 50% больных) и гиперпаратиреоз (у 10-20% больных). В этой ситуации, как правило, патология развивается в возрасте 10 лет и имеет высокую склонность к быстрому росту и метастазированию.
- Анапластическая карцинома щитовидной железы.
Является одной из наименее распространенных злокачественных опухолей щитовидной железы, что составляет 1,6% от всех случаев рака. Тем не менее, болезнь имеет самый агрессивный биологический характер, в сравнении со всеми остальными видами рака и один из худших показателей выживаемости среди всех злокачественных новообразований в целом. Как папиллярные и фолликулярные карциномы, анапластическая форма встречается чаще среди женщин при соотношении около 3:1. Заболевание чаще проявляется на шестом или седьмом десятилетии жизни.
Патология характеризуется как быстро растущая масса атипичных клеток, способная изменить видимые внешние контуры щитовидной железы, в отличие от хорошо дифференцированных карцином, которые сравнительно медленно прогрессируют. Охриплость и одышка в результате участия возвратного гортанного нерва и дыхательных путей происходят у 50% пациентов.
Около 30% пациентов имеют паралич голосовых связок и шейные метастазы, а 50% уже имеют отдаленные метастазы на момент установления диагноза. Наиболее распространенные органы вовлечения — легкие, кости, и головной мозг;
- Первичные лимфомы щитовидной железы
Новообразования составляют около 2-5% от всех злокачественных опухолей щитовидной железы. Большинство лимфом относят к неходжкинской опухоли B-клеток. Следующим наиболее распространенным гистологическим типом является низкосортная злокачественная лимфома слизистой лимфоидной ткани. Лимфома Ходжкина, лимфома Беркитта, Т-клеточная лимфома также входят в группу сходных патологий.
Пик заболеваемости приходится на шестое десятилетие жизни — большинство диагнозов установлено у пациентов в возрасте 50-80 лет. Женщины чаще подвержены, с примерным отношением 4:1. Эта опухоль сильно связана с хроническим лимфоцитарным тиреоидитом — тиреоидитом Хашимото. Почти все пациенты с первичной лимфомой щитовидной железы имеют либо историю болезни либо гистологические признаки хронического лимфоцитарного тиреоидита. Риск первичной лимфомы, в данном случае, возрастает в 70 раз среди пациентов с хроническим лимфоцитарным тиреоидит по сравнению с популяцией в целом.
Наиболее распространенным клиническим проявлением данного типа рака является увеличение массы щитовидной железы. Пациенты могут иметь клиническое или серологическое доказательство гипотиреоза. Местное компрессионное воздействие на дыхательный тракт и другие окружающие ткани может вызвать дисфагию, одышку или симптомы сдавливания в области шеи. Вокальный паралич и охриплость предполагают участие возвратного гортанного нерва.
- Саркомы, возникающие в щитовидной железе
Такие образования являются редкостью. Данный тип агрессивных опухолей, которые, скорее всего, возникают из стромальных или сосудистых клеток органа. Саркоматозные новообразования следует отличать от анапластических карцином.
Единственным методом лечения саркомы щитовидной железы являвется тиреоидэктомия. Лучевая терапия может быть использована лишь в качестве дополнительной поддержки. Большинство сарком не реагируют на химиотерапию. Рецидив является общим и частым признаком, что значительно обедняет прогноз.
Какие методы диагностики используют при постановке диагноза?
Ключом в терапии раковых заболеваний щитовидной железы, заложен в дифференциации злокачественных заболеваний. Только точные знания о генезе рака у индивида помогут назначить правильную схему лечения. Анамнез, физическое обследование, лабораторная оценка и тонкоигольная аспирационная биопсия являются основой в оценке узловых образований щитовидной железы. Визуализирующие исследования могут играть адъюнктивную роль в отдельных случаях.
Тонкая биопсия является наиболее важным диагностическим инструментом в гистологической оценке опухолей щитовидной железы и проводится в первую очередь. Ниже приведены 4 возможных результата данной процедуры:
- Наличие доброкачественных заболеваний.
- Злокачественных опухолей.
- Патологии неопределенного характера.
- Недиагностический результат.
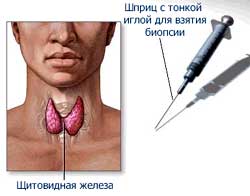
Повторная биопсия проводится в половине случаев, что позволяет установить окончательный диагноз. Пациенты, у которых результаты являются неопределенными или недиагностическими, несмотря на повторную биопсию, могут пройти операцию по лобэктомии с целью детальной диагностики тканей. Недиагностической случаи также могут контролироваться клинически на фоне проверок радиоактивным йодом, что является весьма полезным для определения функционального состояния опухоли.
Следующие лабораторные исследования могут быть использованы для оценки пациентов с подозрением на рак щитовидной железы:
- Определение уровня концентрации тиреотропного гормона в сыворотке крови. Злокачественные течения, как правило, всегда обусловлены гипо- или гипертиреозом.
- Определение уровня кальцитонина. Повышенная концентрация этого вещества, с достаточно высокой долей вероятности свидетельствует о прогрессировании медуллярной карциномы щитовидной железы.
- Полимеразная цепная реакция (ПЦР) часто проводится с целью диагностики семейной медуллярной карциномы щитовидной железы.
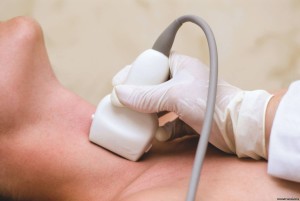
Следующие методы могут быть использованы с целью диагностики рака щитовидной железы:
- УЗИ шеи — наиболее распространенный способ диагностической оценки заболеваний щитовидной железы. Однако, данный метод имеет ограниченную полезность в рамах различения злокачественных и доброкачественных опухолей.
- Визуализация на фоне радиоактивного йода эффективна определения функционального состояния опухоли, но не способна исключить карциному;
- Магнитно-резонансная томография (МРТ) часто применяется с целью оценки увеличенных областей мягких тканей, больших или подозрительных масс щитовидной железы, а также — тканей в области шеи, трахеи, пищевода. Кроме того, метод неоценим при попытке определить метастазы в шейных лимфатических узлах.
Современные способы лечения рака щитовидной железы — оперативные и терапевтические методы
Злокачественные диагнозы требуют хирургического вмешательства. Папиллярный рак щитовидной железы и медуллярная карцинома чаще уточняются только с использованием биопсии. Метастазы на шейке железы, обнаруженные до или во время операции, должны быть удалены с помощью единого блока лимфатической диссекции, щадя нелимфатические структуры.
Пациенты, страдающие фолликулярной опухолью, должны пройти операцию удаления щитовидной железы с целью уточнения гистологического состояния опухоли . Степень хирургического лечения для хорошо дифференцированных опухолей является спорным. Первичной обработкой для папиллярного и фолликулярного рака, является хирургическое иссечение, когда это возможно. Тиреоидэктомия всегда была основой для лечения хорошо дифференцированных типов карцином щитовидной железы. Общая тиреоидэктомия включает, как правило, субтотальную тиреоидэктомию с целью снижения риска повреждения возвратного гортанного нерва и развития потенциального гипопаратиреоза.
Соответствующее лечение больных с узловыми метастазами может включать:
- Активное наблюдение.
- Абляции радиоактивным йодом.
- Лучевую терапию внешнего пучка.
Биологические методы включают агрессивную гистологию экстратиреоидного расширения первичной опухоли и молекулярный прогноз для агрессивного течения болезни.
Прогноз заболевания
Прогноз рака щитовидной железы связан с типом рака и его стадией на момент постановки диагноза. Для наиболее распространенной формы болезни — папиллярной, общий прогноз — благоприятный. Действительно, увеличение случаев папиллярного рака щитовидной железы в последние годы, скорее всего связано с возможностью ранней диагностики.
Рак щитовидной железы в три раза чаще встречается у женщин, чем у мужчин. В соответствии с европейской статистикой, 5-летняя выживаемость при этой болезни составляет 85% для женщин и 74% для мужчин.
Прогноз всегда выше у молодых людей и зависит, главным образом, от типа рака и его стадии на этапе лечения.
В соответствии с данными ведущих российских и иностранных эндокринологических центров в последние несколько десятилетий наблюдается стойкая тенденция к росту эндокринных и неэндокринных патологий щитовидной железы.
Если раньше чаще всего встречались заболевания, развивающиеся на фоне дефицита йода (базедова болезнь, эндемический зоб), то сегодня на первом месте по частоте узловые изменения щитовидной железы, в т.ч. злокачественные.
Лечение может быть консервативным, оперативным или комплексным. Выбор метода терапии зависит от истории болезни, результатах исследования, эффективности проводимого до этого лечения.
Показания для хирургической операции
Хирургическое лечение рака щитовидной железы рекомендовано к проведению в следующих случаях:
- диагностированный рак щитовидной железы;
- узловые новообразования щитовидной железы в любом количестве и любых размеров;
- узлы на фоне аутоиммунного тиреоидита в хронической форме;
- узлы размером от 3 см;
- тиреотоксикоз — при условии отсутствия эффекта от терапевтического лечения;
- затруднения при глотании и дыхании на фоне увеличенной щитовидной железы;
- тиреотоксическая аденома;
- наличие неэстетичных узлов (в эстетических целях).

Хирургическое лечение рака щитовидной железы
Подготовка
Перед операцией проводится обследование, в рамках которого изучаются структура и функции щитовидной железы, при узловых новообразованиях показаны морфологические исследования тканей.
На основании полученных данных устанавливаются показания к хирургическому вмешательству и его объем. Перед госпитализацией назначается амбулаторное обследование легочной и сердечно-сосудистой систем, исследование биохимического и общего анализа крови.
Операция может быть проведена в любое время года, она легко переносится, количество перевязок в послеоперационный период минимальное, какие-либо ограничения на физические нагрузки и отсутствуют.
Тиреоидэктомия
Операции выполняются под общим наркозом, что позволяет достигать лучших результатов, способствует снижению риска возникновения осложнений, в результате снижается уровень эмоциональной травмы у больного. Объем вмешательства зависит от следующих факторов: степень поражения, пол и возраст пациента.
Это происходит по причине узловых перерождений в прооперированных участках железы. После завершения операции предусмотрено наложение косметического шва, современные материалы обеспечивают быстрое заживление.
Результат операции зависит от наличия раковых метастаз, в некоторых случаях могут возникать следующие последствия:
- повреждения нервов, связанных с голосовыми связками, может поменяться тембр голоса;
- гипопаратиреоз — возникает при случайном повреждении паращитовидных желез;
- временное усиленное выпадение волос.
- неэстетичные узлы на шее).
Послеоперационный период
При условии улучшения самочувствия пациент покидает стационар уже через 2 суток, при гипертонии могут кровить послеоперационные швы, боль и отечность сохраняется еще в течение пары дней.
В первую неделю рекомендуется соблюдать диету, в меню должны входить рыба и мясо, жидкие каши, овощи, фрукты и кисломолочные продукты исключаются. Со временем рекомендовано постепенное добавление в меню омлетов, картофельных пюре, жидких супов.
Предотвратить развитие рака помогут сырые продукты, среди них кресс-салат, брюссельская капуста, цветная и обычная капуста, брокколи, соевые продукты, лук и чеснок, бурые водоросли, миндаль, грибы, помидоры, морковь, цитрусовые, миндаль, перец семечки.
В первый месяц после хирургического лечения щитовидной железы пациент должен вести размеренный образ жизни, следует избегать тяжелой работы, стрессов, застолий, рекомендуется больше гулять на свежем воздухе, лучше питаться, правильно организовывать режим сна и отдыха.
В этот период показано введение инъекций с тироидным гормоном, что позволит предупредить возникновение рецидивов заболевания, в рамках контроля проводится исследование оставшейся части щитовидной железы радиоизотопами или рентгеном.
Проводится также анализ на тиреоглобулин, при выявлении атипичных клеток показано проведение радиойодтерапии.
Иммунотерапия
В последнее время все большее распространение получает иммунотерапия, в рамках ее применения предполагается прием иммунных препаратов. Метод позволяет минимизировать побочные явления от современных методов лечения при сохранении ее эффективности.
При иммунотерапии широко используются интерфероны, вакцины, интерлейкины и другие лекарства, прошедшие проверку на сотнях пациентах.
Привычные методы терапии (облучение, операция) оказывают влияние непосредственно на опухоль, но причиной развития болезни чаще всего является ослабленный иммунитет.
Основной целью иммунотерапии является активизация защитных сил организма, на фоне приема иммунных препаратов наблюдается усиление эффекта от традиционных способов лечения. Иммунные препараты включаются в состав комплексной терапии наряду с операцией, облучением.
Читайте также:

