Перспективы лечения рака кишечника
Известие о раке кишечника не без причин шокирует пациента и членов его семьи: очень часто опухоль этого органа выявляется поздно, поэтому для борьбы с ней врачи прибегают к травматичным, порой даже инвалидизирующим операциям. Между тем высокотехнологичные современные методики дают надежду на успешные результаты лечения злокачественных новообразований кишечника. Главное — не откладывать визит к врачу и с умом выбирать онкологическую клинику.
Рак толстой кишки: описание заболевания
Толстая кишка является конечным отделом желудочно-кишечного тракта. Ее подразделяют на слепую, ободочную, сигмовидную и прямую. Здесь происходит всасывание питательных веществ из пищи и формирование каловых масс из непереваренных остатков. Толстая кишка располагается полукругом, начинаясь в области правой паха (там, где у некоторых людей, перенесших воспаление аппендикса, остается послеоперационный рубец), поднимаясь вверх к правому подреберью, переходя в левое подреберье и опускаясь вниз, в полость малого таза.
Новообразование может возникнуть в любом из отделов кишечника, но врачи отмечают, что чаще опухоль выявляется в слепой, сигмовидной и прямой кишке.
В группе риска развития рака толстой кишки — пожилые люди, кровные родственники тех, у кого была диагностирована опухоль такого типа, люди с хроническими гастроэнтерологическими заболеваниями — колитами, дивертикулезом и полипозом, а также те, кто страдает ожирением, курит и употребляет мало клетчатки. Если предрасположенность к раку наследственная — задумайтесь о генетическом тестировании, которое позволит с высокой вероятностью предсказать развитие опухоли кишечника в будущем.
То, как быстро опухоль будет увеличиваться в размерах и давать метастазы (дочерние новообразования в других органах), зависит от конкретного вида рака толстой кишки. Как правило, к моменту постановки диагноза болезнь находится в запущенной стадии, поэтому без адекватного лечения около половины пациентов умирают в первый же год после появления каких-либо симптомов.
Прогрессивные в вопросах медицины государства в последние годы внедряют в практику обязательный скрининг на рак толстой кишки у всех людей старше 50 лет. И это разумно: если опухоль выявить на самой ранней стадии, то с вероятностью более 90% больной поправится. На 2 стадии шансы снижаются до 75%, на третьей — до 45%. Если же рак дал метастазы (вторичные опухоли обычно обнаруживаются в печени), то лишь 5–10% пациентов избегают смерти.
Есть ли какой-то способ вовремя заподозрить у себя рак толстой кишки? Если речь идет о начальной (1) стадии, когда опухоль занимает небольшой участок слизистой оболочки, то ответ отрицательный: никаких отклонений от нормального самочувствия наблюдаться не будет.
На 3 стадии заболевания клиническая картина позволяет заподозрить рак: больной испытывает проблемы с опорожнением кишечника (наблюдаются запоры или поносы, возрастает частота дефекации), в стуле может появиться кровь, а боль в животе становится постоянной.
Присутствуют и общие симптомы: человек может резко похудеть, ощущает нарастающую слабость, быстро устает.
4 стадия рака толстой кишки — ее также называют терминальной — характеризуется усугублением всех вышеперечисленных симптомов. В некоторых случаях большое по объему новообразование может перекрыть просвет кишечника, в результате чего у больного развивается острая кишечная непроходимость, требующая экстренного хирургического вмешательства.
На 3–4 стадии больные уже догадываются о своем состоянии, но иногда так напуганы проявлениями недуга (особенно, если прежде в семье кто-то уже болел или умер от рака толстой кишки), что до последнего оттягивают визит к доктору. Важно, чтобы близкие люди не игнорировали общие симптомы заболевания: если ваш родственник внезапно похудел и осунулся, у него пропал аппетит, а настроение стало меланхоличным — нужно обязательно настоять на посещении врача.
Одним из условий благополучного излечения рака толстой кишки является правильный диагноз. Ведь только когда онколог располагает полной информацией об опухоли — он способен выбрать верную тактику борьбы с недугом. С учетом преимущественно пожилого возраста пациентов и типично позднего выявления новообразования хирургическое вмешательство часто оказывается неактуальным: при наличии метастазов такой подход лишь ухудшит состояние больного. Не стоит забывать, что задача врачей — не только ликвидация рака (зачастую это — невозможно), но и повышение качества жизни пациентов. Известны случаи, когда люди с 4 стадией заболевания, благодаря правильному подходу к лечению, жили с опухолью долгие годы, не страдая от симптомов.
Чтобы выявить рак толстой кишки и правильно определить его стадию, врачи используют несколько методов диагностики:
- Эндоскопическое обследование (ректороманоскопия, колоноскопия). При этих процедурах в кишечник пациента через задний проход вводятся специальные аппараты, устроенные по типу зонда с видеокамерой на конце. В ходе манипуляции врач имеет возможность не только детально осмотреть слизистую кишечника, но и взять образцы для последующей биопсии — микроскопического исследования ткани.
- Рентгенологическое исследование (компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография). Методы медицинской визуализации позволяют сделать четкие снимки подозрительных участков кишки.
- Лабораторные анализы — исследование кала на скрытую кровь, развернутый анализ крови и поиск онкомаркеров (специфических веществ, накапливающихся в теле человека при раке) помогают составить представление об общем самочувствии больного и уточнить диагноз.
Проблемой диагностики рака толстой кишки в отечественных клиниках является отсутствие доступа пациентов к необходимым видам обследования в короткие сроки. Как результат — больные поздно приступают к лечению или же их направляют на операцию без четкого диагноза. Такая ситуация может привести к ненужному хирургическому вмешательству, тогда как разумнее было бы потратить время на более прогрессивные методы лечения опухоли.
В странах с высоким уровнем медицины — Израиле, США, Германии — врачи придерживаются принципа отказа от хирургической операции. Вместо нее пациентам назначается химиотерапия, таргетная и лучевая терапия и другие подходы, позволяющие значительно уменьшить размеры основного новообразования и его метастазов.
Несмотря на побочные эффекты химиотерапии, она бесспорно является эффективным методом в борьбе с раком толстой кишки. Препараты из этой группы воздействуют и на основную опухоль, и на метастазы, поэтому каждый курс лечения — это шанс пересмотреть прогноз выздоровления в лучшую сторону. Важно подобрать подходящее лекарство, а также регулярно проходить контрольную диагностику, чтобы оценить эффект химиотерапии.
Многообещающие перспективы в лечении рака толстой кишки открывает таргетная терапия, подразумевающая назначение препаратов моноклональных антител, способных воздействовать непосредственно на опухоль: блокировать ее кровоснабжение, тем самым убивая злокачественные клетки. В отличие от традиционной химиотерапии таргетные лекарства не наносят вред другим органам и тканям тела и имеют минимум побочных эффектов.
Обычно при раке толстой кишки радиотерапию используют до и после операции. Вначале — чтобы уменьшить размеры новообразования и сократить объем вмешательства, а после — чтобы уничтожить отдельные опухолевые клетки, которые, возможно, сохранились в организме. Это снижает вероятность рецидива — повторного возникновения рака спустя несколько лет после лечения.
Среди передовых разновидностей метода стоит выделить:
- IMRT — моделируемую радиотерапию. За счет предварительного 3D-моделирования процесса радиоизлучение удается направить точно на опухоль. Подход позволяет избежать повреждения здоровых тканей.
- Брахитерапию . Методика заключается в размещении капсулы с радиоактивным веществом в непосредственной близости с опухолью. В итоге радиоактивные изотопы оказывают воздействие только на пораженные раком области, минимально повреждая здоровые ткани.
В случаях обширных опухолей и наличия метастазов чаще всего показано удаление части кишечника. В передовых странах по лечению онкологии хирурги делают все возможное, чтобы сохранить сфинктер прямой кишки. Тогда больной сможет естественным образом опорожнять кишечник и не потребуется формирование колостомы (отверстия на животе, куда выводится конец толстой кишки). В большей части случаев технологии современных операций позволяют это сделать.
В числе симптомов, которые могут указывать на рак толстой кишки, — нерегулярный стул, появление примесей слизи и/или крови, затрудненная дефекация, потеря веса, боли в брюшной полости и некоторые другие.
В числе симптомов, которые могут указывать на рак толстой кишки, — нерегулярный стул, появление примесей слизи и/или крови, затрудненная дефекация, потеря веса, боли в брюшной полости и некоторые другие.
При подозрении на опухоль толстой кишки необходимо пройти инструментальную диагностику.
В диагностике рака толстого кишечника большую роль играет ультразвуковое исследование, а также спиральная компьютерная томография органов грудной клетки, органов брюшной полости и малого таза — для исключения процесса метастазирования. В ряде случаев целесообразно выполнение магнитной резонансной томографии малого таза. Необходимо и проведение анализов крови на такие маркеры как РЭА и, желательно, СА19-9.
При подозрении на опухоль толстой кишки необходимо пройти инструментальную диагностику.
В диагностике рака толстого кишечника большую роль играет ультразвуковое исследование, а также спиральная компьютерная томография органов грудной клетки, органов брюшной полости и малого таза — для исключения процесса метастазирования. В ряде случаев целесообразно выполнение магнитной резонансной томографии малого таза. Необходимо и проведение анализов крови на такие маркеры как РЭА и, желательно, СА19-9.
Лечение и прогноз течения заболевания очень сильно зависят от структуры и локализации опухоли, глубины ее прорастания в ткани, а также от наличия отсевов опухоли (метастазов) в лимфатические узлы и другие органы (чаще всего печень и легкие).
Хирургическое вмешательство — наилучший шанс для пациента излечиться от этого заболевания. Объем операции и технология ее проведения зависят от глубины прорастания опухоли. В некоторых случаях абсолютно обосновано удаление опухоли даже без разрезов кожи, эндоскопически, из просвета кишки (через задний проход). В других возможно выполнение операций через проколы, лапароскопически. Современные технологии позволяют проводить операции на толстой кишке практически бескровно, с использованием ультразвукового скальпеля и электролигирующих устройств. Операция заключается в удалении участка кишки с опухолью, а также лимфоузлов. При большой распространенности опухолевого процесса выполняются сложные, а зачастую и этапные хирургические вмешательства.
В программе комплексного лечения пациентов, страдающих раком толстой кишки, большую роль играет химиотерапия. При заболевании IV стадии после генетического тестирования принимается решение о целесообразности добавления в программу лечения и так называемой таргетной терапии или назначения иммунотерапии.
Лечение и прогноз течения заболевания очень сильно зависят от структуры и локализации опухоли, глубины ее прорастания в ткани, а также от наличия отсевов опухоли (метастазов) в лимфатические узлы и другие органы (чаще всего печень и легкие).
Хирургическое вмешательство — наилучший шанс для пациента излечиться от этого заболевания. Объем операции и технология ее проведения зависят от глубины прорастания опухоли. В некоторых случаях абсолютно обосновано удаление опухоли даже без разрезов кожи, эндоскопически, из просвета кишки (через задний проход). В других возможно выполнение операций через проколы, лапароскопически. Современные технологии позволяют проводить операции на толстой кишке практически бескровно, с использованием ультразвукового скальпеля и электролигирующих устройств. Операция заключается в удалении участка кишки с опухолью, а также лимфоузлов. При большой распространенности опухолевого процесса выполняются сложные, а зачастую и этапные хирургические вмешательства.
В программе комплексного лечения пациентов, страдающих раком толстой кишки, большую роль играет химиотерапия. При заболевании IV стадии после генетического тестирования принимается решение о целесообразности добавления в программу лечения и так называемой таргетной терапии или назначения иммунотерапии.
Все мероприятия по профилактике рака толстой кишки можно разделить на три большие блока.
Рак толстой кишки тесно связан с полипами — разрастаниями клеток слизистой оболочки кишки. Большинство полипов толстой кишки не перерождаются в злокачественные образования, но почти все виды рака толстой кишки начинаются с полипа.
Своевременная полипэктомия, то есть удаление полипов, которое производится через просвет толстой кишки, является действенным механизмом предотвращения рака.
Все мероприятия по профилактике рака толстой кишки можно разделить на три большие блока.
Рак толстой кишки тесно связан с полипами — разрастаниями клеток слизистой оболочки кишки. Большинство полипов толстой кишки не перерождаются в злокачественные образования, но почти все виды рака толстой кишки начинаются с полипа.
Своевременная полипэктомия, то есть удаление полипов, которое производится через просвет толстой кишки, является действенным механизмом предотвращения рака.
Основные факторы риска — это возраст (старше 40–50 лет), избыточный вес, неправильное питание, употребление алкоголя и курение, малоподвижный образ жизни, а также наличие воспалительных заболеваний кишечника, таких как язвенный колит и болезнь Крона. Необходимо быть особенно бдительным, если есть наследственная предрасположенность — то есть если у близких родственников был диагностирован рак толстой кишки.
Если же рак или большие полипы толстой кишки выявлены у родственников первой линии (родителей, братьев и сестер, бабушек и дедушек), то первую профилактическую колоноскопию следует пройти в 40 лет. Если же у родственника заболевание было выявлено в возрасте до 50 лет, то обследоваться необходимо на десять лет раньше того возраста, в котором был поставлен диагноз родственнику.
Второй фактор повышенного риска — собственная история удаления полипов. Третье, на что обращают внимание — это наличие воспалительных заболеваний кишечника. В первую очередь, болезни Крона и язвенного колита. Те, у кого диагностировано что-то из перечисленного, относится к группе повышенного риска. Пациентам с воспалительными заболеваниями кишечника профилактическая колоноскопия показана не позднее, чем через восемь лет от начала заболевания.
Для пациентов после полипэктомии существует свой график профилактических осмотров. Обычно рекомендуют проводить повторную колоноскопию через 3–5 лет, а в случае удаления плоскостного полипа — контрольные колоноскопии рекомендованы уже через полгода, затем через год и три года.
Основные факторы риска — это возраст (старше 40–50 лет), избыточный вес, неправильное питание, употребление алкоголя и курение, малоподвижный образ жизни, а также наличие воспалительных заболеваний кишечника, таких как язвенный колит и болезнь Крона. Необходимо быть особенно бдительным, если есть наследственная предрасположенность — то есть если у близких родственников был диагностирован рак толстой кишки.
Если же рак или большие полипы толстой кишки выявлены у родственников первой линии (родителей, братьев и сестер, бабушек и дедушек), то первую профилактическую колоноскопию следует пройти в 40 лет. Если же у родственника заболевание было выявлено в возрасте до 50 лет, то обследоваться необходимо на десять лет раньше того возраста, в котором был поставлен диагноз родственнику.
Второй фактор повышенного риска — собственная история удаления полипов. Третье, на что обращают внимание — это наличие воспалительных заболеваний кишечника. В первую очередь, болезни Крона и язвенного колита. Те, у кого диагностировано что-то из перечисленного, относится к группе повышенного риска. Пациентам с воспалительными заболеваниями кишечника профилактическая колоноскопия показана не позднее, чем через восемь лет от начала заболевания.
Для пациентов после полипэктомии существует свой график профилактических осмотров. Обычно рекомендуют проводить повторную колоноскопию через 3–5 лет, а в случае удаления плоскостного полипа — контрольные колоноскопии рекомендованы уже через полгода, затем через год и три года.
В медицинской литературе описано порядка дюжины наследственных синдромов, которые подразумевают развитие рака толстой кишки. Из них можно выделить два основных наследственных онкологических синдрома: синдром Линча и семейный аденоматозный полипоз.
Семейный аденоматозный полипоз — это редкий наследственный синдром, его имеет лишь 1 из 100 пациентов с раком толстой кишки.
Если врач считает, что у пациента может быть наследственный синдром, то он порекомендует генетическое консультирование.
В медицинской литературе описано порядка дюжины наследственных синдромов, которые подразумевают развитие рака толстой кишки. Из них можно выделить два основных наследственных онкологических синдрома: синдром Линча и семейный аденоматозный полипоз.
Семейный аденоматозный полипоз — это редкий наследственный синдром, его имеет лишь 1 из 100 пациентов с раком толстой кишки.
Если врач считает, что у пациента может быть наследственный синдром, то он порекомендует генетическое консультирование.
Мнение о том, что любая злокачественная опухоль – это приговор, безнадежно устарело. Благодаря достижениям медицины в России уже около 53 % онкологических пациентов , заболевших впервые, успешно вылечиваются. А на ранних стадиях в зависимости от вида рака можно вообще вылечить до 90 % злокачественных опухолей.
Своевременная диагностика и профилактические обследования — это проявление ответственного отношения к своему здоровью.
Специалисты МЕДСИ разработали специальные программы обследования – онкоскрининги. Практика показывает, что они не только позволяют выявить большинство наиболее распространенных онкологических заболеваний, но и являются первым шагом к диагностированию других болезней обследуемых органов и систем.
Если вы хотите пройти профилактическое обследование или наблюдаете тревожные симптомы, запишитесь на скрининг, который даст ответы на беспокоящие вас вопросы.
Мнение о том, что любая злокачественная опухоль – это приговор, безнадежно устарело. Благодаря достижениям медицины в России уже около 53 % онкологических пациентов , заболевших впервые, успешно вылечиваются. А на ранних стадиях в зависимости от вида рака можно вообще вылечить до 90 % злокачественных опухолей.
Своевременная диагностика и профилактические обследования — это проявление ответственного отношения к своему здоровью.
Специалисты МЕДСИ разработали специальные программы обследования – онкоскрининги. Практика показывает, что они не только позволяют выявить большинство наиболее распространенных онкологических заболеваний, но и являются первым шагом к диагностированию других болезней обследуемых органов и систем.
Если вы хотите пройти профилактическое обследование или наблюдаете тревожные симптомы, запишитесь на скрининг, который даст ответы на беспокоящие вас вопросы.

- В каких отделах толстой кишки может развиваться рак?
- Кто чаще страдает раком кишечника?
- Возможно ли что-то сделать для предупреждения развития рака толстой кишки?
- Какие симптомы должны насторожить в отношении злокачественной опухоли толстого кишечника?
- История пациентки с заболеванием толстой кишки
- Существуют ли методы, на 100% гарантирующие точность диагностики рака толстой кишки?
- Диагностика рака кишечника по анализу онкомаркеров
- Особенности болезни при раке прямой кишки
- Разновидности рака толстой кишки
- Цены в Европейской онкологической клинике на лечение рака толстой кишки
Толстая кишка (термин толстый кишечник некорректен с точки зрения хирургии и топографической анатомии, однако широко используется в литературе) – это протяженный отрезок желудочно-кишечного тракта, включающий в себя:
- слепую кишку с аппендиксом,
- восходящую ободочную кишку,
- поперечную ободочную кишку,
- нисходящую ободочную кишку
- и сигмовидную кишку до прямой кишки.
Общая длина толстой кишки взрослого человека составляет от 1,5 до 2 метров. Злокачественные онкологические заболевания толстой кишки занимают третье место по распространенности среди раковых заболеваний.
Опухоли обычно называемые раком кишечника или колоректальным раком, включают несколько различных по строению, преимущественному расположению и течению злокачественных новообразований. Как правило, они представляют собой аденокарциномы - новообразования из клеток слизистой оболочки, продуцирующих слизь. Хирургическое лечение опухолей толстой кишки проводится врачами - колопроктологами, онкологами, хирургами.
В каких отделах толстой кишки может развиваться рак?
Начальной частью толстой кишки является слепая кишка. Слепая кишка имеет вид купола, направленного вниз, от которого отходит червеобразный отросток — аппендикс. Немного выше в слепую кишку впадает конечный отдел тонкого кишечника — подвздошная кишка.
Слепая кишка находится в брюшной полости внизу справа — в подвздошной области. В месте впадения тонкой кишки слепая кишка заканчивается, и начинается восходящая ободочная кишка. Она имеет длину примерно 12 см, поднимается вверх до печени и делает изгиб, переходя в поперечную ободочную кишку.
Поперечная ободочная кишка расположена горизонтально, имеет длину 25–30 см. Она проходит справа налево, после чего делает изгиб и переходит в нисходящую ободочную кишку.
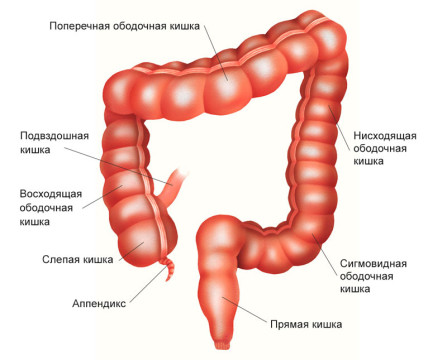
Нисходящая ободочная кишка имеет длину 10-30 см, проходит сверху вниз в левой части брюшной полости и переходит в сигмовидную ободочную кишку. Последняя, изгибаясь, переходит в прямую кишку — конечный отдел толстого кишечника.
Ширина просвета толстой кишки в разных отделах различается. В слепой кишке она в среднем составляет 7 см, а в сигмовидной — 4 см. Поэтому симптомы опухоли в конечных отделах толстого кишечника обычно нарастают быстрее.
Кто чаще страдает раком кишечника?
Чаще колоректальный рак (рак кишечника) встречается у людей старше 50-60 лет с примерно одинаковой частотой у мужчин и женщин. Наиболее часто поражается ободочная кишка. Повышают риск развития опухолей толстой кишки высококалорийная диета с большой долей животных жиров и небольшим содержанием грубой клетчатки и пищевых волокон, курение, хронические запоры, постоянный многомесячный прием нестероидных противовоспалительных средств, длительно существующие хронические воспалительные заболевания толстого кишечника – неспецифический язвенный колит, болезнь Крона, аденоматозный полип. Пациенты с имевшейся ранее злокачественной опухолью также имеют риск развития второй опухоли толстой кишки.
Метаболический синдром (комбинация артериальной гипертензии, висцерального ожирения, нарушений липидного и углеводного обмена) у мужчин способствует развитию рака толстого кишечника из-за нарушения гормонального баланса и процесса эпителизации толстой кишки. Около 10% случаев толсто-кишечных опухолей составляют наследственные формы, среди которых синдром наследственного неполипозного рака, обусловленный мутациями генов, отвечающих за репарацию ДНК, семейный аденоматозный полипоз, связанный с потерей гена FAP, и ряд других заболеваний.
Возможно ли что-то сделать для предупреждения развития рака толстой кишки?
Чтобы предупредить развитие злокачественной опухоли толстой кишки, особенно лицам старшей возрастной группы, рекомендуется вести здоровый образ жизни и придерживаться универсальных профилактических мероприятий – проходить ежегодное обследование (ректальное обследование, анализ кала на скрытую кровь, колоноскопия). На нашем сайте мы разместили подробный материал о скрининге рака толстой кишки.
Выявление предраковых изменений и злокачественных опухолей толстой кишки на ранних стадиях позволяет своевременно начать лечение. Ранняя диагностика и активное лечение, широко внедренные в широкую клиническую практику, позволили добиться высоких показателей пятилетней выживаемости – при первичном выявлении колоректального злокачественного новообразования на 1 стадии этот показатель составляет 90-93%, на 2 стадии – около 70-75%, на 3-й стадии – 40-48%. И несмотря на совершенствование методов лечения, выживаемость при первичном выявлении рака на 4-й стадии не превышает 5-9%.


Какие симптомы должны насторожить в отношении злокачественной опухоли толстого кишечника?
- Как правило, на ранних стадиях заболевания симптомы скудные: хроническая усталость, вялость, потеря интереса к жизни, общий дискомфорт в животе, необъяснимая потеря веса, гипохромная нормоцитарная анемия.
- На более поздних стадиях могут появиться упорные запоры, отвращение к пище, недержание газов или фекалий, кровь в стуле (могут быть как прожилки, так и существенное количество алой крови), болезненные позывы на неэффективные испражнения (тенезмы).
- При далеко зашедших опухолях может развиться хроническая или острая непроходимость кишечника. Симптомами этого опасного для жизни осложнения являются рези в животе, тошнота, рвота, иногда даже каловая, невозможность испражнения в сочетании с болезненными позывами на дефекацию.
- При распространении процесса по брюшине – канцероматозе брюшины — развивается асцит. При этом в брюшной полости накапливается жидкость, которая сдавливает внутренние органы и усугубляет тяжелое состояние больного.
В возрасте старше 50 лет сочетание даже невыраженного дискомфорта в области живота с гипохромной анемией (снижение гемоглобина и эритроцитов в общем анализе крови) в сочетании с повышением СОЭ и уровня лейкоцитов, а также положительным анализом кала на на скрытую кровь и повышением свертываемости крови должны в обязательном порядке повлечь за собой эндоскопическое исследование кишечника.
История пациентки с заболеванием толстой кишки

Существуют ли методы, на 100% гарантирующие точность диагностики рака толстой кишки?
Современный уровень эндоскопической техники при своевременном проведении позволяет диагностировать и типировать опухоли кишечника на самых ранних стадиях, при необходимости данные ректороманоскопии или колоноскопии с биопсией подозрительных участков могут быть дополнены проведением ректального УЗИ, ирригоскопии, УЗИ брюшной полости и малого таза. Эти исследования позволяют уточнить локализацию опухоли, степень её прорастания в близлежащие органы и ткани, наличие воспаления в окружающих тканях. Для получения всей полноты картины проводят МРТ и компьютерную томографию. Современные технологии позволяют при психологической невозможности выполнения колоноскопии провести так называемую виртуальную колоноскопию. Для диагностики наличия и локализации отдаленных метастазов используется ПЭТ-КТ (позитронно-эмиссионная томография).
Диагностика рака кишечника по анализу онкомаркеров
Онкомаркеры СА 19,9 и раково-эмбриональный антиген (РЭА) используются для скрининговой диагностики рака толстой кишки. Определение РЭА бывает полезным для предоперационного стадирования и наблюдения за больными с колоректальным раком после хирургического лечения. Как правило, на фоне прогрессирования болезни концентрация РЭА в сыворотке неуклонно растет.
Однако, повышение уровня онкомаркеров в скрининговом анализе крови не всегда означает наличие опухоли кишечника. Описаны многочисленные случаи впервые выявленного колоректального рака на поздних стадиях без существенного повышения этих показателей. Ведущими методами диагностики колоректального рака являются эндоскопические методы, а онкомаркеры используются в комплексе с другими лабораторными и клиническими показателями для оценки стадии процесса, эффективности лечения и стабильности ремиссии.
Согласно исследованиям, представленным 1 июля 2015 года на конгрессе Европейского общества медицинской онкологии (European Society for Medical Oncology World Congress on Gastrointestinal Cancer), при раке ободочной кишки средняя выживаемость среди пациентов с лишним весом на 2,5 месяца выше, чем у людей с субтильным телосложением и больных ожирением.
Особенности болезни при раке прямой кишки
Разновидности рака толстой кишки
Цены в Европейской онкологической клинике на лечение рака толстой кишки
- Консультация онколога — 4500 руб.
- Консультация химиотерапевта — 6900 руб.
- Восстановление непрерывности толстой кишки после ранее наложенной колостомы — 119700 руб.
- Фотодинамическая терапия при опухолевом стенозе толстой кишки (без стоиомости фотосенсибилизатора) — 178300 руб.
- Эндоскопическая резекция слизистой толстой кишки — 69000 руб.
В отдельном материале сайта мы подробно рассматриваем вопросы лечения рака толстой кишки.
Рак кишечника – это злокачественная опухоль слизистой оболочки кишки. Он подразделяется на Рак толстой кишки и рак прямой кишки (также называемый колоректальный рак). Толстая кишка и прямая кишка являются частями вашего кишечника.
Согласно данным статистики, этот вид рака считается одним из часто встречающихся онкологических заболеваний, как у мужчин (2-е место после рака легких), так и у женщин (3-е место после рака молочной железы и злокачественных новообразований бронхолегочной системы). Большинство случаев заболевания встречается у людей старше 50 лет. Если рак кишечника диагностируется на ранней стадии, больше шансов на благоприятное лечение и выздоровление. Чем больше выросла и распространилась злокачественная опухоль, тем меньше шансов на излечение. Тем не менее, лечение часто может замедлить прогрессирование рака.
Толстая кишка и прямая кишка – части желудочно-кишечного тракта, от рта и до ануса. Когда мы едим или пьем, пища и жидкость движутся вниз по пищеводу в желудок. Желудок перемешивает и подвергает первичной обработке пищу, а затем пропускает ее в тонкую кишку.

Схема кишечника
Тонкая кишка в длину несколько метров, служит для переваривания и усвоения пищи. Непереваренные продукты питания, вода и продукты жизнедеятельности затем попадают в толстую кишку. Толстая кишка в длину около 150 см. Она разделена на четыре секции: восходящая, поперечная, нисходящая и сигмовидная кишка. Часть вода и соли всасываются в организм из толстой кишки. Последняя часть толстой кишки называется прямой кишкой, ее длина составляет около 15 см. Прямая кишка хранит испражнения (фекалии) до того, как они выйдут из заднего прохода.
Что такое колоректальный рак?
Рак толстой или прямой кишки называют колоректальным раком. Это один из самых распространенных видов рака. (Напротив, рак тонкой кишки встречается редко) Колоректальный рак может поражать любую часть толстой или прямой кишки. Тем не менее, он чаще всего развивается в нижней части нисходящей ободочной, сигмовидной или прямой кишки.
Рак кишечника обычно развивается из небольшого мясистого отростка (полип), который может образоваться на слизистой оболочке толстой или прямой кишки (см. Ниже). Иногда рак кишечника начинается с клетки в слизистой оболочке толстой или прямой кишки.
(Некоторые редкие типы рака возникают из-за различных других клеток в стенке толстой или прямой кишки. Например, карциноид, лимфома и саркома. Их мы не будем касаться в этой статье) Когда раковые клетки размножаются, они образуют опухоль. Опухоль проникает глубже в стенку толстой или прямой кишки. Некоторые клетки могут попасть в лимфатические каналы или кровоток. Затем рак может распространяться (метастазировать) в лимфатические узлы поблизости или в другие области тела – чаще всего в печень и легкие.
Полип кишечника (аденома) представляет собой небольшое образование, вырастающее на внутренней оболочке толстой или прямой кишки. Большинство полипов кишечника развиваются у пожилых людей. Примерно у 1 из 4 человек в возрасте старше 50 лет развивается как минимум один полип кишечника. Полипы не являются злокачественными образованиями и обычно не вызывают проблем.
Однако иногда доброкачественный полип может стать злокачественным. Если какая-то клетка становится злокачественной, изменения обычно происходит через несколько лет. Большинство раковых заболеваний кишечника развиваются из полипа, который может находиться в кишечнике 5-15 лет.
Что вызывает колоректальный рак?
Точная причина, по которой клетка становится раковой, неясна. Считается, что-то повреждает или изменяет определенные гены в клетке.
Хотя рак кишечника может развиться без видимой причины, существуют факторы риска, увеличивающие вероятность развития рака кишечника:
- Старение: рак кишечника чаще встречается у пожилых людей. Восемь из десяти людей, у которых диагностирован рак кишечника, старше 60 лет.
- Если у близкого родственника был рак кишечника (есть какой-то генетический фактор).
- Если у вас семейный аденоматозный полипоз или наследственный неполипозный рак кишечника. Однако это редкие наследственные заболевания.
- Если у вас язвенный колит или болезнь Крона (заболевания кишечника) более 8-10 лет.
- Ожирение .
- Факторы образа жизни: малоподвижный образ жизни, злоупотребление алкоголем.
У людей, которые едят много фруктов и овощей, снижается риск развития рака кишечника .
Какие симптомы рака кишечника?
Когда рак кишечника впервые развивается и находится на ранней стадии, он обычно не вызывает никаких симптомов. По мере прогрессирования симптомы и признаки рака кишечника могут меняться в зависимости от места и размера опухоли.
Наиболее распространенные начальные симптомами рака кишечника:
- Кровь в стуле и ректальное кровотечение. Вы можете заметить кровь, смешанную со стулом (фекалиями). Кровь может придавать фекалиям очень темный цвет. Кровотечение обычно не сильное и во многих случаях его не замечают, так как это небольшое количество которое смешивается с фекалиями. Тем не менее даже небольшое количество регулярных кровотечений может привести к анемии, характеризующейся чувством усталости и бледностью.
- Слизь в стуле .
- Изменение вашей обычной работы кишечника. Это означает, что вы можете ходить в туалет более или менее часто, чем обычно, приступы диареи или запора.
- Ощущение неполного опорожнения прямой кишки после прохождения фекалий.
- Боли в животе .
По мере роста опухоли в толстой или прямой кишке симптомы могут усиливаться:
- Те же симптомы, что и выше, но более сильные.
- Вы можете себя плохо чувствовать в общем, ощущать усталость.
- Необъяснимая потеря веса.
- Если опухоль становится очень большой, она может вызвать закупорку (обструкцию) толстой кишки. Это вызывает сильную боль в животе и другие симптомы – тошноту (рвоту).
- Иногда рак создает отверстие в стенке толстой или прямой кишки (перфорация). Если это произойдет, фекалии могут проникнуть в брюшную полость. Это вызывает сильную боль.
Если рак распространяется на другие части тела, могут развиться различные другие симптомы. Симптомы зависят от того, куда он распространился.
Все вышеперечисленные симптомы могут быть связаны с другими заболеваниями, поэтому для подтверждения рака кишечника необходимы анализы.
Как проводится диагностика и оценка стадии рака кишечника?
Если врач подозревает, что у вас рак кишечника, он осмотрит вас. Обследование обычно включает ректальное исследование. Врач вводит палец в перчатке через задний проход в прямую кишку, чтобы определить, есть ли опухоль в нижней части прямой кишки. Однако часто такое обследование может не показать результатов, особенно если рак находится на ранних стадиях. Вероятно, врач направит вас к специалисту для проведения одного или нескольких тестов и анализов:
- Колоноскопия – это тест, в ходе которого длинная, тонкая, гибкая трубка с камерой (колоноскоп) проходит через задний проход в прямую и толстую кишку. Это позволяет рассмотреть всю толстую и прямую кишку в деталях.
- Гибкая сигмоидоскопия . Это похоже на колоноскопию. Разница в том, что используется более короткий телескоп, который вставляется только в прямую кишку и сигмовидную кишку.
- Компьютерная томография (колонография) . Этот тест использует излучение, чтобы создать серию изображений вашей толстой и прямой кишки. Затем компьютер объединяет их, чтобы создать детальную картину, которая может показать полипы или что-то другое на поверхности толстой или прямой кишки, а врач производит анализ (расшифровку) результатов КТ.
- Бариевая клизма . Этот рентгеновский тест позволяет получить снимки толстой и прямой кишки. Толстая и прямая кишка не очень хорошо видны на обычных рентгеновских снимках. Однако, если раствор солей радиоактивного Бария поместить в ободочную кишку и прямую кишку, их контур четко виден на рентгеновских снимках. Этот тест считается устаревшим и в настоящее время практически не используется.

Данные колонографии, 3D модель и колоноскопия ракового полипа 58 летнего мужчины
Биопсия кишечника – взятие небольшого образца ткани из кишечника. Это делается путем передачи тонкого захватывающего инструмента по боковому каналу колоноскопа или сигмоидоскопа, который вводится через задний проход. Затем образец исследуется под микроскопом для поиска аномальных раковых клеток. На основе результатов колоноскопии или сигмоидоскопии специалисты делают биопсию любой аномальной ткани.
Если у вас подтвержден рак кишечника, могут быть проведены дополнительные тесты для оценки его распространения. Например, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) или ультразвуковое сканирование. Эта оценка называется постановкой диагноза рака. Цель постановки диагноза позволяет выяснить:
- Как вырос размер опухоли, перешла ли опухоль частично или полностью через стенку толстой или прямой кишки.
- Распространился ли рак на местные лимфатические узлы.
- Распространился ли рак на другие области тела (метастазы).
Выяснение стадии рака помогает врачам определить лучшие варианты лечения. Это также дает разумную информацию на перспективы пациента (прогноз). Для рака кишечника, возможно, не удастся дать точную стадию до окончания операции по удалению опухоли.
Как лечат рак кишечника?
Возможные варианты лечения включают хирургию, химиотерапию и лучевую терапию. Лечение, которое выбирается для каждого случая, зависит от различных факторов, таких как стадия рака (насколько велика опухоль и есть ли метастазы), и общее состояние здоровья пациента.
Вам следует поговорить с врачом об этом. Врач сможет рассказать о плюсах и минусах, вероятности успеха, возможных побочных эффектах и другой информации о различных возможных вариантах лечения вашего типа рака.
Вам также следует обсудить со своим специалистом цели лечения. Например:
Часто можно удалить первичную опухоль хирургическим путем. Удаление опухоли может быть полезным, если рак находится на ранней стадии. Обычная операция – прорезается толстая или прямая кишку над и под опухолью. Затем поврежденный участок удаляют и, если возможно, два отрезанных конца сшивают вместе.
- Иногда проводится временная колостомия, чтобы заживающие соединенные концы заживали без прохода через стул (фекалии). Колостомия требует второй операции несколько месяцев спустя, когда соединенные концы толстой или прямой кишки хорошо зажили.
- Если опухоль находится внизу прямой кишки, то прямая кишка и задний проход должны быть удалены. Тогда вам понадобится постоянная колостома.
Процедура колостомы включает в себя открытие (отверстие) через стенку живота (брюшной полости). Раздел толстой кишки тогда сокращается и края прикрепляются к отверстию в брюшной стенке. Это называется стома, позволяющая испражнениям выходить из толстой кишки в одноразовую сумку.
Даже если рак прогрессирует и лечение невозможно, хирургическое вмешательство все же может облегчить симптомы. Например, стент может быть вставлен, чтобы ослабить заблокированную кишку. Стент – это тонкая металлическая трубка, которая проходит через суженный или заблокированный участок толстой кишки. Затем его можно широко открыть и оставить в толстой кишке, чтобы предотвратить дальнейшую закупорку.
Один или несколько этих методов лечения могут быть рекомендованы в зависимости от места и стадии рака.
- Химиотерапия – это лечение рака с использованием противораковых лекарств, которые убивают раковые клетки или мешают им размножаться. Химиотерапия довольно часто используется для пациентов с раком кишечника.
- Лучевая терапия – это лечение, при котором используются высокоэнергетические лучи, направляемые на раковые ткани. Они убивают раковые клетки или не дают им размножаться. Этот вид терапии наиболее часто используется для лечения рака прямой кишки.
Когда химиотерапия или лучевая терапия используются в дополнение к хирургии, это называют адъювантная химиотерапия или адъювантная лучевая терапия. Например, после операции вам может быть назначен курс химиотерапии или лучевой терапии. Это направлено на уничтожение любых раковых клеток, которые могли распространиться от первичной раковой опухоли. Иногда адъювантную химиотерапию или лучевую терапию проводят перед операцией, чтобы уменьшить опухоль настолько, чтобы операция была успешной.
Каковы перспективы (прогноз) при раке кишечника?
За последнее десятилетие значительно улучшился прогноз рака кишечника. Без лечения рака кишечника раковая опухоль в кишечнике, вероятно, станет больше и распространится на другие части тела. Однако во многих случаях он растет медленно и может оставаться ограниченным оболочкой толстой или прямой кишки в течение нескольких месяцев, прежде чем прорастет через стенку толстой или прямой кишки, или распространится. У вас есть хорошие шансы на выздоровление, если вам поставили диагноз и начали лечение, когда рак находится на ранней стадии.
При диагностике на самой ранней стадии более 9 из 10 (92%) людей с раком кишечника выживают и живут в течение пяти или более лет по сравнению с 1 из 10 (10%) людей, когда заболевание диагностировано на последней стадии.
Если рак диагностируется, когда он вырос через стенку толстой или прямой кишки, или распространился на другие части тела, вероятность излечения меньше. Однако лечение часто может замедлить прогрессирование рака.
Лечение рака является развивающейся областью медицины. Новые методы лечения продолжают разрабатываться. Информация о перспективах носит весьма общий характер. Ваш врач может дать более точную информацию о вашей конкретной опухоли и о том, как ваш тип и стадия рака могут реагировать на лечение.
Скрининг рака кишечника
Скрининговый тест направлен на выявление заболевания до того, как оно вызвало симптомы, и когда лечение может быть излечивающим.
В Великобритании введен простой скрининг-тест на рак кишечника, выявляющий наличие следов крови в кале. Этот тест на рак кишечника предлагается всем людям старшего возраста. Кроме того, некоторым молодым людям может быть предложен скрининг, если у них риск развития рака кишечника выше среднего.
Наиболее известный тест – FOBT – определение малых количеств скрытой крови в содержимом кишечника. В этом тесте Берутся по 2 образца кала в течение 3 дней. Требуется в течение 3 дней до теста соблюдать диету без животных белков. Тест следует повторять ежегодно.
Другой метод иммунохимического исследования кала на скрытую кровь – FIT – более удобен, не требует специальной диеты, для его проведения требуется меньшее число образцов кала.
Многие исследования показали, что проведение скрининга рака толстой кишки при помощи тестов на скрытую кровь, сигмоскопии или тотальной колоноскопии позволяет существенно снизить риск смерти от рака толстой кишки.

ВИДЕО ПРО РАК КИШЕЧНИКА
Программа Елены Малышевой о раке кишечника.
Читайте также:

