Отдаленные результаты лечения рака ободочной кишки
Вам поставили диагноз: рак ободочной (толстой) кишки?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Филиалы и отделения где лечат рак ободочной (толстой) кишки
Абдоминальное отделение
Заведующий отделения – д.м.н. Дмитрий Владимирович Сидоров.
Контакты: (495) 150 11 22
Абдоминальное отделение
Заведующий отделения – д.м.н. Дмитрий Владимирович Сидоров.
Контакты: (495) 150 11 22
Рак ободочной (толстой) кишки

Введение

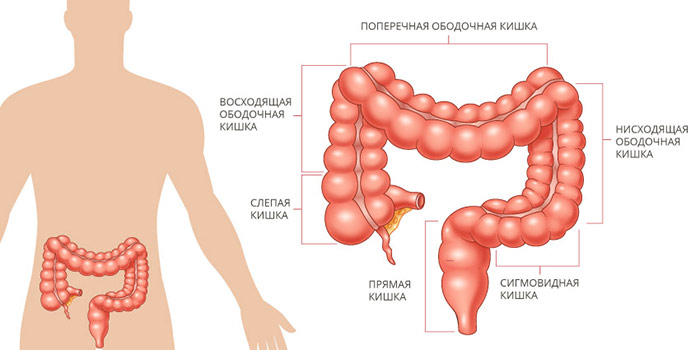
Ободочная кишка является частью пищеварительной системы, занимающая периферические отделы брюшной полости. Ободочная кишка является основной частью толстой кишки и имеет длину около 150 см. Протяженность органа варьирует в зависимости от роста человека. В толстой кишке происходят процессы обратного всасывания воды и формирования стула. На следующей картинке продемонстрирована локализация и положение ободочной кишки.
Ободочная кишка состоит из нескольких отделов:
0. Слепая кишка
1. Аппендикс
2. Восходящая ободочная кишка
3. Печеночный изгиб ободочной кишки
4. Поперечно- ободочная кишка
5. Селезеночный изгиб ободочной кишки
6. Нисходящая ободочная кишка
7. Сигмовидная кишка
Эпидемиология рака ободочной (толстой) кишки
Заболеваемость раком ободочной кишки имеет устойчивую тенденцию к росту во всех развитых странах. Согласно данным Globocan за 2012 год зафиксировано около 0,7 млн новых случаев заболеваемости раком ободочной кишки по всему миру. При этом опухоли ободочной кишки занимают третье и четвертое место в структуре заболеваемости среди женщин и мужчин соответственно. Нужно отметить, что ежегодно в мире около 0,3 млн человек умирает от рака ободочной кишки. В России за 2017 год диагноз рака ободочной кишки впервые установлен более чем 35000 больных, и более половины всех пациентов имеют на момент диагностики заболевания III-IV стадию опухолевого процесса. Среди них радикальное хирургическое лечение выполнено 70,8% пациентов. В большинстве случаев болезнь диагностируется у людей, перешагнувших 50-летний рубеж.
Морфология рака ободочной (толстой) кишки
Стадии рака ободочной (толстой) кишки и симптоматика
Рак ободочной кишки, как и прочие злокачественные опухоли, систематизируются согласно TNM-классификации. Единая международная классификация служит не только для научных целей (оценки результатов лечения, непрерывного процесса обмена данными между крупными центрами, учета ЗНО), но и для планирования лечения групп пациентов и формирования прогностических факторов.
Цифра рядом с компонентом указывает на степень распространённости злокачественного новообразования.
| Стадия | T | N | M |
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| T2 | |||
| IIa | T3 | N0 | M0 |
| IIb | T4a | N0 | M0 |
| IIc | T4b | N0 | M0 |
| IIIa | T1-T2 | N1/N1c | M0 |
| T1 | N2a | M0 | |
| IIIb | T3–T4a N1/N1c T2–T3 | N1/N1c | M0 |
| T1–T2 N2b | N2a | M0 | |
| N2b | M0 | ||
| IIIc | T4a | N2a | M0 |
| T3–T4a | N2b | M0 | |
| T4b | N1–N2 | M0 | |
| IVa | Любой T | Любой N | M1a |
| IVb | Любой T | Любой N | M1b |
Симптомы рака ободочной кишки отличаются многообразием и зависят от локализации и вида опухоли, а также стадии и степени поражения близлежащих тканей. На начальных этапах болезнь протекает бессимптомно. Но со временем возникают расстройства пищеварения, присоединяются боли, появляются патологические слизистые или кровянистые выделения. Нарушается общее самочувствие пациента: отмечается повышенная утомляемость, слабость, похудение, температура — появление этих симптомов связано с интоксикацией организма при распространении опухоли. Опухоли нередко спонтанно выявляются при профилактических осмотрах или при обращении в ЛПУ первичного звена и к профильным специалистам на фоне выраженных изменений стенки кишки. При отсутствии лечения развиваются осложнения, которые угрожают жизни пациента. К ним относятся кишечная непроходимость, перфорация, кровотечение и др.
Причины возникновения и факторы риска рака ободочной (толстой) кишки
В развитии рака ободочной кишки принимают участие различные факторы:
• Генетические - наличие мутации в гене АРС (семейный аденоматозный полипоз) и герминальная мутация в одном из генов репарации неспаренных оснований (Синдром Линча);
• нутритивные - алкоголь, потребление жирных мясных продуктов, поваренной соли;
• воспалительные - язвенный колит, болезнь Крона;
• различные канцерогенные факторы - курение, ожирение;
• малоподвижный образ жизни.
Диагностика рака ободочной (толстой) кишки
Несмотря на это в некоторых случаях при невозможности проведения тотальной колоноскопии (состояние после лапаратомии, толстокишечная непроходимость, перитонит, отказ пациента от манипуляции) больному показано проведение ирригоскопии с целью оценки локализации и размеров опухоли. Затем проводится обследование на предмет распространенности опухолевого процесса. При ультразвуковом исследовании (УЗИ) или компьютерной томографии (КТ) необходимо оценить изменения в регионарных лимфатических узлах, наличие отдаленных метастатических изменений паренхимы печени, легких, костей (наиболее частые места отдаленного метастазирования рака ободочной кишки). Далее проводится комплекс обследований по выявлению сопутствующей патологии: эхокардиография, холтеровское мониторирование сердечной деятельности, исследование функции внешнего дыхания, ультразвуковое исследование сосудов шеи и нижних конечностей, исследование свёртывающей системы крови, анализы мочи, консультации специалистов терапевтической направленности.
Принципы диагностики рака ободочной (толстой) кишки
Анамнез и физикальный осмотр
• Тотальная колоноскопия с биопсией
• Ирригоскопия при невозможности выполнения тотальной колоноскопии
• УЗИ органов брюшной полости и забрюшинного пространства, либо КТ органов брюшной полости с внутривенным контрастированием
• КТ органов грудной клетки
• Развернутые клинический и биохимический анализы крови
• ЭКГ
• Онкомаркеры РЭА, СА 19.9
• Оценка нутритивного статуса
• Анализ биоптата опухоли на мутацию в генах семейства RAS (экзоны 2–4 генов KRAS и NRAS), если диагностированы или заподозрены отдаленные метастазы аденокарциномы.
• Остеосцинтиграфия при подозрении на метастатическое поражение костей скелета.
• Биопсия под контролем УЗИ/КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
• ПЭТ-КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
• Лапароскопия при подозрении на диссеминацию опухоли по брюшине
• МРТ или КТ головного мозга с внутривенным контрастированием при подозрении на метастатическое поражение головного мозга.
Лечение рака ободочной (толстой) кишки
Лечение, как правило, комбинированное, состоящее из хирургического и химиотерапевтических компонентов. Выбор лечебной тактики зависит от многих факторов и определяется коллегиально (в виде проведения консилиума) на основании стадии опухолевого процесса, общего соматического состояния пациента, формы и распространенности опухолевого процесса. При возможности проведения радикального оперативного вмешательства (при возможности убрать опухоль единым блоком в пределах здоровых тканей) оно проводится на первом этапе комбинированного лечения. Объем операции определяется степенью распространения опухоли. Также удалению подлежат близлежащие лимфатические узлы. Химиотерапия применяется по показаниям. При высоких рисках прогрессирования, которые определяются при гистологическом исследовании удаленного препарата, назначается послеоперационная полихимиотерапия (адъювантная), к схеме которой могут быть добавлены препараты таргетной терапии, воздействующие на опухоль точечно. Такая терапия может быть включена в схему лечения только при наличии генетического исследования опухоли, о котором мы говорили ранее.
Осложнения противоопухолевого лечения рака ободочной (толстой) кишки и их коррекция
Нередко на фоне проведения химиотерапии у больных развиваются различные осложнения, к которым относятся тошнота и рвота, диарея, воспалительные изменения со стороны полости рта, побочные реакции со стороны кожи, угнетение кровяных ростков, проявляющихся снижением уровня ряда элементов крови (лейко-, нейтро- и тромбоцитопения). Все эти осложнения корректируются при помощи ряда лекарственных средств, гигиенической обработки полости рта. Все назначения проводятся химиотерапевтом, назначающим лечение, и корректируются в зависимости от тяжести развившегося осложнения.
Использование уникальных методик при лечении рака ободочной (толстой) кишки
Особенности реабилитации после лечения рака ободочной (толстой) кишки
Прогноз заболевания
• Снижение и поддержание массы тела на уровне нормальных значений (данный показатель и способы его достижения обсуждаются индивидуально больным и его лечащим врачом)
• Ряд исследований доказали, что активный образ жизни (достаточная суточная активность) способны не только улучшить качество жизни, снизить симптомы усталости, но и снизить вероятность рецидива рака ободочной кишки
• Диета, сочетающая в себе достаточный объем фруктов, овощей, клетчатки и здорового белка (птица, рыба), способна снизить риск развития рецидива
• Снижение суточного потребления алкоголя также способно оказать эффект на снижение вероятности прогрессирования
• Отказ от курения является независимым фактором снижения риска смерти от прогрессирования опухолевого процесса и иных причин.
В ряде случаев, на фоне крайне высокой распространенности опухолевого процесса и тяжести общего состояния больному может быть завершено проведение лекарственного (в данном случае, паллиативного) лечения с целью проведения симптоматической терапии, направленной на улучшения качества жизни и общего состояния пациента.
ЛЕЧЕНИЕ рака ободочной (толстой) кишки
Основным методом лечения рака ободочной кишки является хирургический. В ФГБУ "НМИЦ радиологии" Минздрава России выполняется полный спектр оперативных вмешательств при всех локализациях опухолей в ободочной кишке.
Правосторонняя гемиколэктомия. Операцию выполняют при локализации опухоли в слепой кишке, червеобразном отростке, восходящем отделе ободочной кишки. При этом, удаляются все правые отделы ободочной кишки единым блоком с окружающей клетчаткой и лимфатическими узлами, правой половиной большого сальника.
Резекция поперечной ободочной кишки. Операцию выполняют при локализации опухоли в средних отделах поперечной ободочной кишки. Всю поперечную ободочную кишку удаляют вместе с ее брыжейкой, в которой расположены кровеносные сосуды и лимфатические коллекторы, полностью удаляют большой сальник.
Левосторонняя гемиколэктомия. Операцию выполняют при локализации опухоли в нисходящей ободочной кишке, начальных отделах сигмовидной кишки. Удаляется левая половина ободочной кишки вместе с сигмовидной кишкой, единым блоком с лимфатическими узлами и левой половиной большого сальника.
Резекция сигмовидной кишки. Выполняют операцию при наличии опухоли в средней трети сигмовидной кишки.
Удаляется вся сигмовидная кишка в едином блоке с окружающей клетчаткой, лимфатическими узлами.
Наибольшие трудности представляет лечение местнораспространенных опухолей ободочной кишки, когда имеется прорастание в соседние органы. Наиболее часто речь идет о поражении мочевыделительной системы (почки, мочеточники, мочевой пузырь), реже матка, яичники, печень, желудок, тонкая кишка. Хирургическое лечение таких пациентов подразумевает выполнение так называемых расширенных и комбинированных резекций. При лечении этой тяжелой группы необходимо участие хирургов-онкологов различных специальностей – абдоминальных онкологов, онкоурологов, онкогинекологов.
Еще более сложной проблемой является лечение больных с наличием так называемой перитонеальной диссеминации (канцероматоз брюшины). Таким больным хирурги-онкологи в большинстве медицинских учреждениях (в том числе и специализированных) либо сразу отказывают в лечении, или столкнувшись с этой проблемой во время операции, завершают ее пробным разрезом и осмотром брюшной полости. В ФГБУ "НМИЦ радиологии" Минздрава России в этих случаях прибегают к выполнению расширенных циторедуктивных вмешательств, подразумевающих удаление первичной опухоли и максимально возможное удаление отсевов по брюшине. Оперативные вмешательства дополняют по показаниям фотодинамической терапией или интраоперационной внутрибрюшной гипертермической химиотерапией, что дает надежду на улучшение отдаленных результатов лечения.
К сожалению, только хирургическое лечение не может обеспечить полное выздоровление при запущенных стадиях заболевания. Причинами этого является поздняя обращаемость пациентов за квалифицированной медицинской помощью, несвоевременное, и проведенное не полном объеме, обследование. В таких случаях приходится прибегать к комбинации хирургического и лекарственного лечения. Показаниями для проведения комбинированного лечения является III стадия опухолевого процесса, наличие метастазов в удаленных лимфатических узлах, низко- и недифференцированные опухоли. Выбор схемы лечения определяется в зависимости от степени распространенности опухолевого процесса, результатов морфологического исследования, наличия факторов прогноза (опухолевые непроходимость, перфорация, абсцедирование), возраста больного, общего состояния и сопутствующей патологии. Современные схемы химиотерапии позволяют значительно улучшить результаты хирургического лечения, а в ряде случаев достигнуть полного выздоровления.
При выполнении любого варианта операции на ободочной кишке, при отсутствии полноценного кровоснабжения толстой кишки, особенно при срочных операциях на неподготовленной кишке, при наличии кишечной непроходимости хирургам приходится формировать временную колостому. В ФГБУ "НМИЦ радиологии" Минздрава России возможно выполнение практически всех восстановительных операций (закрытие колостомы, восстановление непрерывности кишечного тракта после операции Гартмана и т.п.). Данные операции позволяют достичь полной социальной реабилитации и возвращают пациентов к нормальной жизни.
Филиалы и отделения Центра, в которых лечат рак толстой (ободочной) кишки
Рак ободочной (толстой) кишки можно лечить:
Контакты: (495) 150 11 22
Отдаленные результаты лечения и прогноз рака ободочной кишки
Безусловно определяющим фактором эффективности хирургического лечения рака ободочной кишки как неосложненного, так и осложненных его форм, являются отдаленные результаты, в частности, уровень пятилетней выживаемости.
Продолжительность жизни после радикальной операции является показателем стойкости излечения рака.
Другими критериями излечения являются отсутствие местного рецидива опухоли, отсутствие местных и отдаленных метастазов.
Изучение отдаленных результатов позволяет выявить недостатки в существующей хирургической тактике. Изучение причин смертности в отдаленные сроки после операции также позволяет установить факторы, повлиявшие на недостаточный радикализм хирургического вмешательства.
Следует также отчетливо представлять, что изучение состояния больных в отдаленном периоде и причин их смерти могут явиться основой для изысканий и разработки новых методов дополнительной адъювантной терапии и повторных оперативных вмешательств.
Как уже говорилось, показатель выживаемости зависит не только от качества проведенного лечения, но во многом и от особенностей течения злокачественных опухолей. В этом смысле каждый случай рака выступает не только в качестве нозологической единицы, но и как биологический феномен.
Показатель выживаемости после проведенного лечения онкологического заболевания может легко превратиться в источник дезинформации, если исследование его не будет проводиться с учетом строго регламентированной методологии.
Изучение выживаемости складывается из трех основных этапов:
1) подготовки данных (формирование группы наблюдения);
2) расчета показателей выживаемости;
3) оценки показателей выживаемости.
Группа наблюдения должна быть однородной по форме и локализации опухоли, для всех наблюдений должны быть избраны одинаковые точки отсчета: дата появления первого симптома, дата постановки диагноза, дата начала лечения и т.п. Важным моментом является выбор периода времени, в течении которого проводится наблюдение за больными.
Для колоректального рака на практике наиболее часто используется срок 5 лет. Однако известно, что существуют опухоли, течение которых носит более продолжительный характер. Продолжительность интервалов, на которые подразделяется период наблюдения, может быть 3 месяца, 6 месяцев, 1 год.
Описание наблюдений должно включать информацию о таких обязательны/ признаках как пол, возраст, тип строения опухоли, гистологическое строение, состояние регионарных лимфатических узлов, вид лечения.
Кроме того, могут быть избраны и другие полезные признаки, характеризующие выживаемость и качество жизни пациента. Существует ряд методик изучения выживаемости: актуриальный метод расчета показателей выживаемости; расчет медианы выживаемости, прямой метод определения выживаемости и т.д.
Пятилетняя выживаемость радикально оперированных больных раком ободочной кишки в 60-е годы составила от 41 % до 70,2 %. Результаты исследований последних лет свидетельствуют о том, что цифры мало изменились, составляя 44-74 %.
По данным J. Moreaux (1988) общая пятилетняя выживаемость после операций по поводу рака ободочной кишки около 50,5 %, в том числе после клинически радикальных резекций — 64 %, а после паллиативных — 4 %. В то же время при "настоящих" радикальных операций с учетом результатов тщательного исследования препарата 5-летняя выживаемость повышается до 74 %.
Возраст и пол мало влияют на показатели 5-летней выживаемости. Хотя прогноз у больных моложе 50 лет относительно лучше, чем в группе 50-70 лет. В то же время ранее существовала точка зрения, что прогноз при раке ободочной кишки в молодом возрасте всегда плохой или сомнителен.
По данным А.М. Ганичкина (1970) наилучшие отдаленные результаты наблюдались у женщин в возрасте от 50 до 59 лет, что составило 85,4 % к числу оперированных и выписанных больных. О более высоком проценте 5-летней выживаемости у женщин сообщается и в более поздних исследованиях, хотя разница эта недостоверна. По данным этих же авторов интервал между первыми симптомами рака и операцией достоверно не влиял на выживаемость.
Более высокий уровень 5-летней выживаемости по данным H.E. Wagner et. al. (1988) отмечался у больных с первично множественным раком ободочной кишки по сравнению с солитарным, составляя соответственно 54,5 % и 44,5 %.
Причину этого авторы видят в том, что при синхронном раке чаще имело место кровотечение, способствовавшее более ранней диагностике. Думается, что определенную роль в этой ситуации играет также то обстоятельство, что множественные опухоли развиваются чаще у больных с различными формами полипоза, находящихся на диспансерном учете и подвергающихся эндоскопическому мониторингу.
Мало влияет на прогноз локализация опухоли. Анализ литературных данных и собственный опыт позволяют утверждать, что имеется определенная зависимость отдаленных результатов от макроскопического строения опухоли. У больных с энзофитными опухолями заболевание протекает более благоприятно и отдаленные результаты лучше, чем у больных с эндофитными формами рака. Наихудшие отдаленные результаты отмечаются при диффузно-инфильтративном раке.
Существенно влияние на прогноз степени злокачественности опухоли. По данным А.М. Ганичкина (1970) отдаленные результаты оперативного лечения лучше у больных с аденокарциномой, хуже при солидном и слизистом раке.
Важнейшим фактором, влияющим на пятилетнюю выживаемость, является стадия опухолевого процесса. Особенно отчетливо влияние степени поражения метастазами регионарных лимфатических узлов. В меньшей степени прогноз рака зависит от местного расположения по длине и в глубину кишечной стенки. При поражении метастазами регионарных лимфатических узлов 5-лстняя выживаемость была 40 %, без него — 74,7 %, а при прорастании серозной оболочки и без него соответственно 41,9 % и 97,6 %.
Наш опыт так же свидетельствует, что существует прямая зависимость отдаленных результатов лечения от морфологической структуры и распространенности рака ободочной кишки. Лучшие отдаленные результаты лечения наблюдаются в случаях аденокарциномы без метастазов в регионарных лимфатических узлах. Метастазы в регионарных лимфатических узлах резко ухудшают шансы на стойкое выздоровление больного.
Важным прогностическим фактором оказался предоперационный уровень раковоэмбрионального антигена — смертность повышается достоверно при повышении уровня этого антигена в крови выше 10 мкг/л. В то же время уровень дооперационного клеточного иммунитета по данным тех же авторов на прогноз достоверно не влиял.
Таким образом, достижение хороших отдаленных результатов хирургического лечения рака ободочной кишки, в основном, зависит от результатов ранней диагностики.
Зависимость отдаленных результатов лечения от локализации, морфологической структуры и распрастраненности рака находится вне влияния достижений медицинской науки. В настоящее время улучшение отдаленных результатов лечения рака ободочной кишки имеет смысл связывать с совершенствованием методов диагностики и скриннинга в группах риска.
Еще более сложным является изучение отдаленных результатов и оценка прогноза при осложненных формах рака ободочной кишки. Высокая послеоперационная летальность в этой группе больных существенно отражается на отдаленных результатах лечения.
Из немногочисленных литературных сведений об отдаленных результатах после радикальных операций у больных с осложненными формами рака ободочной кишки четко выявляются два важных обстоятельства. Во-первых, большинство авторов признает, что осложненное клиническое течение характерно для запущенных стадий заболевания (III-IV стадий).
Во-вторых, прогноз на стойкое излечение значительно ухудшается. Скорригированная по нескольким факторам 5-летняя выживаемость при раке ободочной кишки с явлениями непроходомости кишечника после клинически радикальных операций составила 43,3 %, в то время как после таких же операций при отсутствии кишечной непроходимости она была 60,4 %.
Анализ отдаленных результатов проведен у 242 из 351 выписанных больных, что составило 68,9 % (табл. 20.1). Таким образом пять лет и более живут 146 из 242 обследованных больных (60,3±3,1 %). Эти данные близки к показателям, сообщаемым другими авторами.
Однако, при исчислении пятилетней переживаемости больных к общему числу госпитализированных отдаленные результаты оказались значительно хуже: этот показатель равен 32,2 %. Четко прослеживается зависимость отдаленных результатов от характера и тяжести осложнений (табл. 20.1).
Таблица 20.1. Отдаленные результаты лечения радикально оперированных больных с осложненным течением рака ободочной кишки
| Характер осложнения | Умерли в сроки до 5 лет | Живут в сроки до 5 лет | Живут более 5 лет | Всего |
| Кишечная непроходимость | 20 | 23 | 83 | 126 |
| Воспалительный процесс | 3 | 7 | 18 | 28 |
| Перфорация, перитонит | 5 | 2 | 6 | 13 |
| Распространение на соседние органы | 12 | 13 | 26 | 51 |
| Перфузное кровотечение | 2 | 3 | 6 | 11 |
| Первично-множественный рак и его осложнения | 4 | 2 | 7 | 13 |
Самый низкий процент пятилетней выживаемости отмечался у больных с перфорацией кишки в зоне опухоли или при наличии диастатического разрыва проксимальнее опухоли — 27,3±9,5 % к числу радикально оперированных больных. Это связано, прежде всего, с высокой послеоперационной летальностью.
Примерно одинаковые показатели при раке, осложнившемся воспалительным процессом, кровотечением, распространением на соседние органы и ткани, а также при первично множественном раке. В этих группах показатель пятилетней выживаемости к числу радикаьно оперированных колеблется от 24,0 до 38,9 %.
Дисперсионный анализ пятилетней выживаемости в зависимости от вида осложнения показал, что влияние характера осложнения не только статистически достоверно (р

Ободочная кишка составляет примерно 4/5 от общей длины толстой кишки. В ней выделяют четыре отдела: восходящую, поперечную, нисходящую и сигмовидную ободочную кишку. Последняя переходит в прямую кишку.
Обычно возникновению злокачественной опухоли ободочной кишки предшествует возникновение доброкачественного новообразования — полипа. Существуют разные типы полипов, они обладают различным потенциалом к озлокачествлению. Риски повышаются с возрастом, поэтому всем, кому 50 лет и больше, рекомендуется проходить скрининговое эндоскопическое исследование — колоноскопию.
В зависимости от того, в каком анатомическом отделе возникла опухоль, выделяют рак в поперечной ободочной кишке, восходящей и нисходящей, сигмовидной.
- Причины развития рака ободочной кишки
- Классификация
- Стадии рака ободочной кишки
- Как происходит метастазирование рака из ободочной кишки?
- Симптомы
- Осложнения рака ободочной кишки
- Методы диагностики
- Методы лечения
- Прогноз
Причины развития рака ободочной кишки
Нельзя точно сказать, почему у конкретного человека в ободочной кишке возникла злокачественная опухоль. Рак всегда является результатом определенного набора мутаций в клетке, но что к этим мутациям привело — вопрос, на который сложно ответить.
Выделяют некоторые факторы риска, которые повышают вероятность развития колоректального рака:
Ни один из этих факторов не вызовет рак ободочной кишки со стопроцентной вероятностью. Каждый из них лишь в определенной степени повышает риски. На некоторые из этих факторов можно повлиять, например, начать правильно питаться, отказаться от алкоголя и сигарет, заняться спортом.
Классификация
Самая распространенная разновидность рака ободочной кишки и вообще колоректального рака — аденокарцинома. Она развивается из железистых клеток, которые находятся в слизистой оболочке. Аденокарциномами представлено более 96% злокачественных новообразований толстой кишки. В этой группе опухолей выделяют ряд подгрупп. Наиболее агрессивные из них — муцинозный и перстневидноклеточный рак. Такие пациенты имеют самый неблагоприятный прогноз.
Стадии рака ободочной кишки
Рак ободочной кишки классифицируют по стадиям, в зависимости от размеров и глубины прорастания первичной опухоли (T), наличия очагов в регионарных лимфатических узлах (N) и отдаленных метастазов (M). Выделяют пять основных стадий:
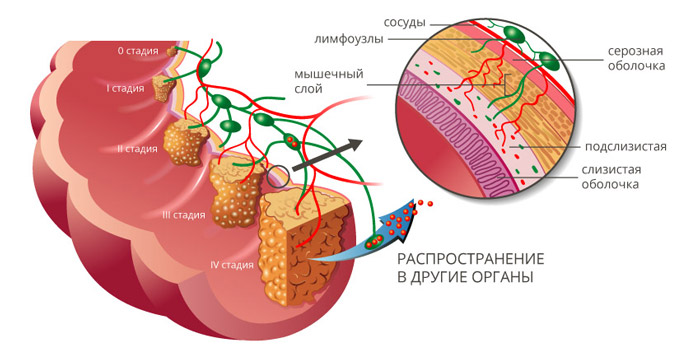
Как происходит метастазирование рака из ободочной кишки?
Рак ободочной кишки может распространяться в другие органы разными способами:
Чаще всего метастазы при раке толстой кишки обнаруживаются в легких и печени, реже — в костях, головном мозге.
Симптомы
Рак толстой ободочной кишки зачастую существует длительное время, не вызывая каких-либо симптомов. Но даже когда симптомы возникают, они неспецифичны и напоминают признаки многих других заболеваний. Если вас беспокоят расстройства из этого списка, скорее всего, у вас не рак, но нужно обязательно посетить врача и пройти обследование:
- запоры или диарея, которые сохраняются в течение нескольких дней;
- изменение внешнего вида стула: если он стал темным, как деготь, или тонким, как карандаш;
- примеси крови в стуле;
- после посещения туалета возникает ощущение, что кишка опорожнилась не полностью;
- боли, спазмы в животе;
- беспричинная слабость, чувство усталости, необъяснимая потеря веса.
Осложнения рака ободочной кишки
Если опухоль блокирует просвет ободочной кишки, у больного развивается кишечная непроходимость. Это состояние проявляется в виде отсутствия стула, сильных болей в животе, тошноты, рвоты, сильного ухудшения общего состояния. Больному немедленно требуется медицинская помощь, иначе может произойти некроз (гибель) участка кишки, разовьется перитонит.
Если опухоль приводит к постоянным кровотечениям, развивается анемия. Пациент становится бледным, постоянно испытывает слабость, его беспокоят головные боли, головокружения. В тяжелых случаях требуется переливание крови.
Метастазирование рака кишки в печень грозит нарушением оттока желчи и развитием механической желтухи — состояния, при котором кожа и слизистые оболочки приобретают желтоватый оттенок, беспокоит кожный зуд, боли в животе, ухудшается общее состояние. Пока не восстановлен отток желчи, становится невозможным проведение активного противоопухолевого лечения.
Состояние, при котором раковые клетки распространяются по поверхности брюшины, называется канцероматозом, при этом развивается асцит — скопление жидкости в животе. Это осложнение развивается при раке ободочной кишки стадии IVC. Асцит ухудшает состояние пациента, затрудняет лечение и резко негативно сказывается на прогнозе.
В Европейской клинике есть всё необходимое для эффективной борьбы с осложнениями злокачественных опухолей ободочной кишки. При неотложных состояниях пациенты получают лечение в полном объеме в отделении интенсивной терапии. Наши хирурги выполняют паллиативные операции, устанавливают стенты при кишечной непроходимости. При механической желтухе мы проводим дренирование, стентирование желчевыводящих путей. При асците наши доктора выполняют лапароцентез (эвакуацию жидкости через прокол), устанавливают перитонеальные катетеры, проводят системную и внутрибрюшинную химиотерапию.
При IVC стадии рака ободочной кишки, когда развивается канцероматоз брюшины, хирурги в Европейской клинике применяют инновационный метод лечения — гипертермическую интраперитонеальную химиотерапию (HIPEC). Удаляют все крупные опухоли, затем брюшную полость промывают раствором химиопрепарата, подогретым до определенной температуры — это помогает уничтожить мелкие очаги. Согласно результатам мировой практики, HIPEC может продлить жизнь онкологического больного до нескольких лет.
Методы диагностики
Если пациента беспокоят симптомы, которые могут указывать на рак ободочной кишки, врач первым делам назначит УЗИ органов брюшной полости и колоноскопию. Эти исследования помогут обнаружить опухоль, а во время колоноскопии можно провести биопсию — получить фрагмент патологически измененной ткани и отправить в лабораторию. Биопсия — самый точный метод диагностики рака.
После того, как рак диагностирован, нужно установить его стадию. Для этого применяют КТ, МРТ, ПЭТ-сканирование. Метастазы в легких выявляют с помощью рентгенографии грудной клетки. Если имеются метастазы в печени, применяют ангиографию — рентгенологическое исследование, во время которого в кровеносные сосуды вводят контрастный раствор.
Дополнительно врач может назначить анализ стула на скрытую кровь, общий и биохимический анализ крови, чтобы выявить анемию, оценить функции печени. Анализы крови на онкомаркеры обычно проводят в процессе лечения, чтобы проконтролировать его эффективность.
Симптомы, возникающие при раке ободочной кишки, могут беспокоить при многих других патологиях. Чаще всего злокачественную опухоль приходится дифференцировать с такими заболеваниями, как кишечные инфекции, хронические воспалительные процессы, геморрой, синдром раздраженного кишечника.
Методы лечения
При раке ободочной кишки возможны разные варианты лечения. Врач выбирает оптимальную тактику, в зависимости от стадии злокачественной опухоли, ее локализации, общего состояния пациента, наличия у него тех или иных осложнений, сопутствующих заболеваний. Выполняют хирургические вмешательства, применяют разные типы противоопухолевых препаратов, проводят курсы лучевой терапии.
Химиотерапия при злокачественных опухолях ободочной кишки может преследовать разные цели:
- Неоадъювантную химиотерапию назначают до хирургического вмешательства, чтобы сократить размеры опухоли и упростить ее удаление.
- Адъювантная химиотерапия проводится после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
- В качестве основного метода лечения химиотерапию применяют при поздних стадиях рака, в паллиативных целях.
При злокачественных новообразованиях толстой кишки применяют разные типы химиопрепаратов: капецитабин, 5-фторурацил, оксалиплатин, иринотекан, трифлуридин/типирацил (комбинированный препарат). Чаще всего одновременно используют два или более препаратов, это помогает повысить эффективность лечения.

Таргетные препараты воздействуют более прицельно по сравнению с классическими химиопрепаратами: они направлены на определенные молекулы-мишени, которые помогают раковым клеткам бесконтрольно размножаться и поддерживать свою жизнедеятельность. Чаще всего при злокачественных опухолях кишки применяют две группы таргетных препаратов:
- Ингибиторы VEGF — вещества, с помощью которого раковые клетки стимулируют ангиогенез (образование новых кровеносных сосудов). К этой группе относятся: Зив-афлиберцепт (Залтрап), Рамуцирумаб (Цирамза), Бевацизумаб (Авастин). Их применяют при прогрессирующем раке ободочной кишки, вводят внутривенно раз в 2 или 3 недели, обычно сочетают с химиотерапией.
- Ингибиторы EGFR — белка-рецептора, который находится на поверхности раковых клеток и заставляет их бесконтрольно размножаться. В эту группу входят такие препараты, как Цетуксимаб (Эрбитукс), Панитумумаб (Вектибикс). Ингибиторы EGFR вводят внутривенно раз в неделю или через неделю.
В некоторых случаях применяют препараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе распознавать и атаковать раковые клетки. К этой группе препаратов относятся: Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Ипилимумаб (Ервой). Обычно их применяют при неоперабельном, метастатическом раке, когда неэффективна химиотерапия, если произошел рецидив.
Колэктомия может быть выполнена открытым способом (через разрез) или лапароскопически (через проколы в брюшной стенке).
Иногда анастомоз не получается наложить сразу. В таких случаях накладывают временную колостому или илеостому — участок ободочной или подвздошной кишки подшивают к коже и формируют отверстие для отхождение стула. В дальнейшем стому закрывают.
Если опухоль блокирует просвет кишечника, и ее нельзя удалить, накладывают постоянную колостому. Проходимость кишечника можно восстановить с помощью стента — металлического каркаса в виде полого цилиндра с сетчатой стенкой. Такие операции называются паллиативными: они направлены не на удаление рака, а на борьбу с симптомами, улучшение состояния пациента.
Лучевая терапия может быть назначена до (неоадъювантная), после (адъювантная) операции на кишке или в качестве основного метода лечения при метастатическом раке, для борьбы с симптомами.
Если лучевую терапию сочетают с химиотерапией, то такое лечение называется химиолучевой терапией.
Прогноз
Основной показатель, с помощью которого определяют прогноз при онкологических заболеваниях ободочной кишки и других органов — пятилетняя выживаемость. Он показывает процентную долю пациентов, которые остались живы спустя пять лет после того, как им был установлен диагноз.
Пятилетняя выживаемость при колоректальном раке зависит от стадии:
- При локализованном раке (не распространился за пределы кишечной стенки — стадии I, IIA и IIB) — 90%.
- При раке, распространившемся на соседние органы и регионарные лимфатические узлы (стадия III) — 71%.
- При метастатическом раке (стадия IV) — 14%.
Как видно из этих цифр, наиболее успешно лечатся злокачественные опухоли ободочной кишки на ранних стадиях, а при возникновении метастазов прогноз резко ухудшается. Однако, данные показатели носят лишь ориентировочный характер. Они рассчитаны на основе статистики среди пациентов, у которых рак в толстой кишке был диагностирован пять лет назад и ранее. За это время в онкологии произошли некоторые изменения, появились новые технологии, препараты.
Никогда нельзя опускать руки. Даже при запущенном раке с метастазами больному можно помочь, продлить его жизнь, избавить от мучительных симптомов. Врачи Европейской клиники берутся за лечение любых пациентов. Мы знаем, как помочь.
Читайте также:

