Острый миеломонобластный лейкоз можно ли вылечить


При поражении опухолью в кровь начинают вырабатываться незрелые мутированные лейкоциты, которые постоянно делятся и полностью заполняют пространство, мешая здоровым клеткам. Также мутированные лейкоциты не выполняют свою защитную функцию.

Лейкемия лечится или нет
Первый вопрос, возникающий у людей, которые столкнулись с подозрением на рак крови, лейкемия лечится или нет.
Всем известно, что это тяжёлое и серьёзное заболевание, но, пока оно не коснётся определённого человека, мало кто вникает во все тонкости. Это вполне свойственно человеческой натуре.
Но на самом деле информацией по этой теме не стоит пренебрегать, так как этот недуг приобретает масштабное распространение и, к сожалению, часто ему подвергаются маленькие дети.
Существуют проверенные медикаментозные методы, используя которые, можно контролировать болезнь и добиваться ремиссии

Причины заболевания
Возможными причинами заболевания являются:
- нарушения в хромосомном аппарате и структуре клетки;
- воздействие повышенного уровня радиации на протяжении длительного периода времени;
- взаимодействие с токсичными препаратами и химическими веществами;
- вредные привычки, в том числе курение;
- после проведенной химиотерапии;
- генетическая предрасположенность.

Виды лейкемии
Лейкозы бывают острыми и хроническими. При острой форме начинают быстро делиться незрелые белые клетки, болезнь развивается в короткие сроки.
Хроническая лейкемия прогрессирует медленнее, в течение нескольких лет, при этом лейкоциты сначала созревают, затем становятся аномальными.
Заболевание классифицируют в зависимости от того, какие клетки поражены – лимфоциты, которые не содержат гранул, или миелоциты – молодые клетки с зернистой структурой.
Таким образом, выделяют четыре вида лейкозов:
- Острый миелоидный. Подвержены заболеванию и взрослые, и дети.
- Острый лимфобластный. Чаще болеют дети, хотя встречается и у взрослых.
- Хронический лимфоцитарный. Обычно развивается у людей от 55 лет.
Миелоидная лейкемия. Характеризуется быстрым ростом миелоидных клеток, в результате они накапливаются в периферической системе.

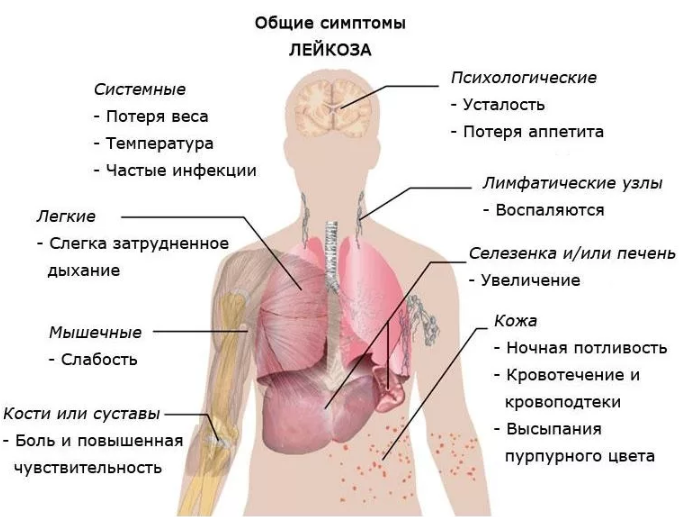
Симптомы лейкоза
Симптомы лейкоза, особенно в начале, очень неспецифичны и эти признаки легко пропустить. Поэтому мы рекомендуем вам очень внимательно относиться к тому, если вы:
- чувствуете выраженную слабость;
- быстро утомляетесь;
- страдаете от головных болей;
- не хотите есть;
- чувствуете боли в костях;
- отметили, что появилась сыпь и непонятные синяки;
- появились носовые кровотечения, кровят десна;
- теряете вес;
- часто болеете инфекционными заболеваниями.
Конечно, один-два эти симптома можно просто отнести, например, на рабочую нагрузку. Однако не упустите тяжелую болезнь, не рискуйте своей жизнью – раз заметили признаки, то приходите к нам на диагностику. Чем раньше вы начнете лечение заболеваний крови – тем больше шансов на ваше выздоровление.

Стадии
Отдельно нужно рассмотреть основные стадии лейкоза.
- Начальная. Чаще всего диагностируется у пациентов, которые страдают анемией.
- Развернутая. Тут уже проявляются все симптомы.
- Ремиссия. Может быть полная или неполная. Характеризуется повышением бластных клеток максимум на 5% именно в костном мозге (при их отсутствии в крови).
- Рецидив. Может развиваться как в костном мозге, так и иных органах. Стоит сказать о том, что каждый последующий рецидив опаснее предыдущего.
- Последняя. В таком случае у больного развиваются язвенно-некротические процессы, а также происходит угнетение кроветворения.

Шансы на выздоровление
В настоящее время диагноз лейкемия не является приговором, как это было раньше. Ответ на вопрос, лечится ли лейкоз, зависит от определенных факторов:
- разновидности заболевания;
- своевременной диагностики;
- характера поражения тканей и органов;
- возрастных особенностей;
- других возможных рисков.
Таким образом, важно тщательно и внимательно следить за состоянием своего здоровья. Максимальной гарантии того, что лейкемия лечится, у специалистов на данный момент нет, однако благодаря современной медицине существует немалое количество методов дают возможность продлить жизнь пациента на несколько десятков лет.

Лечение острых форм лейкемии
Острые лимфолейкозы у маленьких деток вылечиваются в 95%. Почти у 70% переболевших признаков заболевания нет минимум в течение пяти лет.
При лечении острой лимфобластной формы используется химиотерапия на основе трех препаратов. Если после использования химиотерапии возникает рецидив заболевания, врач советует использовать пересадку стволовых клеток при соответствующих показаниях, решение зависит от пациента.
При лечении миелоидной формы используется сильная лекарственная терапия в несколько курсов. Иногда применяется трансплантация костного мозга. Чем выше возраст пациента, тем ниже вероятность выздоровления.

Лечение хронической лейкемии
В отличие от острой формы заболевания, хроническая не требует такого срочного вмешательства. Она развивается медленнее и способы ее лечения отличаются. Прежде всего идет период наблюдения. На ранних стадиях симптомы практически незаметны, но наблюдение врача просто обязательно.
Таким пациентам тоже назначают привычное лечение, но в случае с трансплантологией клетки могут брать из организма пациента. Также применяют биологическую терапию, помогая организму улучшить защитные функции. К пациентам применяют и привычные методы лечения.

Методы лечения
Способ борьбы с недугом подбирается, исходя из его стадии и формы. При хронической лейкемии используют терапию, ориентированную на приостановление развития болезни, поддержание защитных функций организма и предотвращение осложнений. Кроме того, многих пациентов интересует, лечится или нет острый лейкоз крови. Стоит сказать, что при грамотном подходе, симптомы этой формы недуга также можно устранить. Для этого используют:
Химиотерапию. Она уничтожает раковые клетки. Лучевую терапию. Она разрушает пораженные клетки посредством рентгеновского излучения.
Пересадку стволовых клеток. С помощью этого метода восстанавливается образование здоровых клеток.
Прежде чем приступить к оперативному вмешательству, проводят химиотерапию. Она необходима для того, чтобы освободить место для новых, здоровых клеток костного мозга.

Профилактические меры
Чтобы избежать патологии необходимо:
- выбирать место проживания с насколько возможно более благополучной экологией,
- пациенты, у которых родственники болели раком, должны раз в полгода сдавать кровь на обследование;
- такая же рекомендация касается людей, у которых есть генные поломки, превышающие нормы.
Лейкоз является злокачественным заболеванием, которое часто называют раком крови. При заболевании красный костный мозг вырабатывает лейкозные клетки – патологические кровяные тельца. Почему это происходит в организме человека, ученые до настоящего времени так и не установили.
No related posts.
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем. Посмотреть все записи автора Левио Меши

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Общая стратегия лечения острого миелобластного лейкоза
В современной гематологии терапию лейкозов, в том числе и острого миелобластного, необходимо проводить в специализированных стационарах по строгим программам. Программа (протокол) включает перечень необходимых для диагностики исследований и жёсткий график их проведения. После завершения диагностического этапа пациент получает лечение, предусмотренное этим протоколом, с жёстким соблюдением сроков и порядка элементов терапии. В настоящее время в мире существуют несколько ведущих исследовательских групп, анализирующих диагностику и лечение острого миелобластного лейкоза у детей в мультицентровых исследованиях. Это американские исследовательские группы CCG (Children's Cancer Group) и POG (Pediatric Oncology Group), английская группа MRC (Medical Research Council), немецкая группа BFM (Berlin-Frankfurt-Miinster), японская CCLG (Children's Cancer and Leukemia Study Group), французская LAME (Leucamie Aique Mycloi'de Enfant), итальянская AIEOP (Associazione Italiana Ematologia ed Oncologia Pediatric) и др. Результаты их исследований - основные источники современных знаний о диагностике, прогнозе и лечении острого миелобластного лейкоза у детей.
Основная цель лечения - эрадикация лейкемического клона с последующим восстановлением нормального гемопоэза.
Первый этап - индукция ремиссии. Для прогноза важна оценка чувствительности к терапии после проведения индукционного курса. Окончательную оценку, согласно большинству протоколов, проводят после двух курсов лечения.
Постремиссионная терапия должна состоять не менее чем из трёх блоков. Это может быть только химиотерапия или химиотерапия с последующей аутологичной или аллогенной трансплантацией гемопоэтических стволовых клеток. Некоторые терапевтические режимы включают поддерживающую терапию. Важный элемент - профилактика и лечение поражений ЦНС путём интратекального введения цитостатических препаратов, системной высокодознои терапии, а иногда и краниального облучения. Основной препарат для интратекальной терапии при остром миелобластном лейкозе - цитозин-арабинозид, в некоторых протоколах дополнительно используют преднизолон и метотрексат.
Современная терапия острою миелобластного лейкоза должна быть дифференцированной, т.е. различной по интенсивности (а значит, и по токсичности) в зависимости от группы риска. Кроме того, лечение должно быть настолько специфичным, насколько это возможно.
Терапия индукции
Цитотоксическая терапия острого миелобластного лейкоза вызывает транзиторную, но тяжёлую миелосупрессию с высоким риском инфекций и геморрагических осложнений. Спектр цитостатических препаратов, эффективных в отношении острого миелобластного лейкоза, достаточно невелик. Базовые препараты - цитозин-арабинозид, антрациклины (даунорубицин, митоксантрон, идарубицин), этопозид, тиогуанин.
В 1989-1993 годах группа CCG провела исследование 589 детей с острым миелобластным лейкозом. Исследование показало преимущество индукции в режиме интенсивного тайминга. Суть этого режима в том, что больные получают индукционную терапию, состоящую из двух одинаковых 4-дневных курсов с интервалом 6 дней. Каждый курс лечения включает цитозин-арабинозид, даунорубицин, этопозид и тиогуанин. Необходимость повторения курса лечения строго через фиксированный интервал, независимо от показателей гемопоэза, обусловлена тем, что леикемические клетки, которые находились во время первого курса вне митотической фазы, войдут в неё ко времени начала второго курса и подвергнутся цитотоксическому воздействию химиопрепаратов. Преимущество интенсивного тайминга в достоверном увеличении EFSc 27% у больных, получавших ту же терапию в стандартном режиме, до 42%. В настоящее время группа CCG опубликовала данные о пилотном исследовании индукции интенсивного тайминга с использованием идарубицина, показаны преимущества этого препарата в терапии индукции у детей.
Группа MRC в исследовании AML-9 (1986 год) показала преимущества продлённой терапии индукции (5-дневную индукцию с применением даунорубицина, цитозин-арабинозида и тиогуанина сравнивали с 10-дневной). Несмотря на более высокий уровень смертности от токсичности (21 против 16%), уровень достижения ремиссии был выше в группе продлённой терапии. Следующее исследование этой группы - AML-10 - включало 341 ребёнка. Индукционная терапия в AML-10 была основана на стандартных дозах цитозин-арабинозида и даунорубицина с добавлением трегьего препарата - этопозида или тиогуанина, в зависимости от группы рандомизации. Индукция в AML-12 (в исследование включены 529 детей) состояла из схемы ADE (цитозин-арабинозид + даунорубицин + этопозид), в другой группе рандомизации - из схемы АМЕ (цитозин-арабинозид + митоксантрон + этопозид). Ремиссия в обоих исследованиях составила 92%, смерть в индукции и резистентные острые миелобластные лейкозы - по 4%. Уровень ремиссии в обеих ветвях протокола AML-12 (ADE и АМЕ) был практически одинаковым - 90 и 92%. В начале 1990-х годов DFS при остром миелобластном лейкозе увеличилась с 30 до 50%; с 1995 года (протокол AML-12) значение данного показателя составляет 66%.
Индукция по протоколу исследовательской группы LAME состоит из стандартных доз цитозин-арабинозида и митоксантрона (суммарная доза 60 мг/м 2 ), ремиссия достигнута у 90% больных.
В России наиболее хорошо известны протоколы группы BFM. До 1993 года индукционная терапия состояла из курса ADE (цитозин-арабинозид + даунорубицин + этопозид). Согласно протоколу AML-BFM-93 (исследование включает 471 ребёнка), индукционная терапия в одной группе рандомизации была прежней - ADE, в другой группе - состояла из цитозин-арабинозида, этопозида и идарубицина. Уровень достижения ремиссии среди всех пациентов составил 82,2%. Показано, что введение идарубицина достоверно увеличило редукцию бластов у пациентов к 15-му дню от начала индукционной терапии, однако это не повлияло на частоту досгижения ремиссии и DFS, которая в этих группах была сходной.
Постиндукционная терапия
Большинство протоколов в качестве постремиссионной терапии предполагает два или более курса цитостатиков. Как правило, не менее одного курса полихимиотерапии основано на высоких дозах цитозин-арабинозида (1-3 г/м 2 в одно введение). Дополнительные препараты - этопозид и/или антрациклины (идарубицин или митоксантрон).
Наиболее успешны протоколы, предусматривающие три постремиссионных блока химиотерапии, часть которых проводят в режиме интенсивного тайминга и/или с использованием высоких доз цитозин-арабинозида.
Трансплантация гемопоэтических стволовых клеток
Современная терапия острого миелобластного лейкоза предусматривает для определённых категорий пациентов трансплантацию гемопоэтических стволовых клеток (ТГСК). Существуют два принципиально различных вида трансплантации - аллогенная и аутологичная.
По сравнению с аллогенной, роль аутологичной трансплантации в профилактике рецидива не столь очевидна.
Терапия острого промиелоцитарного лейкоза
Вариант М, по ЕАВ - особый вид острого миелолейкоза. Его регистрируют во всех регионах мира, но в некоторых он существенно преобладает. Среди всех случаев острого миелобластного лейкоза в США и Европе на острый промиелоцитарный лейкоз приходится 10-15%, в то время как в Китае - около трети, а среди латиноамериканской популяции - до 46%. Основное звено патогенеза и диагностический признак острого промиелоцитарного лейкоза - транслокация t(15;17)(q22;ql2) с образованием химерного гена PML-RARa. В клинической картине лидирует коагулопатия (в равной степени вероятны ДВС и гиперфибринолиз), которая может усугубляться на фоне химиотерапии, формируя высокий уровень смертности от геморрагического синдрома в начале лечения (20%). Неблагоприятные в отношении прогноза факторы - инициальный лейкоцитоз (количество лейкоцитов превышает 10х10 9 /л) и экспрессия CD56 на лейкемических промиелоцитах.
Большинству пациентов для достижения ремиссии достаточно применения ATRA в качестве монотерапии, однако без дополнительной терапии заболевание практически всегда рецидивирует в течение первого полугодия. Наилучшая стратегия - комбинирование ATRA с индукционной химиотерапией. Показано, что индукция с использованием all-трансретиноевой кислоты в комбинации с антрациклинами, несколько курсов основанной на антрациклинах консолидации и поддерживающая низкодозная терапия с или без ATRA обеспечивает 75-85% EFS в течение 5 лет у взрослых. Применение ATRA в индукции одновременно с химиотерапией даёт более высокую безрецидивную выживаемость, чем последовательное использование препаратов. Применение поддерживающей терапии также уменьшает вероятность рецидива, а увеличение дозы антрациклинов в индукционной терапии и ATRA в консолидации может улучшить результаты лечения больных группы риска.
Результаты исследований эффективности лечения острого промиелоцитарного лейкоза у детей до настоящего времени не опубликованы, однако природа заболевания и принципы терапии одинаковы во всех возрастных группах.
Какой прогноз имеет острый миелобластный лейкоз?
Острый миелобластный лейкоз (ОМЛ) — это патология злокачественного характера в кроветворной системе. Для этого заболевания свойственны сложное распознавание и неконтролируемый рост клеток гемопоэтического происхождения.

Локализация заболевания отмечается в периферическом кровотоке и костном мозге. При прогрессировании миелоидных острых лейкозов злокачественные клетки подавляют здоровые, что является причиной заражения всех органов в организме.
Причины развития
Основной источник, из-за которого возникает миелоидный лейкоз — это мутация хромосом, ее еще именуют филадельфийской хромосомой. В процессе повреждения сегменты с хромосомами перестраиваются, что приводит к формированию молекулы ДНК с полностью обновленным строением. В дальнейшем клетки злокачественного характера копируются, и болезнь охватывает весь организм. Это является источником образования миелобластного лейкоза.
Заболевание может развиться под действием таких факторов:
- Облучение радиацией. Негативное влияние радиации на организм — неоспоримый факт. Подвергнуться облучению человек может из-за техногенной катастрофы или при работе на специфических участках производства. Но развитие лейкемии провоцирует проводимая прежде лучевая терапия при онкологии иного типа.
- Болезни вирусной природы.
- Электромагнитные облучения.
- Отдельные медикаменты. Это препараты от онкологических патологий, которые обладают активным токсическим влиянием на организм. Еще причиной развития миелоидного лейкоза могут стать некоторые химические субстанции.
- Генетическая склонность. Трансформации ДНК подвержены люди, унаследовавшие такую способность от собственных родителей.

При отсутствии своевременной и адекватной терапии заболевание может перейти в хронический миелолейкоз.
Симптоматика
Симптоматика патологии обусловлена тем, как протекает миелоидный лейкоз. Болезнь может быть:
- в форме острого миелоидного лейкоза;
- хронический миелолейкоз.

Для ОМЛ свойственно видоизменение лейкоцитарных клеток и их быстрое размножение. Острый миелолейкоз характеризуется появлением сильного недомогания:
- Основной признак — бледность кожных покровов. Такая симптоматика свойственна всем заболеваниям системы кроветворения.
- Повышается температура до +37,1…+38,0ºС, увеличивается потоотделение в ночное время.
- Появляются высыпания на коже (маленькие красные пятнышки), при которых отсутствует зуд.
- Появляются жалобы на боль в костях, в особенности при передвижении. Причем болевой синдром незначительный, поэтому больные часто его игнорируют.
- Десны припухают, могут кровоточить, иногда развивается гингивит.
- Самый характерный признак — возникающие на любой области тела гематомы.
- Из-за частых болезней у человека снижается иммунитет, и повышается чувствительность к инфицированию, поэтому у доктора могут появиться подозрения на развитие острого миелолейкоза.
- Резко снижается масса тела.

Миелоидный лейкоз, симптомы которого стремительного прогрессируют невозможно оставить без внимания.
У такой формы, как хронический миелолейкоз, симптомы могут не проявляться в течение первых месяцев и даже лет. Организм старается избавиться от болезни сам путем синтеза новых гранулоцитов вместо видоизмененных. Однако для раковых клеток свойственно ускоренное деление и перерождение, поэтому понемногу патология распространяется по всему организму. Поначалу признаки ХМЛ слабые, в дальнейшем — начинают нарастать, что становится причиной обращения к специалисту.
Выделяется 3 степени патологии:
- Развитие хронического миелолейкоза происходит поэтапно, сначала изменяется несколько клеток. При подобном заболевании симптоматика слабо выражена, поэтому человек не спешит обращаться за медицинской помощью. На данной стадии болезнь обнаруживается лишь путем лабораторного исследования крови. Пациент иногда сильно утомляется и предъявляет жалобы на тяжесть или боль в области левого подреберья.
- Акселерация болезни также протекает с ослабленными признаками. Повышается температура, пациент быстро утомляется. Возрастает число перестроенных и здоровых лейкоцитов. При детальном исследовании крови обнаруживается повышенное количество базофилов, незрелых лейкоцитов, а также промиелоцитов.
- На терминальной стадии появляются четко выраженные признаки патологии. Отмечается повышение температуры до 40ºС, возникает сильная суставная боль и слабость. В процессе осмотра пациента определяются увеличенные лимфоузлы, селезенка и расстройства ЦНС.
Диагностирование
Чтобы поставить диагноз острый миелоидный лейкоз либо первично определить лейкемию, проводится специальная диагностика, которая включает:
- Клинический анализ крови. Это помогает поставить диагноз на ранних стадиях. Микроскопия дает возможность обнаружить повышение показателя незрелых лейкоцитов при общем уменьшении эритроцитов и тромбоцитов. Подобное явление называют бластным кризисом и лейкемическим провалом, если зрелые и переходные лейкоциты не определяются.
- Пункция головного мозга и миелограмма. Это единственный способ точно определить наличие миелоидного лейкоза. В этом случае берется образец тканей в костном мозге в грудной клетке или из подвздошной кости.
- Биохимический анализ крови. С помощью этой диагностики не получится определить хронический миелолейкоз, т.к. биохимия используется для исследования нарушений функции органов в организме.
- ЭКГ, клинический анализ мочи, пульсоксиметрия, рентген легких, УЗИ брюшины — это диагностика, назначаемая по мере необходимости.

Можно ли вылечить и как это сделать
Лечение острого миелобластного лейкоза возможно только в стационаре. Заболевание можно вылечить, но лишь при своевременном обращении к врачу и грамотно проведенном лечении. Терапия включает 2 этапа: патогенетическое лечение и противорецидивные базовые мероприятия.
Первая фаза — индукционная терапия. Ее цель — ликвидация измененных бластных кровяных телец и возобновление кроветворной функции. Эта методика включает нескольку циклов лечения с помощью цитостатиков.
Вторая фаза — противорецидивная терапия. На этой стадии миелобластный лейкоз рекомендуется лечить химиотерапией, гормонотерапией, глюкокортикостероидами, пересадкой клеток в красный костный мозг.
При хроническом миелолейкозе лечение подразумевает трансплантацию клеток в костном мозге. В процессе процедуры имплантируются чужеродные здоровые клетки, вызывающие рефлекс против миелоцитарных телец, специально обработанных химией. Аутогенную пересадку проводят при устойчивой ремиссии, когда злокачественный процесс снижен по максимуму.
Прогноз жизни
Прогноз при остром миелоидном лейкозе зависит от разновидности патологии, возраста пациента,наличия миелодиспластического синдрома. В среднем человек с таким заболеванием может прожить до 5 лет. У пациентов пожилого возраста хронический миелолейкоз усугубляется тем, что часто определяются сопутствующие соматические болезни, при которых запрещена интенсивная химиотерапия.
Лейкоз — одна из самых опасных форм онкологического заболевания, которую иначе можно назвать рак крови. Опухоли при этом зарождаются в кровяных клетках, тем самым нарушая весь процесс кроветворения.
В медицине выделяют миелоидную (миелобластную) и лимфоидную формы лейкоза в зависимости от того, в каких клетках был запущен раковый процесс.
Что такое острый миелоидный лейкоз?
Острый миелобластный (миелоидный, миелоцитарный, нелимфобластный) лейкоз — это онкологический процесс, который возникает из-за нарушений в цепочке ДНК незрелых кровяных клеток и клеток костного мозга.
При заболевании чрезмерно активному делению подвержены клетки лейкоциты, что неизбежно ведет к снижению численности тромбоцитов, эритроцитов и здоровых лейкоцитов.
Из всех видов острого лейкоза, миелобластная форма встречается чаще всего, причем может обнаруживаться в любом возрасте.
Однако у детей это заболевание диагностируется лишь в 15% случаев нарушений кроветворения, тогда как остальные 85% приходятся на острый лимфобластный лейкоз.
Справка! Острый миелоцитарный лейкоз чаще встречается у детей до 14 лет. Пик заболеваемости приходится на возраст 2-5 лет.
Острый миелолейкоз (код по МКБ 10- С92.0) протекает значительно быстрее, чем его хроническая форма, и в этом его опасность.
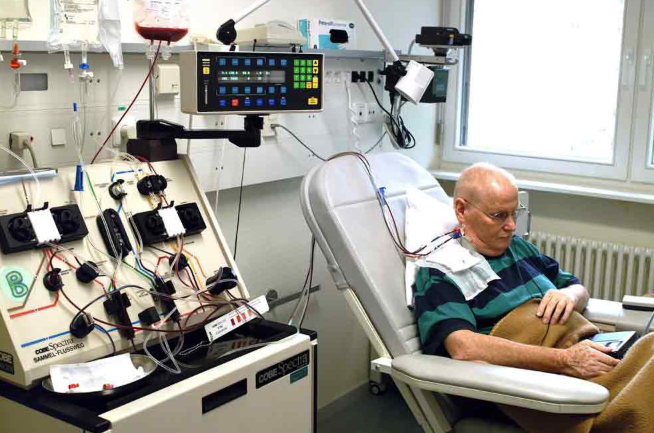
Иногда миелобластный лейкоз обнаруживается уже на той стадии, когда единственный метод лечения — трансплантация костного мозга.
В медицине до сих пор нет единого мнения относительно причин дефекта размножения бластных клеток.
Часто факторами риска называют:
- воздействие радиации,
- отравление химическими веществами,
- курение,
- неблагоприятную экологическую среду,
- генетическую предрасположенность (если у кого-то из родственников был диагностирован лейкоз).
Нередко предшественником заболевания является другое нарушение кроветворения (миелодиспластический синдром) или определенные генетически обусловленные аномалии (синдром Дауна, анемия).
Что такое острый миелолейкоз рассказывается на видео:
Прогноз жизни у взрослых
Острый миелобластный лейкоз развивается очень стремительно, поэтому диагностировать заболевание часто удается только на поздних стадиях. Если человек и вовсе не обратился к врачу, всего за несколько недель наступает летальный исход.
У данного диагноза есть существенная особенность: чем старше пациент, тем ниже вероятность благоприятного исхода. Так, у людей старше 60 лет длительная ремиссия возможна лишь в 5-15% случаев.
Дальнейшие прогнозы зависят от многих факторов: от своевременности диагностики, возраста и состояния здоровья пациента, эффективности лечения. У людей среднего возраста миелолейкоз, обнаруженный на первых стадиях, приводит к благоприятному исходу в единичных случаях.
Справка! Под благоприятным исходом имеется в виду полное выздоровление, когда рецидивов не случается более 5-6 лет после лечения.
Выживаемость до 6 лет встречается в 40-55% случаев.
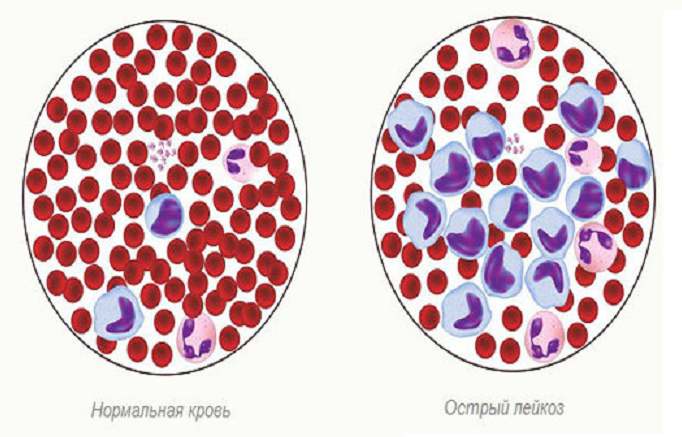
Можно ли вылечиться?
Несмотря на сложность и быстротечность данного заболевания, шансы на полное выздоровление все же есть, пусть и не большие.
К примеру, хроническая форма миелобластного лейкоза стала первым видом рака крови, для которого было разработано комплексное целенаправленное лечение. Благодаря новым технологиям удается добиться полного излечения гораздо чаще.
Что же касается острого миелобластного лейкоза, основными способами лечения по-прежнему остаются:
- химиотерапия,
- медикаментозная терапия,
- трансплантация стволовых клеток.
Внимание! Проблема последнего самого эффективного метода в поиске подходящего донора, дороговизне и больших очередях. Поскольку при миелолейкозе счет идет не на месяцы, а на дни, многие пациенты даже не успевают дождаться своей очереди.
Кроме того, поиском донора занимается семья больного, а не медицинское учреждение. При всем этом, если саму трансплантацию оплачивает государство, то оплата транспортировки материала — задача больного и его семьи.
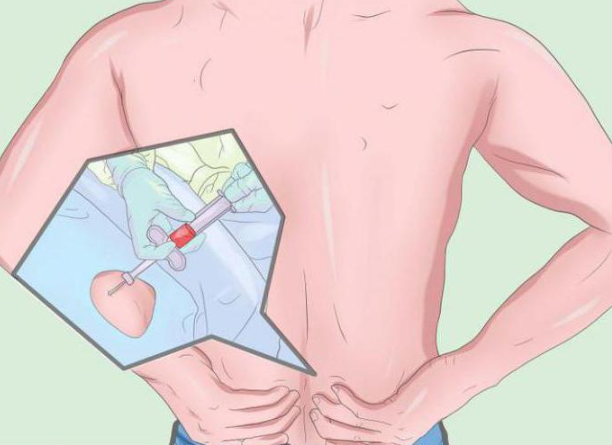
В России банк костного мозга весьма скудный, поэтому часто приходится привозить материал из Европы, США и других стран, что может обойтись в сумму, неподъемную обычным семьям.
Иными словами, трансплантация костного мозга увеличивает шансы на полное выздоровление, но возможность быстро найти донора и средства для трансплантации (транспортировки, реабилитации), особенно без очереди, практически отсутствует.
Справка! Вероятность полного излечения в клинических условиях без трансплантации костного мозга достигает 20-45% при условии, что лейкоз был обнаружен на I или II стадиях.
Рецидивы же чаще всего возникают прямо во время лечения или восстановления (в течение 100 дней после курса терапии). При ремиссии длительностью 5 лет рецидивы случаются очень редко.
На видео рассказывается, почему погибают от лейкоза:
Симптомы
Поскольку при лейкозе аномально делиться начинают только одни кровяные тельца, наблюдается дефицит других. Чаще всего заболевание характеризуется бледностью кожных покровов, иначе — признаками анемии. Бледность кожи может сопровождаться одышкой, слабостью и утомляемостью.
Из-за недостатка тромбоцитов снижается свертываемость крови, поэтому могут наблюдаться чрезмерная кровоточивость даже небольших ран и царапин, носовые кровотечения, появление гематом и синяков без предшествующих ушибов.
Снижение иммунной системы из-за дефицита здоровых лейкоцитов приводит к частым инфекциям, которые с трудом поддаются лечению. Отмечаются поражения слизистых оболочек рта и желудка, небольшое повышение температуры, припухлость десен, боли в костях.
Диагностика
Ключевым методом диагностики острого миелолейкоза является клинический анализ крови, на котором, как правило, отчетливо выражен недостаток одних клеток (чаще тромбоцитов и эритроцитов) и избыток других (незрелых лейкоцитов). Однако на основании одного исследования крови ставить диагноз нельзя.
Обязательно исследуется образец костного мозга, который позволяет с точностью диагностировать лейкоз.
Справка! По данным ВОЗ, основанием для постановки диагноза является выявление не менее 20% миелобластов в костном мозге.
Для назначения лечения одного только подтверждения диагноза недостаточно.
Врачу необходимо как можно скорее определить форму заболевания: лимфобластный лейкоз отделить от миелобластного, лейкоз — от миелобластического синдрома. После этого должна быть выявлена конкретная форма миелобластного лейкоза.

Для этого показательны методы:
- Морфологическое исследование клеток (окрашивание их специальным красящим раствором и изучение под микроскопом),
- Цитохимический анализ,
- Иммунофенотипирование (анализ белков-антигенов на поверхности клеток),
- Цитогенетическое исследование для обнаружения хромосомных перестроек.
После проведения всех методов диагностики пациента относят к той или иной группе риска, после чего назначается лечение.
На видео рассказывается о методах диагностирования лейкоза:
Заболевание у детей
У детей миелобластный лейкоз встречается в 20% всех клинических случаев лейкоза. На первом месте остается острый лимфобластный лейкоз. Среди других форм рака, лейкозам отводится 4,2%.
Что же касается групп риска, заболевание часто диагностируют у детей, особенно в возрасте до 5 лет. Мальчики болеют чаще.
Лейкоз у детей на клеточном уровне протекает так же, как у взрослых: стволовые клетки подвергаются мутации и начинают беспорядочно делиться. И если причина лейкоза понятна — это генетическая мутация предшественников определенных групп клеток, то причины мутаций до сих пор неизвестны.
Ученые считают, что лейкоз развивается, когда соединяется несколько генетических изменений в одном организме (например, синдром Дауна и мутация кровяных клеток, анемия и мутация кровяных клеток).
Справка! Состояние иммунодефицита увеличивает риск заболевания лейкозом в раннем детстве или подростковом возрасте.
Причиной лейкоза может стать и неправильный образ жизни родителей (алкоголизм, табакокурение), особенно матери при беременности.
Родители редко отделяют симптоматику лейкоза от другого заболевания у детей:
- Ребенок становится вялым, слабым, бледным, отказывается играть.
- Из-за ослабленного иммунитета часто присоединяются вирусы и инфекции, поэтому родители даже не подозревают о серьезной патологии ребенка.
- Когда клетки распространяются по всему организму, у детей начинают сильно болеть руки и ноги, из-за чего они становятся плаксивыми, часто просятся на ручки и предпочитают лежать (в раннем детстве) без движений, а не играть и резвиться.
- Температура почти всегда повышается. Иногда может отсутствовать аппетит.
История болезни и симптомы лейкоза у детей сильно разнятся. Все зависит от того, какой орган будет поражен в результате деятельности аномальных клеток.
Диагностируют лейкоз у детей теми же методами, что и у взрослых.
Методы лечения:
- химиотерапия,
- лучевая терапия,
- трансплантация костного мозга.
Вероятность благоприятного исхода в детском и подростковом возрасте значительно увеличилась за последние годы.
Так, полное выздоровление наступает в 70% случаев. Остальные 30% связаны, в основном, с рецидивами, которые случаются почти сразу же после окончания терапии, а также с неэффективностью терапии.

Острый миелобластный лейкоз — одна из самых опасных форм рака, которая встречается у людей любого возраста и характеризуется быстрым распространением.
Согласно мнению и отзывам врачей самым эффективным методом лечения на сегодняшний день является трансплантация костного мозга, которая, к сожалению, не всегда доступна прямо здесь и сейчас.
Прогнозы при лейкозе неутешительны, особенно если речь идет о пожилых людях. У детей шансы выздороветь выше.
Читайте также:

