Опухоль волосяного матрикса лечение
Невус сальных желез (син. невус Ядассона) — редкий врожденный порок развития. Обычно обнаруживается на волосистой части головы, изредка на лице в виде тонкой, мягкой, оранжевой бляшки диаметром 1—2 см. Примерно у 10 % больных на месте невуса сальных желез развивается базально-клеточный рак. Под микроскопом этот порок характеризуется наличием большого количества зрелых сальных желез, а также эпидермальных кист, расширенных потовых желез и недоразвитых волосяных фолликулов.
Рак сальных желез (син. светлоклеточный рак кожи) — крайняя редкость. Болеют люди пожилого возраста. Локализация любая, преобладают язвенно-инфильтративные формы роста. Под микроскопом паренхима опухоли обычно представлена как солидными комплексами, осуществляющими инвазию и сформированными из крупных полиморфных себоцитов с пенистой цитоплазмой, так и мелких клеток с единичными точечными включениями жира. Встречаются фигуры митоза. Местами опухоль напоминает липосаркому, от которой ее в первую очередь и следует дифференцировать.
Трихоэпителиома
Трихоэпителиома (син. трихоэпителиоматозный невус) — доброкачественная опухоль, встречается у лиц обоего пола, обычно в период полового созревания. Локализация повсеместная. Макроскопически опухоль представляет собой несколько папул, иногда одиночную бляшку. Под микросколом видно, что паренхима трихоэпителиомы состоит из порочно развитых волосяных фолликулов, эпидермальных кист и солидных пластов, построенных из светлых клеток, аналогичных наружным элементам корневого влагалища волосяного фолликула. Внутри кист встречаются массы кератина или извести.
Родственные формы трихоэпителиомы: трихобазалиома, отличающаяся от трихоэпителиомы наличием базалиомных структур с пилоидной дифференцировкой; трихо фолликул ома развивается в глубине дермы и содержит особенно много уродливо развитых волосяных фолликулов с разрастаниями светлых клеток, подобных элементам наружного волосяного влагалища, и с гиалиновыми мембранами вокруг этих разрастаний; аденоидкистозная эпителиома Брука (син.: железисто-кистозная эпителиома Брука, трихоэпителиоматозный аденоид-кистозный невус). Последняя форма часто появляется на липе, шее или голове в период полового созревания. У нее нет эпидермальных кист, но имеется сочетание порочно развитых волосяных фолликулов и потовых желез, часть которых кистозно-расширены и могут содержать роговые массы. Все эти формы следует дифференцировать от разновидностей базально-клеточного рака.
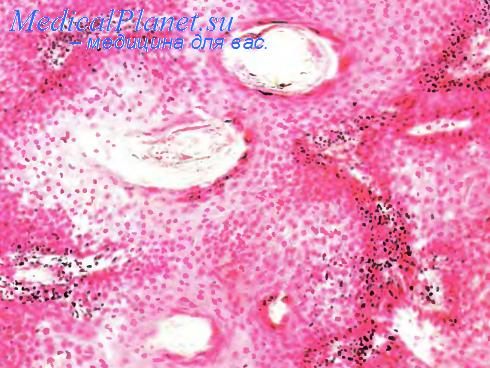
Опухоль волосяного матрикса
Инвертированный фолликулярный кератоз (син. фолликулярная кератома) — редкая одиночная интрадермальная опухоль, растущая обычно на лице у пожилых мужчин. Под микроскопом видны обширные акантотические тяжи с «жемчужинами и/или очагами пилоидной дифференцировки. Следует дифференцировать от бородавок и эккринной поромы.
Рак из элементов волосяного фолликула (син.: пилокарцинома, рак с пилоидной дифференцировкой) — настолько редкое новообразование, что определить закономерности его распределения по разным признакам не удается. От эпидермоидного рака отличается наличием в пластах опухолевой паренхимы очагов пилоидной дифференцировки, крупных светлых клеток типа элементов наружного корневого влагалища волосяного фолликула и гиалиновых мембран, окружающих пласты.
- Вернуться в оглавление раздела "Онкология."
. или: Опухоль волосяного фолликула
- Мужчины
- Женщины
- Дети
- Беременные
- Акции
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Формы
- Трихоэпителиома - доброкачественная опухоль волосяного фолликула (корня) дизэмбриогенетического происхождения (развивается на фоне нарушения внутриутробного развития плода).
- Множественная:
- элементы опухоли обнаруживаются при рождении или появляются в детском или юношеском возрасте;
- характерно наличие множественных полушаровидных папул (узелки – мелкие уплотнения кожи) диаметром 3-6 мм. Они расположены в нижних слоях кожи, внешне незначительно выступают над ее поверхностью;
- папулы имеют телесный или розоватый оттенок;
- при пальпации (прощупывании) — плотная консистенция;
- локализация — чаще на лице (височная область, периорбитальная (вокруг глаза) зона, носогубные складки), реже на волосистой части головы, шее и туловище;
- элементы могут сливаться, образуя единый узел.
- Солитарная (единичная):
- возникает в возрасте около 50 лет, чаще у женщин;
- проявление — опухолевидный крупный очаг, который глубоко залегает в коже (расположен в нижних слоях кожи). Имеет гладкую или шелушащуюся поверхность, она иногда пронизана телеангиэктазиями (стойкое расширение мелких сосудов кожи);
- опухоль может достигать больших размеров (от 2 см и более);
- имеет телесный или розовый цвет;
- при пальпации — плотноватая консистенция;
- локализация — чаще на лице, но может встречаться на любом участке тела;
- имеет медленный рост.
- Множественная:
- Трихофолликулома (порок развития волосяных фолликулов):
- встречается редко;
- возраст появления — от 11 до 77 лет, в основном у женщин;
- проявление — солитарная (единичная) папула (узелок) диаметром 0,4-0,6 см. Имеет полушаровидную форму, гладкую поверхность. В центре папулы располагается широкая пора, в которой иногда растет пучок тонких, бесцветных волос;
- локализация — на носу, реже на других участках лица, шее или волосистой части головы;
- растет очень медленно, больших размеров не достигает.
- Трихолеммома (очень редкая доброкачественная опухоль):
- возникает в возрасте около 59 лет, чаще у мужчин;
- папулы (узелки) имеют телесный, розоватый или коричневатый цвет, гладкую поверхность;
- локализуются в основном на волосистой части головы.
- Пиломатриксома (опухоль волосяного матрикса, обызвестленная эпителиома Малерба) – доброкачественная опухоль:
- может возникнуть в любом возрасте, у людей обоих плов;
- проявление — одиночная опухоль округлой формы, возвышающаяся над уровнем кожи. Ее диаметр — от 0,5 до 2 см;
- имеет телесный цвет, иногда с голубоватым оттенком, по краю иногда располагаются расширенные сосуды;
- при пальпации — твердой консистенции, подвижна относительно окружающих тканей;
- локализуется чаще на голове или шее, реже на верхних конечностях (руках);
- имеет медленный рост (до нескольких лет), часто обызвестляется (отложение в тканях солей кальция).
- Инвертирующий фолликулярный кератоз (фолликулярная кератома) – редкая доброкачественная опухоль:
- развивается у лиц старше 50 лет, чаще мужчин;
- проявление — одиночная папула (узелок) диаметром 1 см, выступающая над поверхностью кожи. На поверхности обычно с гиперкератозом (утолщение рогового (верхнего) слоя кожи);
- имеет сероватый оттенок;
- локализуется на лице;
- имеет медленный рост.
- Акантома оболочки волосяного фолликула (доброкачественная опухоль):
- возникает в возрасте 30-70 лет у людей обоего пола;
- проявление — узелок с западанием (углублением) в центре, его диаметр — 0,5-1,0 см;
- локализуется в области верхней губы, лба, ушных раковин или шеи.
Причины
- Причины возникновения новообразований волосяного фолликула (корня) не изучены.
Врач дерматолог поможет при лечении заболевания
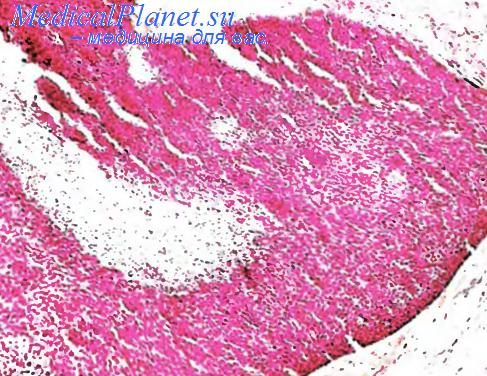
Волосяная опухоль (пролиферирующая трихолеммальная киста) обычно развивается на волосистой части головы, значительно реже — на спине, у пожилых людей, чаще у женщин. Имеет вид крупного плотного солитарного узла, иногда представлена двумя узлами Это доброкачественная опухоль, образующаяся в результате пролиферации длительно существующей трихолеммальной кисты, нередко в связи с воспалительными изменениями, при этом волосяная опухоль может сочетаться с одной или несколькими трихолеммальными кистами волосистой части головы. Сама волосяная опухоль также может быть солитарной или множественной. По мере роста опухоль превращается в крупное приподнятое дольчатое образование, которое нередко изъязвляется и может напоминать плоскоклеточный рак кожи.
Волосяная опухоль локализуется в дерме или подкожной жировой клетчатке. Представляет собой четко ограниченный узел с ровными контурами. Периферические слои образованы базалоидными клетками, могут встречаться митозы, а также умеренная клеточная атипия. Внутренние слои состоят главным образом из крупных плоскоэпителиальных клеток с обильной бледной эозинофильной цитоплазмой, сливающихся с компактными ортокератическими массами в центральной части узла, зернистый слой при этом отстутствует. В пределах опухоли имеются многочисленные выпячивания светлых клеток, направленные к центру. На поперечных срезах они выглядят как клеточные островки среди кератиновых масс. Плоскоэпителиальные клетки содержат в цитоплазме большое количество гликогена. Могут встречаться клетки с различной степенью ороговения, формироваться структуры типа роговых кист. Также присутствуют фокусы некроза и обызвествления. При длительно существующих крупных образованиях иногда развиваются эрозии костей черепа.
Описаны случаи трансформации в злокачественную волосяную кисту, что сопровождается быстрым увеличением опухоли.
Дифференциальный диагноз проводится с волосяной кистой, плоскоклеточным раком кожи головы, метастазами в волосистую часть головы.
Лечение волосяной кистой заключается в хирургическом удалении опухоли, при необходимости с последующей пластикой.
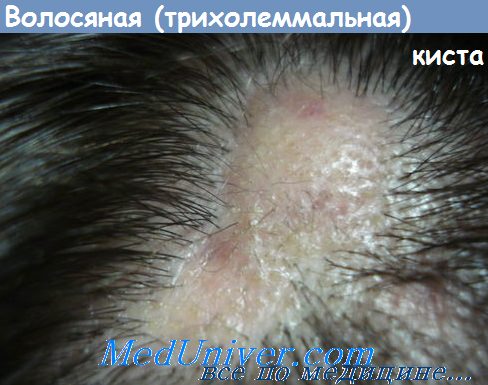
Трихолеммальная киста
Злокачественный аналог трихолеммомы, развивающийся у пожилых людей на подвергающихся инсоляции участках кожи, главным образом на лице или ушах.
Клинически трихолеммома представляет собой папулу, бляшку или узел, иногда полиповидной формы, нередко с изъязвлением. Характеризуется медленным ростом; рецидивы и метастазы редки.
При гистологическом исследовании трихолеммомы состоит из долек крупных эпителиальных клеток с оптически пустой или бледной эозинофильной цитоплазмой, признаками ядерной ати-пии и патологическими митозами. По периферии долек клетки более мелкие, с палисадообразным расположением ядер. Отмечается кератинизация центральных отделов долек трихолеммального типа без наличия зернистого слоя. Неопластические дольки, как правило, связаны с пилосебоцейным комплексом или расположены вокруг него, в эпителии волосяных фолликулов могут обнаруживаться ячейки атипичных клеток, резко отличающихся от нормального эпителия.
Лечение трихолеммомы заключается в оперативном удалении образования в пределах здоровых тканей.
Пиломатриксома является очень редкой опухолью доброкачественного характера. Она также называется обызвествленной некротизирующей эпителиомой Малерба. Около 60 % этих опухолей диагностируют у пациентов после сорока лет, вне зависимости от пола. Но часто пиломатриксома наблюдается у младенцев, особенно у девочек.
Причина появления
Происхождение пиломатриксомы (эпителиомы Малерба) до сих пор точно не установлено, но в данный момент официально признано, что она развивается из эпидермиса, точнее, из примитивных зародышевых клеток, которые там расположены. Тщательное исследование нескольких пиломатриксом помогло установить, что большая часть опухолевых клеток соответствует клеткам волосяного коркового вещества, что также говорит о происхождении ее как раз из этого компонента.
Научное обоснование формирования недуга
Существует ряд теорий, которые обосновывают формирование эпителиомы Малерба следующим образом:
- Из компонентов волосяного матрикса – участки волосяного фолликула, из которого растет волос.
- В связи с трансформациями сальной железы либо эмбриональным ее зачатком, который в процессе развития организма отделился.
- Из компонентов эпидермальных кист. Данная теория получает все больше сторонников, поскольку на практике зачастую встречается присутствие кист в области опухолевого образования.
- Как следствие кожной травмы или ее заражения.
Риск появления эпителиомы Малерба усиливается при влиянии на кожу ряда факторов: частые процессы воспаления эпидермиса, наследственная предрасположенность, ультрафиолетовое излучение, ионизирующие излучения.
Симптоматика эпителиомы
При эпителиоме Малерба (по МКБ-10, код -D 23.1) клиническая картина и ее локализация определяются разновидностью опухоли.
Эпителиома базально-клеточная чаще появляется на коже шеи и лица. Обладает многообразием клинических форм, из которых большая часть начинается с появления небольшого узелка на коже. Базально-клеточная эпителиома является злокачественным формированием, поскольку она отличается инвазивным ростом и прорастает подкожную клетчатку, дерму, подлежащие костные структуры и мышечные ткани. Но при этом она не склонна образовывать метастазы.
Редкими формами эпителиомы являются обызвествленная эпителиома Малерба и саморубцующуяся эпителиома. Последняя отличается распадом типичного узелка с возникновением язвенного нарушения. В дальнейшем размеры язвы медленно увеличиваются, сопровождаясь рубцеванием ее отдельных частей. Иногда перерастает в плоскоклеточный кожный рак.
Обызвествленная эпителиома Малерба – опухоль доброкачественного характера, которая появляется у детей из клеток сальных желез. Отличается формированием в коже шеи, лица, плечевого пояса или волосистой части головы единичного узелка, очень плотного, медленно растущего и подвижного, величина в пределах 0,5-5 сантиметров.
Эпителиома спиноцеллюлярная развивается из клеток эпидермального шиповатого слоя и отличается злокачественным характером с метастазированием. Ее любимое место расположения – кожа гениталий и перианальной области, кайма нижней губы красного цвета. Может быть с образованием язвы, бляшки или узла. Характеризуется ускоренным ростом в глубину тканей и по периферии.
Кистозная аденоидная эпителиома наблюдается чаще у девушек после пубертатного периода. Она в большинстве случаев представлена безболезненными множественными опухолями, чей размер – с крупный горох.
Цвет образований может быть желтоватым или голубоватым. Иногда встречается белесоватый оттенок, из-за которого компоненты эпителиомы похожи на угри. Наблюдается в отдельных случаях образование одиночной опухоли, которая по размеру становится как лесной орех. Привычная локализация – лицо и ушные раковины, реже поражаются плечевой пояс, волосистая часть головы, конечности и живот. Характерно медленное и доброкачественное течение. Только в единичных ситуациях наблюдается перерождение в базалиому.
Пиломатриксома злокачественного характера
Пиломатриксома в некоторых случаях может перерасти в злокачественную стадию. Это чаще всего происходит после сорока лет, в основном у мужчин. В такой ситуации опухоль отличается очень глубоким расположением – в клетчатке под кожей или нижней области дермы. Кроме того, присутствуют некротические очаги, атипичные митозы и базалоидные клетки.

Проведение диагностических исследований
Множество клинических типов эпителиомы Малерба (фото патологии представлено в статье) в определенной степени затрудняет диагностику. Именно поэтому при проведении обследования врач-дерматолог стремится подключить все возможные способы: УЗИ образования кожи, дерматоскопию, бакпосев отделяемого язвенных нарушений. Но окончательный диагноз с установлением клинической формы патологии, его злокачественности или доброкачественности, дает возможность определить лишь гистологический анализ полученного при биопсии или удалении эпителиомы кожи материала.
Дифференциальная диагностика
Проводится дифференциальная диагностика с псориазом, красным плоским лишаем, системной красной волчанкой, себорейным кератозом, склеродермией, болезнью Боуэна, болезнью Кейра и т. д. Кистозная аденоидная эпителиома нуждается в дифференцировке от ксантелазмы, гидраденита, бородавки обыкновенной и плоскоклеточного кожного рака.
Лечение эпителиомы и ее прогноз
Лечение становится возможным только после консультации врача и проведения диагностических мероприятий. Основной способ терапии эпителиомы, вне зависимости от ее клинического типа, - хирургическое иссечение новообразования.
Если у пациента множественные мелкие опухоли, может применяться удаление лазером, криодеструкция, электрокоагуляция или кюретаж. При глубоком прорастании и присутствии метастазирования вмешательство может иметь паллиативный характер. При злокачественной природе может сочетаться хирургическая терапия с общей или наружной химиотерапией, фотодинамическим лечением, рентгенорадиотерапией.
При доброкачественной разновидности патологии, полном и своевременном удалении эпителиомы Малерба, прогноз благоприятный. Спиноцеллюлярная и базально-клеточная эпителиома склонны к рецидивам после операции. Для их раннего определения требуется постоянное наблюдение у дерматоонколога. Самая неблагоприятная с точки зрения прогноза – это спиноцеллюляторная форма болезни, особенно при развитии в опухоли метастаз.

Эпителиома Малерба у детей
Чаще всего в раннем возрасте у детей, молодых людей и подростков развивается эпителиома Малерба. Эта разновидность кожных поражений впервые была описана французским доктором А. Малерба вместе с врачом Шенантса в 1880 году в качестве доброкачественной опухоли, состоящей из частично обызвествленных слоев мертвого эпидермиса. Ряд исследователей ассоциирует ее возникновение с развитием рака кожи, однако особенно распространено прямо противоположное мнение о нецелесообразности, поскольку данная опухоль в редких случаях обретает злокачественный характер.
Врач при осмотре пациента в первую очередь сделает пальпацию. После этого больного отправят на дерматоскопию и ультразвуковое обследование. Может понадобиться биопсия анализируемого новообразования. Для этого берется отдельный участок опухоли для анализа, однако, лечить такой тип новообразований можно лишь хирургическим способом. После иссечения материал направляется на гистологические исследование для определения его формы – злокачественной или доброкачественной.
При описываемом заболевании очень трудно поставить правильный диагноз. В соответствии со статистическими сведениями, лишь один из пятидесяти пациентов получил верный диагноз с эпителиомой Малерба. В остальных случаях диагностируются атеромы, фибромы, кисты сальной железы и прочие разновидности опухолей кожи.

Хирургическая терапия новообразований осуществляется двумя способами:
- Традиционный метод, при котором они иссекаются скальпелем и в дальнейшем накладывается косметический шов. Вмешательство заключается в ликвидации опухоли и близлежащих кожных слоев.
- Разрушение новообразования углекислым высокотемпературным лазером. Такая операция длится всего двадцать минут, после нее не остается следов. Операция проводится под местным наркозом. В виде дополнительного лечения пациенту выписывают противоопухолевые средства.

Выводы
Описываемая патология является редким явлением и нуждается в своевременном обращении к специалисту. Причины ее появления не установлены точно до сих пор. В группу риска входят чаще всего дети, родственники которых имели данную болезнь. Лечение основывается на хирургическом устранении и гистологическом анализе опухоли в дальнейшем, для определения ее характера.
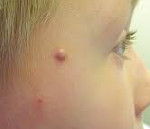
Пиломатриксома – это опухоль сложного строения, которая предположительно развивается из клеток волосяного матрикса. Представляет собой скопление безъядерных клеток плоского эпителия с участками фиброза, кальцификации, оссификации. По характеру роста, как правило, доброкачественная, реже первично злокачественная. Внешне пиломатриксома – это медленно растущий плотный солитарный узел, расположенный под кожей. Новообразование не доставляет пациенту беспокойства, пока не достигнет значительных размеров. Диагноз устанавливается на основании данных осмотра, КТ, МРТ, ультразвукового и гистологического исследования. Лечение хирургическое: узел удаляется под местной анестезией.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы пиломатриксомы
- Осложнения
- Диагностика
- Лечение пиломатриксомы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В медицинской литературе новообразование имеет ряд синонимичных названий: трихолеммома, пиломатрикома, некротизирующаяся или обызвествленная эпителиома Малерба, кальцифицирующийся невус. Впервые заболевание было описано французскими врачами Шенантсом и Малербом в 1880 году как опухоль сальной железы. Большую часть пиломатриксом (60%) диагностируют до 20-летнего возраста, из них около 40% - у детей до 10 лет. Новообразование может появиться у пациентов зрелого и пожилого возраста на фоне имеющейся эпидермальной кисты. Чаще пиломатриксома обнаруживается у женщин. Злокачественное перерождение новообразования характерно для пациентов мужского пола.

Причины
Эпителиома Малерба, по статистике, встречается достаточно редко. Доподлинно установить причины ее возникновения сложно. Исследователи сходятся во мнении, что в основе развития заболевания лежит нарушение естественного процесса деления и гибели клеток. К числу основных причин перехода тканей к неопластическому росту относятся:
- Влияние профессиональных вредностей. В генезе кальцифицирующегося невуса доказана роль ряда повреждающих факторов: ультрафиолетового и рентгеновского излучения, токсических химических веществ. Как правило, вредные факторы связаны с профессиональной деятельностью человека, так как имеет значение длительность и интенсивность воздействия.
- Хронические воспалительные процессы в коже. Пиломатрикома чаще развивается у пациентов с лучевым, хроническим солнечным дерматитом, экземой. Возможно образование пиломатрикомы на месте длительно существующих эпидермальных кист.
- Травма. Описаны случаи появления пиломатриком на месте послеоперационных рубцов, ссадин, ожогов. Активизация обменных процессов при повреждении становится толчком для начала развития опухоли. Имеет значение также хроническая травматизация кожи, особенно в тех случаях, когда она приводит к формированию травматического дерматита.
В литературе встречаются указания на семейные случаи развития пиломатриксом, а также на опухоли, ассоциированные с хромосомными болезнями. Предрасположенность может реализоваться в любом возрасте, но чаще заболевание проявляется до совершеннолетия. Вероятность развития кальцифицирующегося невуса выше при наличии у пациента синдрома Тернера, Гарднера, Рубинштейна-Тайби, миотонической дистрофии или трисомии 9.
Патогенез
Установлена связь развития пиломатриксомы с высоким уровнем свободного бета-катенина ‒ вещества, которое стимулирует клеточное деление, препятствует гибели клеток. Повышение уровня бета-катенина может быть обусловлено генетическими дефектами, при которых нарушается процесс деградации этого белка, происходит его активное накопление в цитоплазме и ядре клеток. В результате повышается вероятность неопластического роста.
Развитие новообразования обусловлено пролиферацией клеток незрелого волосяного матрикса, которые имеют тенденцию к кератинизации. Теория, согласно которой пиломатриксома является следствием трансформации сальной железы или ее эмбрионального зачатка, в настоящее время считается несостоятельной. Активное деление клеток приводит к постепенному росту узла. Снаружи узла располагается рыхлая капсула. В его толще формируются мелкие участки ороговения. Вокруг этих эпителиальных масс располагаются грануляции, очаги фиброза, кальцификации, иногда происходит образование костных балок. Рядом с участками ороговения возникают очаги некроза.
Классификация
Пиломатриксома представляет собой редкую разновидность базальноклеточной эпителиомы. Исходя из скорости и характера роста, способности к метастазированию, выделяют доброкачественные и первично злокачественные кожные образования. Они отличаются по клиническим проявлениям и по прогнозу для пациента в отношении жизни и выздоровления:
- Доброкачественная пиломатрикома. Встречается преимущественно в молодом возрасте. Представляет собой узел диаметром до 4 см, который медленно увеличивается в размерах. Опухоль имеет четкие границы и по мере роста раздвигает окружающие ткани. Раковое перерождение возможно, однако происходит достаточно редко.
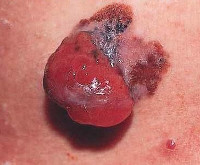
- Злокачественная пиломатрикома. Большинство случаев первично-злокачественной эпителиомы Малерба диагностируется у больных мужского пола пожилого и среднего возраста. Отличается от доброкачественной пиломатриксомы быстрым инвазивным ростом, значительными размерами (до 20 см), более мягкой консистенцией за счет того, что патологически измененные ткани не успевают пропитываться солями кальция. Метастазирует преимущественно в легкие и кости.
Симптомы пиломатриксомы
Доброкачественная трихолеммома локализуется на лице, голове, шее, плечах, реже верхних конечностях. Как правило, представлена единичным новообразованием. Случаи одновременного появления двух или трех эпителиом Малерба крайне редки. Случаи множественных пиломатриком в литературе не описаны. В начальной стадии пиломатриксома располагается в глубоких слоях кожи, незаметна для окружающих и самого пациента. Выявить новообразование можно при достижении им размеров 5 мм и более.
В течение длительного времени кожное образование медленно растет и не доставляет больному неприятных ощущений. Узел овальной или шаровидной формы, с четкими границами, не спаян с окружающими тканями, легко смешается при надавливании. По плотности узел напоминает камешек или фрагмент кости. Неприятных ощущений при касании и надавливании нет. Кожа над образованием небольшого размера не изменена, может быть гиперемирована.
Клиническая картина меняется, когда диаметр новообразования достигает 3 см и более. Подвижное плотное образование начинает заметно возвышаться над поверхностью кожи. На лице часто наблюдается покраснение кожных покровов, шелушение, образование корочки над опухолевым узлом. Возможна постепенная атрофия и истончение кожи. Сдавление нервных окончаний плотным образованием вызывает чувство онемения, болезненность, зуд, жжение, покалывание.
Первично-злокачественная пиломатрикома располагается на волосистой части головы, шее, в околоушной и позадиушной области. Реже встречаются образования на груди, тыле кистей, нижних конечностях. Опухолевый узел покрыт истонченной атрофированной кожей, консистенция - от мягкой до плотной в зависимости от степени кальцификации тканей. Быстрый рост образования приводит к недостаточности кровообращения внутри узла, формированию участков некроза, кист, изъязвлению кожи над опухолью.
Осложнения
Частыми осложнениями кальцифицирующейся эпителиомы являются воспаление и изъязвление. Считается, что эти изменения свидетельствуют о раковом перерождении изначально доброкачественного новообразования. Формирование язвы на месте пиломатриксомы также возможно, если образование достигло значительных размеров. Истончение и атрофия кожи кожа приводит к образованию свища. При этом опухоль не исчезает, так как кальцифицированные массы через свищ не выходят.
В результате неполного удаления измененных тканей во время хирургического лечения возможна злокачественная трансформация пиломатриксомы по базальноклеточному типу, начало инвазивного роста, формирование метастазов. Злокачественная пиломатриксома активно метастазирует, что является основной причиной смерти больных. Повреждение оболочки может стать причиной рецидива пиломатрикомы в послеоперационном периоде.
Диагностика
По статистике, правильный диагноз в случае типичной эпителиомы Малерба ставится в 1 из 50 наблюдений. Это образование по внешнему виду и гистологическому строению имеет много общего с базалиомой, эпидермальной кистой, фибромой, цилиндромой кожи, атеромой. Дифференциальная диагностика пиломатриксомы в клинической дерматологии строится на оценке данных комплексного обследования пациента:
- Общий осмотр. Поставить диагноз помогают данные визуального осмотра и пальпации. Имеет значение медленный рост образования, его подвижность и плотность. Изучение состояния кожных покровов над узлом во время дерматоскопии необходимо для дифференциальной диагностики пиломатриксомы с базальноклеточной и спиноцеллюлярной эпителиомами.
- Рентгенологическое исследование. Проводится компьютерная томография области расположения опухолевого узла, МРТ или рутинное рентгеновское исследование. Расположение опухоли на груди у женщины является показанием для маммографии. По данным рентгеновских снимков можно судить о размере и характере роста образования, наличии метастазов. Важный диагностический признак: кольцевидная тень капсулы по периферии образования.
- Ультразвуковое исследование.УЗИ мягких тканей наравне с рентгенологическим исследованием позволяет выявить очаги кальциноза и оссификации. Преимущество метода – возможность исследовать область расположения регионарных лимфоузлов для своевременного выявления метастазов. Это позволяет различить доброкачественное и злокачественное новообразование, обнаружить инвазивный рост опухоли.
- Микроскопическое исследование ткани опухоли. При проведении гистологического исследования выявляются очаги фиброза и кальцификации тканей, по периферии которых расположены гигантские клетки. На злокачественный характер опухоли указывает большое количество митозов (более 30), прорастание опухолевыми клетками подкожной жировой клетчатки, сосудистая и лимфатическая инвазия.
Лечение пиломатриксомы
Удалением образования занимаются хирурги общей практики и челюстно-лицевые хирурги. Основная цель лечения – устранить новообразование таким образом, чтобы не допустить рецидива и других осложнений, а при расположении опухоли на лице и шее, избежать формирования заметного косметического дефекта. На практике применяются следующие методы:
- Хирургическое иссечение. Удаление узла проводится в амбулаторных условиях классическим способом или с применением лазерного скальпеля. В обязательном порядке вместе с опухолью удаляются окружающие ее ткани на тот случай, если новообразование обладает инвазивным ростом. Сама опухоль доставляется на исследование в лабораторию. Сразу после операции пациент может отправиться домой.
- Кюретаж. Метод выскабливания измененных тканей и некротических масс позволяет быстро удалить опухоль при наличии свища или изъязвления. Однако вероятность рецидива и прочих осложнений при нем максимально высокая по сравнению с другими методами. Причина этого ‒ в повреждении и неполном удалении капсулы пиломатриксомы.
- Криодеструкция и электрокоагуляция. Использование данных методов возможно только в случаях, когда диаметр узла не превышает 5-7 мм. Процедура проводится под местным обезболиванием. Наложения швов не требуется. На месте образования может остаться атрофический рубчик. Преимущество электрокоагуляции в том, что во время процедуры можно получить ткань узла на гистологическое исследование.
Прогноз и профилактика
Доброкачественная пиломатриксома небольшого размера представляет собой косметический дефект, который может существовать в течение десятилетий в относительно неизменном виде. Метастазирование злокачественного кожного образования быстро приводит к смерти. При этом диагностические критерии начала распространения метастазов для эпителиомы Малерба не разработаны.
Своевременное выявление и удаление узла позволяет избежать осложнений. После хирургического вмешательства на месте удаленной доброкачественной опухоли рецидивы наблюдается крайне редко. Не исключено появление пиломатриксом другой локализации. Профилактика возникновения опухолей заключается в своевременном лечении заболеваний кожи, устранении вредных факторов.
Читайте также:

