Меланома хориоидеи лечение брахитерапией



- На заглавную
- О журнале
Поиск
12-летний опыт использования органосохраняющего лечения меланомы хориоидеи на основе брахитерапии с Ru-106+Rh-106 и лазерной транспупиллярной термотерапии
Изучен 12-летний опыт использования органосохраняющего лечения меланомы хориоидеи на основе брахитерапии с Ru-106+Rh-106 и лазерной транспупиллярной термотерапии. В исследование было включено 79 пациентов (79 глаз) с меланомой хориоидеи толщиной от 2,5 до10,8 мм(в ср. 6,4±2 мм). Срок наблюдения составил 6-132 месяца (медиана53,2 мм). ТТТ была проведена в течение 24-48 часов после подшивания офтальмоаппликатора. Полная или частичная регрессия опухоли была отмечена у 78 пациентов (98,7%), в среднем с 6.4±2 до 2.5±1.9 mm. В одном случае отмечен рецидив. В одном случае выполнена энуклеация по поводу вторичной глаукомы. Диссеминация МХ с развитием метастазов в печень имела место в пяти наблюдениях. Проведенный по Каплану — Майеру анализ показал, что 5-летний уровень сохранения глаза как органа после БТ+ТТТ составил 98,7%, уровень безрецидивной 5-летней выживаемости — 88,25%, общая 5-летняя эффективность — 87,2%. Таким образом, комбинированное лечение МХ, включающее БТ и одновременную ТТТ, показало высокий уровень локальной эффективности и безрецидивной выживаемости.
The 12-years results of combined treatment of choroidal melanoma with Ru-106-brachytherapy (BT) and transpupillary thermotherapy (TTT) were studied. 79 patients (79 eyes) with choroidal melanoma with thickness from 2.5 to10.8 mm(mean 6.4+2 mm) were enrolled into the study. Follow-up was 6-132 months, median 53,2 months. TTT was carried out 24-48 hours after plaque suturing. Complete or partial regression was achieved in 78 patients (98,7%) from 6.4+2 mmtill 2.5+1.9 mm. There was one recurrence. In 1 patient enucleation was performed due to secondary glaucoma. Metastases were observed in 5 patients. Kaplan-Meier analysis showed 98,7% 5-year eye preservation rate, specific survival rate — 88,25%, total efficacy (patients without recurrences and metastaes) — 87,2%. Thus combined treatment of choroidal melanoma with BT + TTT showed high local outcomes and specific survival.
Среди методов лечения меланомы хориоидеи (МХ) наибольшее практическое значение и наибольшую эффективность (до 69,9-96%) имеет брахитерапия (БТ), в частности с Ru-106+Rh-106 [1, 2]. Вместе с тем показания к использованию БТ с с Ru-106+Rh-106 для облучения МХ ограничены высотой опухоли 5,5-6 мм, и лишь в отдельных случаях предпринимаются попытки облучения опухолей большей толщины. При этом местная и общая эффективность снижаются. В связи с этим понятны попытки офтальмоонкологов поиска методов, повышающих эффективность БТ. Одним из таких методов является лазерная транспупиллярная термотерапия (ТТТ), поскольку она способна создавать эффект радиосенсибилизации.
С 1999 года нами ведется разработка и изучение эффективности органсохраняющего метода комбинированного использования БТ и ТТТ (брахитермотерапии) в лечении МХ 24.
Цель. Представить результаты 12-летнего использования органосохраняющего лечения МХ на основе БТ с Ru-106+Rh-106 и ТТТ.
Результаты и обсуждение. Отечно — воспалительные лучевые изменения глаза принципиально не отличались от соответствующих проявлений при течении раннего (до 1-1,5 месяца после комбинированного лечения) и позднего (до 1,5-2 лет после лечения) послеоперационных периодов после проведения самостоятельной БТ без комбинирования ТТТ, а степень их выраженности была связана с поглощенной дозой облучения.
Процесс регрессии МХ протекал постепенно. Резорбция МХ (до полной или частичной) с уменьшением ее проминенции и площади в основном прекращалась к концу первого — второму году наблюдения в течение 12-18 месяцев. Темпы резорбции были наиболее высокими в первые 3-6 месяцев, постепенно замедлялись и практически полностью прекращаясь и стабилизируясь на данном уровне в более отдаленные сроки.
Положительный непосредственный местный результат БТ+ТТТ в виде полной или частичной регрессии опухоли получен у 78 из 79 больных в среднем с 6,4±2 до 2,5±1,9 мм. При этом полная регрессия опухоли достигнута у 38 (48%) пациентов, частичная (>50%) регрессия — у 15 (19%), частичная (
![]()
Меланома хориоидеи — это пигментная опухоль злокачественного характера собственной сосудистой оболочки глаза (хориоидеи). Данная опухоль является одной из самых частых внутриглазных новообразований. Меланома хориоидеи является основной причиной смертности и инвалидизации онкобольных с поражением органа зрения. Заболевание может протекать практически бессимптомно, но при этом имеет высокую склонность к метастазированию, поэтому проблема ее выявления на начальных стадиях является крайне актуальной.
- Этиологические факторы
- Клиническая картина
- Стадии развития меланомы хориоидеи
- Виды меланомы глаза
- Диагностика
- Способы лечения меланомы хориоидеи
- Профилактика и диспансерное наблюдение
- Прогноз для жизни при меланоме хориоидеи
Этиологические факторы
Большинство случаев меланомы хориоидеи являются спорадическими, то есть обусловлены теми или иными мутациями клетки-предшественницы меланоцитарного звена, которая может дать начало патологическому опухолевому клону. Кроме того, есть предположение о наследственной причине данного заболевания. Воздействие такого типичного провоцирующего фактора для меланомы кожи, как повышенная инсоляция, для этой опухоли также не исключается.
В группе риска находятся пожилые люди (средний возраст манифестации опухоли — 60 лет). Немного чаще болеют мужчины. Склонны к появлению меланомы хориоидеи обладатели светлой кожи и волос, невусов и веснушек.
Клиническая картина
Жалобы пациентов зависят от размера и локализации меланомы хориоидеи, а также от наличия сопутствующих осложнений, к которым относятся: отслойка сетчатки вторичного характера, появление дегенеративных процессов в сетчатке, помутнение хрусталика.
На первичном приеме у офтальмолога обычно определяется снижение остроты зрения, появление перед глазом слепых участков (скотом), гемианопсий (выпадения половин поля зрения). В случае позднего обращения, больные жалуются на боль в глазу (вторичная глаукома), расширение сети сосудов. Также на склере может определяться пигментное пятно (экстраокулярный рост новообразования).
Стадии развития меланомы хориоидеи
Согласно международной классификации различают 4 стадии развития данной опухоли. Критерии распространенности опухолевого процесса:
- Т1 — размер меланомы 10 мм и менее, толщина — 2,5 мм и менее.
- Т2 — размер новообразования 10–16 мм, наибольшая толщина составляет 2,5–10 мм.
- Т3 — размером 16 мм и/или толщина более 10 мм без распространения за пределы глазного яблока.
- Т4 — наибольший размер опухоли 16 мм и/или толщина более 10 мм с распространением за пределы глазного яблока.
Также выделены 4 клинические стадии меланомы хориоидеи. Для каждой из них характерны определенные симптомы заболевания:
Симптомы второй и третьей стадии меланомы хориоидеи ярко выражены при расположении опухоли в центральной или парацентральной части глазного дна. Для периферической локализации новообразования характерно длительное отсутствие субъективных ощущений. В этом случае меланома выявляется либо случайно, либо на стадии распада опухоли и ее вторичных проявлений.
![]()
Виды меланомы глаза
Разработана классификация меланомы хориоидеи по морфологическому признаку. В зависимости от клеточной структуры, выделяют следующие типы данной опухоли:
- Веретеноклеточный.
- Эпителиоидный.
- Смешанный (микстмеланома).
- Фасцикулярный.
- Некротический.
Данная классификация имеет определенные недостатки, так как некротическая меланома хориоидеи определяется клинически, а вот определить ее клеточную принадлежность из-за обширного некроза невозможно. Веретенообразный и фасцикулярный тип имеют сходный прогноз. В связи с этим, в настоящее время морфологически принято выделять только 2 типа: веретеноклеточный и эпителиоидный. Смешанная форма занимает промежуточное положение. Ее прогноз зависит от преобладания тех или иных клеток. Наименее благоприятной прогностически считается эпителиоидноклеточная меланома хориоидеи.
Диагностика
Учитывая клинические особенности меланомы хориоидеи, ее диагностика, особенно на начальных этапах, представляет определенные трудности. Помимо анализа жалоб больного и клинико-анамнестических данных, учитываются результаты следующих инструментальных исследований:
- Биомикроскопии.
- Офтальмоскопии.
- Ультразвукового исследования глаза.
- Диафаноскопии и др.
Меланома хориоидеи является новообразованием с высоким риском появления метастазов. Поэтому при обследовании пациента необходимо использовать также методы диагностики метастатических очагов: УЗИ органов брюшной полости и лимфатических узлов, рентгенографию легких, КТ, МРТ.
Способы лечения меланомы хориоидеи
Выделяют органосохраняющие методы лечения данной опухоли и хирургический метод без сохранения глаза. В случаях, когда не удается сохранить глаз, производят энуклеацию — изолированное удаление глазного яблока или экзентерацию — иссечение вместе с глазным яблоком всего содержимого орбитальной полости.
Показания к энуклеации:
- Опухоль значительного размера.
- Распространение меланомы на диск зрительного нерва.
- Полное отсутствие зрительной функции.
- Экстрабульбарный рост опухоли.
- Вторичная глаукома.
После удаления глазного яблока, проводится имплантация внутреннего протеза и последующее наружное протезирование. Эти меры позволяют не только достичь хорошего косметического результата, но и препятствуют деформации лица.
![]()
К органосохраняющим методам лечения меланомы хориоидеи относятся:
Лучевая терапия. В зависимости от способа подведения излучения, лучевую терапию при данном заболевании проводят контактным или дистанционным способом. Контактное облучение, или брахитерапия, представляет собой имплантацию радиоактивных элементов вблизи очага меланомы.
Показания к проведению брахитерапии:
- Отсутствие признаков распада.
- Диаметр новообразования до 15 мм.
- Отстояние от диска зрительного нерва не менее 2 диаметров самого диска.
Брахитерапия является самым эффективным методом органосохраняющего лечения при меланоме хориоидеи. Его применение способно снизить вероятность образования метастазов опухоли.
- Лазерная коагуляция в сочетании с термотерапией. Транспупиллярная термотерапия — это вид лазерного лечения меланомы с применением глубокой локальной гипертермии. Метод основан на возможности глубокого прохождения инфракрасного излучения сквозь хориоретинальную ткань. Транспапиллярная термотерапия является эффективным самостоятельным видом лечения небольших меланом хориоидеи (до 4 мм в диаметре).
- Криодеструкция. Данный способ основан на экстремальном охлаждении мелких очагов меланомы до −78 °C.
- она может возникать как первичная опухоль, если на поверхности хориоидеи имелся невус;
- чаще всего появлению такого вида меланомы подвержены белокожие люди со светлым (например, голубым) цветом глаз;
- наследственная предрасположенность (мутации или аномалии в определенных генах).
- криодеструкцию. Она проводится путем воздействия на опухоль при помощи критически низких температур. На данный момент ее проводят лишь как дополнительную процедуру;
- лучевую терапию, а именно брахитерапию, при которой в пораженный орган тонкой иглой вводят капсулы с радиоактивным йодом. Ее несомненным плюсом является хорошая переносимость пациентами в пожилом возрасте, а также теми, у кого имеются сопутствующие заболевания. Также достоинством данной методики считается местное дозированное воздействие, при котором излучением не затрагиваются окружающие ткани и органы;
- гипертермию – она проводится не слишком часто из-за высокой технической сложности, а также не слишком однозначных механизмов воздействия на меланому хориоидеи. При использовании данного метода тело пациента (или определенная его часть) нагревается, из-за чего происходит разрушение дефектных клеток;
- лазеркоагуляцию. Этот способ считается одним из самых удобных, поскольку во время операции врач может визуально контролировать ее и длительность воздействия, по сути не происходит физического вмешательства, а сама процедура проходит амбулаторно. Однако она невозможна, если меланома проникла глубоко в ткани: величина проникновения лазера составляет до полутора милимметров.
В составе системного лечения, актуально проведение иммунной терапии. Также при оказании помощи больным с меланомой хориоидеи в поздних стадиях учитываются особенности ее метастазирования. Для данной опухоли характерно изолированное поражение печени метастазами. В таких случаях с успехом применяется химиоэмболизация данного органа.
Такой распространенный метод лечения меланомы кожи, как таргетная терапия, при меланоме хориоидеи не применяется, так как при данном виде опухоли отсутствуют специфичные BRAF-мутации.
Профилактика и диспансерное наблюдение
Рекомендовано пожизненное наблюдение за больными, которые получали лечение меланомы хориоидеи. После проведения лучевой терапии и удаления новообразования, офтальмолог должен осматривать пациентов каждые полгода в течение 2 лет, а далее — 1 раз в год. С целью раннего выявления метастазов назначают УЗИ органов брюшной полости и рентгенографию легких 1-2 раза в год.
Прогноз для жизни при меланоме хориоидеи
Продолжительность жизни при данном виде рака зависит от локализации и размера опухоли, возраста пациента, морфологии новообразования, проведенного лечения и других особенностей. Пятилетняя выживаемость на начальных стадиях меланомы хориодиеи после применения органосохраняющих радикальных методов составляет 93%, десятилетняя — 89%. На поздних стадиях, при выявлении метастазов печени медиана выживаемости составляет лишь 4-6 месяцев. Для пациентов с метастатическим поражением других органов годичная выживаемость составляет 76%.
Брахитерапия (БТ) на современном этапе является основным органосохранным методом лечения меланом хориоидеи (МХ). Накопленный к настоящему времени достаточно большой клинический опыт способствовал расширению показаний к БТ в лечении МХ. Увеличиваются размеры пролеченных новообразований, а соответственно, растут и дозы облучения взятых на лечение опухолей. Но, как любой метод лечения (медикаментозный, хирургический или лучевой), лучевая терапия несет в себе негативные моменты, связанные в первую очередь с возможными осложнениями и, как следствие, ведет к ухудшению качества жизни пролеченных больных. Пациенты в течение нескольких лет после окончания лучевой терапии наблюдаются у офтальмоонкологов, проводят лечение осложнений. В своих работах мы выделяем восемь основных постлучевых осложнений: вторичная глаукома, гемофтальм, осложненная катаракта, макулопатия и нейропатия, склеромаляция, симпатическая офтальмия и субатрофия глазного яблока (табл. 1).

Следует отметить, что не каждое развивающееся в облученном глазу осложнение диктует врачу выполнять энуклеации. Развившаяся лучевая катаракта и ретинопатия ведут к снижению зрительных функций в облученных глазах, но не являются причинами энуклеаций.
Цель работы — определить частоту энуклеаций после БТ увеальных меланом, выявить их причины и сроки.
Пролечено 197 пациентов с увеальной меланомой методом БТ в Офтальмологической клинической больнице (ОКБ) г. Москвы и других медицинских центрах Москвы с 1976 по 2015 год. Во всех случаях использовали родий-рутеневые офтальмоаппликаторы (ОА). Все больные после лечения наблюдались в онкологическом кабинете ОКБ. Сроки наблюдения составили от 6 до 468 месяцев (в среднем — 9 лет). Средний возраст больных —55,8 года. Пациентов с большими МХ было 99 человек, со средними — 69, с малыми — 29. Средняя доза облучения на вершину составила 138 Гр, на склеру — 886 Гр.
После БТ увеальных меланом в отдаленные сроки (более 9 лет) одно лучевое осложнение имели 39,5% больных, два — 22,5%, три и более — 13%. Отсутствие осложнений наблюдалось у 25% пациентов (табл. 2).
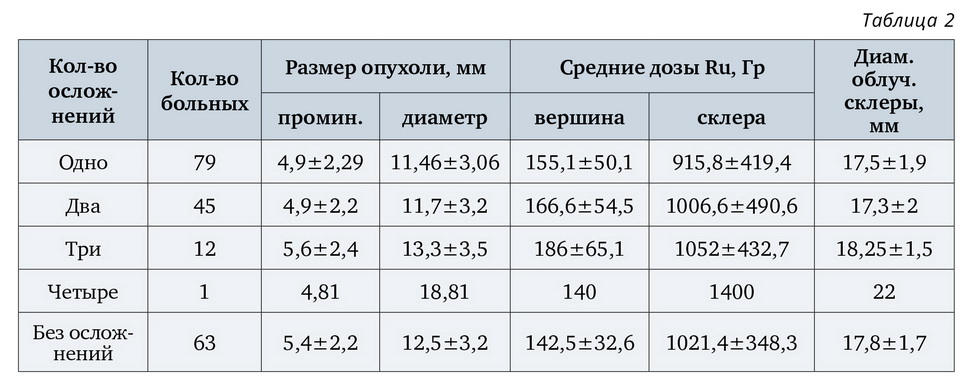
Из представленной таблицы видно, что три осложнения и более выявлены у пациентов с большими опухолями (в среднем — 5,6 мм), средняя доза облучения на вершину МХ составила 186 Гр, на склеру — 1052 Гр, диаметр облученной склеры в среднем достигал 18,25 мм (использовались только большие ОА).
Одно и два осложнения имели пациенты в глазах со средней проминенцией опухоли до 4,9 мм, доза облучения на вершину опухоли составила 155 и 166 Гр, суммарная доза — 915 и 1006 Гр, диаметр облученной склеры — 17,5 и 17,3 мм соответственно. Эти показатели ниже, чем в группе больных с большими опухолями. Выявлено, что исходные размеры опухоли (проминенция и диаметр) не являются основной причиной в развитии осложнений, а ведущую роль играют дозы (апикальная и на склеру) и диаметр облученной склеры. Наличие дополнительного лечения и повторная БТ также увеличивают риск развития постлучевых осложнений.
Энуклеации выполнены 38 больным (19,3%), в средние сроки 45,7 месяцев. Пациентов разделили на три группы по причинам энуклеации:
1) постлучевые осложнения — 11 пациентов;
2) продолженный рост опухоли и осложнения — 17 человек;
3) продолженный рост МХ — 10 больных.
Все опухоли до облучения были отнесены к группам Т2 или Т3. Из группы Т3 выполнено 30 энуклеаций, из Т2 — 8. Средняя проминенция МХ составляла 7,9 мм, средний диаметр — 13,8 мм, доза облучения на вершину опухоли — 146,8 Гр, суммарная — 1226 Гр, диаметр облученной склеры — 18,3 мм (во всех случаях были применены 17 и 19 мм ОА, у двух пациентов проводили перемещение ОА, т.к. исходный диаметр опухоли, более 18 мм, не позволял облучить ее одномоментно). И в то же время высокая доза на склеру (1226 Гр) и максимально большой диаметр облученной склеры (18,3 мм) ведут, как уже отмечалось выше, к высокому проценту лучевых осложнений.
Средние сроки энуклеации составили 45,7 месяцев после окончания лучевого лечения. Сроки выполнения энуклеации в 1 и 2 группе практически одинаковые — 57,3 и 57,2 месяцев соответственно.
В 3-й группе больных с продолженным ростом сроки энуклеаций более ранние — 32 месяца. Лучевая реакция в облученном глазу продолжается около 2-х лет, и после ее стихания начинается продолженный рост недооблученной опухоли и, как следствие, энуклеация, в среднем через 6-8 месяцев.
Причинами энуклеации в группе Т2 явились: продолженный рост опухоли — 3 человека и постлучевые осложнения с продолженным ростом — 5 человек. В этой группе глаза по поводу лучевых осложнений не удалялись. Семи пациентам БТ была выполнена дважды.
У одного больного имел место продолженный рост опухоли по зрительному нерву с формированием эписклерального узла.
После БТ увеальных меланом энуклеация выполнена 19,3% пациентам в сроки 45,7 мес. Причинами энуклеации явился продолженный рост опухоли, постлучевые осложнения (неоваскулярная глаукома, рецидивирующий гемо-фтальм, некроз склеры, субатрофия глаза и угроза симпатической офтальмии) и сочетание этих двух причин.
Хориоидеей глаза называется задний отдел его сосудистой оболочки, расположенный под склерой. Он подвержен различным заболеваниям, в том числе появлению в нем меланом. Меланомой хориоидеи глаза называется наиболее часто встречающаяся первичная опухоль, развивающаяся в большинстве случаев случайно, без каких-либо очевидных причин.
Расскажем подробнее о том, что такое меланома хориоидеи, ее симптомах и причинах возникновения, каким образом происходит лечение, а также каков прогноз жизни после операции или других процедур удалению опухоли.
Причины возникновения меланомы хориоидеи глаза
Трудно определить причины, которые ведут к появлению опухоли сосудистой оболочки глаза. Есть несколько факторов, которые могут привести к развитию меланомы:
В отличие от многих других видов меланом, в данном случае негативное влияние ультрафиолетовых лучей не доказано.
Клинические проявления и диагностика
На начальном этапе диагностика почти невозможна, особенно если меланома хориоидеи находится за пределами места наибольшей остроты в сетчатке, так называемого желтого пятна. В основном же больные жалуются на:
Если имеются основания полагать, что имеется какое-либо злокачественное новообразование, необходимо срочно обратиться к офтальмологу за консультацией. Врач собирает анамнез пациента, определяет состояние его глаз, назначает все необходимые лабораторные или инструментальные исследования для уточнения диагноза. Прежде всего, необходимо сделать общий и биохимический анализ крови, а также мочи.
Методом офтальмоскопии определяют, есть ли какие-то патологические образования на поверхности сосудистой оболочки, уточняется их величина, характер и форма. При меланоме хориоидеи глаза также используют радиоизотопное исследование, УЗИ и диафаноскопию, когда новообразования просматривают при помощи узкого пучка света. Сама процедура проходит в очень затемненной комнате. Кроме того, важно вовремя провести диагностику при помощи компьютерной томографии или МРТ.
Какое оборудование используется при проведении брахитерапии?
При постоянной брахитерапии радиоактивный материал, заключенный внутрь небольших зерен или микрокапсул, помещается внутрь опухоли или рядом с ней. При временной брахитерапии радиоизотоп находится внутри специальных устройств доставки (временных имплантатов, катетера, игл или аппликатора), которые размещаются в области опухоли на некоторое время.
В зависимости от типа брахитерапии врач может использовать различные радиоактивные материалы, к которым относится йод, палладий, цезий или иридий.
Источник излучения, то есть радиоактивное вещество, заключен (инкапсулирован) в металлическую капсулу из нерадиоактивного материала.
Источник излучения вводится в организм пациента только после точного размещения устройств доставки, которое подтверждается инструментальным обследованием. При этом радиоактивный материал помещается внутрь устройств доставки и извлекается из них вручную врачом либо с помощью компьютеризированных установок с удаленным доступом.
Для облегчения размещения радиоактивного вещества внутри опухоли используется рентгеновский или ультразвуковой контроль, КТ или МРТ. На этапе планирования лечения с помощью компьютерных программ производится расчет эффективной дозы и времени, необходимого для ее попадания в опухоль, а также координат положения источника излучения в теле пациента.
Стадии развития и классификация видов
Меланома хориоидеи глаза имеет узловую форму роста. На начальном этапе она имеет вид округлого очага сероватого оттенка или желто-коричневого цвета. На поверхности могут виднеться вкрапления оранжевого пигмента. Первый этап также характеризуется плотным прилеганием сетчатки к опухоли при полном отсутствии каких-либо складок. Границы меланомы отчетливо определяются. С течением времени может начаться постепенная отслойка сетчатки, которая маскирует опухоль. Если меланома растет, то в ней начинают образовываться сосуды, а цвет становится более интенсивным. На поверхности появляются множественные кровоизлияния, что может свидетельствовать о ее быстром увеличении.
Вторая стадия более продолжительна, чем первая. На ней появляются болезненные ощущения, повышается внутриглазное давление. Если боль внезапно исчезает, а давление снова приходит в норму, чаще всего это обозначает выход опухоли за пределы глазного яблока. Этим характеризуется переход к третьему этапу развития заболевания. На четвертой, или заключительной, стадии происходит выпячивание глазного яблока со смещением, а также нарушается его подвижность. Кроме того, возникают метастазы в отдаленных органах (печень, легкие, костная система).
Увеличение меланомы хориоидеи может сопровождаться отслаиванием сетчатки, склеритом, эндофтальмитом, помутнением хрусталика и многими другими осложнениями.
Специалисты различают два основных вида опухоли: узловой и плоскостной. Первый встречается чаще: он подразумевает появление злокачественных новообразований круглой формы (или в виде гриба) во внешних слоях хориоидеи. Цвет может быть черным или коричневым, порой немного розоватым, если мало пигмента.
Плоскостная меланома напоминает по форме чашку и обычно выходит за пределы глазного яблока. Сосудистая оболочка утолщается, иногда даже может происходить врастание опухоли в зрительный нерв. При этом заболевание развивается достаточно медленно, оно долго не затрагивает непосредственно зрение. Первые жалобы обычно связаны с отеком сетчатки.
Методика облучения
Система формирования дозных распределений представляет собой набор соответствующих коллиматоров, тормозителей, гребенчатых фильтров и компенсаторов кривизны. Такая система формирования позволяет создавать дозные распределения, в которых снижение дозы от 80 до 50 % изодозы происходит на 1-2 мм в поперечных сечениях и по глубине. Энергия протонов 70-100 МэВ.
Точность совмещения дозного поля с опухолью не превышает 1 мм, что определяет допустимые смещения глаза в процессе облучения. Контроль за положением глаза при облучении осуществляют с помощью телевизионной системы с реперным покрытием.
Способы лечения и профилактика
Каких-либо специальных профилактических мер при меланоме глаза не предусмотрено. Все пациенты, у которых было выявлено это заболевание, должны стоять на диспансерном учете у офтальмолога.
На протяжении долгого времени единственным методом лечения меланомы хориоидеи являлось удаление глазного яблока хирургом при сохранении мышц, его окружающих. Этот способ научно называется энуклеацией. Он до сих пор применяется, если увеальная опухоль имеет большой размер. Однако с конца прошлого века начинают использовать и другие методы, которые позволяют сохранить и сам глаз, и зрительные функции пациента. Среди них можно выделить:
Разумеется, подобные варианты возможны лишь в тех случаях, когда сама опухоль имеет небольшие размеры и еще не распространила метастазы в другие органы и ткани. В таких случаях пользуются другими методами лечения меланомы.
Если говорить о метастазировании, то оно происходит через кровь: обычно от этого страдают печень и легкие. Однако применение химиотерапии не считается оправданным, поскольку обычно не приносит положительных результатов.
Планирование облучения
Планирование облучения осуществляют врач и дозиметрист. Успех лечения в значительной степени определяется правильностью планирования облучения и точностью реализации выбранной программы.
Планирование облучения опухолей глаза производят индивидуально.
• определение локализации, размеров и формы опухоли и соответствующей мишени. Мишень представляет собой объем, включающий опухоль и 1,5-2 мм окружающих тканей, учитывающий зону субклинического распространения опухоли, методические погрешности центрирования и непроизвольные микродвижения глаза;• выбор соответствующего коллиматора, при котором мишень была бы охвачена 80 % изодозой;
• выбор соответствующего компенсатора кривизны, формирующего задний фронт дозного поля в соответствии с формой опухоли и глаза;• нанесение дозного поля на топографо-анатомическую карту, т.е. получение дозной топографо-анатомической карты;• выбор дозы и режимов фракционирования.
Прогноз на дальнейшую жизнь
Многих пациентов интересует, прогноз жизни с меланомой хориоидеи. Это напрямую зависит от размеров и расположения опухоли. По статистике, например, хорошее зрение после брахитерапии сохраняется у трети больных, если не была задета центральная часть сетчатки.
Общая пятилетняя выживаемость пациентов составляет 90%, десятилетняя – 85%, 14-летняя – около 79%. Однако если опухоль прорастает за пределы глаза, прогноз не может быть благоприятным. В ситуациях, когда сам глаз сохранен, все зависит от расположения меланомы, а также ее размеров. Предметное зрение остается у половины пациентов, прошедших лечение.
После прохождения лечения больные должны наблюдаться у врача-специалиста постоянно: сначала – раз в 3 месяца, затем – дважды в год. Один раз в 12 месяцев обязательно проводится рентгенография легких и УЗИ печени и иных органов брюшной полости, чтобы контролировать возможное распространение метастазов. Также следует соблюдать рекомендации лечащего врача: обычно должно быть ограничено пребывание на солнце, а также работа в высоких температурных условиях.
Меланома хориоидеи глаз – серьезное заболевание, которое метастазирует гематогенным способом. Проявляется оно не сразу, лишь спустя некоторое время человек чувствует боль в глазах, у него снижается острота зрения, искажается восприятие предметов. При появлении схожих симптомов необходимо незамедлительно обратиться к офтальмологу, чтобы тот провел всю нужную диагностику, назначил анализы и процедуры, а затем определился с планом лечения. Среди методов борьбы с меланомой хориоидеи выделяют лучевую терапию и, если болезнь запустить, проводят энуклеацию. Важно вовремя начать лечение, поскольку на ранних этапах опухоль можно победить: статистические показатели прогноза жизни и выживаемости достаточно высоки.
Осложнения
• дерматит (сухой и влажный) возникает через 2-3 нед после облучения;• заращение слезоотводящих путей возникает при локализации опухоли в области внутреннего угла глазной щели, когда неизбежно облучается слезная точка и слезные канальцы;• кератит может развиться, когда в зону облучения попадает часть роговицы. Проявляется в виде точечных субэпителиальных и стромальных инфильтратов. Течение торпидное;
• при облучении увеальных меланом возможно развитие катаракты через 16-23 мес. Более быстро прогрессирует имевшаяся раньше секторальная катаракта;• вторичная глаукома развивается в результате закрытия угла передней камеры пигментным шлаком и развивающейся фиброзной тканью. Лечению поддается с трудом.
Все вышеуказанные осложнения являются прогнозируемыми и возникновение их зависит от локализации опухоли, размеров мишени, дозы, тщательности индивидуального планирования облучения с учетом изодозного распределения.
При неблагоприятном расположении опухоли (область внутреннего угла, распространение на роговицу, область угла передней камеры) в зону облучения неизбежно попадают и подвергаются лучевому воздействию важные структуры глаза, что может привести к осложнениям, о чем обязательно следует предупреждать больного.
Облучение опухолей органа зрения с помощью УМПП позволяет резко сократить количество экзентераций орбиты, продлить жизнь больных при распространенных злокачественных опухолях век и конъюнктивы, при рецидивах меланом в орбите. По нашим данным, 86 % облученных пережили 5-летний период, 73 % живут более 15 лет.
Читайте также: