Лучевая терапия у ребенка при гемангиоме
Особенно хорошие результаты от лучевой терапии гемангиом получаются у детей на первом году их жизни. Кавернозные гемангиомы лучше поддаются радиотерапии, чем другие формы гемангиом.
Несмотря на эффективность лучевой терапии гемангиом, последняя не лишена некоторых существенных недостатков. К ним относятся: невозможность широкого применения метода; длительность лечения; лучи радия оказывают общее неблагоприятное воздействие на организм ребенка, в связи с чем лечение раньше 6-месячного возраста (когда наблюдается особенно интенсивный и быстрый рост опухоли) не рекомендуется. Кроме того, следует заметить, что лечение эффективно в основном при кавернозных гемангиомах.
Под влиянием лучевого лечения в клетках эндотелия кровеносных сосудов происходит набухание ядра, вакуолизация, дегенерация и одновременно с этим процесс усиленной пролиферации эндотелия, амитотическое деление клеток, а иногда периваскулярная инфильтрация мелких клеток. Подобного рода процесс воздействия радиевого и рентгеновского излучения приводит, в конце концов, к полному запустеванию и облитерации сосудов гемангиомы.
Из двух способов применения радия для лучевой терапии гемангиом — аппликационной и интрамуральной — последний не получил широкого применения, так как он болезнен и более трудно дозируем. На полный курс лечения радием необходимо 1000—2000 г, а при рентгенотерапии —1300— 2500 г.
Нередко применение радиотерапии заканчивается прекращением роста опухоли или полным излечением от нее, но остаются значительные косметические дефекты на коже (резкая атрофия, пигментация и снижение эластичности кожи). В некоторых случаях применение радиотерапии осложняется лучевой болезнью.
Лучевая терапия гемангиом в детском возрасте может быть применена при лечении кавернозных форм гемангиом больших размеров. Возраст ребенка и его общее состояние резко ограничивают широкое применение этого метода. Менее вредное действие на ребенка оказывает лучевая терапия при лечении гемангиом туловища, некоторых областей лица и головы, а также конечностей (за исключением эпифизарных отделов их). Осложненные сосудистые опухоли не подлежат лучевой терапии.
Лучевая терапия гемангиом с помощью изотопов
В последние годы для лечебных целей при сосудистых опухолях начали применять радиоактивные изотопы фосфора (Р32) и кобальта (Со60).
В настоящее время разработана точная дозировка облучения при этом методе лечения гемангиом. Лечение проводят дробно по 3—4 часа ежедневно в течение первого курса (6—7 дней). Ежедневная доза не превышает 300—350 г. Всего при лечении требуется два — три курса, что составляет 4000—6000 г. Повторные облучения Р32 можно проводить через 3—5 месяцев с меньшей дозировкой.
Методика применения всех радиоактивных изотопов при лучевой терапии гемангиом одинакова. Через 3 недели после облучения, как правило, наблюдается реакция в виде легкой гиперемии кожи в области гемангиомы, которая постепенно проходит и образуется депигментированная поверхность с краевой пигментацией. Косметические результаты получаются лучше, чем после других методов лучевой терапии.
Применение радиоактивных изотопов показано и эффективно только при простых поверхностно расположенных гемангиомах кожи и слизистых. Терапевтический эффект достигается при сосудистых опухолях, прорастающих кожу не более чем на 2—3 мм. При более глубоких гемангиомах рекомендуется радиотерапия гемангиомы или рентгенотерапия.
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16]. В отношении морфологической принадлежности этих новообразований
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16].
В отношении морфологической принадлежности этих новообразований можно с уверенностью сделать вывод об опухолевой, а не диспластической природе гемангиом [6, 13, 15].
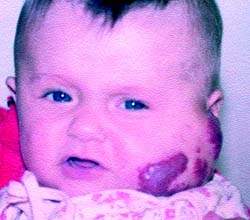 |
| Рисунок 1. Ребенок с ангиомой до лечения |
Многими авторами установлена высокая митотическая активность в клетках опухоли, в то же время отмечена возможность спонтанной регрессии гемангиом, что полностью соответствует опухолевой природе заболевания [6, 10, 14, 17].
Несмотря на свою доброкачественность, гемангиомы отличаются быстрым прогрессирующим ростом. Разрастаясь, они разрушают окружающие ткани и наносят ребенку значительный косметический ущерб. В первую очередь это относится к гемангиомам лица и головы. При локализации гемангиом на веках, ушной раковине, носу, а также на слизистой ротовой полости, помимо косметических проблем, могут возникать чисто физиологические в виде нарушений функций некоторых важных органов (зрение, слух, дыхание). Поэтому можно сказать, что гемангиомам присущи некоторые черты клинически злокачественного течения.
Особенностью течения гемангиом является непредсказуемость их “поведения”; порой небольшая, точечная гемангиома щеки в течение 2-3 недель может превратиться в обширную и глубокую ангиому сложной анатомической локализации (например, гемангиома околоушной области, без тенденции к остановке роста). Расчет на спонтанную регрессию в этих случаях оказывается неоправданным, а потеря времени идет явно не на пользу больному.
Помимо этого, сосудистые опухоли могут изъязвляться, вызывать кровотечения и инфицироваться. Характерная особенность изъязвившихся и нагноившихся гемангиом — продолжительное течение заболевания и отсутствие тенденции к быстрому заживлению язвенных поверхностей.
Отдельного разговора заслуживает спонтанная регрессия гемангиом. По нашим данным, спонтанной регрессии подвергаются около 7-8% простых гемангиом, находящихся на “закрытых” участках тела и только у доношенных детей в возрасте старше одного года. Кавернозные и комбинированные гемангиомы практически не регрессируют.
Надеяться на спонтанную регрессию большой и глубокой ангиомы в области лица у маленького недоношенного ребенка в возрасте до шести месяцев было бы ошибкой!
Процесс течения гемангиом достаточно сложный и требует постоянного внимания, причем чем меньше ребенок, тем внимательнее надо следить за состоянием гемангиомы. Особенно быстрый рост ангиом наблюдается в первое полугодие жизни ребенка, после этого рост замедляется, кроме гемангиом сложной анатомической локализации.
Поскольку в ранний возрастной период прогноз довольно сложен, лечение гемангиом, по нашему мнению, следует начинать как можно раньше, и даже недоношенность ребенка не является противопоказанием к раннему лечению.
Вероятно, универсального метода лечения гемангиом у детей нет и быть не может. И хотя морфологические данные явно свидетельствуют в пользу опухолевой природы ангиом, использование простых и эффективных хирургических и парахирургических методов лечения приводит к положительному результату.
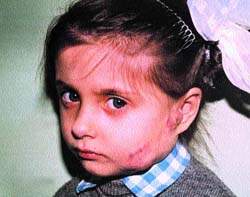 |
| Рисунок 2. После СВЧ-криогенного лечения |
Клиника детской хирургии РГМУ за 20 лет накопила опыт лечения 300 тыс. детей с гемангиомами различной локализации и вида.
Но занимаясь проблемой лечения гемангиом, мы столкнулись с группой больных с обширными и глубокими гемангиомами сложной анатомической локализации: лицо, околоушная область и шея.
Эти гемангиомы отличаются определенным своеобразием: бурным ростом опухоли, клинической злокачественностью течения, характеризующейся разным уровнем деструкции окружающих тканей, изъязвлениями, артериальными кровотечениями. Лечение таких гемангиом представляет значительные трудности для хирурга, так как традиционные методы чаще всего оказываются неэффективными.
Поэтому мы решили выделить этих больных в отдельную группу (см. табл.).
| Распределение детей с гемангиомами по виду и количеству последних | ||
| Вид ангиом | Количество больных | % |
| Простые | 215500 | 71,8 |
| Кавернозные | 19 500 | 6,6 |
| Комбинированные | 53000 | 17,7 |
| Смешанные | 10500 | 3,5 |
| Гемангиомы сложной анатомической локализации | 1500 | 0,5 |
| Всего | 300000 | 100 |
При анализе полученных данных подход к лечению детей с гемангиомами становится вполне очевиден. Наименьшую проблему представляют простые гемангиомы, наибольшую — гемангиомы сложной анатомической локализации, хотя в количественном отношении первые явно преобладают над последними.
Из ныне существующих методов наиболее удачным для лечения простых гемангиом является локальная криодеструкция аппаратом, где в качестве хладоагента применяется жидкий азот (с температурой –1960 С) [3, 8].
Криогенное лечение гемангиом проводится амбулаторно. Специальной подготовки ребенка к лечению не требуется. Метод прост, экономичен, не требует анестезии, абсолютно бескровен. Во время процедуры и после нее нарушений общего состояния ребенка, повышения температуры и патологических реакций не наблюдается.
Оптимальное время криовоздействия — 20-30 с для гемангиом, располагающихся на коже, и 7-15 с для гемангиом, локализующихся на слизистых оболочках.
При множественных гемангиомах, особенно если они были малых и средних размеров, мы проводили криодеструкцию одновременно двух или трех ангиом, но так, чтобы общая площадь криоповреждения не превышала 10 см2.
При локализации гемангиом в местах, наиболее подверженных травмированию, особенно в области промежности и ягодиц, площадь однократного криовоздействия не должна превышать 5 см2.
При крупных и обширных гемангиомах лечение должно проводиться в несколько этапов с интервалами между ними 10-14-21 день. За это время местная реакция в области криовоздействия стихает, и лечение может быть повторено.
Для предупреждения распространения опухолевого процесса и с целью ограничения роста гемангиомы рекомендуется начинать лечение с периферии.
Наиболее выраженный перифокальный отек наблюдается после криовоздействия на гемангиомы лица, век, сгибательных поверхностей, а также слизистой оболочки губ и половых органов. Образование сухой корочки отмечается на третий-четвертый день, эпителизации идет под струпом в течение 2-4 недель.
Успеха при криогенном лечении удается достичь в 100% случаев. Очень важной стороной лечения является получение хороших косметических и эстетических результатов (99,7%) благодаря особенностям регенерации кожи после криогенных вмешательств (органотипическая регенерация). Осложнения при криогенном лечении гемангиом наблюдаются крайне редко, в 0,2% случаев.
Среди общепринятых методик лечения наибольшей популярностью пользуется хирургическое иссечение опухоли с пластикой кожи или без нее.
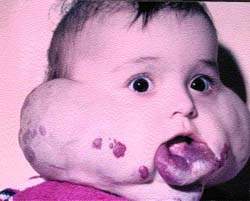 |
| Рисунок 3. Ребенок с двухсторонней ангиомой до лечения |
В 95% случаев клиника отказалась от традиционных хирургических методов лечения гемангиом, отдавая предпочтение эффективным консервативным способам. Причем за 20 лет частота оперативных вмешательств снизилась в 50 раз.
Хирургический способ наиболее целесообразен при локализации гемангиом на “закрытых” участках тела, тогда как при расположении опухолей в области лица и шеи иссечение представляет определенную косметическую проблему.
Оперативный метод лечения целесообразно также использовать при зрелых формах гемангиом, которые закончили свою дифференцировку. Операция в качестве корригирующего метода может быть использована при наличии избытка кожи на месте большой туберозной гемангиомы в случае ее полного спонтанного исчезновения.
Для лечения небольших кавернозных гемангиом лица и кончика носа с успехом применяется склерозирующая терапия. Она основана на принципе асептического воспаления или тромбирования сосудов, возникающих в гемангиоме в результате введения склерозирующих веществ.
 | 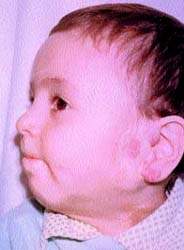 |
| Рисунок 4. Тот же ребенок после лечения (локальная гипертермия) | |
У всех больных для инъекций использовали 70%-ный спирт, отек на месте инъекции исчезал самостоятельно к 5 – 6 дню.
Недостатком инъекционного метода лечения является болезненность и длительность лечения, 76% больных потребовались дополнительные неоднократные инъекции спирта.
Диатермоэлектрокоагуляция применяется значительно реже, лишь при небольших точечных ангиомах, в тех случаях, когда опухоль располагается в областях, где нельзя воспользоваться другими методами лечения.
Эффективна, особенно в первом полугодии жизни ребенка, гормональная терапия гемангиом по альтернирующей схеме. Данный метод лечения был применен нами у 630 больных.
При подборе больных для кортикостероидной терапии мы руководствовались следующими критериями: сложность, т. е. критичность анатомической локализации; обширность поражения; быстрый рост гемангиом и поражение опухолью различных анатомических областей.
Мы считаем, что гормональной терапии подлежат самые обширные и самые сложные гемангиомы у детей.
Гормональное лечение проводилось преднизолоном по 4-6-8 мг на 1 кг веса ребенка. Суточная доза преднизолона в таблетках делилась на два приема: в 6 часов утра ребенок получал 2/3 дозы, в 9 часов утра 1/3 дозы. Препарат принимался через день без снижения дозировки. Продолжительность курса лечения составляла 28 дней.
Уже после второго или третьего приема преднизолона у большинства больных отмечались признаки регрессии ангиом, побледнение и некоторое уплощение опухоли. А к окончанию курса преднизолонотерапии все гемангиомы уменьшались в объеме, прекращался их рост и на поверхности опухоли появлялись белесоватые островки участков здоровой кожи, которые расчленяли ангиому на все меньшие и меньшие участки. После перерыва в 1-2 месяца, при необходимости, проводили повторные курсы гормонотерапии по той же методике.
Каких-либо осложнений во время лечения преднизолоном и после его отмены мы не наблюдали.
Гормонотерапия является довольно результативным методом лечения ангиом, однако при высокой его эффективности (98%) желаемого косметического результата достичь практически невозможно. Только у 2% детей ангиомы удалось полностью вылечить с помощью гормонотерапии, долечивание гемангиом другими методами позволяет решать лишь косметические проблемы.
Рентгенотерапия гемангиом относится к высокоэффективным методам. Она является весьма результативной, если лечение проводится у детей от 3 до 8 месяцев, так как в этом возрасте чувствительность ангиомной ткани к ионизирующему излучению очень высока, что обеспечивает излечение геманигиом с полным восстановлением нормальной кожи.
Близкофокусная рентгенотерапия применяется для лечения гемангиом таких областей, где другие методы невозможно использовать, например область орбиты, ретробульбарного пространства или простые гемангиомы большой площади.
Разовые очаговые дозы составляли от 0,8 до 1,6 Гр, в зависимости от возраста ребенка. Показанием к прекращению лучевой терапии при ангиомах являлось замедление роста и побледнение гемангиомы, т. е. лечение проводилось до появления симптомов регрессии, аналогичной естественной, после чего облучение прекращалось [7].
При лучевой терапии в дозах, не вызывающих местной реакции, изменения кожи и мягких тканей не развиваются. Надо учитывать, что этот метод лечения все же относительно сложен, и чтобы проявился эффект от лучевой терапии, требуется довольно длительное время.
При лечении кавернозных и комбинированных гемангиом с выраженной подкожной частью, чаще сложной анатомической локализации, следует проводить криоусиление за счет дестабилизации “связанной воды” путем предварительного СВЧ-воздействия на область замораживания. СВЧ-облучение проводится в физиотерапевтическом режиме в течение 3-5 минут, последующая криодеструкция выполняется в упомянутых выше режимах.
На наш взгляд, недоношенность не является противопоказанием к выполнению СВЧ-криодеструкции. В ряде случаев целесообразно проводить СВЧ-криогенное лечение по индивидуальным показаниям, например у новорожденных детей или в случае относительно большого объема опухоли.
Метод СВЧ-криодеструкции позволяет частично или полностью отказаться от хирургического лечения и добиться при этом хорошего результата (98%).
В клинике разработан подход к диагностике обширных и глубоких гемангиом сложной анатомической локализации, заключающийся в обязательной ангиографии. В результате были выявлены определенные закономерности, объясняющие, на наш взгляд, причину неэффективности лечения подобных опухолей. Оказалось, что через гемангиому проходит питающий ее мощный артериальный ствол, чаще аномального характера, который создает условия для активного роста сосудистой опухоли.
После обязательной ангиографии и эмболизации опухоли проводится лечение. Принимая во внимание преимущественную локализацию опухолей в проекции лицевого нерва, наиболее целесообразно было использовать СВЧ-криогенное вмешательство, так как этот способ гарантировал сохранность лицевого нерва, мимической мускулатуры и контуров лица ребенка.
Вмешательство не сопровождалось кровотечением и не было тяжелым для больного. В течение 5-6 месяцев гемангиома исчезала, оставляя после себя участки атрофированной кожи и атрофические рубцы.
К недостаткам этой методики мы отнесли развитие массивных отеков лица, которые держались до 5-7 дней, а затем исчезали самостоятельно, а также хоть и относительную, но все же хирургическую интервенцию.
На рис. 1, 2 представлен ребенок с ангиомой околоушной области до и после лечения (методом СВЧ-криодеструкции).
В последние годы исследуется и не без успеха применяется методика локальной СВЧ-гипертермии обширных и глубоких ангиом околоушной области. Данная методика была реализована у 180 больных. Метод заключается в повышении температуры в опухоли, регистрируемом введением под опухоль датчика в виде иглы. Температура доводится до 43-440С и поддерживается на этом уровне 5-6 минут.
Среди основных преимуществ методики основным является отказ от хирургического вмешательства, отсутствие отеков и возможность быстрой выписки ребенка домой. Косметические вмешательства, если ребенок в таковых будет нуждаться, можно выполнять в более старшем возрасте.
На рис. 3, 4 представлен ребенок с двухсторонней ангиомой сложной локализации до и после лечения (методом локальной гипертермии).
Таким образом, современное лечение гемангиом у детей и использование всего арсенала средств, имеющегося на вооружении в детской хирургии, позволяет добиться полного излечения опухоли с хорошим косметическим результатом. А следовательно, получить не только здорового, но и красивого ребенка!
Литература
1. Баиров Г. А. Хирургия пороков развития у детей. Л., 1968, с. 561-577.
2. Исаков Ю. Ф. Хирургические болезни у детей. М., 1993, с. 519-562.
3. Кандель Э. И. Криохирургия. М., 1974, с. 303.
4. Кондрашин Н. И. Клиника и лечение гемангиом у детей. М., 1963, с. 103.
5. Краковский Н. И., Таранович В. А. Гемангиомы. М., 1974, с. 168.
6. Лебкова Н. П., Кодрян А. А. О гистегенезе и механизме регрессии врожденных гемангиом кожи у детей // Архив патол., 1997, вып. 3. с. 44-50.
7. Свистунова Т. М. Низковольтная рентгенотерапия при гемангиомах у детей. Л., 1974, с. 142.
8. Ситковский Н. Б., Гераськин В. И., Шафранов В. В., Новак М. М. Лечение гемангиом у детей жидким азотом. Киев, 1968, с. 120.
9. Терновский С. Д. Хирургия детского возраста. М., 1959, с. 179-200.
10. Федореев Г. А. Гемангиомы. Л., 1974, с. 192.
11. Demuth R. J., Miller S. H., Keller F. Complications of embolization treatment for problem cavernous hemangiomas // Ann. Plast. Surg. 1984. V. 13. № 2. P. 135-144.
12. Edgerton M. T. Steroid therapy of haemangiomas // Symposium on Vascular Malformations and Melonotic Lesions. Ed. By Williams H. G. St. Louis, C. V. Mosby. 1983. P. 74-83.
13. Enjolras O., Herbretean F. Et al., Hemangiomes et Malformations vasculares superficielles: classification // J. Des Maladies Vasculaires. Paris. 1992. V. 17. № 1. P. 2-19.
14. Fingerhut A. Angiomas of the Smallintestine, Diagnostic and therapeutic problems // Gastroenterol. Clin. Biol. 1978. V. 2. № 12. P. 103-104.
15. Pasyk K. Classification and clinical and histopathological features of hemangiomas and other vascular malformations // Vascular Birthmarks. 1987. P. 1-54.
16. Peck J. E. The treatment of hemangiomas // British Med. J. 1974. V. 2. P. 198-200.
17. Traub E. F. Involution of Haemangiomas // Arch. Pediat. 1933. V. 50. P. 272-278.
По мнению Б. Л. Бронштейна, цель облучения гемангиом заключается в том, чтобы ускорить тканевую дифференцировку их клеточных элементов в сторону фиброзирования. Следовательно, при этом рассчитывается использовать стимулирующую роль малых доз облучения в процессе тканевой дпфферепцнровки и ускорить заложенные самой природой в этих ангиомах свойства самоликвидации путем фиброзирования.
Основываясь на изложенных теоретических предпосылках, нами изменена тактика лечения гемангиом — мы стали применять малые дозы лучистой энергии—100—150, реже 200 р. Облучение проводили обычно однократно; при выборе дозы учитывали величину и глубину поражения, темп роста и степень фиброзирования гемангиом. При небольших поверхностных, медленно растущих гемангиомах с малой выраженностью фиброзирования доза составляла 100 р; при более глубоких и быстро растущих гемангиомах и в более поздние сроки обращения (от 6 месяцев до года) в условиях недостаточно выраженного фиброзирования - 150, реже 200 р. Облучение, как правило, проводили амбулаторно.
При применении подобной методики лечения гемангиом не отмечалось ни местной, пи какой-либо общей реакции. Контрольный осмотр детей проводился ежемесячно в течение первых 3 месяцев, а затем через каждые 3—6 месяцев. Критерием успеха лечения являются прекращение роста гемангиом, уменьшение их размера, уплощение, побледнение, уменьшение эректильности и возникновение плотного нежного рубца, с восстановлением нормальной окраски и тургора кожи в участках бывшего изъязвления.
Под нашим наблюдением находились 216 детей (153 девочки и 63 мальчика) с 271 истинной врожденной ангиомой наружных покровов. Среди них 37 (17,2%) имели множественные гемапгиомы, а у 13 они были обширными. В возрасте до 6 месяцев был 161 (74,5%) ребенок, от 6 до 12 месяцев — 40 (18,6%), от 1 до 3 лет—15 (6,9%). Приведенные данные свидетельствуют о значительном преобладании ангиом у детей первого полугодия жизни, что обусловлено их более значительным ростом в первые недели и месяцы после рождения и значительным замедлением вплоть до полной остановки вследствие фиброзирования в последующий период.
Гемангиомы локализовались в волосистой части головы у 33 (12,2%) детей, па лице и шее — у 164 (60,5%), конечности и туловище — у 74 (27,3%).
Динамическое наблюдение за детьми, получавшими лечение по предложенной нами методике, свидетельствует о прогрессирующем с годами фиброзировании ангиом вплоть до полного клинически выраженного излечения.
При наблюдении в течение 2 лет хороший клинический эффект получен у 120 (44,3%) детей, а через 5—6 лет —у 252 (93%). Сопоставление этих данных с результатами, достигнутыми при лечении методом повторных облучений, где суммарные экспозиции чаще всего доводились до 2000, 3000 и 4000 р, а разовые экспозиционные дозы составляли 400 500-600 р, указывает на их примерную идентичность.
Так, по материалам В. И. Пономаревой (1961), клиническое излечение было получено у 91,04% детей, по Т. М. Свистуновой (1961) — у 98,3%, по Г. Л. Федоресву (1965) —у 98%, по Е. Л. Подлящуку (1969) — у 84%, по Д. Б. Ройтман — у 78,4% и т. д. Применение близкофокусной рентгенотерапии по описанной выше методике обеспечило клиническое излечение у 93% Детей раннего младенческого возраста. При этом нежелательных последствий от применения лучевой терапии нами не отмечено ни в одном случае.
Отдаленные результаты лечения гемангиом у детей свидетельствуют о необходимости снижения разовых и суммарных доз облучения, позволяющего избежать возникновения поздних лучевых повреждений в виде атрофии кожи и подлежащих тканей, пигментации, депигментации, телеангиоэктазии и других (М. Д. Гальперин, Н. Л. Зайчикова, 1960; А. М. Семенова, 1961; Т. Д. Миримова, 1965—1968; А. Ю. Соловко, 1965—1966; Е. Л. Подлящук, 1969, и др.).
- Вернуться в оглавление раздела "Онкология"
Лучевой метод лечения младенческих гемангиом начинается с середины 20х годов прошлого столетия, данный метод активно распространялся в Мире более 60 лет, но в виду опасности, и в результате возникновения серьезных отдаленных последствий, от данного метода во всех цивилизованных странах отказались и считают его устаревшим.

К сожалению, в России данный метод продолжают использовать, считая его эффективным и безопасным для лечения младенческих гемангиом. Многие специалисты не понимают вред и последствия данного метода лечения и активно предлагают и направляют детей с младенческими гемангиомами на лучевой метод лечения.
Немного истории….
Со временем появились модификации данной трубки, но принцип заложенный изначально в данном аппарате сохранился.
В 1936 году Ebbenhy рекомендовал применять облучение только в случае, если толщина опухоли (гемангиомы) не превышает 2мм. Последующие работы отечественных и зарубежных специалистов (с 1936 по 1964гг) доказали, что применение Букки-терапии, близкофокусной терапии эффективно только при поверхностных гемангиомах.
Исследования И.Б. Блинда (1945) доказывают, что при дозе облучения до 600р (рентген) в стенках сосудов возникают функциональные нарушения, а свыше 600р возникают морфологические изменения. Данная доза облучения считается рекомендуемой для достижения желаемого результата.
В самом начале освоения методики близко-фокусной рентгенотерапии (БФРТ) гемангиом наружных покровов использовались разовые дозы порядка 350-400р, но вскоре вынуждены были отказаться и перейти к более высоким разовым дозам. Целесообразной дозой облучения является доза порядка 600р ( Г.А, Федореев 1961). Для максимального лечебного эффекта наиболее оправдан перерыв между сеансами облучения в 4 недели. Общая доза облучения в ходе лечения составляет 2000р
Немного цифр…
С учетом различных цифр и величин используемых в рентгенологии, возникает множество непониманий среди неспециалистов и обывателей, этим подчас пользуются те, кто хочет оправдать данный метод лечения младенческих гемангиом.
Итак, как пишут специалисты по близкофокусной-рентенотерапии (БФРТ) разовая доза облучения составляет 600р, а суммарная около 2000р. Произведем сравнение данного метода с компьютерной томографией.
Один сеанс БФРТ- это 5,88мЗв. Компьютерная томография — это около 2мЗв(миллизиверт). Получается, что одна БФРТ равная по облучению 3(!) компьютерным томографиям (КТ) головного мозга. При этом надо понимать, что требуется таких сеансов 3-4, а возможно и более.
Немного о безопасности….
Международные исследования в области оценки безопасности рентгеновских исследований показали, что проведение от 2 и более КТ исследований в возрасте до 15 лет может приводит к развитию раку мозга и возникновению лейкемии в отсроченном периоде жизни [ 1,2,3,4 ].
Обзор научных данных показывает риск развития рака от низкого уровня радиационного облучения, таких как КТ . Эти исследования показывают развитие рака, в одном из 1000 случаев, при проведении КТ сканирования в детском возрасте [5,6,7].
В заключении…
Применение Букки-терапии, близкофокусной рентгенотерапии (БФРТ) и других лучевых методов в лечении младенческих гемангиом ОПАСНО для детей. Данные методы эффективны, но имеют риски развития у пациентов онкологических заболеваний в старшем возрасте!

- Проявления и виды гемангиомы у ребенка
- Почему возникает гемангиома?
- Причины
- Виды гемангиом
- Методики лечения гемангиомы у малышей
- Диагностика и методы лечения гемангиомы
- Хирургическое удаление
- Прижигание для устранения гемангиомы на коже
- Криотерапия
- Склерозирование
- Гормональное лечение
- Лучевое воздействие
Проявления и виды гемангиомы у ребенка
Если вдруг такая опухоль поражает внутренние органы, она никак не дает о себе знать, пока ее размеры не помешают полноценной работе организма. Подобные разновидности гемангиом часто диагностируют совершенно случайно — когда ребенок проходит обследования на прочие заболевания.
Если же опухоль локализовалась на коже или на слизистых, она проявляется гораздо ярче. В целом, гемангиомы бывают простыми, кавернозными, а еще комбинированными либо смешанными.
Простая разновидность гемангиомы является сплетением сосудистых полостей, которые поражают капилляры, расположенные в кожных покровах и в паре-тройке миллиметров подкожных тканей. Данная опухоль имеет красную либо темно-бордовую окраску и несколько светлеет во время нажатия. Такие гемангиомы бывают совершенно гладкими, иногда они выступают на пару миллиметров над поверхностью кожного покрова. Обычно их размер равен двум — четырем сантиметрам.
Кавернозные гемангиомы являются сочетанием нескольких сосудистых полостей, они объединяются в одну. Данные разновидности опухолей покрыты кожей , а их окраска может быть красной либо синевато-бордовой. Кавернозные гемангиомы отличаются эластичностью, на нажатие реагируют побледнением, а во время роста часто становятся более яркими.

Что касается комбинированной гемангиомы, то она сочетает в себе простую и кавернозную. А при смешанном типе опухоли в ее структуре находятся сосудистые и прочие типы тканей.
Почему возникает гемангиома?
Истинные причины возникновения этих опухолей пока неизвестны. Предполагается, что пусковыми факторами в их развитии могут стать:
- ОРВИ у матери во время беременности на сроке 3 – 6 недель, когда у зародыша формируется сердечно — сосудистая система;
- резус – конфликт у матери при беременности;
- принятие лекарственных препаратов, алкоголя, или курение во время вынашивания;
- гормональные нарушения у беременной или у ребенка;
- плохая экологическая обстановка;
- отягощенная наследственность.
Методики лечения гемангиомы у малышей
У многих малышей гемангиомы рассасываются сами по себе в первые годы жизни без проведения каких-либо терапевтических процедур и манипуляций. Ребенок с таким образованием нуждается лишь в постоянном наблюдении. Однако, если опухоль разрывается, приводит к нарушениям деятельности органов или становится причиной выраженного косметического ущерба, поднимается вопрос об ее лечении.
Метод лечения гемангиомы у деток подбирается в индивидуальном порядке. Врачи при выборе способа воздействия ориентируются на место расположения образования, его размеры и тип, скорость роста. Также важную роль играет глубина проникновения гемангиомы в ткани и общее состояние здоровья малыша.
Возможные методики терапии представлены хирургической резекцией, прижиганием, криотерапией, склерозирующими инъекциями, гормональной коррекцией, а еще лучевым методом воздействия.
Диагностика и методы лечения гемангиомы

Выбор лечебных мероприятий зависит от результатов диагностических исследований гемангиомы. В первую очередь врач должен отдифференцировать опухоль от других заболеваний. Это может быть плоскоклеточный рак или гломус – ангиома. Гемангиома иногда похожа на пороки развития сосудов, некоторые формы невусов и кист, пиогенную гранулему.
После постановки диагноза, решение о последующем лечении принимается в зависимости от прогрессирования опухоли.
Лечение гемангиом проводится следующими способами:
- Хирургическое лечение включает полное или частичное иссечении опухоли и показано при ее быстром прогрессировании, при условии, что операция не нанесет тяжкий косметический дефект и не нарушит работу органов. Хирургическое лечение предпочитается в случае больших размеров опухоли, но тогда после резекции необходимым становится брать донорский лоскут кожи с другой части тела. Это особенно актуально при лечении гемангиомы на коже головы или веке. У детей подобные операции производятся только в исключительных случаях с параллельным переливанием крови, под общей или местной анестезией.
- Консервативное лечение:
- Криотерапия (снегом из углекислоты). применяется на небольшие по размеру гемангиомы (2 -2.5 см). Снег накладывают на место опухоли с захватом здоровой ткани до 0.5 см. После этого образуется вдавленная поверхность, которая вскоре отекает, превращаясь в пузырь. Затем происходит образование корочки, которая через две недели отпадает.
- Инъекционное лечение со склерозирующим действием на сосуды опухоли, после чего на ее месте образуется соединительная ткань. Для инъекции используется спирт 70% и раствор хинина — уретана. Несколькими инъекциями получают образование инфильтрационного валика сначала вокруг опухоли, затем в ее центре. Один раз в неделю повторяют процедуру, после того как исчезнет отек. Данный метод применяется при невозможности проведения хирургического лечения, по причине трудной локализации опухоли: веко, слизистая рта.
- Электрокоагуляция применяется для лечения маленьких по размеру (не более 5 мм) капиллярных, кавернозных и звездчатых гемангиом, а так же для удаления оставшихся частей опухоли после других процедур. Под действием электрического тока происходит свертывание тканей опухоли, после чего образуется корочка, которая самостоятельно проходит со временем.
- Лучевая терапия используется при лечении подкожных кавернозных гемангиом или опухолей, имеющих локализацию на внутренних органах. Радиотерапия оказывает негативное действие на весь организм, поэтому ее при гемангиомах у новорожденных не используют. Лучевую терапию назначают исключительно после 6-ти месяцев.
Кроме того, что гемангиомы могут стать причиной кровоизлияний или нарушать работу органов, они так же способствуют образованию тромбов в полости опухоли. Из-за этого увеличивается расход тромбоцитов в организме, что приводит к ухудшению свертываемости крови. Этим характеризуется симптомокомплекс Казабаха – Меррита – заболевание новорожденных и детей до года, больных гемангиомой больших размеров.
Если опухоль располагается в травматичных участках или в генитальной области, то часто подвергается изъязвлению.
Гемангиома у новорожденных чаще всего ограничивается косметическим недостатком или полностью проходит. Но, тем не менее, наличие опухоли у ребенка обязывает родителей обеспечить малышу систематическое наблюдение у специалиста.
Хирургическое удаление
Доктора могут проводить хирургическое устранение доброкачественного опухолевого образования у ребенка лишь в том случае, если такая манипуляция не может навредить маленькому пациенту. Иногда операции проводятся в несколько этапов. Простое хирургическое удаление практикуется при наличии у малыша простых образований, расположенных довольно глубоко.
Прижигание для устранения гемангиомы на коже
Довольно часто гемангиомы устраняют путем прижигания пораженных участков. Такой метод воздействия подходит для точечного лечения небольших образований, расположенных в труднодоступных местах. При прижигании медики могут применять высокую температуру либо электрокоагуляцию (влияние током разных видов).
Опасность данного метода лечения состоит лишь в том, что неосторожность врача чревата поражением здоровых тканей. Прижигание практически не вызывает боли и не приводит к формированию шрамов.
Криотерапия
Данный метод устранения гемангиом наиболее популярен и используем в педиатрической практике. При такой процедуре на ткани опухоли воздействуют сверхнизкими температурами — жидким азотом. Методика криотерапии подходит для устранения образований, которые расположены поверхностно и характеризуются простой структурой.
При криотерапии сверхнизкая температура способствует обезболиванию обрабатываемого участка, воздействует на капилляры, питающие опухоль, и приводит к отмиранию тканей гемангиомы. После такой процедуры наблюдается лишь маленький рубец мягкой окраски, который со временем становится бледным. Однако, чтобы кожа очистилась от простого образования, может потребоваться минимум пять сеансов воздействия жидким азотом, оптимальный интервал между которыми равен трем — шести неделям. Также существенный недостаток криотерапии — высокая вероятность отмирания тканей, прилегающих к гемангиоме.
Склерозирование
Кавернозные, а также комбинированные гемангиомы у малышей устраняют путем проведения инъекций склерозирующих средств. В этом случае внутрь опухоли вводят вещества, способные замедлять ее развитие и вызывать постепенное отмирание. Обычно роль склерозанта выполняет медицинский спирт, который соединяют с анестетиком и вводят в несколько этапов.
По окончанию курса такой терапии гемангиома полностью отмирает, и кожа остается практически чистой от рубцов.
Гормональное лечение
Иногда медики назначают детям первого полугода жизни гормональные препараты, способные останавливать развитие и формирование опухолевых клеток. Такие средства помогают остановить рост гемангиомы и запустить процесс ее рубцевания.
В большей части случаев гормональная терапия — это лишь подготовительный этап к хирургическому устранению опухоли. Также ее могут проводить как составляющую часть комплексного лечения образований значительного размера (к примеру, в сочетании с криотерапией).
Лучевое воздействие
Метод лучевого лечения довольно эффективно устраняет гемангиомы на лице либо шее. В таком случае медики проводят облучение опухолевого формирования, не затрагивая здоровых тканей. По окончанию терапии гемангиома просто отмирает.
Лучевая терапия редко практикуется в педиатрии ввиду опасности возникновения лучевой болезни.
Медики применяют также ряд комбинированных методик лечения гемангиомы, которые сочетают в себе несколько вариантов терапии из вышеперечисленных. Так, данные доброкачественные опухоли часто устраняют путем применения склерозантов и методик криотерапии.
Стоит отметить, что лишь врач может определить целесообразность удаления гемангиомы у малыша и подобрать максимально эффективный метод лечения.
Читайте также:

