Лучевая терапия при лимфоме головного мозга
Одной из экстраноидальных (прогрессирующих в нелимфатических органах) разновидностей группы неходжкинских лимфом с высокой степенью злокачественности является лимфома головного мозга. Она поражает как ткани самого мозга, так и мягкие оболочки, аккумулируясь преимущественно возле или вокруг кровеносных сосудов.
Диаметр опухоли, как правило, не выходит за пределы 2 см, новообразование может быть представлено одним или несколькими очагами, поражать стволовые отделы мозга, мозолистое тело, базальные ганглии, локализоваться в лобных, височных, теменных или затылочных долях. Чаще всего лимфомы ГМ являются В-клеточными опухолями, иногда встречаются и Т-клеточные новообразования, отличающиеся низкой степенью злокачественности.
У мужчин это заболевание диагностируется примерно в два раза чаще, чем у женщин.
Причины возникновения лимфом головного мозга
Все опухоли этого типа классифицируют на первичные и вторичные. В настоящее время с высокой долей достоверности определена связь между скомпрометированным иммунитетом, при котором В-клетки, активно разрастаясь, так же активно мутируют, и онкологическим процессом в нелимфатических органах и тканях. Исходя из этого, предпосылками для развития первичной лимфомы в головном мозге могут быть:
- наличие ВИЧ;
- снижение иммунитета искусственным путем, например, при приеме иммуносупрессоров в составе постоперационной терапии после трансплантации органов;
- наличие вируса Эпштейна-Барра (герпевируса человека четвертого типа), вызывающего разрастание В-клеток;
- проживание в районе с неблагоприятной экологической обстановкой, длительное воздействие радиоактивного облучения, регулярный контакт с канцерогенами;
- синдром Вискотта-Олдриджа;
- наследственные генетические мутации;
- пожилой возраст.
Первичная лимфома ГМ составляет по разным данным от 1 до 3% в общей доле первичных онкологических заболеваний центральной нервной системы.
Вторичная лимфома является следствием метастазирования в головной мозг иной злокачественной опухоли.
Симптомы лимфомы головного мозга
Итак, к типичным симптомам, позволяющим заподозрить у пациента лимфому мозга, относятся:
- головные боли распирающего характера, чаще всего – с локализацией в затылочной части;
- головокружения – как длительные, так и кратковременные, возникающие вне зависимости от места и времени и перемежающиеся с продолжительной вестибулярной устойчивостью;
- тошнота и рвота;
- судороги по типу эпилептических;
- хроническая усталость, сонливость при соблюдении норм сна, слабость в верхних конечностях;
- беспричинная раздражительность, перепады настроения, эмоциональная нестабильность;
- галлюцинации, нарушения зрения и речи, умственные расстройства и расстройства личности;
- нарушения дыхания, сердечного ритма, расстройство сознания, повышение температуры тела и другие симптомы, сигнализирующие о проявлении дислокационного синдрома вследствие смещения структур головного мозга под давлением опухоли.
У больного могут наблюдаться как 2-3 признака из всех вышеперечисленных, так и целый комплекс симптомов. Их выраженность зависит от месторасположения опухоли в головном мозге, а также от стадии развития онкологического процесса. В любом случае, о них следует рассказать лечащему неврологу либо онкологу – это позволит быстрее и точнее установить окончательный диагноз.
Диагностика лимфомы головного мозга
Для начала пациенту назначается стандартное обследование, включающее в себя общеклинический и иммунологический анализы крови, а также визит к неврологу, который оценивает адекватность сознания, рефлексы, чувствительность, координацию и другие неврологические аспекты.
В случаях, когда лимфома, поражающая мозг, задевает зрительный нерв, у больного появляются те или иные нарушения зрения – нечеткость, ограниченный обзор, мелькание перед глазами мушек и пятен и некоторые другие. В этом случае ему может быть показано обследование у офтальмолога.
При ограничении симптоматики тошнотой и рвотой целесообразно также посетить гастроэнтеролога для исключения проблем в области ЖКТ.
Сложность диагностирования лимфомы головного мозга заключается в том, что общий анализ крови может не демонстрировать отклонений от нормы, а иммунологическое исследование, даже если и показывает снижение отклика иммунной системы организма, не может рассматриваться как прямой непосредственный признак наличия у пациента лимфомы ГМ, а является лишь его косвенным подтверждением. Хотя комплекс симптомов и лабораторные исследования позволяют все же заподозрить протекающий в головном мозге онкопроцесс на ранней стадии, поэтому анализы на общие показатели, онкомаркеры и суммарные иммуноглобулины в сыворотке крови показаны пациенту в обязательном порядке.
Тем не менее, основным диагностическим исследованием при описываемом заболевании является КТ либо МРТ с контрастированием. В процессе проведения компьютерной или магнитно-резонансной томографии с применением контрастного реагента на снимках отмечаются как само новообразование, так и отек тканей вокруг него.
Окончательно подтвердить диагноз поможет биопсия тканей обнаруженного на аппаратном исследовании образования. Процедура является инвазивной, степень ее травматичности зависит от вида вмешательства. В настоящее время приоритет отдается стереотаксической и пункционной биопсии в силу минимальной опасности для пациента этих методов.
Лечение лимфомы головного мозга
Борьба с лимфомой головного мозга может проводиться несколькими методами:
- открытое хирургическое вмешательство с целью удаления образования. Этот метод применяется крайне редко, в исключительных случаях, поскольку влечет за собой значительные риски неврологических повреждений;
- воздействие на опухоль направленным пучком радиации с помощью киберножа – метод, также относящийся к оперативным, но при этом менее рискованный, нежели предыдущий;
- назначение высоких доз препаратов-кортикостероидов. Такое лечение можно отнести, скорее, к симптоматическому: кортикостероиды уменьшают отек и снижают выраженность симптоматики. В некоторых случаях наблюдается даже уменьшение размеров опухоли, но заболевание, тем не менее, со временем продолжает прогрессировать;
- лучевая терапия является стандартом лечения лимфомы головного мозга. Ее всегда используют при агрессивном росте новообразования, а также на поздних стадиях онкопроцесса;
- химиотерапия показана в сочетании с радиотерапией либо как самостоятельный метод лечения. Она демонстрирует позитивные результаты в борьбе с лимфомой ГМ, однако, как показывает практика, применение цитостатиков чревато острыми нарушениями мозгового кровообращения у детей и развитием деменции у пожилых пациентов. Поэтому, хотя химиотерапия и входит в актуальный протокол лечения лимфоидных опухолей в головном мозге, применяют ее не во всех случаях.
Схема лечения с использованием одного или нескольких методов подбирается врачом-онкологом в индивидуальном порядке, исходя из возраста, состояния здоровья, степени запущенности онкопроцесса и наличия у пациента сопутствующих заболеваний.
Отдельного внимания заслуживает лечение лимфомы у пациентов с ВИЧ. В этом случае используется агрессивная терапия антиретровирусного направления. По результатам продолжительность жизни таких больных увеличивается до 2-3 лет, в единичных случаях может наблюдаться полная ремиссия, однако в большинстве случаев рецидивы наступают еще до истечения прогнозируемых 2-3 лет.
По пациентам, не являющимся носителями ВИЧ, прогноз при лимфоме ГМ аналогичный. Поскольку данное заболевание является достаточно редким и материалы для системных научных исследований в нужном количестве отсутствуют, на сегодняшний день лимфома головного мозга считается неизлечимым заболеванием с прогнозом на жизнь не более 3-х лет с момента постановки диагноза.
Что это такое
Существует два типа лимфом:
- Лимфома Ходжкина и что это за болезнь. Это злокачественное новообразование, формирующееся в лимфатической ткани. На микроскопе они имеют особенность – клетки Березовского-Штернберга.
- Неходжкинские лимфомы. Это все остальные новообразования из лимфоцитов.
Лимфома головного мозга – это редкий вариант неходжкинских лимфом. Они образуются в пределах центральной нервной системы и не выходят за ее границы. Впервые описана в 1929 году. Из-за редких случаев заболевания лимфоме мозга уделяется мало времени, поэтому болезни не посвящено ни одного клинического рандомизированного исследования.
Первичная лимфома головного мозга – это 3% от всех первичных новообразований нервной системы. Заболеваемость составляет не более 5 человек на 1 миллион населения (по данным США). В других странах частотность заболевания не превышает 7 человек на миллион.
Лимфома головного мозга при ВИЧ встречается у 10% больных. То есть десятая часть больных со скомпрометированной иммунной системой болеют первичной лимфомой мозга.
Лимфома поражает ГМ по-разному. Это могут быть множественные или одиночные очаги, очаги в области глаз. В 62% опухоль располагается в стволовых отделах мозга, мозолистом теле и базальных ганглиях. В 20% поражаются лобные участки, в 18% поражаются височная кора, в 15% – теменная область. Затылочная доля поражается в 4% случаев.
Размеры опухоли обычно превышают 2 см в диаметре. На разрезе опухоль выглядит как однородное и плотное образование. У пациентов с иммунодепрессией опухоль может приобретать гетерогенное строение.

Причины
Развитие лимфомы мозга ассоциируется с вирусом Эпштейна-Барр и вирусом герпеса шестого типа. Однако эти инфекции выявляются только у тех больных, которые также переносят ВИЧ.
Есть две теории развития болезни:
- Внутри возникает воспаление, например, энцефалит. Туда направляются иммунные клетки – Т-лимфоциты. После окончания воспалительного процесса некоторые из них не успевают покинуть очаг и поддаются метаплазии – приобретают свойства злокачественных клеток.
- Головной мозг окружен гематоэнцефалическим барьером. Вход клеткам иммунной системы запрещен. При преобразовании клеток в опухолевидные иммунная система просто не имеет доступа к патологическому очагу. Это дает возможность опухоли разрастаться.
Однако ни одна из этих теорий не имеет подтверждения.
Симптомы
Первые признаки – повышение внутричерепного давления. Опухоль растет в размере и пытается выдавить окружающие ткани мозга. Клиническая картина гипертензивного синдрома:
- Распирающая головная боль, тошнота и рвота. Боль локализуется преимущественно в затылке.
- Головокружение.
- Эмоциональная лабильность, раздражение, нарушение сна.
Из-за роста опухоли возникает локальный масс-эффект. Он может привести к дислокационному синдрому, когда структуры ГМ смещаются и повреждаются. Клиническая картина дислокации зависит от смещенных структур. Например, ствола мозга, возникают нарушения дыхания, сердцебиения, повышается температура тела, расстраивается сознание, вплоть до коматозного состояния.
У 43% пациентов возникают умственные и личностные расстройства. Так, такие патологии появляются в случае, если опухоль поражает лобную долю головного мозга. У больных отмечается снижение воли, трудность самоконтроля и контроля эмоций. Может снижаться интеллект. Появляется дурашливость в поведении, незрелый юмор.
При поражении перивентрикулярной зоны возникает головная боль и рвота центрального происхождения. У 10% больных отмечаются судороги. Зрение снижается у 4% пациентов.
Клиническая картина усиливается у больных, переносящих ВИЧ-инфекцию. Так, судорожный синдром возникает у 25% больных с иммунодепрессией. У таких пациентов также формируется энцефалопатия
Диагностика
Пациентам с подозрением на лимфому назначается стандартное рутинное обследование:
- У невролога: врач проверяет ясность сознания, физиологические и патологические рефлексы, чувствительность, мышечную силу и координацию.
- Офтальмолога: проверка глазного дна, точности зрения.
- общий анализ крови;
- биохимический анализ крови;
- серологическое исследование.
Наибольшую диагностическую ценность имеет магнитно-резонансная томография с контрастированием. Для уточнения картины заболевания назначается также позитронно-эмиссионная томография. На МРТ отмечаются такие признаки лимфомы мозга: наличие объемного новообразования и перитуморозный отек (отек вокруг опухоли). Однако диагност ставится окончательно только после биопсии – это наиболее точный метод диагностики строения опухоли и типа патологических клеток.
В диагностической практике онкологических больных используется индекс Карновского, где основной показатель – активность, берется за 100%. К примеру, если пациент способен к самообслуживанию, однако не может работать, индекс Карновского – 70%. Если пациент недееспособен и нуждается в уходе – индекс Карновского 30%. Умирающему пациенту выставляется индекс Карновского 10%.

Лечение
Лимфома головного мозга лечится следующими путями:
- Хирургическое вмешательство.
- Кортикостероиды.
- Лучевая терапия.
- Химиотерапия.
- Лечение лимфомы на фоне СПИДа.
Открытое оперативное вмешательство применяется редко: есть риск возникновения неврологических осложнений и дефицитарной симптоматики. В лечении лимфомы головного мозга может применятся кибернож. Это современный способ терапии новообразований головного мозга. Принцип действия киберножа – направленный тонкий пучок радиации, разрушающий опухоль.
Применение кортикостероидов позволяет снизить перитуморозный отек и воспалительные процессы, что частично устраняет клиническую картину внутричерепной гипертензии.
Лучевая терапия – стандартный способ лечения лимфомы. Она применяется при агрессивном росте опухоли. Прогноз на жизнь после применения лучевой терапии составляет в среднем 2-3 года.
Препараты химиотерапии хорошо проникают через гематоэнцефалический барьер, поэтому этот способ также включен в протоколы лечения лимфомы. Химиотерапия часто сочетается с лучевой терапией – это повышает выживаемость пациентов. Однако применение химиотерапии у детей вызывало последствия в виде острого нарушения кровообращения и состояния, схожие на инсульт. Проблема химиотерапии в том, что она высокотоксичная для нервной ткани. У пожилых больных после применения химиотерапии наблюдалось развитие слабоумия и нарушение координации.
Лимфома на фоне ВИЧ или СПИДа требует агрессивной терапии. Назначается высокоактивная антиретровирусная терапия. Сколько живут, если использовать антиретровирусную терапию: продолжительность жизни повышается до 2-3 лет. У некоторых больных наблюдается полная ремиссия.
Из-за редких клинических случаев нельзя сказать, что лимфома головного мозга излечима. В среднем продолжительность жизни у пациентов после постановки диагноза не превышает 3 лет.

-
7 минут на чтение

О важной роли белых клеток крови хорошо известно. Это основная составляющая нашей иммунной системы. Лимфоциты отвечают за клеточный иммунитет, вырабатывают антитела. Но иногда в организме происходит сбой.
- Что такое лимфома головного мозга
- Классификация
- Причины
- Симптомы
- Общая симптоматика
- Особые проявления
- Диагностика
- Врачебный осмотр
- Анализы крови (общий и биохимический), развернутые по формуле
- Биопсия пораженного лимфоузла
- Лучевая диагностика
- Дополнительные методы
- Лечение
- Химиотерапия
- Лучевая терапия
- Оперативное вмешательство
- Осложнения
- Неблагоприятная реакция после лучевой терапии
- Прогноз
- Профилактика
Что такое лимфома головного мозга
Центральный отдел нервной системы реже, чем другие органы, поражается лимфомой, но она – самая агрессивная форма данного заболевания. Болезнь захватывает его лимфатическую ткань.
Опухоль образуется в тканях (перенхемах) и мягких оболочках головного и спинного мозга. Данное злокачественное новообразование не выходит за границы ЦНС, хотя поражает все ее отделы, даже заднюю стенку (оболочки) глаза. Метастазы образует редко.
Лимфома мозга растет медленно. На начальных этапах проходит практически бессимптомно, диагностируется чаще на поздних стадиях, время для начала лечения упускается.
Лечить ее сложно: она располагается в труднодоступных местах. Внутримозговыми узлами поражается лобная доля, мозолистое тело или глубинные структуры мозга. Встречается данная патология у людей преклонного возраста, после 55 лет.
Классификация
Медицине известны такие лимфомы: В-клеточные, Т-клеточные, диффузные В-крупноклеточные, фолликулярные. Но они глубоко не исследованы. Общепринята следующая классификация злокачественных образований лимфатической системы:
- лимфогранулематоз (болезнь Ходжкина);
- неходжинские лимфомы.
Вид новообразования, его характеристики определяются после иссечения кусочков его ткани. Они исследуются под оптическим микроскопом. Если обнаруживают клетки Березовского-Штернберга-Рида, то налицо болезнь Ходжкина. Все прочие злокачественные образования относят к неходжкинским.
Первичные лимфомы головного мозга могут иметь один или множество внутримозговых узлов. Все подвиды отличает строение тканей опухоли, совокупность проявлений болезни, методы терапии.
Ряд лимфом (индолентные) развивается неторопливо и благополучно, срочное вмешательство не требуется. Агрессивные же стремительно растут, имеют много симптомов и нуждаются в незамедлительном лечении.
Нередко лимфоциты начинают хаотично расти в лимфоузлах, увеличивая их. Это классический вариант заболевания. Но если злокачественные узлы поражают органы пищеварения, легкие, мозг, то эти образования называются экстранодальными, при них размеры лимфоузлов не изменяются.
Причины
Трудно назвать конкретных виновников рака, у каждого вида своя этиология. Лимфома чаще образуется при слабой иммунной системе. Ее первопричинами считаются:
- инфекционные агенты;
- различные вирусы (гепатита С, герпеса 8 типа). Лимфома беркитта чаще развивается у зараженных вирусом герпеса человека 4 типа;
- вирус иммунодефицита;
- влияние радиации;
- наследственная предрасположенность, генетические заболевания, когда есть мутации хромосом (синдромы Клайнфельтера, Чедиака-Хигаси или атаксии-телеангиэктазии);
- постоянный контакт с канцерогенами, особенно химическими веществами и тяжелыми металлами;
- мононуклеоз (острое инфекционное заболевание, проявляющееся в лихорадке);
- поражение зева, лимфоузлов, печени, селезёнки и изменения состава крови;
- аутоиммунные болезни (синдром Шегрена, трофические язвы, ревматоидный артрит, системная волчанка);
- трансплантация органов и переливание крови;
- прием медикаментов, угнетающих иммунитет;
- пожилой возраст;
- плохая экология в месте проживания.

- Нейроонкология
![]()
Ольга Владимировна Хазова- 3 декабря 2019 г.
Остальные факторы являются сопутствующими, они могут запустить механизм болезни
и привести к хаотичному размножению раковых клеток в головном мозге.
Симптомы
Все клинические проявления при лимфоме делят на 2 группы: общие и особенные для этого подвида злокачественного образования.
Большинство симптомов у лимфом одинаковы для онкологии любой локализации:
- Болезненное воспаление лимфоузлов на шее, под мышками, в паху, вследствие чего они увеличены. Зуд в их области. Узлы не уменьшаются даже при приеме противобактериальных препаратов.
- Похудение без явных причин.
- Сильное потоотделение из-за повышения температуры, особенно ночью.
- Слабость, быстрая утомляемость даже без физических нагрузок.
- Нестабильный стул, рвота, проблемы с пищеварительной системой.
- Ухудшение зрения (пациент видит как в тумане, в глазах двоится).
Лимфома головного мозга располагает и специфическими признаками. Они появляются, потому что мягкая мозговая оболочка сдавливается. К ним относятся:
- боли головы, ее кружение;
- расстройства восприятия (зрительные, слуховые и обонятельные галлюцинации);
- поведенческие изменения в настроении, образе жизни и действий, мышлении;
- нарушение координации движений, потеря чувствительности в какой-то части тела;
- судороги и приступы эпилепсии.
Необходимо прислушиваться к организму, потому что первоначально онкологические заболевание может протекать бессимптомно.
Диагностика
Лимфома ведет себя так, что порой и опытным специалистам непросто ее диагностировать. Но развиваются подобные злокачественные образования по определенному сценарию, и аномальные процессы в нервной системе можно проследить в развитии.
Диагностика определит количество очагов, точное место их расположения, размер и тип лимфомы.
После него определяется дальнейший план обследований.
Их следует сдавать регулярно. Они расскажут, как организм реагирует на новообразование.
Проводится, если подозревается онкология в любом месте. Это главный анализ, подтверждающий лимфому, показывает вид новообразования, его структуру, насколько оно агрессивна. В черепной коробке делается маленькое отверстие и берутся образцы пораженной ткани.
Их направляют на морфологическое и иммунологическое исследование под микроскопом специалисту по патологической анатомии. Он выясняет, содержат ли они лимфомные клетки. Если они обнаружены, определяется вид лимфомы.
Рентген, КТ, МРТ находят и описывают опухоли в частях тела, которые не видит врач при внешнем обследовании. Ионизирующие и неионизирующие излучения определят стадию лимфомы.
Рентгеновский снимок грудной клетки расскажет, что происходит с лимфатической системой средостения и вилочковой железы.
Неходжкинскую лимфому точнее диагностирует МРТ. Больному вводят контрастное вещество (йод, барий). Оно улучшает визуализацию органа, определяет новые злокачественные клетки, показывает послойные изображения тканей органа.
Исследование костного мозга подтвердит или опровергнет присутствие агрессивных образований в костном мозге.
Если предыдущие исследования оказались неинформативны, проводят цитометрию (подсчитывают лейкоцитарную формулу под микроскопом), устанавливают изменения в хромосомном наборе клеток, аномалии числа хромосом, молекулярно-генетические исследования.
Лечение
После подтверждения диагноза, определения типа лимфомы, этапа болезни, анализа состояния больного разрабатывается схема лечения. Неходжкинскую лимфому головного мозга лечить непросто. У органа есть физиологическая преграда (гематоэнцефалическая) между кровеносной и ЦНС. Этот барьер защищает его от травм, поэтому многие методики кардинально не действуют на злокачественные образования.
Индолентные лимфомы иногда не нуждаются в терапии, довольно наблюдения онколога. Но если болезнь развивается (увеличиваются лимфатические узлы, усиливается слабость, повышается температура) – следует лечиться.
Если новообразование не распространено, проводят радиотерапию, облучают опухолевые лимфоузлы. При распространении его по организму показана химиотерапия. Имеется много лекарственных средств для ее проведения: Хлорбутин, Флударабин, Циклофосфан, Винкристин.
Первичные лимфомы головного и спинного мозга развиваются редко. Обычно ЦНС поражается наряду с другими структурами в результате распространения опухоли. Поражение ЦНС характерно для диффузных Т-клеточных лимфом, особенно в детском возрасте, и обычно оно развивается на фоне пораженного костного мозга.
Первичная лимфома головного мозга
Первичная лимфома головного мозга довольно редкая опухоль, которая чаще развивается у больных СПИДом, после пересадки почки и у больных, длительное время получавших иммунодепрессанты.
Обычно опухоль представляет собой агрессивную лимфому, состоящую из центроцитарных, центробластных и лимфоплазмоцитарных клеточных элементов. Опухоли развиваются в большом мозге (70%), мозжечке и стволе мозга (25%), и реже в позвоночнике.
Лимфома растет как мультицентрическая и обычно инфильтрирует периваскулярные зоны. У больных наблюдаются признаки и симптомы, типичные для мозговых опухолей. Хотя в позвоночнике опухоли развиваются редко, на поздних стадиях заболевания наступает инфильтрация спинномозговой жидкости клетками опухоли. К числу редких осложнений относится миграция опухолевых клеток в стекловидное тело глаза, сопровождающееся потерей зрения.
Обычно, при первичном осмотре, у больных не обнаруживается признаков развития лимфом, локализованных в других органах. Также они не развиваются и в более поздние сроки. Для установления стадии развития опухоли проводят исследование костного мозга и спинномозговой жидкости.
Если пациент не болен СПИДом, то можно назначить курс лучевой терапии. Однако рост опухоли с трудом поддается контролю, и обычно даже после облучения в дозах 45-50 Гр часто наблюдаются локальные рецидивы.
В настоящее время, назначают лекарственное лечение без лучевой терапии или перед облучением. В состав рецептуры входят высокие дозы метотрексата, цитозинарабинозида, и алкилирующих агентов, проникающих через гематоэнцефалический барьер (нитрозомочевины, прокарбазин и темозоламид).
В настоящее время хорошо разработаны основные принципы лучевой терапии лимфом головного мозга. Неблагоприятный прогноз характерен для больных старше 60 лет. Лечение оказывается результативным у 60-80%) больных (в зависимости от критерия оценки эффективности), при средней выживаемости 50 месяцев.
При лечении развиваются токсические осложнения, особенно, если в комплекс лечебных мероприятий включают лучевую терапию. Если в спинномозговой жидкости обнаруживаются опухолевые клетки, болезнь с трудом поддается лечению даже при использовании химиотерапии и облучения.
С началом распространения СПИДа лимфому ЦНС стали рассматривать как опухоль, сопутствующую этому заболеванию. Опухоль представляет собой агрессивное В-клеточное новообразование, обычно развивающееся у тяжелобольных СПИДом (многие случаи диагносцируются при посмертном вскрытии).
При обследовании у больных обнаруживаются неврологические патологии местного характера, паралич черепного нерва, обмороки и расстройства психики. При КТ бывает трудно установить границы опухоли, и характер повреждений затрудняет ее дифференциальную диагностику с токсоплазмозом. Лечение этих опухолей сложно и малоэффективно. Больные очень ослаблены, и их иммунитет полностью нарушен. При локализованной опухоли может помочь лучевая терапия. При химиотерапии возрастает вероятность развития посторонних инфекций, и поэтому ее следует назначать с осторожностью.
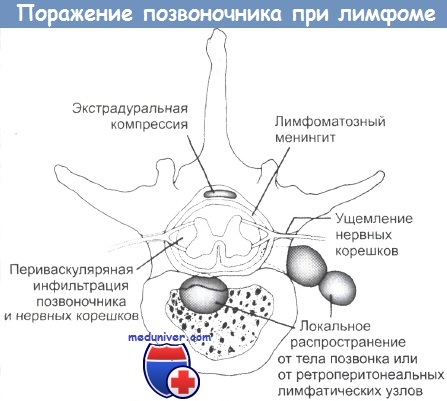
Поражение позвоночника при лимфоме.
Экстрадуральная компрессия может происходить в результате поражения тела позвонка или распространения опухоли от парааортальных лимфатических узлов.
Лептомснинтеальная инфильтрация, вероятно, имеет гематогенную природу и особенно часто происходит при поражении костного мозга.
Вторичная лимфома центральной нервной системы
В 9% всех случаев НХЛ происходит поражение ЦНС. Клинически это проявляется или как лимфоматозный менингит (55%), или как экстрадуральная компрессия (45%). У большинства больных первичная опухоль развивается в виде диффузной крупноклеточной (центробластной) или диффузной центроцитарной лимфом. В 70% случаев при микроскопичесом исследовании в ходе первичного осмотра обнаруживается поражение костного мозга. При применении более чувствительных методов эта цифра может оказаться еще больше.
Обычно к моменту постановки диагноза лимфатические узлы оказываются пораженными, особенно это относится к ретроперитонеальным узлам. Поражение ЦНС при лимфомах очень характерно для детского возраста и чаще наблюдается при Т-клеточных опухолях.
Клинически лимфоматозный менингит проявляется как паралич черепного нерва; для него также характерны психические расстройства и возрастание внутричерепного давления. Из-за сдавления и периваскулярной инфильтрации опухолью часто наблюдаются повреждения корешков нервов. Проводят исследование спинномозговой жидкости и, если возможно, определяют поверхностные маркеры (укороченная легкая цепь, маркеры Т-клеток).
Этот этап дифференциальной диагностики необходим для того, чтобы отличить клетки опухоли от реактивных лимфоцитов, которые обнаруживаются при туберкулезе или при грибковом менингите.
Эпидуральная компрессия обычно развивается в грудном отделе позвоночника, однако нервные корешки, включая cauda equina (конский хвост), могут подвергаться сдавлению. У таких больных лимфома располагается в заднебрюшинной области и иногда поражает позвонки. При этом развивается парапарез, и требуется оказание срочной помощи.
Лимфоматозный менингит представляет собой серьезное осложнение лимфомы, и вылечиваются лишь немногие больные. Для лечения назначают метотрексат (интратекально) в комбинации с цитозинарабинозидом и облучением области головы и позвоночника. Больным с высоким риском поражения ЦНС (детские лимфомы и Т-клеточные лимфомы детского и юношеского возраста) необходимо профилактическое лечение ЦНС с назначением метотрексата и облучением области головы.
Это помогает избежать поражения ЦНС. У взрослых поражение ЦНС наблюдается реже. При системном лечении часто используют рецептуры, которые содержат препараты, попадающие в спинномозговую жидкость и поэтому являющиеся более эффективными. Наоборот, риск поражения нервной системы у взрослых может быть меньше, чем считалось до сих пор.
Читайте также:


