Лучевая терапия что это такое и последствия рак полости рта
Целесообразно проводить лечение в специализированных клиниках, персонал которых представлен хирургами, радиологами и онкологами. Основные принципы лечения больных с опухолями полости рта различной локализации, в общем, одинаковы и рассматриваются совместно. Исключение составляет карцинома губы.
Лечение небольших доступных опухолей (Т1) полости рта
Эти опухоли успешно вылечиваются методом радикальной лучевой терапии с сохранением функции ротовой полости. Часто эффективна имплантация источников излучения, поскольку при этом возможно облучить небольшой объем ткани в высокой дозе. Эта техника неприменима для лечения новообразований на губе. В качестве источников используют радиоактивные изотопы радия, цезия, золота, тантала и иридия, обладающие одинаковой эффективностью.
Обычно этим методом пользуются для лечения новообразований языка, букальной слизистой, дна ротовой полости, неба и нижней зубной альвеолы. Для небольших опухолей (менее 1 см) можно ограничиться имплантацией источника, не прибегая к дополнительному внешнему облучению. Тем не менее большинство радиологов в случаях несколько более крупных опухолей, однако по размерам не подходящих для введения имплантанта (Т1 и небольшие Т2), предпочитают использовать наряду с имплантацией источника также внешнее облучение.
При имплантированном источнике суммарная очаговая доза 60 Гр обычно достигается через 4-7 дней. При совместном применении импланта и внешнего облучения многие радиологи рекомендуют после облучения опухоли от имплантированного источника в суммарной очаговой дозе 50 Гр (за 5-7 дней) проводить фракционированное облучение внешним пучком в течение 3 недель до достижения суммарной дозы 30 Гр. В ряде клиник небольшие опухоли на кончике языка предпочитают удалять хирургическим путем. Иногда для этой цели используется лазерный метод.
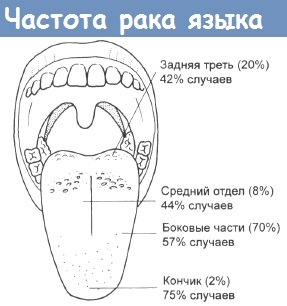
Относительная частота (в скобках) и эффективность контроля над ростом карцином языка различной локализации.
Лечение больших опухолей полости рта (Т2-Т4)
Традиционно эти опухоли лечили облучением внешним пучком, однако в последнее время все чаще используется комбинация лучевой и химиотерапии. При внешнем облучении обычно эффективной оказывается суммарная доза 60 Гр, назначаемая фракциями в течение 6 недель, причем переносимость дозы зависит от облучаемого объема ткани. Облучают с применением боковых полей без клиновидного фильтра или с применением фильтра. В поля включают место расположения первичной опухоли и ближайшую к ней группу лимфатических узлов. При раке языка, дна ротовой полости и нижней челюсти, можно избежать облучения неба с помощью роторасширителя, фиксирующего язык в нижнем положении.
Вопросы лечения метастазов в лимфатические узлы шеи остаются дискуссионными. Во многих клиниках больным с подвижными узлами рекомендуют их радикальное удаление. При профилактическом удалении лимфатических узлов без признаков патологии в значительном количестве случаев в них были обнаружены очаги микрометастазирования. Большинство радиологов предпочитают проводить профилактическое облучение шеи у больных без признаков поражения лимфатических узлов (N0).
При этом обычно используют дозу ниже радикальной (50 Гр за 5 недель или в эквиваленте), исходя из предположения о наличии скрытых поражений лимфатических узлов, и меньшей вероятности возникновения рецидивов. В большинстве клиник для контроля над состоянием шейных лимфатических узлов используют облучение внешним пучком, иногда в сочетании с хирургическим методом. Однако, независимо от метода лечения, выживаемость среди больных в стадии N2 или N3 крайне низкая,
Появление рецидива и общая выживаемость среди больных тесно связаны с размером опухоли и стадией ее развития. По данным одного из крупномасштабных исследований, кумулятивная выживаемость больных с опухолями подвижной части языка и дна ротовой полости, без признаков лимфоаденопатии, составляла 57%, в то время как у больных с пальпируемыми лимфатическими узлами она снижалась до 42% (24). Если при обследовании больного обнаружено поражение лимфатических узлов, то, несмотря на интенсивные методы, лечение первичной опухоли не приводит к благоприятному результату.
В отдельных случаях удается контролировать появление ограниченного рецидива опухоли (обычно на прежнем месте) с помощью имплантации радиоактивного источника, однако позже может потребоваться радикальное хирургическое вмешательство, поскольку эффект носит непродолжительный характер.

При появлении рецидива после первичной лучевой терапии, в клиниках Великобритании обычно используют хирургический метод. Однако все чаще в качестве первичной меры рекомендуется хирургическое вмешательство, а не лучевая терапия. Это связано с развитием в полости рта отдаленных побочных эффектов облучения. Как правило, проводится обширная резекция с последующей реконструктивной операцией.
Использование техники микрососудистой пересадки свободного кожного лоскута привело к существенному улучшению косметических результатов операции. Однако необходимость радикального удаления пораженной области часто приводит к значительному локальному повреждению ткани и к утрате ее функциональной активности. Типичная операция по поводу рецидива опухоли дна ротовой полости включает проведение гемиглоссэктомии, иссечение участка дна ротовой полости, гемимандибулоэктомию и иссечение шейных лимфатических узлов.
В полости рта развиваются различные злокачественные новообразования, при этом в большинстве случаев — это плоскоклеточный рак. По локализации чаще остальных регистрируется рак языка. На его передние две трети приходится 75% злокачественных поражений. Следующими по встречаемости локализациями являются злокачественные новообразования слизистой оболочки щек и дна полости рта.
У мужчин рак слизистой полости рта отмечается втрое чаще, чем у женщин, при этом пик заболеваемости приходится на пожилой возраст, хотя патология встречается во всех возрастных группах, включая детей.
Факторы риска
Большинство злокачественных опухолей полости рта возникают в уже измененных тканях. Обычно это длительно протекающие воспалительные изменения и различные предраковые состояния. Предрак — особое состояние тканей, при котором в определенный момент может произойти их злокачественное перерождение, хотя возможным исходом могут оказаться и доброкачественная опухоль и полное возвращение к нормальному состоянию. Причины предраковых состояний и их прогрессии в злокачественный процесс достоверно неизвестны. Ученые предполагают, что это зависит от иммунобиологического статуса человека и особенностей воздействия канцерогена.
Факторами, которые способствуют появлению предраковых изменений, могут быть как внешние повреждающие агенты, так и различные нарушения в организме:
- Постоянное механическое воздействие — аномалии прикуса, плохо подогнанные протезы.
- Химические агенты — алкоголь, табачный дым, пряности, производственные раздражители.
- Температурные агенты — постоянное употребление очень горячей пищи, горячий табачный дым, работа в горячих цехах.
- Биологические агенты: различные микроорганизмы полости рта, как откровенно болезнетворные, так и условно-патогенные, которые дают знать о себе лишь при благоприятных для себя условиях.
- Ионизирующее излучение, в том числе вследствие медицинских процедур.
- Заболевания системы пищеварения.
- Некоторые системные поражения, в частности — красная волчанка.
Среди перечисленных факторов одним из важнейших является биологический. Доказана связь между предраковыми изменениями слизистой оболочки полости рта с кариесом и болезнями десен вследствие избыточного роста бактерий. Вторым, но не менее важным фактором, является курение — у курильщиков заболевание регистрируют в 6 раз чаще, чем у некурящих.
Клинические проявления
Симптомами злокачественного образования полости рта могут быть:
- уплотнение и отек пораженного участка;
- длительно незаживающая язва;
- белые или красные пятна на слизистой;
- ослабление корней зубов;
- кровоточивость десен;
- нарушение речи;
- необъяснимое снижение веса;
- болезненность в полости рта;
- общее недомогание.
Большинство этих симптомов неспецифичны и отмечаются при хронических заболеваниях зубочелюстной системы, поэтому нередко игнорируются пациентом.
Стадии рака
N2 — вовлечение одного узла со стороны поражения с его увеличением от 3 до 6см, или в несколько узлов Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
Хирургическое лечение
В зависимости от места расположения и распространенности онкологического процесса, для хирургического лечения новообразований полости рта применяются различные операции, которые могут захватывать подлежащие костные ткани. Помимо этого иногда требуется также проведение реконструктивных вмешательств. На первой и второй стадии хирургическое лечение обычно назначается в самостоятельном варианте, на более поздних — сочетается с лучевой или химиолучевой терапией. В ходе операции, помимо вмешательства на первичном очаге, при необходимости и технической возможности проводится удаление пораженных регионарных лимфоузлов. Альтернативой операции на ранних стадиях может выступать схема, сочетающая дистанционную лучевую терапию с брахитерапией, которая подразумевает размещение источника радиоактивного излучения непосредственно в пораженные ткани.
Радиотерапевтическое лечение
Лучевая терапия при раке полости рта может быть дистанционной и контактной — брахитерапия, когда источник радиации находится не в ускорителе частиц, а непосредственно в организме пациента. Дистанционная лучевая терапия применяется в трех вариациях:
- Самостоятельно на первичный очаг и регионарные лимфоузлы при небольших размерах новообразования и невозможности хирургического лечения.
- Адъювантная лучевая терапия — проводится после оперативного лечения рака слизистой рта на его поздних, стадиях. Рекомендовано начать послеоперационную лучевую терапию в течение 6 недель после вмешательства.
- В составе адъювантной химиолучевой терапии при неполном удалении опухоли, прорастании капсулы лимфоузла и некоторых других неблагоприятных факторах на поздних стадиях процесса.
В ходе этой брахитерапии в опухоль устанавливаются специальные иглы — интрастаты, через которые по шлангам из контейнера подается радиоактивный кобальт или иридий (иногда другие элементы). Брахитерапия позволяет создать высокую дозу радиации непосредственно в опухоли, минимально затрагивая здоровые ткани, однако имеет несколько недостатков, которые ограничивают ее применение. К их числу относятся необходимость хирургического вмешательства и достаточно сложной подготовки. Процедура абсолютно противопоказана при инфильтрации опухоли в костную ткань и крупные сосуды, а также активная инфекция в месте установки интрастатов.
Химиотерапия
Химиотерапия — применение препаратов, обладающих возможностью сдерживать рост опухоли. В современных реалиях, мы чаще говорим о полихимиотерапии — одновременном приеме нескольких препаратов с разным механизмом действия.
При лечении рака полости рта самостоятельная химиотерапия применяется только в паллиативных целях, чтобы облегчить симптомы болезни. При этом побочные эффекты химиотерапии требуют индивидуального и взвешенного подхода к решению вопроса об ее целесообразности. Частичную регрессию удается получить в 25-40% случаев с предполагаемой продолжительностью жизни 6-10 месяцев.
Основное же место химиотерапии — это ее комбинация с радиотерапевтическим лечением, преимущественно, в составе адъювантной химиолучевой терапии.
Томотерапия рака полости рта
Использование дистанционной лучевой терапии сопровождается двумя проблемами: повреждение здоровых тканей и недостаточная регрессия новообразования. Побочные эффекты при этом иногда полностью нивелируют достигнутый результат лечения и увеличивают риск развития послеоперационных осложнений. Решить эти проблемы и увеличить эффективность радиологического лечения способна лучевая терапия с модулированной интенсивностью (IMRT), и в частности технология TomoTherapy HD.
TomoTherapy HD — комплекс, объединяющий компьютерный томограф и современный ускоритель частиц. Система позволяет точно доставить дозу радиации в опухоль какой бы сложной формы она ни была (локализовать опухоль, запланировать лечение и проводить его), оберегая от лучевой нагрузки здоровые ткани. Такой подход позволяет значительно снизить риск нежелательных проявлений.
Возможность подать дозу радиации с минимальным воздействием на здоровые ткани позволяет оказать более выраженное влияние на опухоль и снизить вероятность выраженных побочных эффектов в будущем
Часто задаваемые вопросы
Сколько стоит курс лечения?
Курс лечения вместе с предлучевой подготовкой стоит 258 000 рублей. Есть возможность оформления рассрочки на весь период лечения.
Есть ли онлайн-консультация?
Для жителей других регионов, а также для тех, кому визит к врачу затруднителен, наш центр предоставляет возможность бесплатной онлайн - консультации.
Документы, которые необходимы для получения онлайн-консультации?
Для получения консультации о возможности получения томотерапии, вам необходимо направить нам все имеющиеся у вас медицинские выписки и обследования, включая гистологическое заключение. Направление на бесплатную консультацию не требуется.
Возможно ли лечение детей?
Томотерапия наиболее благоприятна для лечения детей, так как лучевая терапия проходит щадящим методом, не задевая здоровые органы и ткани развивающегося ребенка.
На какой стадии можно применять лучевую терапию?
В современной онкологии возможности лучевой терапии применяются очень широко на любой стадии. Однако каждому пациенту требуется индивидуальный подход, так как выбор тактики и плана лечения зависит от многих факторов: расположения опухоли, сопутствующих заболеваний, возраста и общего состояния пациента. Поэтому для получения информации о возможности лечения, необходимо получить консультацию врача-радиотерапевта.
- Причины и факторы риска
- Локализация
- Метастазы
- Симптомы рака полости рта
- Стадии заболевания
- Лечение
- Прогноз и выживаемость
- Профилактика
Злокачественные опухоли полости рта составляют около 6% от всех онкозаболеваний в целом. По гистологическому строению (типу образующих опухоль клеток) выделяют следующие типы:
- Опухоль из клеток эпителия — рак
- Опухоль из клеток соединительной ткани — саркома
- Меланома
Каждый из типов включает в себя несколько разновидностей.
Также отдельно выделяют несколько групп предраковых заболеваний. Предраковые заболевания полости рта делятся на:
- Облигатные — с высокой частотой озлокачествления. К ним относится болезнь Боуэна, бородавчатый предрак, ограниченный гиперкератоз, хейлит Манганотти.
- Факультативные — с меньшей частотой озлокачествеления. В данную группу входят веррукозная форма лейкоплакии, папилломатоз, эрозивноязвенная и гиперкератотические формы системной красной волчанки и красного плоского лишая, постлучевой стоматит и постлучевой хейлит, кератоакантома.
Среди злокачественных опухолей полости рта чаще всего встречается рак.
Рак полости рта, в свою очередь, подразделяется следующим образом.
- Интраэпителиальная карцинома (Carcinoma in situ, рак in situ) характеризуется отсутствием прорастания в базальную мембрану, несмотря на злокачественность новообразования.
- Плоскоклеточный рак — встречается наиболее часто.
Причины и факторы риска
Причины развития злокачественных новообразования полости рта можно условно разделить на местные и общие факторы повышения риска.
К общим факторам относят возраст, наличие в анамнезе различных вредностей (воздействие радиации и т.п.), наследственная предрасположенность.
Местными факторами называют локальные факторы, влияющие на ротовую полость. К ним относятся — жевание насвая (табако- и наркосодежащих смесей), курение, привычка употреблять внутрь обжигающе горячие напитки, хроническая травматизация слизистой (обломком зуба, деформированным зубным протезом), а также наличие предраковых заболеваний. Отдельно следует выделить фактор риска выявления заболевания на поздних стадиях — отсутствие ежегодных осмотров стоматолога.
Именно пренебрежение профилактическими визитами к доктору препятствует диагностике рака на ранних, поддающихся лечению, стадиях и выявлению и лечению.
Локализация
Рак полости рта принято классифицировать по локализации. Это связано с тем, что обсуждаемая зона включает большое количество анатомических образований, отличающихся существенным разнообразием.
При выборе тактики лечения и вида операции значимую роль играет именно положение опухоли во рту. Разные участки ротовой полости по-разному иннервированы, по-разному кровоснабжаются, имеют разную функциональную значимость, поэтому перспективы лечения абсолютно одинаковых опухолей, расположенных в различных местах, могут существенно отличаться.
По локализации рак полости рта принято подразделять на:
- Рак щек
- Рак дна полости рта
- Рак языка
- Рак в зоне альвеолярного отростка
- Рак неба
- Рак десны
Рак слизистой оболочки щек занимает второе по частоте место (после рака языка) в структуре рака полости рта. Существенное влияние на повышение риска оказывают местные факторы, химические и физические агенты, вызывающие хроническую травматизацию слизистой оболочки. В большей степени, чем при раке других зон, актуален такой предрасполагающий фактор как хроническая травматизация зубными протезами, острыми краями поврежденных зубов.
Данный вид опухоли составляет 10-15% всех раков полости рта. Дно ротовой полости образовано структурами между языком и подъязычной костью. Слизистая, выстилающая дно полости рта, имеет развитую подслизистую основу, состоящую из рыхлой соединительной ткани и клетчатки. Данная область богато кровоснабжается. Всё это создаёт благоприятные условия для роста опухоли, ее распространения и метастазирования.
Рак языка — наиболее распространенная разновидность рака полости рта. Язык — подвижный орган с большим количество нервных окончаний (рецепторов). Благодаря этому пациенты, как правило, обращают внимание на возникшее новообразование, и имеют возможность своевременно обратиться за помощью. Развитая сеть кровеносных и лимфатических сосудов способствует раннему метастазированию опухоли, в первую очередь — в периферические лимфоузлы.

Рак в данной области развивается или из клеток слизистой оболочки, или из эпителиальных островков Малассе. Эпителиальные островки Малассе — это остатки эпителиальных клеток в толще периодонта. В норме данные клетки никак себя не проявляют, но при неблагоприятных условиях могут стать источником опухоли. Отличительная особенность этих опухолей -относительно раннее возникновение симптомов, зубы в зоне роста опухоли подвергаются ее воздействию, у пациента появляются жалобы на боли.
Рак неба встречается редко. Разделяют твердое и мягкое небо, поэтому гистологические типы опухоли мягкого и твердого неба различны. Для твердого неба более характерны цилиндромы и аденокарциномы, мягкое небо в большей степени подвержено плоскоклеточному раку.
Метастазы
Метастатическая природа опухолей полости рта — большая редкость. Описаны случаи опухолей легких, почек, молочной и щитовидной желез, метастазировавших в ротовую полость. Также метастазировать в полость рта могут саркомы. Чаще появление признаков онкопатологии в полости рта может быть вызвано прорастанием опухоли из соседних анатомических зон. Уточнению диагноза помогает исследование тканей опухоли — гистологическое исследование.
Симптомы рака полости рта
Проявления заболевания зависят от характера опухоли и от зоны расположения. Как правило, пораженная область представляет собой или локальное изъязвление, или уплотнение (выпуклость, узел). Пациент чувствует боль и дискомфорт в соответствующей зоне. К тревожным признакам надо отнести следующие:
Стадии заболевания
I стадия характеризуется наличием опухоли до 1-2 см в диаметре, не выходящей за пределы пораженной зоны (щеки, десны, неба, дна полости рта), ограниченной слизистой оболочкой. В регионарных лимфоузлах метастазы не определяются.
II стадия — поражение такого же или большего диаметра, не выходящее за пределы какого-либо одного отдела полости рта, но распространяющееся в подслизистый слой. В регионарных лимфатических узлах — единичные метастазы.
III стадия — опухоль прорастает в подлежащие ткани, но не глубже периоста челюсти, или распространилась на соседние отделы полости рта. В регионарных лимфатических узлах — множественные метастазы размерами до 2 см в диаметре.
IV стадия — поражение распространяется на несколько отделов полости рта и глубоко инфильтрирует подлежащие ткани, в регионарных лимфатических узлах — неподвижные или распадающиеся метастазы, также характерно наличие отдаленных метастазов.
Классификация по стадиям периодически подлежит пересмотру, можно встретить подразделение стадий на подвиды — А и В. В настоящее время классификация по стадиям используется все реже, более актуальна классификация TNM. Ее принцип заключается в том, что данной кодировкой обозначаются характеристики самой опухоли, состояние ближайших к ней (регионарных) лимфоузлов, наличие или отсутствие отдаленных
метастазов.
В диагнозе онколог указывает гистологический тип рака, так как разные типы клеток отличаются по темпам роста, тенденции к метастазированию, чувствительности к лечению. Все типы классификаций служат одной цели — правильно оценить степень распространения болезни, степень повреждения и выработать верную тактику помощи.
Лечение
Для проведения оптимального лечения важны следующие факторы:
- Своевременное обращение. Фактор запущенности заболевания играет огромную роль.
Даже сейчас, когда врачи научились достаточно успешно бороться с болезнью и на поздних стадиях, окончательный прогноз в большинстве случаев определяется тем, как быстро пациент обратился к онкологу. - Качественная диагностика. Существует множество методов исследования, позволяющих более точно установить диагноз. В онкологии широко применяются УЗИ, МРТ, КТ, ПЭТ-КТ, а также гистологические исследования.
- Хороший контакт пациента и лечащего доктора. Умение врача объяснить больному суть происходящего, поддержать его и верно выстроить совместную работу, а также умение пациента быть дисциплинированным, доверять специалисту и не затягивать с
выполнением назначенных исследований или лечебных процедур.
При раке полости рта применяются как хирургическое лечение, так и химиотерапия, и лучевая терапия (включая брахитерапию).
Операция — классика лечебной тактики в онкологии вообще и в онкологии полости рта в том числе. Сложность применения хирургии ротовой полости в том, что в ряде случаев технически сложно удалить опухоль и не повредить жизненно важные анатомические образования.
Врач учитывает следующие важные моменты:
- Область рта богато кровоснабжается, и это риск активного кровотечения.
- Органы и ткани области рта подвижны, и возможность этого смещения друг относительно друга определяет такие важные функции как речь, глотание и т.п.
- Анатомические образования данной зоны имеют мелкий размер и тесно прилежат друг к другу. В данной области мало балластных, функционально незначимых тканей, на каждый сантиметр приходятся важнейшие сосуды, нервы, органы. Это усложняет процесс операции. Отсутствие достаточного количества тканей делает более сложным закрытие дефекта, образовавшегося после удаления опухоли.
Как и в случае радикального оперативного лечения опухолей других зон, при операциях на полости рта стремятся соблюсти следующие условия:
- Удаление опухоли должно происходить в пределах здоровых тканей, срез проходит не на границе здоровой и больной ткани, а по здоровой ткани, то есть, опухоль иссекается как бы с запасом. При близком положении органов это составляет проблему.
- При иссечении опухоли учитывается важность дальнейшего восстановления целостности покрова, а также, по возможности, сохранение функции.
- Иссекая опухоль, в большинстве случаев, удаляют и периферические лимфоузлы. Это связано с тем, что ближайшие к опухоли лимфатические узлы являются ловушкой для метастазов, и в них зачастую могут содержаться клетки опухоли.
В классической онкологии хирургическое лечение было методом выбора, операции применялись, как правило, сразу после установления диагноза. В настоящее время подход немного изменился, стал более дифференцированным. Иногда операции предшествуют химиотерапия и (или) лучевая терапия.
Особенность опухолевых клеток — быстрый рост и деление. Именно на этом основан метод химиотерапии. В организм вводят специальные токсичные для клеток вещества, подавляющие их рост. Химиотерапия влияет на весь организм, но при этом большинство клеток малочувствительны к веществу, а для клеток опухоли химиопрепарат губителен.
Химиотерапия применяется как дополнение к операции, перед ней или после нее, как самостоятельный метод, и в комплексе с лучевой терапией.
Целесообразность применения химиотерапии определяется гистологическим типом опухоли. Разновидность препарата выбирается с учетом чувствительности конкретного новообразования к различным видам соответствующих лекарств.
Недостаток химиотерапии — ее побочные эффекты. В организме есть ряд здоровых клеток, которые часто обновляются, соответственно, быстро делятся. Это клетки слизистой желудочно-кишечного тракта, клетки крови и другие. Препараты химиотерапии влияют на них. Меняется формула крови, гибнут клетки выстилки желудка и кишечника. Результатом становятся тошнота, расстройство стула, слабость, снижение иммунитета. Данные явления временны, и, как правило, преодолимы, однако, применение химиотерапии требует постоянного врачебного наблюдения.
Метод основан на повреждающем действии рентгеновского излучения на клетки, прежде всего на активно делящиеся клетки, каковыми являются клетки злокачественных опухолей. Лучевая терапия может применяться и как самостоятельный способ лечения, и в комплексе с оперативными методами и химиотерапией. Перед началом курса проводится разметка, определяющая направление воздействия и обеспечивающая максимальное воздействие на саму опухоль и минимальное — на окружающие ткани.
Брахитерапия — подвид современной лучевой терапии, когда источник излучения вводится непосредственно в пораженную область. Брахитерапия позволяет воздействовать на опухоль максимальными дозами излучения и уменьшить повреждающие влияние на здоровые ткани.
Прогноз и выживаемость
Прогноз заболевания зависит от стадии, локализации, своевременного оказания помощи. На ранних стадиях при условии адекватного лечения, заболевание практически всегда удается победить. Когда обращение к врачу было не своевременным, прогноз несколько хуже, процент излечившихся пациентов ниже. В оценке прогноза важно наличие или отсутствие отдаленных метастазов. Несмотря на огромный прогресс в онкологии, отдаленные метастазы резко снижают 5-летнюю выживаемость, это существенная проблема для специалиста. Помимо этого, прогноз зависит от гистологического типа опухоли, т.к. скорость роста у разных типов опухолей может существенно различаться. Возраст пациента, локализация опухоли, наличие у больного сопутствующих заболеваний, выбранная тактика лечения — все эти факторы существенно влияют на прогноз.
Профилактика
Профилактика рака полости рта включает в себя меры, направленные на поддержание общего физического здоровья с целью повышения противоопухолевого иммунитета. К ним относятся соблюдение режима труда и отдыха, своевременное лечение хронических заболеваний, гигиена.
Необходимо исключить повреждающие факторы, снизить риски — отказаться от курения, обжигающих напитков, контролировать состояние протезов.
При регулярном посещении стоматолога и самоосмотрах полости рта шанс на распознание болезни на ранних стадиях и ее успешное излечение существенно выше.
Таким образом, задача любого человека — забота о своей полости рта и регулярные визиты к стоматологу.
Полость рта является основным и единственным инструментом вербального общения между представителями человеческого вида. Однако кроме речевой функции, она имеет множество дополнительных, но не менее важных подфункций, в том числе подготовки и образования болюса (комка пищи, предназначенного для глотания), формирования вкуса и процесса глотания.
Целостность полости рта в целом необходима для предотвращения аспирации, сохранения правильной речи. Поэтому лечение различных форм рака ротовой полости опасно нарушением целостности этой области тела. Зачастую после таких операций проводят восстановительную физиотерапию и, при необходимости, реконструкцию части лица, челюсти, десны.
Рак дна полости рта может иметь разрушительные последствия. Начинается заболевание обычно с образования безболезненного узлового или язвенного поражения, которые могут быть незаметными для пациента. Опухолевые новообразования дна полости рта располагаются вне зоны постоянного наблюдения. Из-за этого многие больные обращаются к врачу на продвинутой стадии рака. Как правило, в этот период опухоль или язва уже становится болезненной и вызывает функциональные нарушения.
Строение дна ротовой полости
Дно полости рта представляет собой подковообразную полость под языком. Оно простирается от передней внутренней стороны (язычной поверхности) нижней десны и альвеолярного отростка нижней челюсти в боковом направлении по отношению к передней части языковой миндалины. Эта поверхность ограничена свободной нижней поверхностью языка. Её вогнутость имеет решающее значение для эффективного глотания слюны.
Спереди дно ротовой полости разделено на две части язычной уздечкой. Кроме того, на этом участке находится подъязычная складка, покрытая слизистой оболочкой с многослойным плоским эпителием. Под поверхностью слизистой оболочки располагаются две большие слюнные железы. Подъязычные и подчелюстные железы впадают в дно полости рта, проходя через канал бартолиновой железы и вартонов проток. Расстояние между сублингвальными железами и подбородочноязычной мышцей составляет около 5 см.

Рис. 1. Схема расположения раковой опухоли дна ротовой полости
В средней линии дна полости рта подбородочноязычная мышца отделяет подъязычные слюнные железы. Подъязычная железа имеет несколько мелких отверстий в дополнение к бартолиновому протоку, расположенному в подъязычной складке.
Мировая статистика заболеваемости раком ротовой полости, факторы риска
По статистике, рак головы и шеи занимает 15% от общего количества случаев рака всего тела. Встречается такое заболевание с частотой 9,5 случаев на 100 тысяч населения. Злокачественные опухоли полости рта составляют примерно 30% от общего числа опухолей головы и шеи. Например, в США 5% всех случаев рака занимают именно случаи рака полости рта и различных частей рта. Рак дна полости рта составляет около 35% от этих случаев.
По всему миру уровень заболеваемости значительно колеблется. В Индии, например, раком полости рта болеют 50% населения от всего числа людей, имеющих злокачественные опухоли. Это различие обусловлено принципиально разным подходом к гигиене рта и зубов, а также жеванием бетеля. Рак ротовой полости чаще встречается у мужчин, чем у женщин (примерно 3:1).
Предрасположенность к раку дня полости рта может быть семейной, генетической или приобретенной (иммуносупрессия, сифилис, синдром Пламмера-Винсона, хронический кандидоз). Эти факторы риска и основной патогенез не исчезают после хирургического иссечения или лучевой терапии рака. Органы остаются чувствительными. Если пациент продолжает пить, курить и подвергаться воздействию других раздражителей, риск развития вторичной опухоли возрастает на 40%. Кроме того, уменьшается ответ организма на лучевую терапию.
Диагностика и симптомы злокачественной опухоли дна ротовой полости
Диагностика рака дна полости рта проводится при полном осмотре ротовой полости: языка, зубов, десен, внутренней стороны щек. Дно полости рта врач пальпирует рукой для оценки расположения, размера и степени первичной опухоли. Бимануальная экспертиза также позволяет оценить вовлечение в злокачественный процесс органов и тканей подчелюстного треугольника. Осмотр головы и шеи проводится с учетом ушей, носа, ротоглотки и пальпации шеи.
Наиболее частым видом опухоли дна полости рта является безболезненная язва с плохо очерченными краями. В 20% случаев в окружающих тканях наблюдается лейкоплакия (ороговение слизистого эпителия). Она может предшествовать появлению язвы или появиться уже после неё. Небольшие язвы или узловые поражения могут оставаться бессимптомным в течение длительных периодов времени, так что пациент может не обращаться за медицинской помощью. Болевые симптомы слизистой оболочки могут быть связаны с афтозными язвами. Менее чем в половине случаев язва локализуется лишь на половине дна ротовой полости. Если же пациент пренебрегает первичными признаками заболевания, опухоль может распространиться на всю область дна полости рта с метастазами в шею или другие органы.
Злокачественные опухоли полости рта быстро растут, для них характерно частое и раннее метастазирование в окружающие регионарные лимфатические узлы. Наличие региональных метастазов в лимфоузлах на момент первоначального клинического обследования составляет 30-35%. Клинические симптомы вызываются ростом поражения и вторжением его в глубокие слои тканей. Края злокачественного новообразования становятся более нечеткими, основание язычка и лингвальная часть альвеолы могут быть также поражены.
Основные симптомы злокачественной опухоли дна полости рта:
- неприятный запах изо рта;
- боль в ухе (воздействие на язычный нерв);
- кровотечение;
- некроз краев язвы;
- тошнота, потеря веса, рвота, отсутствие аппетита;
- нарушение двигательной активности языка;
- трудности с глотанием, жеванием, потеря чувствительности языка;
- отсутствие вкуса ранее знакомых блюд.
Лечение рака дна ротовой полости
Выбор метода лечения основывается на оценке индивидуальных потребностей пациента и клинических показателей заболевания, а также опыта врачей. Хирургическая резекция или лучевая терапия, как правило, эффективны для лечения I и II стадий рака. По отдельности эти методы неэффективны на III и IV стадии. Таким образом, в большинстве случаев для лечения поздних стадий рака применяется комбинация двух и более методов.
Химиотерапия и облучение обычно используются для лечения крупных опухолей. Препараты могут помочь в послеоперационный период, когда есть необходимость щадящего воздействия на орган. Предоперационная лучевая терапия хороша в управлении крупными опухолями. В любом случае первичные опухоли следует рассматривать радикально, с тщательной оценкой состояния лимфатических шейных узлов.
Радикальный и наиболее часто используемый метод лечения – хирургическое иссечение. Популярна и криотерапия, лазерное удаление, а также комбинация нескольких способов. В каждом конкретном случае лечение зависит от анатомического расположения, размера и степени развития первичной опухоли, наличия или отсутствия метастазов в области шеи, возраста пациента и общего состояния здоровья до заболевания.
Профилактические меры:
- отказ от алкоголя, курения, жевания табака;
- противораковая диета (больше свежих овощей, зелени и фруктов, рыбы, орехов и сырых масел, меньше жареной пищи, мяса и рафинированных продуктов, фастфуда);
- разумные нагрузки, употребление необходимого количества жидкости;
- регулярные профилактические осмотры, анализы крови;
- соблюдение гигиены полости рта.
Веселящий газ сможет заменить эпидуральную анестезию во время родов
Читайте также:

