Лечения опухоли барре массона
Короткевич
Михаил Михайлович,
врач-нейрохирург высшей категории

Данный сайт предназначен для лиц старше 18 лет, содержит ряд фото и видеоматериалов, которые не предназначены к просмотру лицами с неподготовленной психикой.
Материалы сайта имеют ознакомительный характер. Для постановки правильного диагноза и выбора дальнейшей тактики лечения требуется консультация специалиста.
Опухоль Барре-Массона
Симптомы Диагностика Лечение
В литературе данное заболевание может фигурировать как синдром Барре-Массона, гломангиома или ангионеврома.
Одна из самых загадочных проблем периферической нервной системы. Маленькое (как правило, не больше 0,6 – 0,8 см в диаметре) образование, прикосновение к которому вызывает жгучую боль, чаще всего располагается в области ногтевых фаланг пальцев . Раньше опухоль Барре – Массона считалась болезнью машинисток, но несмотря на то, что печатные машинки переселились на безграничные просторы свалок, меньше больных с синдромом Барре - Массона не стало.
Опухоль Барре - Массона описана неврологом J.Barre и патомарфологом P.Masson (1924).
Опухоль развивается из миоартериального гломуса. Макроскопически выделяют:
солитарную гломусангиому и множественную диссеменированную гломусангиому .


Микропрепарат опухоли Барре - Массона с увеличением в 5 раз и в 20 раз
Солитарный узел состоит из микроскопических сосудов щелевидной формы синусоидального типа, выстланных эндотелием. К периферии от последних располагаются в несколько слоёв гломусные клетки. Строма опухоли скудная, представлена аргирофильными волокнами и коллагеновыми пучками. При окрашивании серебром выявляется большое число нервных волокон, чаще безиелиновых.
Симптомы опухоли Барре–Массона:
- Локальная жгучая боль, возникающая при прикосновении. Интенсивность болевого синдрома может быть очень сильной (вплоть до потери сознания).
- В далеко зашедших стадиях может развиваться гипотрофия мышц, находящихся поблизости опухоли. Также могут развиваться контрактуры близлежащих суставов.
- Мне приходилось наблюдать выраженную степень истощения у 3-х пациентов, длительное время страдающих опухолью Барре – Массона.
Диагностика основывается на характерных жалобах, результатах пальпаторного обследования.
УЗИ и МРТ выявляют наличие опухолевидного образования и его точную локализацию. Особенно это актуально в случае множественной диссеменированной гломусангиомы. В ряде случаев может наблюдаться сочетание одиночного подкожного узла с множественными узлами, располагающимися глубоко в тканях.
Лечение синдрома Барре-Массона только хирургическое.
Заболевание редкое и в ряде случаев ставит врачей в тупик. В силу обстоятельств на отделении хирургии периферической нервной системы было прооперировано несколько сотен пациентов с опухолью Барре–Массона, поэтому методика лечения отработана хорошо.
Оперативное лечение в большинстве случаев проводится под местной анестезией. В литературе описано удаление опухоли под регионарно – проводниковой анестезией. Только в случае расположения гигантских узлов в глубоких отделах конечностей проводится интубационный наркоз.
Образование удаляется в блоке с окружающей жировой клетчаткой с тщательной коагуляцией окружающих тканей.
Рецидивы редки и чаще связаны с малым размером опухоли, которая при первой операции не попала в блок удаляемых тканей.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гломус-ангиома Барре-Массона (син.: опухоль Барре-Массона, гломусная опухоль, ангионеврома, опухоль миоартериального гломуса) - доброкачественная онколь органоидного типа, развивающаяся из стенок канала Суке-Гойера, являющегося функциональной частью клубочковидного артериовенозного анастомоза. Он имеет узкий просвет, выстланный эндотелиоцитами и окруженный несколькими рядами гломусных клеток. Эти клетки рассматриваются как видоизмененные гладкие мышечные клетки, изменяющие просвет анастомоза. Клубочки богато иннервированы. Различают два типа гломус-ангиомы: солитарный н множественный. Наиболее часто встречается солитарный тип, который представляет собой узелок пурпурного цвета диаметром 0,3- 0,8 см, мягкой консистенции, четко отграниченный, резко болезненный, располагающийся в глубине дермы. Локализуется чаще всего на конечностях, особенно вблизи ногтевого ложа. Множественные гломус-ангиомы встречаются реже, они почти безболезненные, располагаются внутри кожно или подкожно. Возникают чаще в детском возрасте, главным образом у мальчиков, могут сочетаться с поражениями внутренних органов.
Патоморфология гломус-ангиомы Барре-Массона (гломусной опухоли). Солитарный узел гломус-ангиомы состоит из большого количества мелких сосудов, просветы которых выстланы одним слоем уплощенных эндотелиоцитов. К периферии от них располагаются в несколько слоев гломусные клетки, имеющие слабоэозинофильную цитоплазму и крупные овальные ядра, темноокрашенные гематоксилином, напоминающие эпителиальные элементы. Во многих участках отмечаются их полиморфизм, а также дистрофические изменения. Строма опухоли скудная, представлена аргирофильными волокнами и тонкими коллагеновыми пучками, иногда гиалинизированными. При импрегнации нитратом серебра выявляется большое число нервных волокон, чаще безмиелиновых.
Множественные гломус-ангиомы не имеют капсулы и состоят из более крупных сосудистых щелей неправильной формы. Так же. как и в солитарном узле, сосудистые щели выстланы одним слоем уплощенных эндотелиоцитов, но число гломусных клеток, располагающихся к периферии от эндотелиальных, значительно меньше, а местами они отсутствуют. Увеличения числа нервных волокон не наблюдается. Подобная структура напоминает строение кавернозной гемангиомы.
Гистогенез гломус-ангиомы Барре-Массона (гломусной опухоли). Оба типа гломус-ангиомы связаны с артериальным сегментом кожного гломуса, или каналом Суке-Гойера. При электронной микроскопии нормальные гломусные клетки представлены гладкими мышечными клетками. Гломусные клетки опухоли также являются гладкими мышечными клетками как при солитарном, так и множественном типах опухоли. Однако гладкие мышечные клетки в гломус-ангиоме имеют полигональную, а не веретенообразную форму. Эти клетки окружены волокнистой базальной мембраной, которая также отделяет гломусные клетки от эндотелиальных. Гломусные клетки содержат большое количество филаментов, располагающихся в виде пучков.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
9.3. Болезнь Барре—Массона
В отечественной литературе опухоль Барре—Массона была впервые описана в 1936 г. А.С.Лившиным.
Этиология и патогенез. Причина развития опухолей артериовенозных анастомозов кожи не выявлена, однако многие авторы обращают внимание на травму, которая предшествует появлению опухоли.
Опухоль Барре—Массона чаще встречается у женщин в период наивысшей функциональной деятельности половых желез, а у мужчин, наоборот, в пожилом возрасте. Это указывает на активное участие эндокринной системы в развитии заболевания. Очевидно, мужские половые гормоны предохраняют от появления опухолей Барре—Массона, а женские, наоборот, способствуют ее появлению.
Патологическая анатомия. В зависимости от преобладания отдельных элементов гистологически различают 3 формы гломусных опухолей: ангио-матозную, эпителиоидную и нейрогенную. Первая схожа с кавернозной ангиомой, последняя аналогична не-вриноме, пронизанной сосудами. Наиболее часто встречается эпителиоид-ная (округлая или овальная) форма размерами 1—1,5 см (чаще 3—5 мм) в диаметре. Опухоль белесоватого цвета, имеет плотную соединительнотканную капсулу и сосудистую ножку, в которой проходят сосуды и нервы. На срезе видны сосудистые лакуны, заполненные клетками с округлым и хорошо определяемым ядром. Эти клетки располагаются в несколько слоев и создают характерную гистологическую картину. Некоторые авторы считают, что эпителио-идные клетки опутаны сетью симпатических нервных волокон, которые являются продолжением около-артериальных симпатических сплетений.
Клиническая картина опухолей сосудистых гломусов кожи довольно характерна. Излюбленной локализацией опухоли являются концевые фаланги пальцев кистей (чаще) и стоп (реже). Довольно часто (50—60 % случаев) опухоль располагается под ногтем. Опухоль может располагаться в коже других частей тела: на бедре, на плече, на лице, у заднего прохода.
Если опухоль располагается под ногтем, ее можно наблюдать в виде синюшного пятна. При надавливании на ноготь появляется белесоватое ядро просовидной формы; если же опухоль в коже, то она выступает над ней в виде горошины розового цвета, иногда с фиолетовым оттенком. Опухоли, как правило, одиночные.
Основным симптомом опухоли Барре—Массона является характерная боль. Больные постоянно насторожены, оберегают больной палец от случайных прикосновений, надевают на него специально сшитый чехол, не носят перчаток на больной руке, так как их надевание вызывает сильную боль. Иногда у больных появляются навязчивые страхи, депрессия. Боль может провоцироваться и усиливаться при волнении, Холодовых воздействиях, иррадиировать в руку, голову, сердце. От применения тепла или ограничения притока крови к пальцу боль стихает. Отмечается симптом повышенной потливости пальца. От постоянного бездействия может наступить атрофия пальца: кожа истончается, мышцы атрофируются. В результате давления опухоли на кость наступает ее атрофия в виде седловидного дефекта в концевой фаланге.
По характеру опухоли Барре— Массона относятся к доброкачественным, но если их не удаляют, то заболевание продолжается многие годы. Злокачественный вариант опухоли не установлен.
В типичных случаях диагностика опухоли проста. Диагноз становится трудным, когда болевой синдром появляется еще до образования характерной опухоли. Опухоль Барре— Массона необходимо отличать от ан-гиолейомиом, которые имеют сходную клинику, но чаще располагаются на нижних конечностях.
Лечение. Методом выбора является хирургическое удаление опухоли. Однако и после операции боль сохраняется в течение 2—3 мес, а затем постепенно исчезает. Как правило, боль после операции обусловлена лигатурой, наложенной с целью гемостаза на сосудистую ножку опухоли.
9.3. Болезнь Барре—Массона
Синонимы синдрома Барре-Массона. Артериальные ангионевромиомы (Masson). Гломангиомы (Bailey).
Определение синдрома Барре-Массона. Заболевание, характеризующееся развитием в системе кровообращения так называемых активных гломусных опухолей.
Симптоматология синдрома Барре-Массона:
1. Интенсивные, пароксизмально возникающие под влиянием охлаждения или прикосновения боли в области преимущественного расположения гломусных опухолей (наиболее частая локализация — пальцы рук, особенно V палец); иногда боли иррадиируют в проксимальном направлении. Опухоли обычно имеют размеры от горчичного зерна до вишни, цвет их от голубовато-белого до голубовато-красного.
Они расположены в сетчатом слое дермы, иногда в подногтевом пространстве; редко в слизистых оболочках, мышцах, костях или во внутренних органах. При глубоком расположении опухоли в тканях пальца последний часто приобретает голубоватую окраску; при подногтевом расположении ноготь часто утолщен и покрыт резко выраженными бородавками.
2. Опухоль растет очень медленно или остается стационарной.
3. Могут (редко) одновременно развиться пароксизмальный акроцианоз, гипертермия и гипергидроз.
4. Поздними проявлениями заболевания являются ин-термиттирующие приступы удушья, синусовая тахикардия, повышение артериального давления и температуры, уменьшение потоотделения, чувство страха, легкий тремор, нарушения сна (бессонница), нарушения менструального цикла у женщин. 5. Все эти проявления исчезают после удаления опухоли (дифференциально-диагностический признак).
Этиология и патогенез синдрома Барре-Массона. Гломусные опухоли возникают, по-видимому, вследствие образования еще неизвестного вещества, воздействующего на кровеносные сосуды и вызывающего поздние проявления синдрома. Гистологически опухоль связана с органом Ноуег-— Grosser (артерио-венозный анастомоз).
Дифференциальный диагноз синдрома Барре-Массона. Панариций. Неврит. Инфекционный неспецифический ревматоидный полиартрит. Неврома. Нейрофиброма. Гранулема, возникающая под влиянием внедрившихся инородных тел. Истерия. Гипертиреоз.
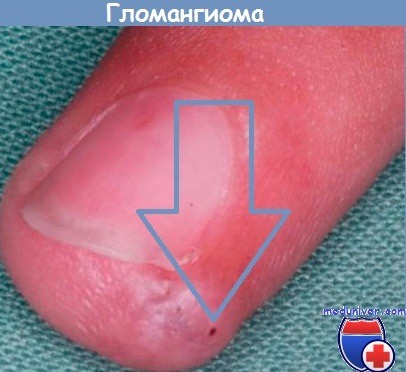
Гломангиома — синдром Барре-Массона
Травмы и болезни периферических нервов
Короткевич
Михаил Михайлович,
врач-нейрохирург высшей категории
Данный сайт предназначен для лиц старше 18 лет, содержит ряд фото и видеоматериалов, которые не предназначены к просмотру лицами с неподготовленной психикой.
Материалы сайта имеют ознакомительный характер. Для постановки правильного диагноза и выбора дальнейшей тактики лечения требуется консультация специалиста.
Опухоль Барре-Массона
Симптомы Диагностика Лечение
В литературе данное заболевание может фигурировать как синдром Барре-Массона, гломангиома или ангионеврома.
Одна из самых загадочных проблем периферической нервной системы. Маленькое (как правило, не больше 0,6 – 0,8 см в диаметре) образование, прикосновение к которому вызывает жгучую боль, чаще всего располагается в области ногтевых фаланг пальцев . Раньше опухоль Барре – Массона считалась болезнью машинисток, но несмотря на то, что печатные машинки переселились на безграничные просторы свалок, меньше больных с синдромом Барре — Массона не стало.
Опухоль Барре — Массона описана неврологом J.Barre и патомарфологом P.Masson (1924).
Опухоль развивается из миоартериального гломуса. Макроскопически выделяют:
солитарную гломусангиому и множественную диссеменированную гломусангиому .


Микропрепарат опухоли Барре — Массона с увеличением в 5 раз и в 20 раз
Солитарный узел состоит из микроскопических сосудов щелевидной формы синусоидального типа, выстланных эндотелием. К периферии от последних располагаются в несколько слоёв гломусные клетки. Строма опухоли скудная, представлена аргирофильными волокнами и коллагеновыми пучками. При окрашивании серебром выявляется большое число нервных волокон, чаще безиелиновых.
Симптомы опухоли Барре–Массона:
- Локальная жгучая боль, возникающая при прикосновении. Интенсивность болевого синдрома может быть очень сильной (вплоть до потери сознания).
- В далеко зашедших стадиях может развиваться гипотрофия мышц, находящихся поблизости опухоли. Также могут развиваться контрактуры близлежащих суставов.
- Мне приходилось наблюдать выраженную степень истощения у 3-х пациентов, длительное время страдающих опухолью Барре – Массона.
Диагностика основывается на характерных жалобах, результатах пальпаторного обследования.
УЗИ и МРТ выявляют наличие опухолевидного образования и его точную локализацию. Особенно это актуально в случае множественной диссеменированной гломусангиомы. В ряде случаев может наблюдаться сочетание одиночного подкожного узла с множественными узлами, располагающимися глубоко в тканях.
Лечение синдрома Барре-Массона только хирургическое.
Заболевание редкое и в ряде случаев ставит врачей в тупик. В силу обстоятельств на отделении хирургии периферической нервной системы было прооперировано несколько сотен пациентов с опухолью Барре–Массона, поэтому методика лечения отработана хорошо.
Оперативное лечение в большинстве случаев проводится под местной анестезией. В литературе описано удаление опухоли под регионарно – проводниковой анестезией. Только в случае расположения гигантских узлов в глубоких отделах конечностей проводится интубационный наркоз.
Образование удаляется в блоке с окружающей жировой клетчаткой с тщательной коагуляцией окружающих тканей.
Рецидивы редки и чаще связаны с малым размером опухоли, которая при первой операции не попала в блок удаляемых тканей.
Гломус-ангиома Барре-Массона (гломусная опухоль). Причины. Симптомы. Диагностика. Лечение
Медицинский эксперт статьи

Гломус-ангиома Барре-Массона (син.: опухоль Барре-Массона, гломусная опухоль, ангионеврома, опухоль миоартериального гломуса) — доброкачественная онколь органоидного типа, развивающаяся из стенок канала Суке-Гойера, являющегося функциональной частью клубочковидного артериовенозного анастомоза. Он имеет узкий просвет, выстланный эндотелиоцитами и окруженный несколькими рядами гломусных клеток. Эти клетки рассматриваются как видоизмененные гладкие мышечные клетки, изменяющие просвет анастомоза. Клубочки богато иннервированы. Различают два типа гломус-ангиомы: солитарный н множественный. Наиболее часто встречается солитарный тип, который представляет собой узелок пурпурного цвета диаметром 0,3- 0,8 см, мягкой консистенции, четко отграниченный, резко болезненный, располагающийся в глубине дермы. Локализуется чаще всего на конечностях, особенно вблизи ногтевого ложа. Множественные гломус-ангиомы встречаются реже, они почти безболезненные, располагаются внутри кожно или подкожно. Возникают чаще в детском возрасте, главным образом у мальчиков, могут сочетаться с поражениями внутренних органов.
Патоморфология гломус-ангиомы Барре-Массона (гломусной опухоли). Солитарный узел гломус-ангиомы состоит из большого количества мелких сосудов, просветы которых выстланы одним слоем уплощенных эндотелиоцитов. К периферии от них располагаются в несколько слоев гломусные клетки, имеющие слабоэозинофильную цитоплазму и крупные овальные ядра, темноокрашенные гематоксилином, напоминающие эпителиальные элементы. Во многих участках отмечаются их полиморфизм, а также дистрофические изменения. Строма опухоли скудная, представлена аргирофильными волокнами и тонкими коллагеновыми пучками, иногда гиалинизированными. При импрегнации нитратом серебра выявляется большое число нервных волокон, чаще безмиелиновых.
Множественные гломус-ангиомы не имеют капсулы и состоят из более крупных сосудистых щелей неправильной формы. Так же. как и в солитарном узле, сосудистые щели выстланы одним слоем уплощенных эндотелиоцитов, но число гломусных клеток, располагающихся к периферии от эндотелиальных, значительно меньше, а местами они отсутствуют. Увеличения числа нервных волокон не наблюдается. Подобная структура напоминает строение кавернозной гемангиомы.
Гистогенез гломус-ангиомы Барре-Массона (гломусной опухоли). Оба типа гломус-ангиомы связаны с артериальным сегментом кожного гломуса, или каналом Суке-Гойера. При электронной микроскопии нормальные гломусные клетки представлены гладкими мышечными клетками. Гломусные клетки опухоли также являются гладкими мышечными клетками как при солитарном, так и множественном типах опухоли. Однако гладкие мышечные клетки в гломус-ангиоме имеют полигональную, а не веретенообразную форму. Эти клетки окружены волокнистой базальной мембраной, которая также отделяет гломусные клетки от эндотелиальных. Гломусные клетки содержат большое количество филаментов, располагающихся в виде пучков.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Болезнь Барре—Массона — гломус-ные опухоли артериовенозных анастомозов. Опухоли внутрикожных артериовенозных анастомозов длительное время описывались в литературе под названием "болезненный подног-тевой туберкул" [Wood, 1812], или ан-гиосаркома [Kolaczek, 1878], и только работы французского гистолога Masson дали правильное представление об этом заболевании. В 1920 г. впервые на Страстбургском конгрессе психиатров Ваrrе доложил о больном с жалобами на сильные боли в пальце кисти, связанные с опухолью. Боли имели эмоциональную окраску и иррадиировали во всю руку. В 1922 г. тот же автор опубликовал еще 3 подобных наблюдения. При гистологическом исследовании удаленных тканей было установлено, что основу заболевания составляет доброкачественный опухолевый процесс, а опухоль построена из артериовенозных анастомозов. Во-dechtel (1958) доказал гистологическое сходство гистоструктуры опухолей Барре—Массона, каротидного и югулярного гломусов.
В отечественной литературе опухоль Барре—Массона была впервые описана в 1936 г. А.С.Лившиным.
Этиология и патогенез. Причина развития опухолей артериовенозных анастомозов кожи не выявлена, однако многие авторы обращают внимание на травму, которая предшествует появлению опухоли.
Опухоль Барре—Массона чаще встречается у женщин в период наивысшей функциональной деятельности половых желез, а у мужчин, наоборот, в пожилом возрасте. Это указывает на активное участие эндокринной системы в развитии заболевания. Очевидно, мужские половые гормоны предохраняют от появления опухолей Барре—Массона, а женские, наоборот, способствуют ее появлению.
Патологическая анатомия. В зависимости от преобладания отдельных элементов гистологически различают 3 формы гломусных опухолей: ангио-матозную, эпителиоидную и нейро-генную. Первая схожа с кавернозной ангиомой, последняя аналогична не-вриноме, пронизанной сосудами. Наиболее часто встречается эпителиоид-ная (округлая или овальная) форма размерами 1—1,5 см (чаще 3—5 мм) в диаметре. Опухоль белесоватого цвета, имеет плотную соединительнотканную капсулу и сосудистую ножку, в которой проходят сосуды и нервы. На срезе видны сосудистые лакуны, заполненные клетками с округлым и хорошо определяемым ядром. Эти клетки располагаются в несколько слоев и создают характерную гистологическую картину. Некоторые авторы считают, что эпителио-идные клетки опутаны сетью симпатических нервных волокон, которые являются продолжением околоартериальных симпатических сплетений.
Клиническая картина опухолей сосудистых гломусов кожи довольно характерна. Излюбленной локализацией опухоли являются концевые фаланги пальцев кистей (чаще) и стоп (реже). Довольно часто (50—60 % случаев) опухоль располагается под ногтем. Опухоль может располагаться в коже других частей тела: на бедре, на плече, на лице, у заднего прохода.
Если опухоль располагается под ногтем, ее можно наблюдать в виде синюшного пятна. При надавливании на ноготь появляется белесоватое ядро просовидной формы; если же опухоль в коже, то она выступает над ней в виде горошины розового цвета, иногда с фиолетовым оттенком. Опухоли, как правило, одиночные.
Основным симптомом опухоли Барре—Массона является характерная боль. Больные постоянно насторожены, оберегают больной палец от случайных прикосновений, надева-
ют на него специально сшитый чехол, не носят перчаток на больной руке, так как их надевание вызывает сильную боль. Иногда у больных появляются навязчивые страхи, депрессия. Боль может провоцироваться и усиливаться при волнении, Холодовых воздействиях, иррадиировать в руку, голову, сердце. От применения тепла или ограничения притока крови к пальцу боль стихает. Отмечается симптом повышенной потливости пальца. От постоянного бездействия может наступить атрофия пальца: кожа истончается, мышцы атрофируются. В результате давления опухоли на кость наступает ее атрофия в виде седловидного дефекта в концевой фаланге.
По характеру опухоли Барре— Массона относятся к доброкачественным, но если их не удаляют, то заболевание продолжается многие годы. Злокачественный вариант опухоли не установлен.
В типичных случаях диагностика опухоли проста. Диагноз становится трудным, когда болевой синдром появляется еще до образования характерной опухоли. Опухоль Барре— Массона необходимо отличать от ан-гиолейомиом, которые имеют сходную клинику, но чаще располагаются на нижних конечностях.
Лечение. Методом выбора является хирургическое удаление опухоли. Однако и после операции боль сохраняется в течение 2—3 мес, а затем постепенно исчезает. Как правило, боль после операции обусловлена лигатурой, наложенной с целью гемостаза на сосудистую ножку опухоли.
Прогноз благоприятный.
Бородушин Ю.В., Долгушин Б.И., Колесникова Е.К., Подвязников СО. Современные методы диагностики в распознавании и оценке распространенности каротидных хемо-дектом // Сов. мед. — 1991. — № 8. — С. 74-77.
Матякин Е.Г., Дудицкая Т.К. Исходная локализация опухоли как фактор прогноза
при хемодектомах шеи // Стоматология. — 1995. -№ 5. - С. 49-51.
Подвязников CO., Кропотов М.А. Особенности клинического течения злокачественных опухолей головы и шеи // Сов. мед. — 1991. - № 8. - С. 71-74.
Синюкова Г. Т. Клиническое руководство по улвтразвуковой диагностике. — М.: Видар, 1998.
Фалилеев Г.В. Опухоли шеи. — М.: Медицина, 1978.
Deruyver D., Mathurin P., Dooms G., Hamoir M. Les paragangliomes latero-cervicaux: imagerie diagnostique et embolisation preoperatoire // J. Beige Radiol. - 1993. - Feb. - 76 (1). -P. 15-19.
DietzRR-, Davis W.L., HarnsbergerH.R. et al. MR imaging and MR angiography in evaluation of pulsatile tinnitus [see commenrs] // Amer. J. Neuroradiol. — 1994. — May. — 15 (5). - P. 879-889.
Dinges S., Budach V., Stuschke M. et al. Ma-ligne Paragangliome-Ergebnisse der Strahlen-therapie beisechs Patienten // Strahlenther-Onkol. - 1993. - Feb. - 169 (92). - P. 114-120.
Fachinetti P., Ciccaglioni В., Velona G. Tumore del glomo carotideo: accorgimenti di tecnica chirurgica // Acta Otorhinolaryngol. Ital. — 1991. - Jul-Aug. - Vol. 11 (4). - P. 437-441.
Ghilardi G., Bortolani E.M., Pizzocari P. et al. Paragangliomi del collo. Analisi di 32 casi ope-rati // Minerva-Chir. - 1991. - Oct. 31; 46 (20). - P. 1109-1117.
Koch Т., Vollrath M., Berger T. et al. Die Diagnostic des Glomus-caroticum-Tumors durch bilgebende Verfahren // HNO. - 1990. -Apr. - Vol. 38 (4). -P. 148-153.
Kogel H., Volimar J.F., Mohr W., Bianchi D. Paragangliome des Glomus caroticum — Kli-nische Problematik und Therapie // Vasa. Suppl. - 1991. - Vol. 33. - P. 279-280.
Kraus D.H., Sterman B.M., Hakaim A.G. et al. Carotid body tumors // Arch. Otolaryngol. Head. Neck. Surg. - 1990. - Dec. - Vol. 116 (12). - P. 1384-1387.
Lajtman Z., Nosso D., Krpan D., CarZ. Bilateralni tumori karotickoga glomusa // Lijec-Vjesn. — 1994. - Jul-Aug. - Vol. 116 (7-8). -P. 192-195.
Leelamanit V., Kuapanich R., Zungsontiporn S. Management of cervical paragangliomas // J. Med. Assoc. Thai. - 1993. - Sep. 76 (9). -P. 526-530.
Liapis C, Gougoulakis A., Karydakis V., Veriko-kos С et al. Changing trends in management of
carotid body tumors//Amer. Surg. — 1995. — Nov. - Vol. 61 (11). - P. 989-993.
Netterville J.L., Reilly K.M., Robertson D. et al. Carotid body tumors: a review of 30 patients with 46 tumors // Laryngoscope. — 1995. — Feb. - Vol. 105 (2). - P. 115-126.
Ridge B.A., Brewster B.C., Darling R.C. et al. Familian carotid body tumors: incidence and implications // Ann. Vase. Surg. — 1993. — Mar. - Vol. 7 (2). - P. 190-194.
Rossi P., Russo F., Paganelli С et al. II chemo-dectoma: presentazione di un caso clinico e re-visione della letteratura // G-Chir. — 1994. — Jan-Feb. - Vol. 15 (1-2). - P. 21-28.
Sauter E.R., Hollier L.H., Bolton J.S. et al. Prognostic value of DNA flow cytometry in paragangliomas of the carotid body // J. Surg. Oncol. - 1991. - Mar. - Vol. 46 (3). -P. 151-153.
Sobol S.M., Dailey J. С Familial multiple cervical paraganliomas: report of a kindred and review
of the literature // Otolaryngol. Head.Neck Surg. - 1990. - Apr. 102 (4). - P. 382-390.
Stanley R.E. Parapharyngeal space tumours // Ann. Acad. Med. Singapore. — 1991. — Sep. — Vol. 20 (5). - P. 589-596.
Sur R.K., Krawitz H.E., Donde В., Levin C.V. Carotid body tumour — a case for radiotherapy? // S. Afr. J. Surg. - 1995. - Sep. - Vol. 33 (3). - P. 106-109.
Valdagni R., Amichetti M. Radiation therapy of carotid body tumors // Amer. J. Clin. Oncol. — 1990. - Feb. - Vol. 13 (1). - P. 45-48.
Болезнь Барре—Массона — гломус-ные опухоли артериовенозных анастомозов. Опухоли внутрикожных артериовенозных анастомозов длительное время описывались в литературе под названием "болезненный подног-тевой туберкул" [Wood, 1812], или ангиосаркома [Kolaczek, 1878], и только работы французского гистолога Masson дали правильное представление об этом заболевании. В 1920 г. впервые на Страстбургском конгрессе психиатров Вагге доложил о больном с жалобами на сильные боли в пальце кисти, связанные с опухолью. Боли имели эмоциональную окраску и иррадиировали во всю руку. В 1922 г. тот же автор опубликовал еще 3 подобных наблюдения. При гистологическом исследовании удаленных тканей было установлено, что основу заболевания составляет доброкачественный опухолевый процесс, а опухоль построена из артериовенозных анастомозов. Во-dechtel (1958) доказал гистологическое сходство гистоструктуры опухолей Барре—Массона, каротидного и югулярного гломусов.
В отечественной литературе опухоль Барре—Массона была впервые описана в 1936 г. А.С.Лившиным.
Этиология и патогенез. Причина развития опухолей артериовенозных анастомозов кожи не выявлена, однако многие авторы обращают внимание на травму, которая предшествует появлению опухоли.
Опухоль Барре—Массона чаще встречается у женщин в период наивысшей функциональной деятельности половых желез, а у мужчин, наоборот, в пожилом возрасте. Это указывает на активное участие эндокринной системы в развитии заболевания. Очевидно, мужские половые гормоны предохраняют от появления опухолей Барре—Массона, а женские, наоборот, способствуют ее появлению.
Патологическая анатомия. В зависимости от преобладания отдельных элементов гистологически различают 3 формы гломусных опухолей: ангио-матозную, эпителиоидную и нейрогенную. Первая схожа с кавернозной ангиомой, последняя аналогична не-вриноме, пронизанной сосудами. Наиболее часто встречается эпителиоид-ная (округлая или овальная) форма размерами 1—1,5 см (чаще 3—5 мм) в диаметре. Опухоль белесоватого цвета, имеет плотную соединительнотканную капсулу и сосудистую ножку, в которой проходят сосуды и нервы. На срезе видны сосудистые лакуны, заполненные клетками с округлым и хорошо определяемым ядром. Эти клетки располагаются в несколько слоев и создают характерную гистологическую картину. Некоторые авторы считают, что эпителио-идные клетки опутаны сетью симпатических нервных волокон, которые являются продолжением около-артериальных симпатических сплетений.
Клиническая картина опухолей сосудистых гломусов кожи довольно характерна. Излюбленной локализацией опухоли являются концевые фаланги пальцев кистей (чаще) и стоп (реже). Довольно часто (50—60 % случаев) опухоль располагается под ногтем. Опухоль может располагаться в коже других частей тела: на бедре, на плече, на лице, у заднего прохода.
Если опухоль располагается под ногтем, ее можно наблюдать в виде синюшного пятна. При надавливании на ноготь появляется белесоватое ядро просовидной формы; если же опухоль в коже, то она выступает над ней в виде горошины розового цвета, иногда с фиолетовым оттенком. Опухоли, как правило, одиночные.
Основным симптомом опухоли Барре—Массона является характерная боль. Больные постоянно насторожены, оберегают больной палец от случайных прикосновений, надевают на него специально сшитый чехол, не носят перчаток на больной руке, так как их надевание вызывает сильную боль. Иногда у больных появляются навязчивые страхи, депрессия. Боль может провоцироваться и усиливаться при волнении, Холодовых воздействиях, иррадиировать в руку, голову, сердце. От применения тепла или ограничения притока крови к пальцу боль стихает. Отмечается симптом повышенной потливости пальца. От постоянного бездействия может наступить атрофия пальца: кожа истончается, мышцы атрофируются. В результате давления опухоли на кость наступает ее атрофия в виде седловидного дефекта в концевой фаланге.
По характеру опухоли Барре— Массона относятся к доброкачественным, но если их не удаляют, то заболевание продолжается многие годы. Злокачественный вариант опухоли не установлен.
В типичных случаях диагностика опухоли проста. Диагноз становится трудным, когда болевой синдром появляется еще до образования характерной опухоли. Опухоль Барре— Массона необходимо отличать от ан-гиолейомиом, которые имеют сходную клинику, но чаще располагаются на нижних конечностях.
Лечение. Методом выбора является хирургическое удаление опухоли. Однако и после операции боль сохраняется в течение 2—3 мес, а затем постепенно исчезает. Как правило, боль после операции обусловлена лигатурой, наложенной с целью гемостаза на сосудистую ножку опухоли.
Читайте также:

