Лечение свищей прямой кишки при онкологии прямой кишки
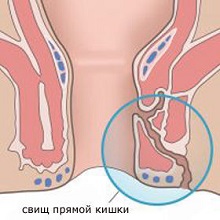
Свищи прямой кишки – хроническая форма парапроктита, характеризующаяся образованием глубоких патологических каналов (фистул) между прямой кишкой и кожей или параректальной клетчаткой. Свищи проявляются кровянисто-гнойными либо кровянистыми выделениями из отверстия на коже возле заднего прохода, локальным зудом, болями, мацерацией и раздражением кожи.
Формирование свища при остром парапроктите происходит спонтанно, либо после некачественно выполненной операции. Располагается свищ в области поврежденной анальной железы, а его отверстие выходит наружу, и, как правило, находится рядом с прямой кишкой.
Через свищ происходит постоянное инфицирование. Больные жалуются на гнойные выделения, которые пачкают нижнее белье, а также ощущается дискомфорт и незначительные болевые ощущения в области анального отверстия.
Причины
В большинстве случаев свищ прямой кишки формируется из-за гнойного воспаления параректальной клетчатки, и его появление указывает на уже присутствующий острый или хронический парапроктит.
Причины образования фистулы следующие:
- несвоевременное обращение к врачу при развитии парапроктита;
- неправильно назначенное лечение;
- неправильное выполнение операции для удаления абсцесса, сопровождающееся только вскрытием и дренированием гнойника без назначения правильно подобранной антибиотикотерапии.
Сам парапроктит чаще провоцируется смешанной флорой:
- кишечной палочкой;
- стафилококками;
- стрептококками.
В более редких случаях гнойное воспаление вызывается такими специфическими инфекционными агентами, как возбудители туберкулеза, сифилиса, хламидиоза, актиномикоза или клостридиями.
Немаловажное значение в создании предпосылок для возникновения парапроктита и свища имеет и состояние иммунитета. У многих больных острые или хронические парапроктиты протекают без формирования фистулы в прямую кишку, но при сбоях в иммунной системе они формируются.
Причинами таких нарушений защитной системы организма человека могут становиться следующие состояния:
- специфические инфекционные заболевания;
- нарушения стула: частые запоры или поносы;
- острые и хронические инфекции кишечника;
- наличие в анамнезе кишечных заболеваний: энтерит, болезнь Крона, геморрой, трещины ануса, папиллит, проктит, криптит, рак кишечника и язвенный колит.
Классификация
Прямокишечные свищи подразделяются на несколько видов. Они могут быть полными, неполными и внутренними.
У полных свищей всегда есть два отверстия – внутреннее, расположенное в анальной крипте и открывающееся в просвет кишки, и наружное на поверхности кожи, чаще всего рядом с анусом.
Для неполного свища характерно наличие только внутреннего отверстия на поверхности слизистой. Большинство авторов утверждают, что неполная фистула – это временное явление, всего лишь стадия формирования полного свища, поскольку рано или поздно происходит расплавление окружающих тканей, и свищевой ход отрывается наружу.
При внутренних свищах оба отверстия, и входное, и выходное, находятся в стенке прямой кишки.
По расположению свищевого хода относительно наружного прямокишечного сфинктера свищи делят на внутрисфинктерные, внесфинктерные и чрезсфинктерные.
Внутрисфинктерные, или подкожно-подслизистые, или краевые свищи – самая простая разновидность прямокишечных фистул. Они обычно имеют прямой свищевой ход без рубцов и открываются наружным отверстием рядом с анусом. Внутреннее отверстие такого свища расположено на поверхности кишечной крипты.
Ход чрезсфинктерного свища идёт на разной глубине через внешний сфинктер прямой кишки. Эта разновидность свищей имеет одну особенность: чем выше залегает ход по отношению к сфинктеру, тем он больше разветвляется, тем чаще в параректальной клетчатке образуются гнойные затёки, а вокруг свища формируется рубцовая ткань. Рубцы могут захватывать и сам сфинктер, приводя к его деформации и нарушениям функции.
Третья разновидность прямокишечных свищей, внесфинктерный свищ, отличается тем, что его внутреннее отверстие располагается на поверхности кишечной крипты, а сам ход идёт достаточно высоко, не затрагивая, а огибая наружный жом. Такие фистулы обычно формируются при локализации гнойного очага в тазово-прямокишечном, подвздошно-прямокишечном и позадипрямокишечном клетчаточных пространствах, а их частота составляет 15 – 20% от общего числа случаев заболевания.
Для внесфинктерных свищей типичны извитость и достаточно большая протяжённость хода, образование гнойных затёков и формирование рубцов вокруг канала свища, а также появление новых наружных отверстий при повторных обострениях процесса. Возможен и переход воспаления на клетчаточное пространство противоположной стороны с образованием подковообразного свища.
Наличие гнойных затёков и рубцов по ходу внесфинктерной фистулы имеет значение для выбора метода операции при лечении такого свища. В связи с этим существует классификация, выделяющая 4 степени сложности внесфинктерных свищей:
- I степень – вокруг узкого внутреннего отверстия рубцов нет, ход свища прямой, в параректальной клетчатке нет ни гнойных затёков, ни инфильтратов
- II степень – появляются рубцы вокруг внутреннего отверстия, но инфильтратов и гнойников в клетчатке нет
- III степень – вход в канал свища узкий, без рубцов, в клетчатке есть воспалительные инфильтраты и гнойники
- IV степень – входное отверстие широкое, вокруг него множественные рубцы, в параректальной клетчатке есть инфильтраты и гнойники
Не имеет особого значения, как расположен свищ прямой кишки – симптомы заболевания схожи при разных его формах.
Симптомы свищей прямой кишки
При свище прямой кишки пациент замечает на коже перианальной области наличие ранки – свищевого хода, из которой периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Диагностика
Также проводится исследование с использованием специального зонда, при котором уточняется направление свища, а также область, в которой находится входное отверстие в рамках слизистой стенки прямой кишки. В любом случае проводятся пробы с применением красителей, за счет чего имеется возможность установления конкретного типа свища (полный, неполный свищ). Метод ректороманоскопии позволяет выявить в слизистой стенки кишки воспалительный процесс, а также актуальность сопутствующих опухолевых образований, геморроидальных трещин и узлов, которые рассматриваются в качестве предрасполагающих факторов для формирования свищей.
Женщинам в обязательном порядке необходимо проведение гинекологического исследования, ориентированного на исключение свища влагалища.
Особенности лечения
Многие задаются вопросом, возможно ли лечение свища прямой кишки без операции? Начать необходимо с того, что никакие действия не должны осуществляться без предварительной консультации лечащего врача. Именно он может и должен определять итоговую восстановительную тактику. Чаще всего специалистом назначается терапия антибиотиками, применение обезболивающих и местных заживляющих наименований.
Настоятельно рекомендуется обратить внимание на то, что:
- предпринимаются подобные мероприятия для облегчения состояния пациента;
- физиотерапевтические процедуры могут назначаться в процессе подготовки к хирургическому вмешательству;
- это необходимо для уменьшения риска осложнений после операции, направленной на то, чтобы удалить параректальный свищ и любой другой;
- применять народные средства при таком диагнозе не рекомендуется, потому как они не способны удалить свищ или хотя бы купировать его последующее развитие – об этом свидетельствуют многочисленные отзывы.
Ведущей методикой лечения свищей следует считать хирургическую. Удаление или иссечение свища прямой кишки – это единственный радикальный способ лечения. После наступления ремиссии выполнение хирургической операции нерационально, так как в этой стадии доктор не будет видеть четких ориентиров, по которым необходимо проводить иссечение тканей.
- Плановые вмешательства могут выполняться при появлении гнойника – абсцесса прямой кишки. Для этого хирург вскрывает его и дренирует.
- Далее больному назначается массивная антибиотикотерапия, направленная на устранение возбудителя заболевания. Выбор препаратов зависит от причины формирования свища, и антибиотики вводятся не только перорально и парентерально, но и в виде растворов для промывания созданной во время операции дренажной системы.
- Для ускорения наступления необходимого лечебного эффекта и при отсутствии противопоказаний больному назначается физиотерапия (УФО и электрофорез).
После устранения всех острых воспалительных процессов пациенту выполняется следующая операция. Для удаления свища могут проводиться различные виды хирургических вмешательств, направленные на рассечение или полное иссечение тканей свищевого хода. При необходимости во время операции врач может выполнять:
- ушивание сфинктера;
- дренирование гнойных карманов;
- смещение мышечно-слизистого или слизистого лоскута тканей для полного закрытия сформировавшегося внутреннего хода фистулы прямой кишки.
Выбор способа вмешательства зависит от клинического случая. Нередко полный объем операции становится известным уже после ее начала, то есть после того, как хирургу сможет визуально оценить локализацию свища, наличие уплотнений и гнойных затеков, тяжесть наступивших рубцовых поражений в параректальной области.
Далее хотелось бы обратить внимание на то, что именно нужно будет сделать для того, чтобы восстановиться после любого типа хирургического вмешательства.
Особенности послеоперационного периода: диета
Обычно уже через несколько часов после операции пациенту разрешают пить жидкость. По мере отхождения от наркоза возможно возникновение дискомфорта и достаточно интенсивных болезненных ощущений. Поэтому в течение первых трех суток пациенту назначают обезболивающие препараты.
На место операционной раны накладывают повязку, в анальное отверстие вводят газоотводную трубку и гемостатическую губку. Их удаляют через сутки после операции во время первой перевязки. Перевязки достаточно болезненны, для облегчения процедуры больному назначают обработку местными обезболивающими препаратами (мазями, гелями). В этот период врач должен тщательно следить за процессом заживления, важно, чтобы края раны не слипались и в ней не образовывались недренируемые карманы.
Если проводилось удаление сложных свищей, то через неделю после операции понадобится перевязка под анестезией. Во время нее делают глубокую ревизию раны и затягивают лигатуру. Для быстрого заживления раны и уменьшения неприятных ощущений врач может назначить сидячие ванночки с отваром ромашки или слабым раствором марганцовки.
В первые двое суток после операции больному назначается специальная жидкая диета (кефир, вода, немного вареного риса). Это делается для того, чтобы у больного несколько дней после оперативного вмешательства не было дефекации. В отсутствии стула послеоперационная рана не будет инфицироваться каловыми массами, и процесс заживления пойдет быстрее.
В послеоперационном периоде пациенту важно соблюдать правильную и сбалансированную диету, питание должно быть дробным, есть нужно небольшими порциями 5-6 раз в день. Из рациона исключаются жирные, жареные, острые, маринованные блюда, копчености, пряности, газированная вода. Следует отдавать предпочтение продуктам с большим содержанием клетчатки (овощи, фрукты), включить в меню каши, зерновой хлеб, кисломолочные продукты и пить больше жидкости.
Это поможет добиться мягкого стула и наладить работу кишечника. Следует избегать запоров и при необходимости принимать слабительные препараты.
После выписки из стационара пациенту нужно быть особенно внимательным к собственному самочувствию и незамедлительно обратиться к врачу при возникновении следующих симптомов:
- Резкое повышение температуры.
- Постоянные боли в области живота.
- Недержание кала, избыточное газообразование.
- Болезненная дефекация или мочеиспускание.
- Появление из заднего прохода гнойных или кровянистых выделений.
Эти проявления указывают на развитие осложнений, необходимо не затягивать обращение к специалисту и не заниматься самолечением. При отсутствии осложнений пациент через две-три недели может вернуться к обычной жизни. Полное восстановление и заживление ран происходит через шесть недель после операции.
При выписке из стационара обязательно обсудите с врачом, когда придти на прием для контрольного обследования.
Отзывы
Светлана К. 35 лет:
Свищ образовался в результате перенесенного парапроктита. Сначала на коже появилось что-то вроде фурункула, который вскрылся сам собой. Но чем я только не прикладывала, ранка не заживала, постоянно выделялся гной и сукровица. Долго стеснялась идти к врачу, но когда гной уже просто стал литься постоянно, все-таки решилась. Обнаружили свищ прямой кишки – очень неприятное и болезненное состояние. Когда сделали операцию, неделю не могла ни сесть, ни встать. Но благополучно вылечилась и теперь, надеюсь, такого не повториться. На коже остался лишь маленький след от швов.
Геннадий Р. 49 лет:
Мне делали иссечение свища в просвет прямой кишки под общим наркозом. В больнице находился 7 дней, и когда сняли швы, поехал домой с подробными рекомендациями врача. Но, скажу честно, не все рекомендации выполнял, решил, что рана уже зажила, и беспокоиться не стоит. Через какое-то время стал замечать, что в стуле присутствуют гнойные выделения, похожие на те, что были до операции. Побежал сразу к врачу, и вовремя – удалось избежать рецидива. Пролечился антибиотиками, свечами, диетой, и все пришло в норму, поэтому помните, что послеоперационный период очень важен в процессе восстановления и соблюдайте рекомендации обязательно.
Народные средства
В период реабилитации для заживления раны часто используются сидячие ванночки и спринцевания. Ванночки можно готовить с отварами лечебных трав:
- ромашки;
- тысячелистника;
- календулы;
- зверобоя.
Можно готовить для ванночек и раствор морской соли (на 5 л — 1 ст. ложка). Сидеть в них нужно не менее 15 минут. Те же отвары применяются и для спринцевания.
Возможные осложнения
При длительном течении свищ прямой кишки может вызывать:
- В некоторых случаях воспалительные и некротические процессы, происходящие в параректальной области, вызывают разрастание соединительной ткани (т. е. рубцевание) и сужение анального канала.
- Деформирование анального сфинктера и изменение состояния мышц, окружающих эту анатомическую область. В результате у больного развивается недостаточность сфинктера прямой кишки.
- Самым тяжелым осложнением свища прямой кишки может становиться раковая опухоль этой части кишечника.
Профилактика
Для профилактики свищей и парапроктитов необходимо следующее:
- умеренно употреблять различные острые блюда, соусы, алкоголь;
- избегать консервированных продуктов;
- проводить профилактику запоров;
- избегать перенапряжения.
Для профилактики запоров необходимо употреблять ежедневно полторы-две ложки молотых отрубей. А также включайте в рацион больше продуктов, богатых пищевой клетчаткой – фрукты, овощи, овсяную крупу, и пить не менее 2 литров воды.
Прогноз
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют.
Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями.
К какому врачу обратиться
При появлении болей в области ануса и выделений гнойного или сукровичного характера следует обратиться к проктологу.
После выполнения осмотра и опроса пациента для уточнения диагноза врач назначит ряд лабораторных и инструментальных исследований; зондирование свищевого хода с контрастными тестами, аноскопию, ректороманоскопию, УЗИ, КТ и пр.
При подозрении на туберкулез или сифилис больному необходимы консультации фтизиатра или венеролога.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
К сожалению, такое опасное заболевание, как рак кишечника, не имеет каких-либо специфических признаков, по которым можно было бы безошибочно определить злокачественную патологию. Тем не менее, общие симптомы рака прямой кишки известны, и они не могут остаться незамеченными. В случае их появления рекомендуется немедленно обратиться к врачу, который сможет использовать более точные методы диагностики, чтобы подтвердить или опровергнуть диагноз.

[1], [2], [3], [4], [5], [6], [7]
Первые признаки
В большинстве случаев рост злокачественного образования в прямой кишке начинается с формирования мелких доброкачественных клеточных структур – полипов. Со временем такие полипы перерождаются в рак. Весь этот период, как правило, симптоматика заболевания отсутствует, несмотря на то, что процесс уже запущен.
Клинические признаки могут появляться либо на стадии, когда полипов в кишке уже достаточно много, либо тогда, когда опухоль переходит в злокачественное течение. Таких признаков достаточно много, но они неспецифичны для данного заболевания, поэтому могут быть проигнорированы:
- постоянное чувство усталости и слабости (из-за анемии, вызванной опухолью);
- нарушения функциональной способности кишечника (запор, метеоризм);
- после дефекации ощущение неполного освобождения кишечника (механическая непроходимость вследствие роста опухоли внутрь просвета кишки).
Чем больше становится опухоль, тем выразительнее проявляются признаки, и в дальнейшем клиническая картина становится все более насыщенной и четкой.

[8], [9], [10], [11], [12], [13]
Течение рака прямой кишки
Течение злокачественного процесса может сопровождаться типичными и нетипичными симптомами.
Нетипичные признаки: чувство слабости, отсутствие аппетита и исхудание, изменение вкусовых и обонятельных ощущений, периодический небольшой подъем температуры.
Рак прямой кишки у детей
Рак прямой кишки в детском возрасте может встречаться крайне редко. На начальных этапах заболевания иногда наблюдаются боли в нижней части живота, выделения из анального отверстия крови, слизистых и гнойных пробок. Тем не менее, перечисленные симптомы не резко выражены и часто игнорируются.
С прогрессированием заболевания симптомы усиливаются: появляются признаки непроходимости кишечника, такие как запор, боли, диспептические расстройства. Зачастую при исследовании прямой кишки уже можно прощупать новообразование. Отчетливо проступают и общеклинические симптомы: апатия, слабость, резкое похудание. Температурные показатели часто повышаются до субфебрильных цифр.
Общий анализ крови демонстрирует ускоренное СОЭ. Анализ фекалий на скрытую кровь положителен.
Как и подавляющее большинство пациентов с симптомами рака прямой кишки, дети попадают к онкологу уже тогда, когда патология заходит уже слишком далеко. В первостепенную очередь, это случается из-за того, что в педиатрии раковые опухолевидные образования кишечника встречаются очень редко, и специалисты не могут заподозрить заболевание своевременно. Как правило, врачи бьют тревогу только в случаях, если развивается механическая кишечная непроходимость, либо состояние ребенка резко ухудшается.
Стадии развития рака прямой кишки
Помимо основных классификационных позиций, раковую опухоль принято подразделять по стадиям роста. В нашей стране используют два таких вариантов разделения – мировой и отечественный. Представим вашему вниманию оба варианта.
Общепринятый мировой классификатор по Dukes:
- A – прорастание новообразования до уровня подслизистого слоя.
- B – прорастание во все слои кишки.
- C – раковая опухоль любого размера с наличием метастазов в ближайших лимфоузлах.
- D – опухоль с дальними метастазами.
Согласно отечественному разделению выделяют такие степени развития рака:
- I – опухоль прорастает внутрь слизистого и подслизистого слоя.
- IIa – образование затрагивает меньше ½ диаметра кишки, далее стенок не распространяется, ближайшие лимфоузлы в норме.
- IIb – образование затрагивает более ½ диаметра кишки, ног далее стенок не распространяется, ближайшие лимфоузлы в норме.
- IIIa – новообразование затрагивает более ½ диаметра кишки, распространяется на все слои стенки, но без метастазирования.
- IIIb – образование имеет любой размер с поражением ближайших лимфоузлов.
- IV – образование значительных размеров, с прорастанием в ближайшие органы, с поражением ближайших лимфоузлов или с дальним метастазированием.
Классификация
Раковая опухоль имеет достаточно много различных характеристик и параметров, поэтому и классифицироваться заболевание может по-разному.
В современном перечне заболеваний опухоль в первую очередь подразделяют по форме развития:
- экзофитный рак прямой кишки – это форма опухоли, прорастающая внутрь полости кишки;
- эндофитная форма – прорастающая внутри стенки кишки;
- блюдцевидная форма – прорастающая, как в стенки, так и внутрь кишки.
По гистологическим характеристикам раковые образования прямой кишки подразделяют согласно международным классификационным нормам:
- Аденокарцинома (может быть высокодифференцированной, умеренной и низкодифференцированной).
- Слизистая форма аденокарциномы (в виде мукоидного, коллоидного или слизистого рака).
- Перстневидноклеточная (мукоцеллюлярная) раковая опухоль.
- Недифференцированная раковая опухоль.
- Опухоль, не поддающаяся классификации.
- Плоскоклеточная раковая опухоль.
- Железистая плоскоклеточная раковая опухоль.
- Базальноклеточная (базалиоидная) форма рака, как один из видов клоакогенной опухоли.
Для того чтобы в дальнейшем иметь возможность спрогнозировать исход заболевания, опухоли дифференцируют по степеням, по глубине роста в ткани, по выраженности краев новообразования, по наличию и дальности метастазирования.
Чем более дифференцирована опухоль, тем оптимистичнее прогноз.
К образованиям с низкой дифференциацией можно отнести:
Также опухоль классифицируют в зависимости от того, в каком отделе прямой кишки она находится. Клинически прямая кишка разделяется на пять отделов:
- надампулярный (ректосигмовидный);
- верхнеампулярный (10-15 см);
- среднеампулярный (5-10 см);
- нижнеампулярный (5 см);
- промежностный.
Рак верхнеампулярного отдела прямой кишки можно встретить примерно в 25% случаев заболевания, среднеампулярный рак – в 40% случаев, а рак ректосигмоидного отдела прямой кишки – в 30% случаев патологии.


[14], [15], [16], [17], [18], [19], [20]
Осложнения
Последствия при отсутствии необходимой терапии рака прямой кишки могут быть следующими:
- непроходимость кишечника, обтурация новообразованием кишечного просвета, трудности с выведением каловых масс;
- со временем – полная блокировка дефекации и газоотведения, вплоть до разрыва кишечной стенки, перитонита и летального исхода;
- кровоточивость опухоли, кровотечение, анемия и массивная кровопотеря;
- злокачественная интоксикация продуктами распада новообразования.
Все варианты осложненного течения должны быть подвергнуты лечению в обязательном порядке. В некоторых случаях назначают срочное или экстренное хирургическое вмешательство, когда вопрос стоит между жизнью и смертью пациента. К примеру, такое может произойти при развитии диффузного кровотечения, непроходимости кишечника или перфорации.
При запущенных формах вышеперечисленные признаки могут сочетаться, что, естественно, повышает опасность и ухудшает прогноз патологии.
Однако существуют ещё некоторые неблагоприятные последствия раковой опухоли, на которых хотелось бы остановиться поподробнее – это метастазирование, повторное возникновение рака, формирование свища и асцита.

[21], [22], [23], [24], [25], [26], [27], [28], [29]
Метастазное распространение – это перенос частиц раковой опухоли с кровью или лимфатической жидкостью к другим органам или тканям организма, а также непосредственное прорастание новообразования в близлежащие органы.
Наиболее часто рак по лимфатическим сосудам переходит в лимфатическую систему брюшной полости и в забрюшинное пространство, либо в параректальные и пахово-бедренные лимфоузлы.
По системе кровообращения рак распространяется посредством воротной вены в печень, либо через систему нижней полой вены в легкие, почки, костную систему, головной мозг.
Рак прямой кишки с метастазами в печень может обнаруживать себя следующими симптомами:
- дискомфорт в подреберье справа, чувство тяжести и сдавленности (боль в области печени обычно появляется лишь на более поздних этапах, при растяжении печеночных тканей);
- желтизна кожи, расширенные сосуды на животе, асцит;
- кожный зуд при отсутствии аллергических и других заболеваний кожи.
Рак прямой кишки с метастазами в легкие проявляется следующим образом:
- появляется регулярный кашель, одышка, тяжелое дыхание;
- возникает боль в груди, ощущение внутреннего давления;
- может наблюдаться кровохаркание.
Рецидив – повторное развитие раковой опухоли – возникает лишь после операции по удалению новообразования II или III стадии. Такое состояние обнаруживается примерно в 20% случаев. Использование одновременно с операцией дополнительных методов лечения значительно понижает опасность возникновения повторов опухоли.
В большинстве случаев рецидивы формируются в первые несколько лет после радикального лечения основного ракового образования. Поэтому первые 2 года пациент обязан регулярно обследоваться у врача-онколога, чтобы вовремя заметить опасные симптомы. Как правило, признаки рецидива ничем не отличаются от основных симптомов опухоли, либо преобладает скрытое течение процесса.
Свищ может проявиться в перианальной области в виде небольшой раны – хода свища, с постоянным наличием выделений из сукровичной жидкости и гноя. Выделения провоцируют ощущения зуда и кожного раздражения.
При хорошем выведении выделений боль может быть неярко выраженной. Болевой синдром нарастает при развитии воспалительного процесса в кожном слое, либо во время дефекации, при длительном сидении, ходьбе, кашлевом приступе. Также состояние может ухудшаться при закупорке хода грануляцией или гнойно-некротической пробкой.

[30], [31], [32], [33], [34], [35], [36], [37]
Асцит представляет собой накопление жидкости в брюшной полости. Данное осложнение возникает при сдавливании метастазом венозных сосудов печени, что приводит к повышению гидростатического давления и появлению асцита.
Симптомами данного состояния считаются:
- частая изжога, кислая отрыжка;
- плохое переваривание пищи из-за повышенного давления на желудок;
- периодическая тошнота, отсутствие аппетита, увеличение окружности живота;
- одышка из-за восходящего давления на диафрагму.
Как правило, асцит вызывает у пациентов выраженный дискомфорт и может приводить к функциональным расстройствам в организме.
Симптомы рака прямой кишки многообразны, но не всегда характерны. Очень важно для врача правильно сопоставить все имеющиеся признаки, чтобы верно определить требуемые диагностические мероприятия и заподозрить опасную болезнь. Но не следует забывать, что рак часто протекает без явной симптоматики, что ещё раз указывает на необходимость периодического планового обследования.

[38], [39], [40], [41], [42], [43], [44], [45], [46]
Читайте также:

