Лечение рака молочной железы без хирургического вмешательства
Рак молочной железы: выход есть!
Статистика заболеваемости раком молочной железы в нашей стране тревожная — маммологи выявляют около 50 000 новых случаев ежегодно. Средний возраст пациенток — 59 лет, но это не означает, что более молодые женщины не рискуют. Наоборот, как уже было сказано, эта болезнь все чаще поражает женщин в самом расцвете сил.
Причины развития рака молочной железы врачам пока точно неизвестны, однако очевидно, что ключевую роль здесь играют генетика и экология. Жительницы сельской местности болеют раком груди на 30% реже, чем горожанки.
Однако при диагностике рака груди на ранних стадиях прогноз благоприятный — если рак был обнаружен на первой стадии, выживаемость в течение 5 лет составляет 94%, на второй стадии — 79%.
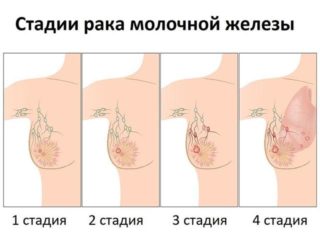
Онкологи выделяют 4 стадии рака молочной железы:
- На первой — опухоль невелика, не превышает 2 см в диаметре, метастазы отсутствуют.
- На второй стадии рака молочной железы размеры опухоли — от 2 до 5 см в диаметре. На этой стадии раковые клетки присутствуют в 4-5 лимфатических узлах.
- Третья стадия рака характеризуется большими размерами опухоли, от 5 см, при этом рак распространяется к основанию органа.
- Четвертая — опасна тем, что опухоль дает метастазы в разные органы, чаще всего — в печень, легкие, кости и головной мозг.
Рак молочной железы составляет 20-25% всех случаев онкологических заболеваний у женщин.
На сегодняшний день существует несколько методов лечения рака груди. Выбор подходящего зависит от многих факторов: размера первичной опухоли, состояния регионарных лимфатических узлов, наличия отдаленных метастазов и рецепторного статуса, то есть чувствительности к гормонам.
При хирургическом вмешательстве главная задача врача — сохранение жизни и здоровья пациентки, даже если это означает утрату молочной железы. Однако сейчас доктора стараются не только удалить опухоль, но и сохранить железу. В тех случаях, когда это невозможно, проводится протезирование груди — обычно пластику проводят через полгода после мастэктомии. Хотя, например, в Израиле реконструкцию молочной железы осуществляют в рамках одной операции: сразу после удаления.
Если размеры опухоли не превышают 25 мм, прибегают к органосохраняющей операции. Нередко удаляют несколько ближайших лимфоузлов, даже если метастазов не найдено — это позволяет предупредить рецидив болезни.
Отметим, что на вооружении у хирургов передовых в лечении онкологии стран уникальные хирургические инструменты. Например, в израильских клиниках с успехом применяется прибор Margin Probe, который, по утверждениям медиков, дает возможность удалить абсолютно все раковые клетки.
Радиотерапия, или лучевая терапия, является частью поддерживающего лечения рака молочной железы, ее назначают женщинам до или после удаления опухоли. Радиотерапия снижает вероятность рецидива рака, убивая клетки опухоли. При лучевой терапии опухоль облучается при помощи мощного рентгеновского или гамма-излучения.
Инновационная методика внутриоперационного облучения. Позволяет избежать послеоперационной радиотерапии и снизить риск рецидивов. Данная процедура проводится во время операции и избавляет женщину от послеоперационного лечения. В отличие от традиционной лучевой терапии, излучение направлено лишь на те области, в которых предположительно находятся раковые клетки. Применение метода позволяет сократить продолжительности лечения на 6 недель, уменьшив при этом риск рецидивов и нанося минимальный вред здоровым тканям.
Химиотерапия, или медикаментозное лечение рака молочной железы, применяется до, после и даже вместо хирургического лечения в тех случаях, когда оно невозможно. Химиотерапия — это введение особых токсинов, воздействующих на клетки опухоли. Курс химиотерапии может продолжаться от 3 до 6 месяцев и обычно начинается сразу же после хирургического вмешательства. Для химиотерапии применяются различные препараты — одни разрушают белки, которые контролируют развитие опухолевых клеток, другие встраиваются в генетический аппарат раковой клетки и вызывают ее гибель, третьи замедляют деление пораженных клеток.
Гормонотерапия бывает эффективна, но лишь в половине случаев, поскольку не все виды рака молочной железы чувствительны к данному лечению.
Или целевая терапия — наиболее щадящий вид лечения рака молочной железы. Препараты для таргетной терапии воздействуют только на пораженные клетки, не затрагивая здоровые, поэтому такая терапия переносится намного лучше.
- Нулевая стадия
Если диагностировать болезнь именно на этом этапе, то шансы выздороветь стремятся к 100%. Для излечения проводят лампэктомию — щадящую операцию, при которой удаляется только само новообразование и небольшая часть прилегающих тканей, хотя в некоторых случаях показано удаление всей железы с последующей пластикой. Однако такой способ лечения применяется реже. После операции показан курс химио-, таргетинговой и гормональной терапии. - Первая стадия
Прогноз также благоприятен: примерно 94–98% пациенток полностью выздоравливают после лампэктомии с последующей химио-, таргетинговой и гормональной терапией. Иногда показан курс радиотерапии. - Вторая стадия
На этой стадии опухоль уже слишком велика, и обойтись лампэктомией, скорее всего, не получится — показано полное удаление молочной железы — мастэктомия с удалением подмышечных лимфоузлов и обязательной последующей лучевой терапией. Стоит сказать, что в зарубежных клиниках, например израильских, к данному методу прибегают лишь в крайних случаях, прилагая все усилия для сохранения груди. - Третья стадия
На этой стадии образуются многочисленные метастазы. Для выздоровления необходимо удалить не только саму опухоль, но и метастазы. Обязательно проводится мастэктомия с удалением лимфоузлов и радиотерапией, а также гормонотерапия, химио- и таргетинговая терапия для уничтожения всех раковых клеток. - Четвертая стадия
Это запущенный рак груди с большим количеством метастазов. Показаны лучевая и химиотерапия, а также оперативное вмешательство, целью которого является не удаление опухоли, а ликвидация опасных для жизни осложнений, а также — в некоторых случаях — гормональная терапия. Вылечить рак полностью на этой стадии практически невозможно, но можно продлить жизнь и улучшить ее качество.
Ранняя диагностика рака груди — залог результативного лечения. В последнее время эта тема часто поднимается в СМИ, что заставляет многих женщин чаще задумываться о своем здоровье и регулярно посещать маммолога.
Методы и схемы лечения рака молочной железы на начальных и поздних стадиях отличаются количеством препаратов, а также их токсичностью и дозировкой. Поэтому важно не затягивать с терапией, так как в дальнейшем организму будет очень сложно выдержать медикаментозный объем и восстановиться. Существуют старые проверенные методы и новые разработки в плане лечения онкологии грудной железы. В сложных случаях врачи применяют все возможные варианты и схемы, чтобы сохранить и продлить жизнь пациентке.
Можно ли вылечить рак груди без хирургического вмешательства
Чем раньше обнаружена опухоль, тем больше шансов, что ее можно вылечить консервативными методами. Основными показателями для медикаментозного лечения являются:
- Стадия онкологического процесса. На 1 – 2 этапе роста опухоли обычно не бывает метастазов и новообразование не выходит за рамки молочной железы, не прорастает окружающие ткани, поэтому удалить его и провести финальное уничтожение атипичных клеток химиолучевой терапией вполне возможно.
- Гистологические показатели рака. Хорошо поддаются лечению высокодифференцированные формы, когда клетки имеют рецепторы к эстрогену или другим факторам роста.
После того как опухоль частично уменьшается и ее контуры становятся более четкими, проводится хирургическое вмешательство, а далее химия и облучение, чтобы уничтожить оставшиеся атипичные клетки в тканях.
Прогнозы и особенности лечения на разных стадиях
Опухоли молочной железы можно разделить на две большие группы- узловые и диффузные. Первая группа лучше поддается лечению и прогнозы более благоприятные, так как узел можно удалить целиком, а оставшиеся раковые клетки уничтожить химией или облучением.
Диффузный рак не имеет четких границ, хуже поддается лечению и сложнее диагностируется. Прогноз заболевания зависит от стадии процесса и степени вовлеченности окружающих тканей.
Легче вылечить гормонозависимые новообразования, чем низкодифференцированные опухоли, так как раковые клетки имеют рецепторы и не способны размножаться, если в организме нет соответствующих гормонов. При низкодифференцированных опухолях подобрать лечение сложнее – здесь все зависит от того, насколько запущен процесс.
По статистике на 1 стадии рака можно полностью вылечить до 95% пациенток. На второй – до 76%, на третьей до 50%. На четвертой только 10% женщин имеют шанс прожить 5 лет после лечения.
Известны случаи полного исцеления на поздних стадиях, такие женщины подключали все возможности, в том числе и внутренние психологические резервы.
Прогноз лечения зависит также от квалификации врача: насколько индивидуально была разработана схема терапии рака и учтены все показатели. Финансовые возможности пациентки играют важную роль, так как существуют новейшие разработки в области химиотерапии и хирургического вмешательства, способные более качественно воздействовать на опухоль. Стоимость такого лечения в разы выше, чем при обычном подходе. Эффективность, соответственно, также более высокая.
Методы лечения патологии
В разных ситуациях используются методы, наиболее подходящие для лечения именно этой женщины с ее типом рака – его скоростью распространения, зависимостью от половых гормонов, наличием или отсутствием метастазов.
Самым легким в плане лечения считается высокодифференцированный гормонозависимый рак. Для этой цели используются вещества, которые блокируют синтез эстрогена в организме, а также прекращают выработку ароматазы – фермента, с помощью которого осуществляется перевод андрогенов в эстроген. В некоторых случаях предлагается удаление яичников, чтобы полностью остановить производство эстрогена. Опухоль начинает разрушаться, так как прекращаются поставки питательных веществ – в данном случае эстрогена.
Лекарства имеют разный принцип действия:
- Блокируют рецепторы эстрогена в опухоли – Тамоксифен, Торемифен, Ралоксиифен, Летразол, Экземестан.
- Подавляют производство гормона – Аромазин, Аримидекс.
- Воздействуют на гипоталамус, который дает сигнал к производству эстрогена – Золадекс.
Если совмещать овариэктомию (удаление яичников) и гормональное лечение рака на ранней стадии, есть шанс полностью избавиться от опухоли и предотвратить рецидивы. Минус в том, что у молодых женщин в репродуктивном возрасте полностью утрачивается детородная функция и наступает ранний климакс.

Химиотерапия проводится курсами от 4 до 16 сеансов, в перерывах между которыми женщина может восстанавливаться и отдыхать. Это высокотоксичный метод, рассчитанный на массовую гибель раковых клеток, так как под воздействием препаратов мутированные агенты уничтожаются быстрее, чем здоровые клетки организма. Существенный минус – среди здоровых клеток есть такие, которые быстро размножаются и быстро погибают – это клетки красного костного мозга.
Лечение рака молочной железы химиопрепаратами отличается количеством медикаментов, степенью их токсичности и объемом лекарственных средств в один курс. Различают красную, голубую, желтую и белую химию. Отличаются препараты каждой группы тем, насколько токсичны они для раковой опухоли и организма в целом.
Самые популярные лекарства – Метотрексат, Циклофосфамид, Фтораруцил, Доксорубицин, Эпирубицин.

Этот способ еще недостаточно изучен и востребован в практике лечения злокачественных опухолей, но отзывы об иммунотерапии при раке молочной железы позволяют говорить о нем, как об очень перспективном методе.
Существует три разновидности:
- Активная иммунотерапия, при которой в организм вводятся различные сыворотки и клеточные структуры, формирующие стойкий иммунитет.
- Пассивная – вводятся препараты, которые приготовлены из тканей организма, в котором опухоль регрессировала или находится в стадии ремиссии.
- Адаптивная, при которой вводятся лимфоциты в большом количестве для борьбы с раковыми клетками.
Исходя из принципа иммунотерапии, победить рак молочной железы можно, научив иммунную систему женщины эффективно бороться с ним на клеточном уровне.
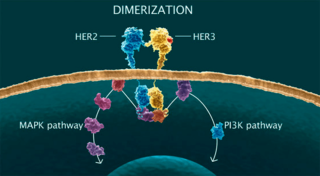
Суть таргетной терапии заключается в следующем:
- отключить механизмы, способствующие росту и делению клеток;
- спровоцировать естественную гибель атипичных клеток;
- доставить лекарства непосредственно в клетку, минуя здоровые ткани.
В результате исчезают метастазы, происходит ремиссия опухолевого процесса. Плюс методики в том, что она не имеет противопоказаний к народным методам лечения рака и не изматывает организм.
Облучение проводится несколькими видами – гамма излучение, бета излучение, рентгеновские лучи, нейтронные лучи. Проводится после операции для снижения риска рецидива.
Радиотерапия бывает дистанционной, при которой облучается вся грудная клетка или большая ее площадь. Брахиотерапия – луч настраивается целенаправленно и воздействует только на опухоль. В запущенных формах рака не применяется.
Назначается в следующих случаях:
- при множественной узловой форме;
- при начальной стадии метастазов в кровеносных сосудах и лимфоузлах;
- при поражении глубоких слоев тканей – большой грудной мышцы, подмышечных лимфоузлов;
- если опухоль проросла окружающие ткани.
Имеются побочные негативные эффекты – выпадение волос, нарушение кроветворной функции и изменение состава крови. Данные явления считаются временными, но в некоторых случаях, когда организм сильно ослаблен лечением, приходится лечить последствия лучевой терапии медикаментозно.

Аппарат Интрабим – это инновационная методика облучения, применяемая во время операции. Позволяет избежать послеоперационного лечения и дополнительной нагрузки, а также ускорить выздоровление, при этом меньше вреда нанести здоровым тканям. Луч направляется непосредственно на участок, в котором предположительно находятся раковые клетки.
Применяется в случае диффузного рака, который сложно оперировать. В место опухоли вводится газ, который снижает температуру в тканях до минус 170 градусов, после заморозки молочную железу размораживают, затем снова замораживают. Такую процедуру проводят несколько раз. Зависит от объема опухоли.
В результате криовоздействия происходит разрушение питающих опухоль сосудов, после чего она начинает регрессировать. Криотерапия считается малоинвазивным хирургическим вмешательством.
Рак груди лечится удалением опухоли, если консервативное лечение не помогает. Операции бывают малоинвазивными и радикальными – с удалением всех тканей молочной железы.
Виды хирургических операций:
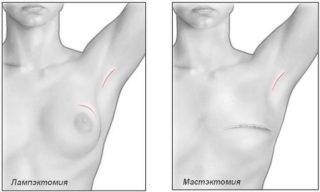
- Если размер опухоли не превышает 2,5 см в поперечнике, проводится органосохраняющая операция – лампэктомия.
- Простая мастэктомия проводится, если в лимфоузлах не обнаружено раковых клеток. Удаляется вся молочная железа, но лимфатические узлы не затрагиваются.
- Радикальная модифицированная мастэктомия – удаление лимфоузлов и молочной железы.
- Радикальная мастэктомия – удаление железы, лимфоузлов и грудных мышц.
- Подкожная мастэктомия – удаляются все ткани, кроме кожи и соска, чтобы впоследствии можно было провести реконструкцию молочной железы.
После операции обычно проводится заключительный этап лечения – химиотерапия или облучение.
Альтернативные способы лечения рака
Альтернативные методики успешно применяются, но данных об их эффективности, безопасности или наоборот – нет. С одной стороны, фармацевтическая промышленность не заинтересована в дешевом избавлении от рака, поэтому исследования насчет эффективности альтернативных или народных методов лечения не проводятся. С другой стороны, люди предпочитают быть уверенными в излечении, поэтому следуют традиционным методам.
Среди альтернативных способов: прием соды, использование ядовитых растений, сокотерапия, чистый керосин и другие средства. На поздних стадиях лечение альтернативными методами может быть опасно, так как достоверно не известно, как именно они работают.
Самый надёжный способ лечения рака груди
Есть вариант удаления или уничтожения всех раковых клеток (опухоли). Первый вариант - самый надёжный, но он допустим, когда все раковые клетки находятся в одном месте. Тогда - удаляя часть органа или его весь - можно добиться 100% выздоровления. Именно поэтому пациенту перед началом лечения проводят обследование - проверяют лёгкие, печень, кости, лимфатические узлы - на предмет распространения опухоли в другие органы (метастазы).
| О правильном обследовании при раке молочной железы смотрите ЗДЕСЬ |
Если метастазов не найдено - пациенту предлагают операцию.
Специализация нашего отделения - операции при раке молочной железы:
Если по результатам обследования обнаружено распространения опухоли из первичного очага (в лимфатические узлы или другие органы) - если эти очаги невозможно удалить - решается вопрос о назначении лечения, которое будет уничтожать эти очаги на месте без их удаления.
Альтернатива хирургическому лечению (операции) при раке груди может быть только другой способ, разрушающий или убивающий опухолевые клетки в теле больного человека, с доказанной эффективностью (когда лечение, несмотря на возможные осложнения, в итоге увеличивает жизнь и улучшает переносимость болезни).
Надёжные способы лечения рака молочной железы
Есть способы лечения рака молочной железы, которые доказали свою эффективность: при их применении выживших пациентов больше, чем среди тех, кто данного лечения не получал.
Есть методы лечения, которые не доказали свою эффективность: при их применении число выживших пациентов такое же, как среди тех, кто вообще не лечился.
Лечение рака молочной железы без операции
Любая клетка делится. Раковые клетки делятся быстрее обычных (их деление происходит раз в 100 - 170 дней). Активность деления клеток показывает Ki67: чем выше - тем быстрее. Противораковое лечение действуют на процесс деления клетки, нарушая его. На фоне лечения деление клеток происходит "неправильно", и после такого деления получаются 2 раковые клетки с "уродствами", из-за которого клетки гибнут. Так действуют:
Есть ещё вариант лечения рака, при условии, что клетки имеют на своей стенке специальные места для контакта с женскими половыми гормонами (ER и PR рецепторы, или эстрогеновые и прогестиновые рецепторы - определяются при (ИГХ) иммуногистохимическом анализе). При соединении гормона с такой клеткой активируется процесс её деления. Есть вариант лечения, направленный на этот механизм: либо занять рецептор клетки вместо гормона, чтобы гормону не с чем было контактировать, либо нарушить синтез гормонов. Так действует:
Ни один из методов лечения не предлагается для доставления пациенту дополнительных страданий. При их назначении оцениваются все возможные риски, вероятность осложнений и проявлений токсичности, ожидаемый положительный эффект. Проведённые исследования демонстрируют, что у тех, кому проводилось дополнительное лечение, метастазы появляются реже и позднее; живут они дольше, чем те, кто ограничился только операцией. Все эти методы доказали свою эффективность. А когда они сочетаются с хирургическим лечением - дают максимальные шансы на выздоровление при раке молочной железы. Это и есть комплексный подход в лечении.
Да, некоторые из тех пациентов (кто получал традиционное лечение) испытали на себе побочное действие разной степени выраженности (от лёгкой до тяжёлой), но выживших среди них - больше, чем в группе тех, кто не лечился.
Как правило, проблемы с побочным действием были у тех, кто не получал современной поддерживающей терапии.
Альтернатива операции при раке молочной железы
Нехирургические методы воздействуют на опухолевые клетки, которые могли остаться неудалёнными при операции: никто не знает - успела ли опухоль распространиться ещё куда-то, до того, как её удалили на операции. Может быть это и не произошло. Но исследования показали, что в группе тех, кому операцию дополнили и другими способами лечения рака - выздоровевших больше.
| О лечении рака молочной железы нетрадиционными средствами смотрите ЗДЕСЬ . |
Мне ещё ни разу не встретилась пациентка с раком молочной железы, которая бы сначала отказалась от лечения, а потом бы об этом не пожалела. Опухоль бывает малоагрессивная - тогда она медленно растёт и медленно разрушает организм. Бывает - с выраженной агрессивностью - тогда процесс идёт быстро.
Успела ли опухоль распространиться на другие органы на момент её выявления? Это имеет главное значение в прогнозе длительности жизни при раке груди без лечения. Чувствительна ли опухоль к назначенному лечению, правильно ли подобраны препараты для лечения, используются ли для этого все современные возможности - всё это имеет значение на прогноз. Конкретными сроками врачи не располагают.
Прогнозы при раке молочной железы СМОТРИТЕ ЗДЕСЬ
Для определения тактики лекарственного лечения применяется следующая градация на подтипы:
Биологический подтип (РМЖ)
HER-2/neu – негативный (ASCO/CAP)
Ki-67 высокий. (> 14%)
Гены, показывающие высокую пролиферацию, являются маркёрами плохого прогноза при генном профилировании (multiple genetic assays) [Wirapati, 2008].
ER и/или PgR – позитивный, любой Ki-67, HER-2 – сверхэкспрессирован или амплифицирован.
Показаны цитотоксическая терапия + анти HER-2 терапия + эндокринотерапия.
ER и PgR отсутствуют. Опухоль HER-2 – негативная.
HER-2 сверхэкспрессирован или амплифицирован.
ER и PgR отсутствуют.
Цитотоксическая терапия + анти HER-2 терапия
При использовании иммуногистохимического метода, рецепторный статус считается положительным, если > 10% опухолевых клеток являются позитивными по ЭР или ПР. Вероятность эндокринного ответа сохраняется, даже если 1-10% опухолевых клеток слабопозитивные по ЭР.
Данные методы лечения (химиотерапия и/или гормонотерапия) как дополнение после сделанной операции - проводится для уменьшения рисков возврата болезни, предупреждения её рецидива и появления метастазов.
Иногда эти же виды (химиотерапия или гормонотерапия) лечения используются перед операцией - для уменьшения опухоли в груди и создания лучших условий для операции, например: возможности выполнения операции с сохранением молочной железы (когда опухоль слишком большая и не позволяет сразу выполнить органсохранную операцию). Также как адьювантная - неоадьювантная терапия уменьшает риск возврата болезни, предупреждает развитие метастазов и рецидива. Состав лекарств и схемы, которые используются при неоадьювантной химиотерапии - такие же, как те, что используются при адьювантной.
Пациенты со стадией болезни больше чем IIb при раке молочной железы относятся к группе первично неоперабельных. Это не означает, что у них нет шансов поправиться. Просто их болезнь зашла в ту стадию, когда лечение нельзя начинать сразу с операции. К ней необходимо подготовиться - провести неоадьювантное лечение - чтобы исчез отёк, уменьшилась или стала подвижной опухоль, уменьшились или стали подвижными лимфатические узлы, зажила язва над опухолью и т.п.
Некоторые пациенты спрашивают:"Как лучше - пройти химиотерапию (гормонотерапию) до или после операции?" Это не принципиально: результаты выживаемости в обеих группах одинаковы. Не нужно стремиться начать лечение обязательно с операции. Это не влияет на назначение врачом химиотерапии (гормонотерапии). Её не будет меньше или больше. Суммарно её будет столько же: либо часть вы получите до операции и часть - после, либо всю до операции, либо всю - после.
Прогноз при раке молочной железы СМОТРИТЕ ЗДЕСЬ
Результаты выживаемости у пациентов, получавших химиотерапию до и после операции (в сравнении).
Результаты выживаемости в группах не отличаются.
Лечебная химио- и/или гормонотерапия направлены на замедление роста опухоли и её метастазов в неоперабельных случаях. Такое лечение направлено на создание условий для максимально длительного сосуществования больного с опухолью: если нельзя вылечить, то необходимо продлить жизнь, уменьшить вероятность болей, осложнений, создать максимум условий для уменьшения страданий от болезни.
Цель нехирургических способов лечения – улучшить результаты оперативного лечения, уменьшить вероятность возврата болезни, удлинение жизни больных, улучшение качества их жизни.
До операции некоторые обследования направлены именно на обнаружение таких очагов (обследование лёгких, печени, костей и лимфатических узлов). Если метастатические очаги не выявлены – предлагается радикальная операция, в надежде, что этих очагов нет и на самом деле. (Однако, они могут быть просто не были видны из-за своих малых размеров.)
После операции по удалению опухоли оцениваются её агрессивные свойства для того, чтобы выявить вероятность наличия метастазов, не выявленных при предоперационном обследовании. Вероятность этого косвенно определяется по степени поражённости лимфатических узлов (по результатам их гистологического исследования). Если такая вероятность расценивается как достаточно высокая, то пациенту предлагается различные виды дополнительного лечения – химиотерапия, иммунотерапия, лучевая терапия, гормонотерапия. Эти методы лечения направлены на гибель (или задержку развития) возможных метастазов, которые пока себя ещё никак не проявили.
Химиопрепараты вводятся в вену в виде инъекций или капельниц, либо принимаются через рот, гормонотерапия - есть в виде таблеток и уколов. В дальнейшем лекарства циркулируют в кровотоке, проникают в лимфу и ткани, нарушая процессы нормального деления активных тканей (в основном опухолевых, как наиболее активно делящихся, но в том числе в костном мозге, нарушая кроветворение; слизистой пищеварительного тракта, вызывая специфические расстройства). Пациентов особенно пугают эти возможные проявления токсичности химиопрепаратов. Обычно они представляют, что у них будут сразу все эти проявления токсичности и именно в тяжёлой степени. Это не так. Проявления токсичности проявляются постепенно, с накоплением дозы вводимых препаратов, но могут не проявляться вообще. Химиопрепараты вводятся ритмично, в определённые дни, для того чтобы их лечебный эффект был максимален. Для ликвидации проявлений токсичности существует масса современных препаратов. Задача пациента – сообщить своему врачу сразу при появлении первых признаков какого-либо дискомфорта, либо при неэффективности используемых профилактических средств.
Для сохранения вен и облегчения введения химиопрепаратов во время химиотерапии применяются специальные имплантируемые порты.
Правильное лечение рака возможно только при совместных усилиях хирурга, радиолога и химиотерапевта - при комплесном подходе. Для этого необходимо чётко знать о распространённости онкологического процесса.
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.

Сокращения:
РМЖ — рак молочной железы
РЭ — рецепторы эстрогенов
РП — рецепторы прогестерона
БРВ — безрецидивная выживаемость
ОВ — общая выживаемость
ГТ — гормонотерапия
ХТ — химиотерапия
ПМЭ — полный морфологический эффект
HER2 — рецепторы эпидермального фактора роста второго типа
Под первично операбельным РМЖ понимается такая степень распространённости рака, при которой на момент диагностики возможно выполнение операции, дающей стойкий местно-регионарный контроль болезни [1] . Критерии иноперабельности, предложенные C.Haagensen & A.Stout в 1943, относятся к клинической симптоматике местно-распространённого рака IIIb и IIIc стадий [2] . Случаи местно-распространенного РМЖ, относящиеся к IIIa стадии, формально являются первично операбельными, хотя по своим биологическим характеристикам их операбельность условна, для этой категории пациентов тактика с предоперационной терапией обеспечивает лучшие отдалённые результаты [3,4] . Таким образом, под первично операбельным РМЖ мы понимаем рак I-II стадий.
Обычной тактикой лечения первично операбельного РМЖ является выполнение операции на первом этапе с последующими мерами адъювантной терапии: химиотерапии, лучевой терапии, гормонотерапии. Альтернативной тактикой является проведение системной терапии на первом этапе с выполнением операции на втором этапе. Проведение системной терапии при первично операбельном раке (неоадъювантная терапия) не даёт преимуществ в отдалённых результатах, но позволяет выполнить органосохраняющие операции большему количеству больных [5,6,7] .
Итак, первое преимущество неоадъювантной системной терапии состоит в повышении частоты выполнения органосохраняющих операций у больных с относительно крупными опухолями. Нужно иметь в виду, что это преимущество теряется в случаях, когда у больных, помимо большого размера опухоли имеются другие противопоказания к органосохраняющим операциям (мультицентричность опухоли, внутриорганные метастазы, распространённый внутрипротоковый компонент, противопоказания к лучевой терапии). Второе преимущество состоит в возможности клинически и морфологически оценить чувствительность данной опухоли к конкретному варианту системной терапии и, исходя из этого, модифицировать адъювантную терапию.
Основным показанием к проведению неоадъювантной терапии является большой размер опухоли, не позволяющий выполнить органосохраняющую операцию с приемлемым эстетическим результатом, и желание больной избежать мастэктомии. Вместе с тем, следует помнить и о возможных неудачах неоадъювантной терапии (и информировать об этом пациентку), в случае прогрессирования опухоли на фоне неоадъювантной терапии может быть упущена возможность выполнения любой операции.
Адъювантная системная терапия
Адъювантная терапия проводится у больных после радикальных операций, является профилактическим лечением. Показания к ее проведению основываются на историческом опыте, расчетных данных, характеризующих закономерности течения болезни в группах больных со сходными исходными характеристиками. Основные вопросы, подлежащие решению при планировании адъювантной терапии, это оценка риска рецидива болезни и выбор средств, имеющих наибольший профилактический эффект.
Адъювантная гормонотерапия
Удаление яичников или подавление их функции
Из методов адъювантной терапии первым стало изучаться удаление яичников или лучевое подавление их функции. Ранние исследования с рандомизацией относительно небольшого количества больных РМЖ различных стадий, констатировали отсутствие улучшения отдаленных результатов в опытной группе [8,9,10] . Эффективность этой процедуры проявилась в значительно более поздние сроки и стала очевидной при мета-анализе объединённых массивов больных, первые группы которых лечились в 1948-1950 гг. [11,12,13] . Была показана эффективность удаления яичников или подавления их функции у больных в возрасте до 50 лет, как с поражением лимфатических узлов, так и без него. В группе пациенток, не получавших адъювантной химиотерапии, снижение риска рецидива болезни от удаления яичников составило 25-29% (2р=0,0005), а снижение риска смерти — 29% (2р=0,0006) по сравнению с группой больных, не получавших никакой адъювантной системной терапии (число больных 1711 и 1683 соответственно). У больных с проведением адъювантной химиотерапии достоверных различий БРВ и ОВ в зависимости от удаления яичников или подавления их функции не было обнаружено, (в группах сравнения 2139 и 2192 больные).
Применение агониста LHRH (гозерелин) позволяет добиться подавления функции яичников на период введения препарата. Затем функция яичников может восстановиться так же, как и фертильность. Как было показано в рандомизированном исследовании C.W. Taylor и соавт. [14] у больных диссеминированным РМЖ применение гозерелина столь же эффективно, как и овариэктомия.
Итальянская группа по исследованию адъювантной терапии РМЖ [15] представила результаты изучения эффективности сочетания подавления функции яичников (преимущественно с помощью гозерелина) и 5-летнего лечения тамоксифеном. Группу сравнения составили пациентки, получавшие химиотерапию по схеме CMF. Все больные были в пре- или перименопаузе и имели рецептор-позитивные опухоли. Отдаленные результаты лечения были одинаковы. Kaufmann M. и соавт. [16] сравнивали эффективность адъювантной терапии у больных с поражением лимфатических узлов. Рандомизация проводилась между химиотерапией по схеме CMF и гормонотерапией гозерелином. У пациенток с РЭ(+) опухолями получены эквивалентные БРВ и ОВ в сравниваемых группах. В случаях РЭ(-) опухолей химиотерапия имела статистически значимые преимущества по БРВ и ОВ.
Противопоставление гормонотерапии и химиотерапии, возможно, интересно с теоретической точки зрения, однако более важно уточнить, можно ли получить суммацию эффекта от двух видов лечения. Такую цель преследовало VIII-е исследование Международной группы по исследованию РМЖ [17] . Больные репродуктивного периода (n=1063) с отсутствием метастатического поражения лимфатических узлов разделялись слепым методом на лечение гозерелином в течение 24 месяцев, либо на химиотерапию по схеме CMF (6 курсов), либо на последовательное применение химиотерапии по схеме CMF и гормонотерапии гозерелином в течение 18 мес. Средняя длительность наблюдений равна 7 годам. У больных с РЭ(-) опухолями при лечении только гозерелином 5-летняя БРВ была статистически значимо ниже (73%), чем в группах, где применялись CMF (84%) или CMF+гозерелин (88%). Среди пациенток с РЭ(+) опухолями как химиотерапия, так и гормонотерапия гозерелином имели равный эффект (5-летняя БРВ в обеих группах по 81%), по отношению к этим результатам последовательная терапия по схеме CMF+гозерелин не давала статистически значимого преимущества (5-летняя БРВ 86%).
В исследование ZIPP (Zoladex In Premenopausal Patients) было включено 2706 больных первично операбельным РМЖ. После проведения первичного лечения (операция ± лучевая терапия ± химиотерапия) больным слепым методом выбиралось дальнейшее лечение: 1) гозерелин на 2 года, 2) тамоксифен на 2 года, 3) сочетание этих препаратов, 4) отсутствие терапии. Применение гозерелина снижало вероятность рецидива болезни на 13,9 % и смерти от РМЖ на 8,5% по сравнению с больными, не получавшими гормонотерапию. Добавление гозерелина к тамоксифену не сопровождалось статистически значимым снижением вероятности рецидива болезни и вероятности смерти от РМЖ в сравнении с применением только тамоксифена [18, 19] .
Объединенной группой по исследованию адъювантной терапии рака молочной железы (The Adjuvant Breast Cancer Trials Collaborative Group, 20) проведено рандомизированное сравнение, позволяющее оценить влияние подавления функции яичников на отдаленные результаты лечения РМЖ. 2144 больные первично операбельным РМЖ (T1-3N0-1M0) после операции получали химиотерапию (78% больных) и лучевую терапию по принципам, исповедуемым в каждом из медицинских центров, участвующих в исследовании. Все больные длительно получали тамоксифен, рандомизировалось отсутствие воздействия на яичники или подавление их функции (в 69% — лучевое, в 23% — хирургическое удаление и в 8% — агонистами LH-RH в течение 2 лет). Как при сравнении общих групп, так и при сравнении во всех анализируемых подгруппах, не наблюдалось статистически значимых различий по показателям общей выживаемости и безрецидивной выживаемости. Тенденция к улучшению результатов лечения от подавления функции яичников наблюдалась в небольшой подгруппе женщин до 40 лет, не получавших адъювантной химиотерапии.
Таким образом, выключение функции яичников в самостоятельном варианте является эффективным методом адъювантной гормонотерапии. Сочетание адъювантной химиотерапии с выключением функции яичников не превышает эффективности одной химиотерапии, сочетание адъювантной гормонотерапии тамоксифеном с выключением функции яичников не превышает эффективности одной гормонотерапии тамоксифеном. В этих случаях выключение функции яичников является избыточным воздействием, не имеющим клинического смысла. Только в возрасте до 40 лет имеется статистически не значимая, но выраженная тенденция к большей эффективности такого сочетания в сравнении с применением одного тамоксифена, что может быть оправданием подавления функции яичников в этой возрастной группе. Выключение функции яичников является абсолютным условием проведения альтернативного варианта гормонотерапии больных репродуктивного периода, — гормонотерапии ингибиторами ароматазы.
Читайте также:

