Лечение рак молочной железы рук в руки
Мастэктомия может проводиться для лечения рака молочной железы, а также в случае профилактики онкологии у женщин, имеющих повышенный риск ее появления – наследственные мутации в генах. Вместе с опухолью иногда приходится удалять подмышечные лимфоузлы – это касается поздних стадий рака, когда атипичные клетки затрагивают лимфатическую систему. После мастэктомии следует период восстановления, во время которого женщины испытывают болезненные ощущения различной интенсивности, а также есть риск осложнений.
Боли после мастэктомии
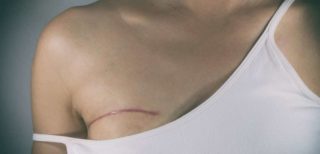
Официальные исследования по поводу болезненных ощущений после мастэктомии у женщин говорят о том, что половина из них испытывала боль в течение 9 лет после проведенной операции. При этом качество жизни ухудшилось, потому что вопрос с разрешением ситуации был открыт на протяжении всего этого времени.
По отзывам женщин осложнения и боли после мастэктомии присутствуют у 85% пациенток, перенесших эту операцию. Чем больше тканей было удалено, тем более выраженными были последствия.
Риск послеоперационных осложнений увеличивается при проведении последующей химиотерапии и облучения. Химия в большей степени влияет на заживление ран, так как имеется тенденция к снижению иммунитета вследствие токсической нагрузки на организм. Лучевую терапию не назначают до тех пор, пока раны не затянутся полностью.
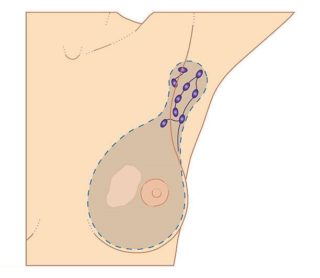
Постмастэктомический синдром включает в себя:
В зависимости от того, каким способом была проведена мастэктомия и сколько ткани удалено, боль может быть выражена в разной степени.
Если лимфатическая система не затронута раком, хирурги удаляют только саму опухоль или часть молочной железы – той, где она локализуется. Иногда процесс метастазирования начинается рано – на второй стадии онкологического заболевания, поэтому операцию проводят в несколько этапов. Вначале исследуются ткани лимфатического интрамаммарного узла – он считается сторожевым. Если раковых клеток не обнаружено, лимфатические узлы не удаляют, что считается благоприятным фактором для последующего восстановления. После такой операции женщины возвращаются к обычной жизни в течение 6 – 12 месяцев.
После тотальной мастэктомии, последующей химиолучевой терапии потребуется намного больше времени и средств, чтобы привести в порядок верхнюю конечность, со стороны которой была удалена грудь. Поскольку ликвидировать лимфедему эффективно можно только с помощью замещения недостающих лимфоузлов собственными тканями, взятыми из паховой области, на повторную операцию снова понадобятся средства. В противном случае женщине придется постоянно испытывать дискомфорт и чувствовать боль. Даже в случае проведения всех реабилитационных мероприятий.
Самым современным способом купирования боли после мастэктомии является паравертебральная блокада. С ее помощью возможно сократить сроки госпитализации, а также снизить количество постоперационных осложнений.
По эффективности ПВБ сопоставима с эпидуральной анестезией, а также усиливает действие обычных анестетиков, применяемых в послеоперационный период.
Возможные осложнения и последствия
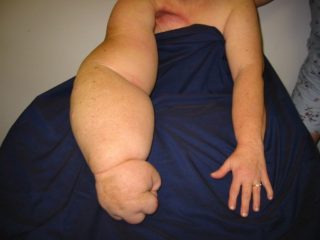
Осложнения после операции – нагноения, воспаления, кровотечения – возникают редко. Это объясняется правильной тактикой подготовки пациентки, включающей в себя антибактериальную терапию до и после операции.
У женщин, перенесших лимфаденэктомию – удаление лимфатических узлов – отдаленные осложнения:
- лимфостаз;
- лимфедема – постоянный отек конечности;
- лимфорея – истечение лимфатической жидкости;
- рожистое воспаление;
- гранулема – образование гнойной капсулы внутри молочной железы;
- деформация грудной клетки из-за перераспределения нагрузки на позвоночник;
- спайки.
Большинство осложнений протекает длительно, иногда требуется повторное хирургическое вмешательство, чтобы улучшить качество жизни после мастэктомии.
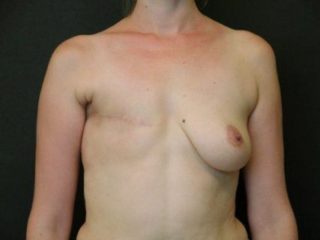
Самое частое осложнение после мастэктомии – онемевшая грудина и подмышка. Это связано с повреждением нервных волокон, а также избыточным давлением лимфатической жидкости на нервы из-за лимфостаза. Онемение руки после мастэктомии ощущается наиболее сильно в первые дни, распространяясь на всю верхнюю конечность. При проведении реабилитационных мероприятий удается снизить застой лимфы и улучшить чувствительность тканей.
Покраснение кожи в области плеча, подмышки – это воспалительная реакция на инфекционного возбудителя – стрептококк группы А. Рожистое воспаление руки при лимфостазе после мастэктомии возникает, если инфекция попадает в рану через кожу, гематогенным или лимфогенным путем. Поскольку отток жидкости нарушен из-за отсутствия лимфоузлов и сосудов, инфекция развивается стремительно. Этому способствует также низкий иммунитет после введения химиопрепаратов или ожоги после облучения.
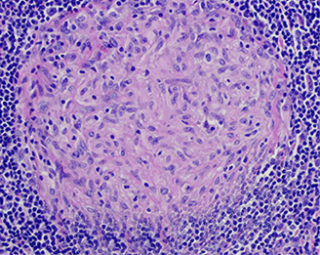
Гранулема молочной железы после операции может начаться на месте шва. Вначале заболевание себя никак не проявляет, но при пальпации можно нащупать уплотнение. В этом случае необходимо срочно прийти на прием и выяснить природу уплотнения.
В дальнейшем гранулематоз проявляется следующей симптоматикой:
- боли с нарастающей интенсивностью;
- тяжесть в молочной железе;
- признаки интоксикации и быстрая утомляемость.
Лечится гранулема антибиотиками, противовоспалительными препаратами, малоинвазивными операциями. Опасное осложнение гранулемы – киста или нагноение близлежащих тканей.
Повышенная температура после мастэктомии при нормально протекающем процессе не должна возникать. Этому способствует предоперационная антибактериальная терапия.
Повышение температуры тела в области плеча является следствием нарушения микроциркуляции крови и лимфы. Если была проведена радикальная мастэктомия, это явление считается нормой.
Повышение температуры тела через длительный промежуток времени может являться признаком рецидива опухоли.
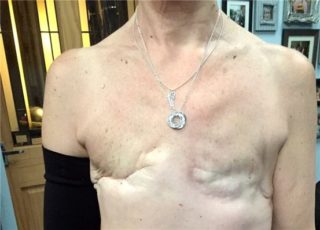
Грудная клетка может деформироваться из-за грубых швов и отсутствия мышечной ткани. Шов со временем становится неэластичным и постепенно стягивается, ущемляя органы, расположенные под ним. Из-за сдавливания может развиться легочная недостаточность, что приводит к накоплению мокроты внутри и невозможности ее выхода естественным путем. Нарушение дыхания в одном из легких может привести к воспалению.
Рубцы иногда возникают из-за облучения. В зоне воздействия соединительная ткань уплотняется и стягивает грудину.
Несоблюдение рекомендаций в послеоперационном периоде усугубляет проблему. Женщинам не разрешается выполнять тяжелую физическую работу, особенно в наклонном положении.

После удаления лимфатических узлов часто возникает синдром AWS, при котором появляются шнуровидные уплотнения, мешающие движению плечевого сустава. Такие уплотнения распространяются от плеча до самой кисти руки. Они болезненны и могут появиться в течение нескольких недель после операции, иногда через несколько месяцев.
Профилактикой аксиллярного синдрома являются специальные упражнения для разработки плечевого сустава после операции.
Не так давно американские ученые установили, почему после любой операции начинается образование спаек. Это происходит из-за кислородного голодания тканей в зоне рассечения. Клетки начинают вырабатывать определенный тип белка, воздействуя на который можно избежать фиброзных тяжей, которые приводят к хроническим болям в груди. Уже разработаны 2 вида антител: первый не дает клеткам вырабатывать белок, второй ускоряет поглощение макрофагами фиброзной ткани.
Профилактика осложнений
После операции врач назначает определенные ограничения в плане физической работы и других действий. Рекомендуется придерживаться правил столько, сколько потребуется для восстановления двигательных функций.
После мастэктомии нужно регулярно выполнять физические упражнения, специально разработанные для женщин, перенесших данную операцию. Если не заниматься ЛФК, возникнут сложности с подвижностью плечевого сустава.
Полностью устранить лимфостаз удается только путем повторного хирургического вмешательства, при котором лимфатические сосуды соединяют с венами для улучшения оттока жидкости. Другой вариант – вшить лимфоузлы и сосуды в подмышечную область, взяв их из другой части тела.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
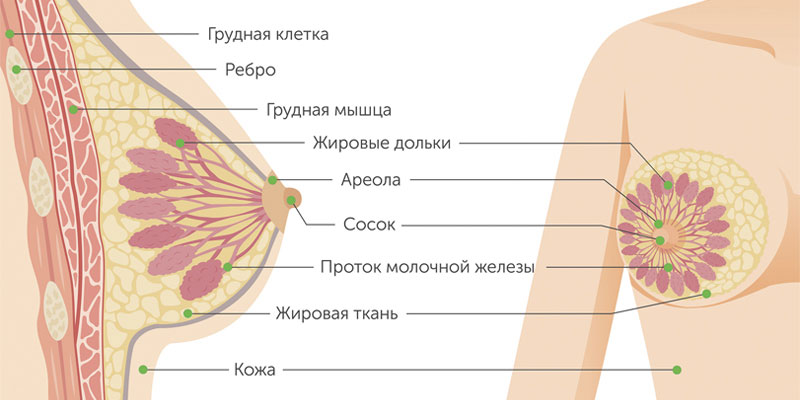
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
Жизнь после рака молочной железы есть, но это другая жизнь, потому что испытания меняют женщину и её взгляды. Многие стараются забыть, что с ними случилось, и, наверное, для них это единственно правильный выход. Другие, наоборот, победу над раком считают началом лучшей новой жизни. И болезнь, и тяжелое лечение не проходят без последствий, и не просто научиться жить с ними.
Рак молочной железы после операции
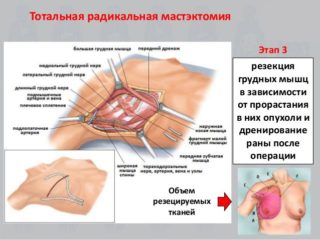
Без операции только химиотерапией и облучением невозможно навсегда вылечить рак, но можно на некоторое время приостановить его развитие, как правило, на два-три года и редко дольше. Поэтому хирургический этап следует рассматривать как благо, не взирая на его часто невосполнимые последствия.
Сохраняющая репродуктивный орган резекция деформирует грудь, что усугубляет обязательная лучевая терапия. Надо быть готовой к тому, что рубцовые постлучевые изменения с течением времени будут усиливаться.
Основная цель частичного удаления груди — снижение степени лимфостаза руки, для этого онкологи отказались от повсеместного удаления подмышечных лимфоузлов при отсутствии в них метастазов, отдав предпочтение предварительной биопсии сторожевого узла во время операции.

Химиотерапия при раке молочной железы после операции
Профилактическая химиотерапия после операции проводится не во всех случаях: от неё отказываются при крошеной опухоли 1 стадии у пожилых женщин с благоприятными биологическими характеристиками. При высокой гормональной зависимости — тип, А люминальный предпочтение отдаётся профилактической гормонотерапии, а ХТ не проводится.
Нет необходимости в адъювантной ХТ при полном курсе дооперационного лекарственного лечения, которое проводится при 3 стадии заболевания. Тем не менее, в большинстве случаев для подавления циркулирующих в кровеносном русле раковых клеток и предотвращения метастазирования в будущем проводится химиотерапия, причём начинается лечение сразу же по заживлении послеоперационной раны и до облучения.
Стандартной комбинации лекарств нет, множество комбинаций доказало свою результативность, поэтому лечение подбирается строго индивидуально. Клинические исследования показали, что улучшение отдалённых результатов достигается обязательным использованием доксорубицина и таксанов.
Выживаемость после рака молочной железы
Сколько проживет женщина после выявления заболевания, определить непросто, поскольку прогноз зависит не столько от размера опухоли, сколько от потенциала агрессивности, заложенного в раковые клетки.
При 1 стадии выживаемость максимально высокая — 80% пациенток переживает 5 лет, при 3 стадии — вдвое меньше, но из прошедших радикальное лечение вне зависимости от стадии почти 60% проживёт дольше пятилетки.
Тем не менее, ни один онколог не возьмется сказать, сколько и как будет жить его пациентка, потому что всё очень и очень индивидуально и даже компьютерные программы не в состоянии рассчитать индивидуальный прогноз. Недавний мета-анализ большого числа статей с несколькими миллионами пациенток показал, что точный расчёт длительности жизни отдельной пациентки пока за гранью научного понимания.
Несомненно, что качество терапии — оптимальный подбор лекарств, соблюдение правильной дозы и интервалов между введениями способствуют увеличению жизни пациентки.

Рецидивы после рака молочной железы
Вероятность рецидива — развития опухоли на прежнем месте снижается применением лучевой терапии и качественным исполнением хирургического этапа. Длительные наблюдения показали, что частота рецидива в рубце после резекции практически аналогична таковой после мастэктомии, что стало поводом для расширения показаний к органосохраняющим вмешательствам.
В предотвращении рецидива большую роль играет искусство хирурга-онколога, правильно определяющего объём вмешательства и качественно его выполняющего, а также соблюдение стандартов облучения.
Метастазы после рака молочной железы
Вероятность метастазирования растёт параллельно с размером опухоли и числом поражённых метастазами лимфатических узлов.
В большинстве случаев смерть после лечения РМЖ обусловлена именно метастазированием. Особенно неблагоприятны в прогностическом отношении метастазы во внутренние органы, множественные и поражение злокачественным процессом нескольких систем органов и тканей, к примеру, легких, печени и кожи. Единичные и солитарный — единственный метастаз имеют неплохую перспективу на стабилизацию и даже регрессию при хорошей чувствительности к лекарствам.
Реабилитация после рака молочной железы
Реабилитационные мероприятия начинаются уже во время операции, потому что основная суть органосохраняющей резекции и биопсии сторожевого лимфоузла — максимальное сохранение функции руки. Когда не удаётся избежать удаления лимфатических узлов вместе с клетчаткой из подмышечной, а тем более, подключичной и подлопаточной областей, высока вероятность развития лимфостаза руки.
Дополнительная лучевая терапия, к сожалению, также способствует нарушению оттока лимфы, что проявляется не только увеличением размера верхней конечности, но и снижением её двигательных возможностей. Дополняют неприятности и рубцовые изменения тканей, усиливаемые использованием цитостатиков, повышающих чувствительность мягких тканей к облучению.
Фактически после радикального лечения формируется синдром комбинированного лечения РМЖ, составные части которого послеоперационные рубцы, усиливающие локальный застой лимфы постлучевые изменения, нарушение оттока венозной крови как последствие повреждения вен цитостатиками.
Помогает восстановлению работоспособности лечебная физкультура и подбор компрессионного белья, аппаратные способы купирования лимфостаза и фармакологические средства.
Питание после рака молочной железы
Нет спасающей от рака диеты, но питание важно для поддержания защитных сил организма и восстановления после лечения. Налегание на солёненькое может стать пусковым моментом для развития лимфостаза, а острая пища осложнится спазмами кишечника, не восстановившего слизистую после химиотерапии.
Разорвать порочный круг можно и в одиночку, сев на диету, но проще и эффективнее сделать это с помощью специалиста-нутрициолога.

Отзывы после операции рака молочной железы
Юля К., 27 лет была прооперирована в федеральном центре по поводу рака молочной железы IIB стадии — сделана частичная резекция правой молочной железы с удалением подмышечных лимфоузлов. После операции провели полный курс лучевой терапии и 6 курсов ХТ. Профилактическую гормональную терапию начала, но из-за усиления менструаций и частых приливов прекратила принимать тамоксифен примерно через 3 месяца.
При обследовании метастазов не найдено, биопсия узла в верхней трети послеоперационного рубца показала наличие клеток рака. В плановом порядке выполнена подкожная мастэктомия с одновременной реконструкцией имплантатом. В удалённой рецидивной опухоли размером 0.8 см обнаружено высокое содержание рецепторов эстрогенов и прогестинов при отрицательном HER-2.

В связи с сохранной менструальной функцией проводится профилактическое лечение антиэстрогенами под наблюдением гинеколога и с коррекцией нежелательных явлений. Самочувствие хорошее, контрольное обследование через год после повторной операции не выявило метастазов.
Читайте также:





