Лечение меланомы в японии
Новость о том, что в организме появились прогрессирующие опухолевые клетки, любого человека повергнет в шок. Подобная проблема очень серьёзна, но имеет решение. Если говорить о поражениях кожного покрова, то нельзя не упомянуть о меланоме. В России она встречается достаточно редко, да и появилась в русских краях только в 1982 году. За 35 лет численность пациентов с таким диагнозом увеличилась на 2-3 процента. Меланома – это 10% от всех кожных опухолей, но не стоит забывать о непрерывном росте заболеваемости. Поражает она представителей обоих полов средних лет, и не исключён рецидив после полного выздоровления. Современное лечение меланомы предоставляют клиники Японии, поэтому в случае постановки диагноза лучше обратиться к компетентным специалистам и после курса терапии навсегда забыть о проблеме.

Кратко о заболевании
Ничто так не влияет на развитие меланомы, как ряд генетических и внешних факторов, к которым относятся следующие:
- сильное облучение или длительное нахождение под палящими солнечными лучами;
- наследственная предрасположенность;
- естественный стойкий светлый оттенок кожного покрова в сочетании с рыжими волосами;
- избыточное количество невусов.
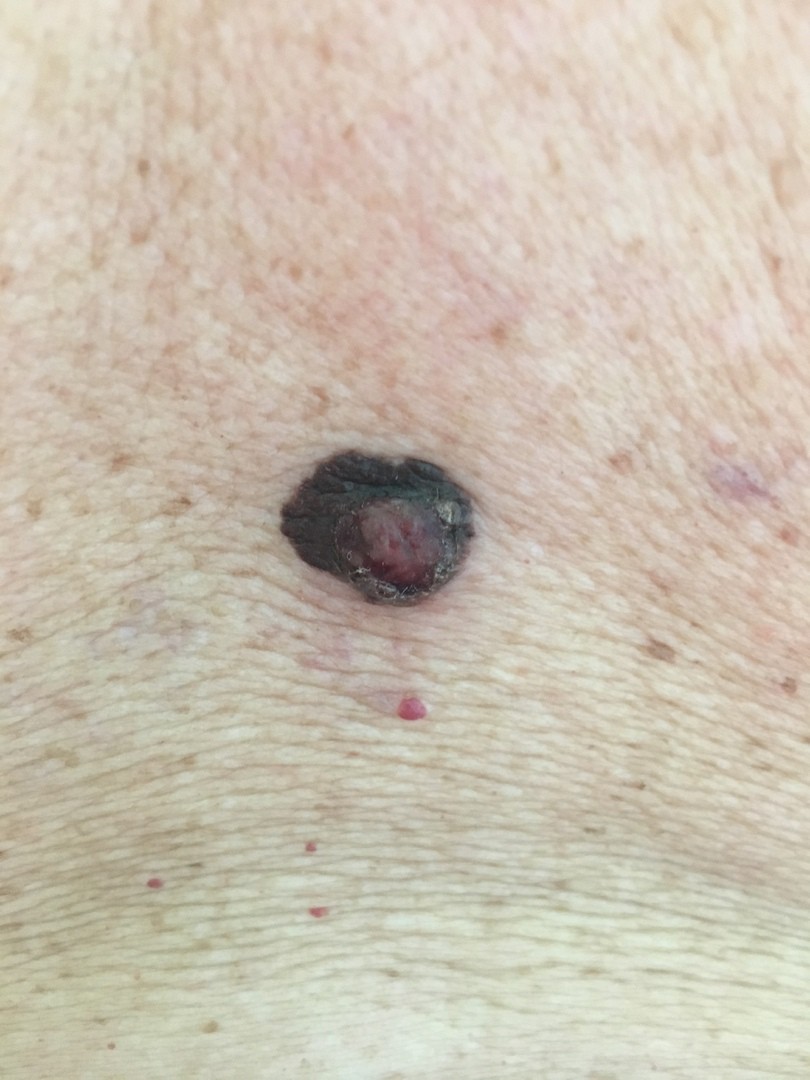
То, что для некоторых некомпетентных врачей покажется обычной родинкой, для специалистов, которые работают за рубежом, – тревожным звонком для проведения диагностики с целью выявления меланомы. Когда же необходимо обследование, и как отличить доброкачественный невус от опухоли? Внешние признаки меланомы таковы:
- Асимметричная неправильная форма родинки.
- Диаметральный замер – от 6 мм.
- Изменение окраса – возникает примесь серого, чёрного и красного оттенка.
На первой стадии злокачественное образование может никак себя не проявлять, но с течением времени оно увеличится в размерах и изменит цвет. Если же появились даже незначительные изъязвления и кровянистые выделения, то следует срочно показаться онкологу.
Тело тоже реагирует на серьёзное заболевание следующим образом:
- общая слабость и недомогание;
- снижение массы тела;
- болезненность конечностей;
- ухудшение зрения.
Меланома за границей встречается гораздо чаще, поэтому методы лечения более развиты и современны. Всему миру известно о компетентности японских врачей. О техниках и способах борьбы с болезнью вы сможете узнать далее. Стоимость услуг будет выше, чем в родных краях, но эффект – совершенно иной.
О медицинском вмешательстве
Окончательный корректный диагноз – повод для лечения меланомы. В Японии для подтверждения опасений используют морфологическое и цитологическое исследование. Первое даёт повод убедиться на 100% в правильности поставленного диагноза, а второе – проводится при образовании изъязвлений за счёт взятия мазков. Применяют и такие методы диагностики:
- УЗИ регионарных лимфатических узлов/органов грудной клетки/брюшной полости;
- термография;
- термометрия;
- спектроскопия;
- цитология;
- когерентная оптическая томография.
Современные методы лечения меланомы таковы:
- Хирургическое вмешательство:
- эксцизионная биопсия – частичное удаление с сохранением краёв опухоли;
- широкое полное иссечение – проводится под общим наркозом, осуществляют методом прокалывания и исключения поражённых клеток;
- MOHS-техника – резекция злокачественного новообразования с последующим проведением пластики.
- Химиотерапия – применение препаратов, которые подавляют прогрессирование опухолевого процесса.
- Клеточная иммунотерапия – внедрение здоровых тел и повышение защитных сил организма.
- Радиационное лечение – применяется при комплексном воздействии вместе с планированием мероприятий по облучению и компьютерной симуляцией.
- Таргетная терапия – подавление опухолевых клеток за счёт ингибиторов B-RAF и KIT.
Японские медики также прибегают к таким инновационным терапевтическим мерам, как кибер-нож, термотерапия с помощью лазера, криодеструкция и прочим. В каждом отдельном случае врачи оценивают целесообразность применения того или иного способа лечения, соответственно – цена услуг тоже разная.
Особенности лечения меланомы
Из всех опухолей кожи на долю меланомы приходится лишь 10%. За последние десятилетия отмечается непрерывный рост заболеваемости этой патологией. Так в России число впервые установленных диагнозов меланома кожи увеличилось в 2.3 раза по сравнению с 1982 годом.
Уровень заболеваемости зависит от цвета кожи и географического региона. Так, например, в США представители европейской расы заболевают в 7 – 10 раз чаще, по сравнению с афроамериканцами. Самый высокий уровень заболеваемости в мире отмечен в Австралии. При этом наибольший риск имеют женщины с белой кожей и рыжими волосами.
В возрасте старше 60 лет мужчины и женщины заболевают с одинаковой частотой. Пик заболеваемости приходится на возраст 30 – 50 лет. У лиц, имеющих меланому, риск возникновения новой составляет 12%. Заболевание обладает крайне неблагоприятным прогнозом, что подтверждается тем, что в структуре смертности меланома кожи стоит на 9 месте (1% больных злокачественными опухолями умирает от меланомы).
При наличии подозрения на меланому кожи необходимо морфологическое исследование – именно оно позволяет установить окончательный диагноз. Цитологическое исследование выполняется при наличии изъязвления путем выполнения мазков с поверхности опухоли.
Основным методом в случае, если диагноз вызывает сомнение, является эксцизионная биопсия (полное иссечение опухоли с отступлением от краев опухоли 2 – 5 мм с последующим срочным гистологическим заключением). При подтверждении диагноза меланомы сразу выполняется широкое иссечение. Биопсия должна выполняться под общей анестезией, так как при прокалывании зоны меланомы иглой возможно распространение клеток опухоли в окружающие ткани.
С целью оценки распространенности опухолевого процесса при установленном диагнозе меланомы кожи обязательным является выполнение УЗИ регионарных лимфатических узлов, УЗИ органов брюшной полости, рентгена органов грудной клетки.
ПЭТ КТ позволяет узнать о степени развития заболевания. При необходимости проводится и масса других дополнительных процедур, включая термографию, цистологию, термометрию, рентгеноскопию, определение меланогенов, инфракрасную спектроскопию, оптическую когерентную томографию и прочее.
После проведения диагностики и определения диагноза для каждого пациента разрабатывается индивидуализированный план лечения, который в зависимости от ситуации включает в себя:
- хирургическое вмешательство – основной метод лечения на ранних этапах развития меланомы и часть протокола лечения в случае обнаружения заболевания на поздней стадии. В клинике успешно применяется технология MOHS хирургии, проводится пластика дефекта, образовавшегося после резекции новообразования, при распространении процесса на регионарные лимфоузлы производится лимфодиссекция (лимфаденэктомия);
- радиационную терапию с компьютерной симуляцией и планированием зон облучения (в рамках комплексного лечения меланомы);
- химиотерапию (в комбинации с биологической терапией);
- таргетную терапию путем назначения B-RAF и KIT ингибиторов;
- клеточную иммунотерапию с применением новейшей технологии TIL (при метастазирующей меланоме).
Лечение меланомы в Японии осуществляется проходит с использованием современных, а главное эффективных технологий. Например, метод MOHS представляет собой послойное удаление пораженных тканей под полным микроскопическим контролем. Неоспоримым преимуществом этого подхода является его миниинвазивность и высокий шанс выздоровления пациентов.
В лечении меланомы кожи основная роль отводится хирургическим методам лечения. Это положение применимо как к первичному очагу, так и в отношении метастазов в регионарные лимфатические узлы. К сожалению, другие виды специального лечения (химиотерапия, лучевая терапия, иммунотерапия) не являются адекватной альтернативой оперативному вмешательству. Однако эти методы находят свое применение при распространенном опухолевом процессе, когда появляются отдаленные метастазы.
После иссечения регионарных узлов могут возникнуть дефекты, требующие пластической операции по пересадке ткани. Для уничтожения оставшихся метостаз пациентам предписываются курсы химио- и радиотерапии. Для лечения меланомы в Японии также применяются такие методики, как клеточная терапия по технологии TIL, лазерная термотерапия, криодеструкция, гипертермия, Кибер-нож и другие инновационные методики.
ПРОТОННАЯ ТЕРАПИЯ МЕЛАНОМЫ ГЛАЗА В ЯПОНИИ
Лечение в Японии - EuroDoctor.ru
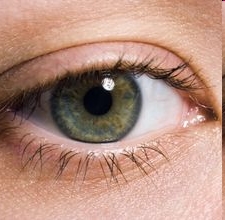
Глазная меланома или меланома глаза — это редкий тип рака, который влияет на различные части глаза, в частности, сосудистую оболочку, цилиарное тело и радужную оболочку. Хориоидальная меланома считается наиболее распространенным видом злокачественной опухоли глаза.
Многие люди путают меланому с кожным злокачественным заболеванием, однако, не каждый знает, что меланома развивается из меланоцитов, клеток, которые содержат темный пигмент (меланин), что определяет нашу окраску кожи. Меланоциты находятся не только в коже — они могут быть найдены в волосах, глазах и слизистой оболочки некоторых органов.
Даже если причина глазной меланомы до сих пор не точно определена, исследователи идентифицировали факторы риска для заболевания.
Факторы риска для глазной меланомы включают в себя:
- Статистические данные показали, что люди со светлой кожей и голубыми глазами имеют более высокий риск развития этой болезни;
- Мутации в определенных генах, как BRAF и BAP1;
- Окулодермальный меланоз, редкое состояние, что приводит к увеличению и аномальной пигментации глаз и кожи вокруг глаз.
Исследователи обнаружили, что большинство хориоидальных опухолей меланомы глаза также доброкачественной природы. Метастазы при меланоме глаза могут распространиться на другие слои глаза.
В современных онкологических клиниках применяются несколько подходов в терапии меланомы глаза, которые обычно комбинируют. К ним относятся:
- Хирургическое удаление – проводится на самых начальных этапах развития онкологического процесса. Под специальным увеличительным оборудованием хирург с помощью микроинструментария иссекает опухоль, стараясь не повредить здоровые ткани.
- Химиотерапия (применение цитостатиков) – на сегодняшний день эта методика потеряла актуальность, ввиду невысокой эффективности в отношении меланомы с развитием значительного негативного действия на организм в целом.
- Лучевая терапия – используется облучение тканей глаза в области локализации меланомы с помощью рентгеновского или ионизирующего (радиация) облучения.
- Иммунотерапия – методика, направленная на активизацию противоопухолевого клеточного и гуморального иммунитета с помощью интерферонов (цитокины медиаторы функциональной активности иммунитета). Используется только в комбинации с другими методиками лечения меланомы глаза.
Все эти направления в терапии имеют один значительный недостаток – высокое повреждающее воздействие на здоровые ткани, сосуды и нервы глаза, что в итоге приводит к снижению остроты и потере зрения. С целью щадящей терапии, направленной на эффективное уничтожение опухоли со сбережением здоровых тканей, была разработана методика протонной терапии.
Преимущества протонной терапия меланомы глаза
Использование пучка протонов с высокой энергией и разогнанных до очень высокой скорости (180000 км/сек), возможность формирования сфокусированного тонкого луча дает определенные преимущества в использовании протонной терапии меланомы глаза:
- Высокая эффективность в отношении злокачественной меланомы – достигается благодаря высокой энергии протонов, которые при прохождении через опухоль разрушают молекулярные связи всех ее внутриклеточных структур с образованием свободных радикалов и постепенной гибелью клеток.
- Безопасность в отношении здоровых тканей глаза – точная фокусировка луча позволяет воздействовать на область локализации опухоли с ювелирной точностью, не оказывая негативного влияния на сосуды и нервные окончания глаза. Также разрушающему действию не подвергаются и ткани, расположенные за опухолью, так как вся энергия протонов локализована только на меланоме (эффект пика Брегга).
- Возможность комбинации с другими методиками терапии меланомы глаза, в первую очередь с применением иммуностимулирующего лечения лаферобионом.
Процедура протонной терапии выполняется в специальном помещении, пациента усаживают на специальный стул с возможность фиксации головы для точной фокусировки протонного луча. После установки всех необходимых параметров луча (диаметр, выраженность ускорения протонов, глубина их проникновения в ткани), врач выполняет облучение меланомы в течение 10-15 мин (длительность одной процедуры определяется для каждого пациента индивидуально). Курс таких процедур составляет в среднем 17-18 сеансов, затем проводится обязательное повторное исследование пациента на предмет остаточной опухоли.
+7 (925) 66-44-315 - бесплатная консультация по лечению в Москве и за рубежом

Количество клиник по лечению меланомы:
- Общая информация
![]()
Япония![]()
Корея![]()
Китай- Еще 14 стран
![]()
Индия![]()
Сингапур![]()
Турция![]()
Израиль![]()
Германия![]()
Россия![]()
Таиланд![]()
Греция![]()
Кипр![]()
Италия![]()
Малайзия![]()
Чехия![]()
Испания![]()
Австрия
Диагностика – первый и главный этап разработки эффективного лечения. Для дифференциации меланомы в Японии применяют такие методы:
- Цифровая эпилюминисцентная дерматоскопия и визуальный осмотр кожного покрова
- Видеодерматоскопия
- Лабораторные исследования, включая анализ на мутации BRAF
- Гистологическая экспертиза биоптатов
- КТ, СКТ и МСКТ
- МРТ кожи и мягких тканей, а также дозорных лимфоузлов
- УЗ-диагностика
- ПЭТ-КТ для определения метастазов и микрометастазов
В лечебных целях используются такие процедуры:
- Минимально инвазивная робот-ассистированная резекция опухоли и дозорных лимфатических узлов
- Операция по протоколу MOHS
- Иммунотерапия и молекулярно-таргетная терапия
- Поли- и монохимиотерапия по персональному рецепту
- Фотодинамическая терапия
- 3D-конформная лучевая терапия с регулируемой интенсивностью излучения
- Терапия противоопухолевыми эффекторными лимфоцитами
Пациентам, прошедшим хирургическое вмешательство, также предлагаются реконструктивно-восстановительные операции по пластике поврежденного участка тела. Профессиональная реабилитационная программа поможет нейтрализовать побочные эффекты лечения, ускорить регенерацию тканей и защитить организм от рецидива патологии.

Меланома – тихий и коварный убийца. Её коварство заключается в мимикрии. Она подражает обычным доброкачественным родинкам, родимым пятнам, а потому не заметна для неспециалиста. Её жертва спокойно с ней живет до поры до времени, даже не подозревая об опасности. Важно диагностировать меланому на ранних стадиях, тогда от проблемы легче избавиться. В противном случае от неё умирают.
Что такое меланома, почему она страшнее рака кожи и почему загорать опасно, корреспондент ТИА спросила у Владислава Дубенского, дерматовенеролога, хирурга-онколога, заместителя главного врача по медицинской части Центра Аваева.
Что такое меланома? Изучаем матчасть
Меланома – это не рак кожи. Но от этого она менее опасной не становится. Это злокачественное новообразование кожи, которое развивается из пигментных клеток — меланоцитов, находящихся в эпидермисе – поверхностном слое кожи. Меланома чаще встречается у женщин, чем у мужчин. Специалисты утверждают, что наряду с плоскоклеточным и базальноклеточным раком кожи она относится к злокачественным опухолям. При этом меланома крайне агрессивна.

- У меланомы агрессивное поведение и злокачественное течение. Как только начинается инвазивный рост (первый этап метастазирования) внутри эпидермиса и злокачественные клетки спускаются в дерму, с этого момент появляется риск. И чем глубже опухоль проникла, тем хуже. Начинается формирование очагов этой опухоли в любом месте организма. Это может быть и печень, и головной мозг, и любые другие органы, в том числе, и кожа. Такой же процесс может развиваться и в лимфатической системе и распространяться через кровь.
В 2019 году в Тверской области меланому выявили у 97 женщин и 55 мужчин. В нашем регионе меланома не входит в "пятерку" лидеров онкозаболеваний, в отличие от таких злокачественных новообразований, как:
1. Рак молочной железы
2. Рак кожи
3. Рак легких, трахеи и бронхов
4. Рак предстательная железы.
5. Рак желудка.
По словам специалистов, умирают от меланомы и рака крови сегодня реже, чем, к примеру, от рака лёгких. Но все же, смертность есть.
Меланома – смертельная родинка
- Рак и меланома – это злокачественные новообразования. Но меланома более агрессивно протекает, чаще метастазирует и, соответственно, летальный исход от меланомы развивается чаще. При раке кожи такой злокачественности нет. Смертность от рака кожи - достаточно низкая. Несмотря на то, что он распространен и часто выявляется, причиной смерти он бывает достаточно редко. А меланома встречается реже, чем рак кожи, но причиной смерти она бывает чаще.
РАК КОЖИ (фото из личного архива Владислава Дубенского):
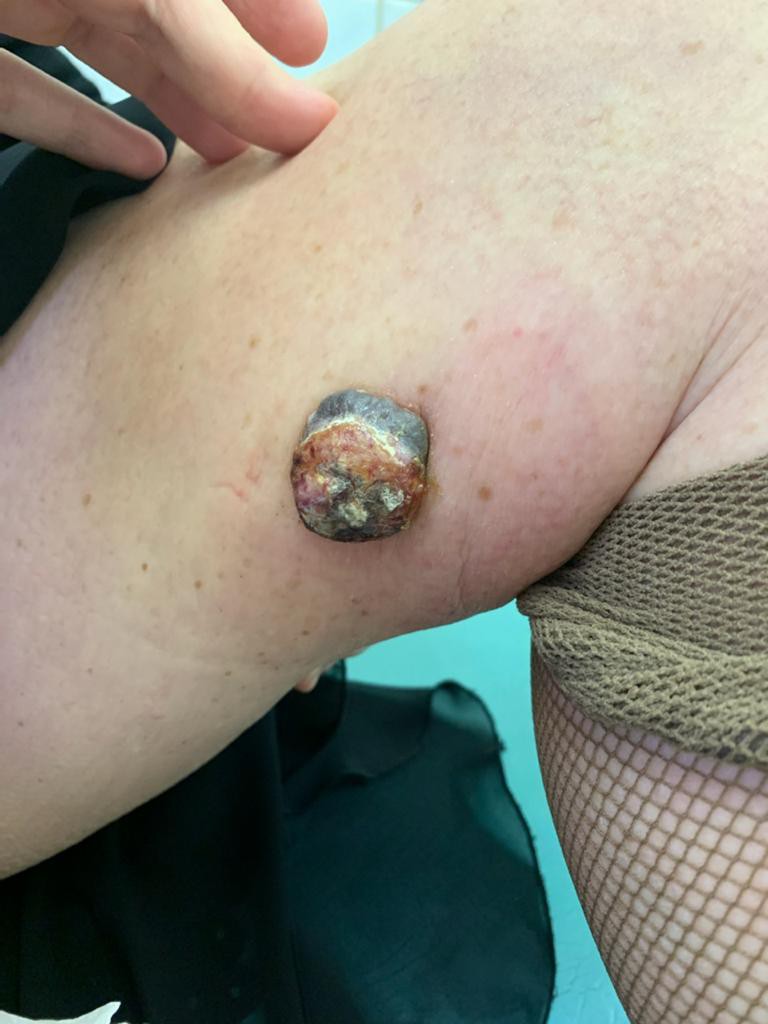
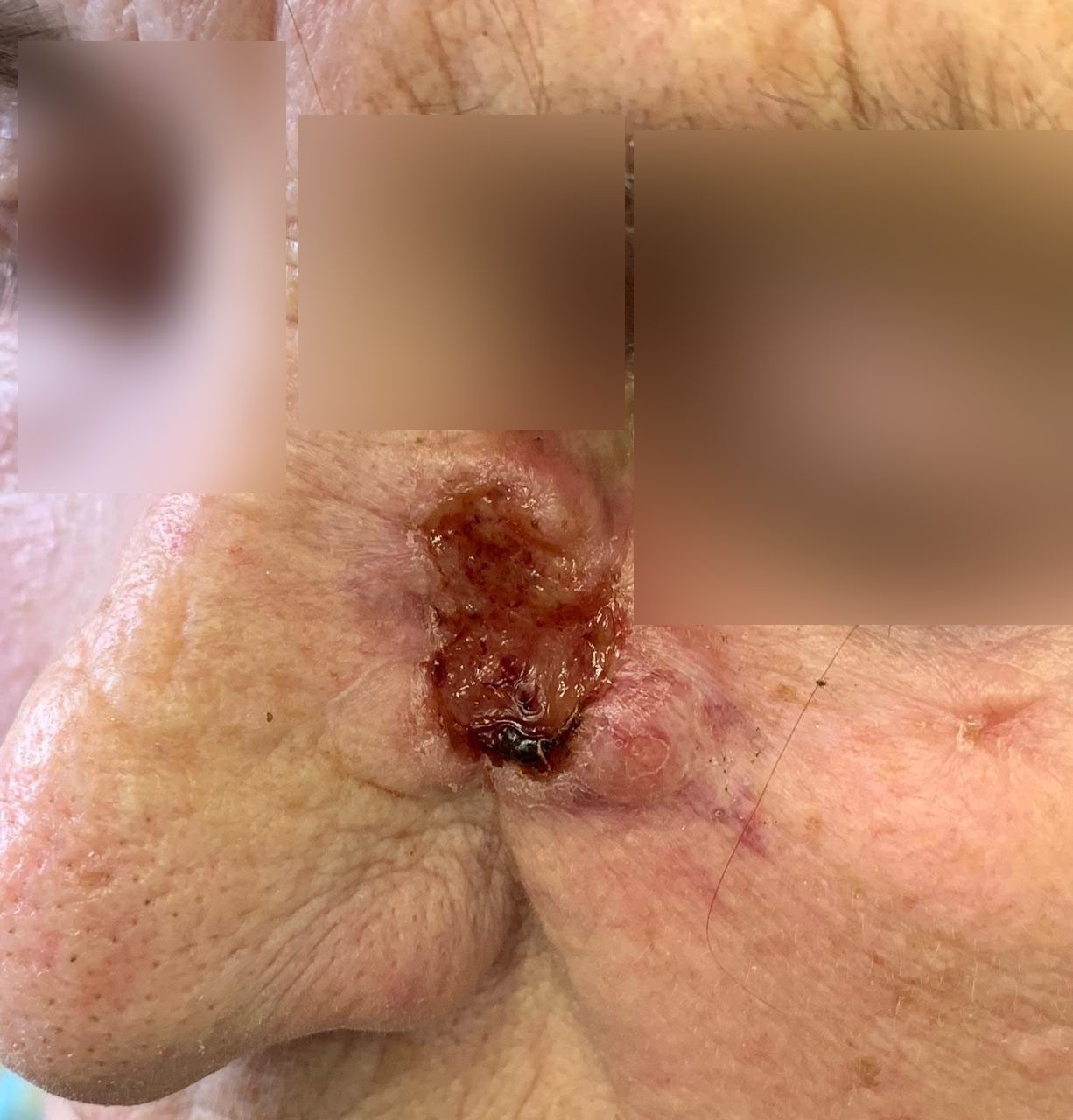
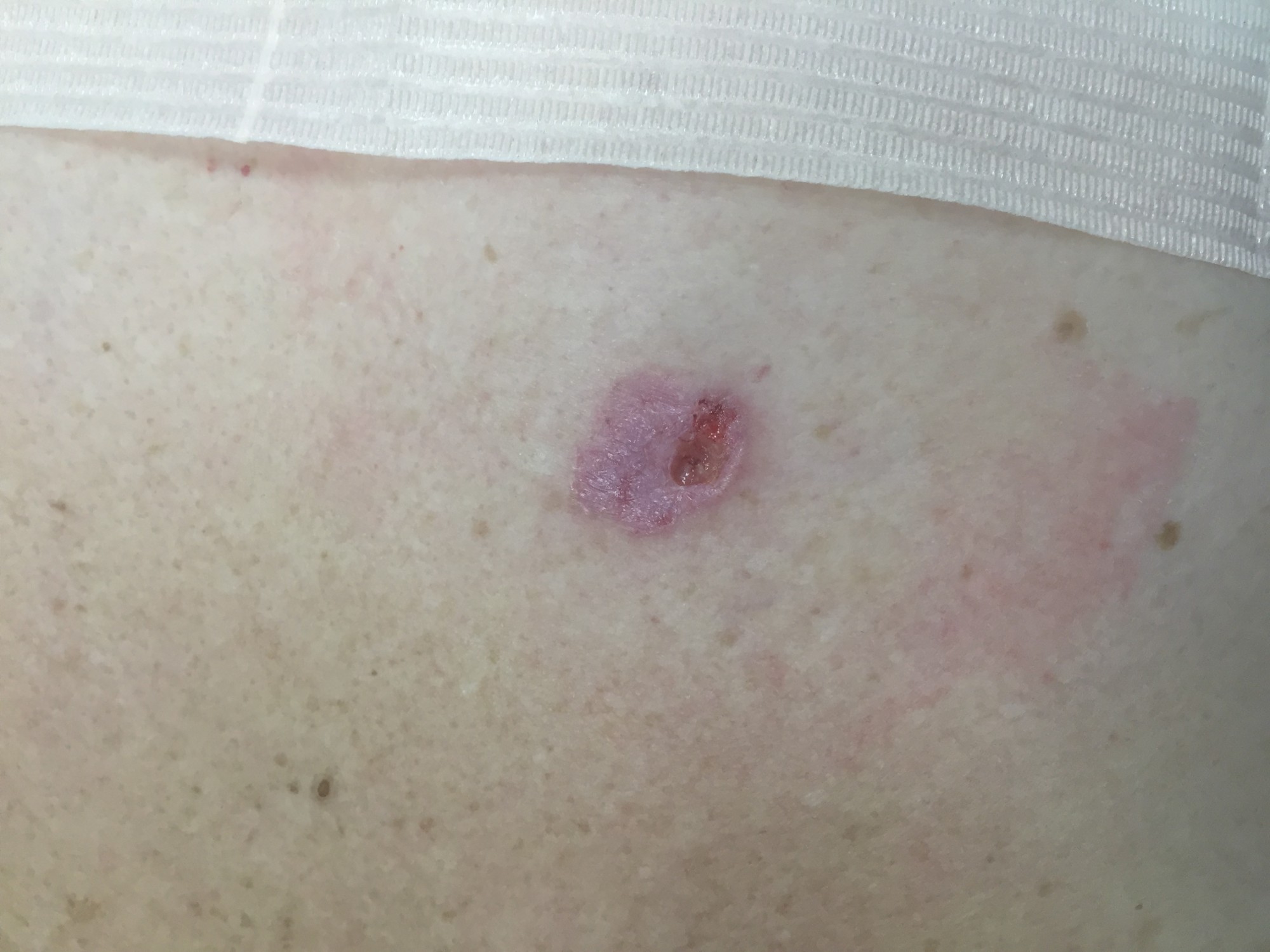
Данные по Тверской области за 2019 год. На 100 тысяч населения смертность от меланомы составляет 3,4, при этом от рака кожи - 1,4. Последний показатель – один из самых низких. Если взять, к примеру, рак молочной железы, то тут показатель смертности в Тверской области будет составлять 36,6.
- Причина – в ранней диагностике. То есть чем раньше выявить это злокачественное образование, тем лучше. В 2019 году в Тверской области в 82,7% случаев мы диагностировали опухоль на ранней стадии - при небольшой ее толщине. Поэтому и выживаемость хорошая. Если у человека 1-я степень толщины меланомы, выживаемость - 100%. А если уже запущенная, 5-я степень, то тут выживаемость лишь 50%. 5-я стадия – это значит, что опухоль толстая и проникла довольно глубоко в организм.
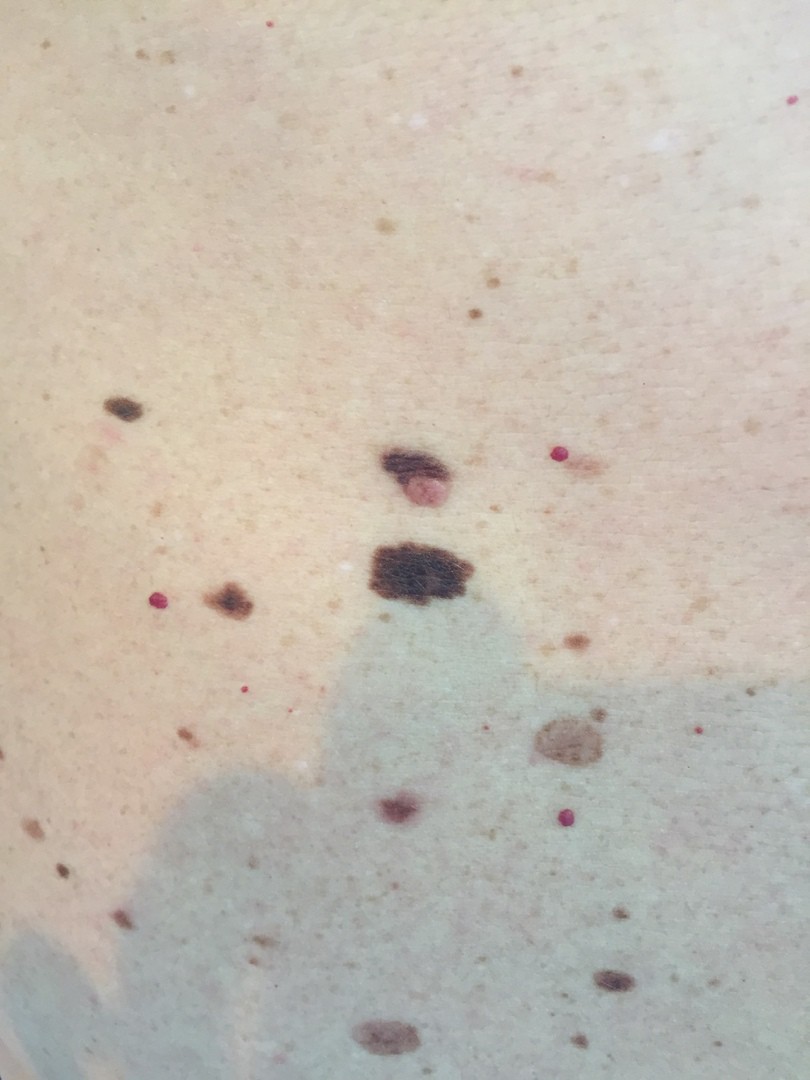
Меланома – злокачественная родинка! В чем же отличие от хорошей?!
Родинки есть на теле у каждого человека, у кого-то совсем чуть-чуть, а кто-то буквально усыпан ими. Это совершенно безобидные образования на коже, которые развиваются из-за чрезмерного роста меланоцитов, синтезирующих пигмент клеток кожи. Родинки, или еще их называют невусы, появляются на теле в детстве и подростковом возрасте, ну и у взрослых тоже могут образовываться новые родинки.
ОБЫЧНЫЕ РОДИНКИ (фото из личного архива Владислава Дубенского):
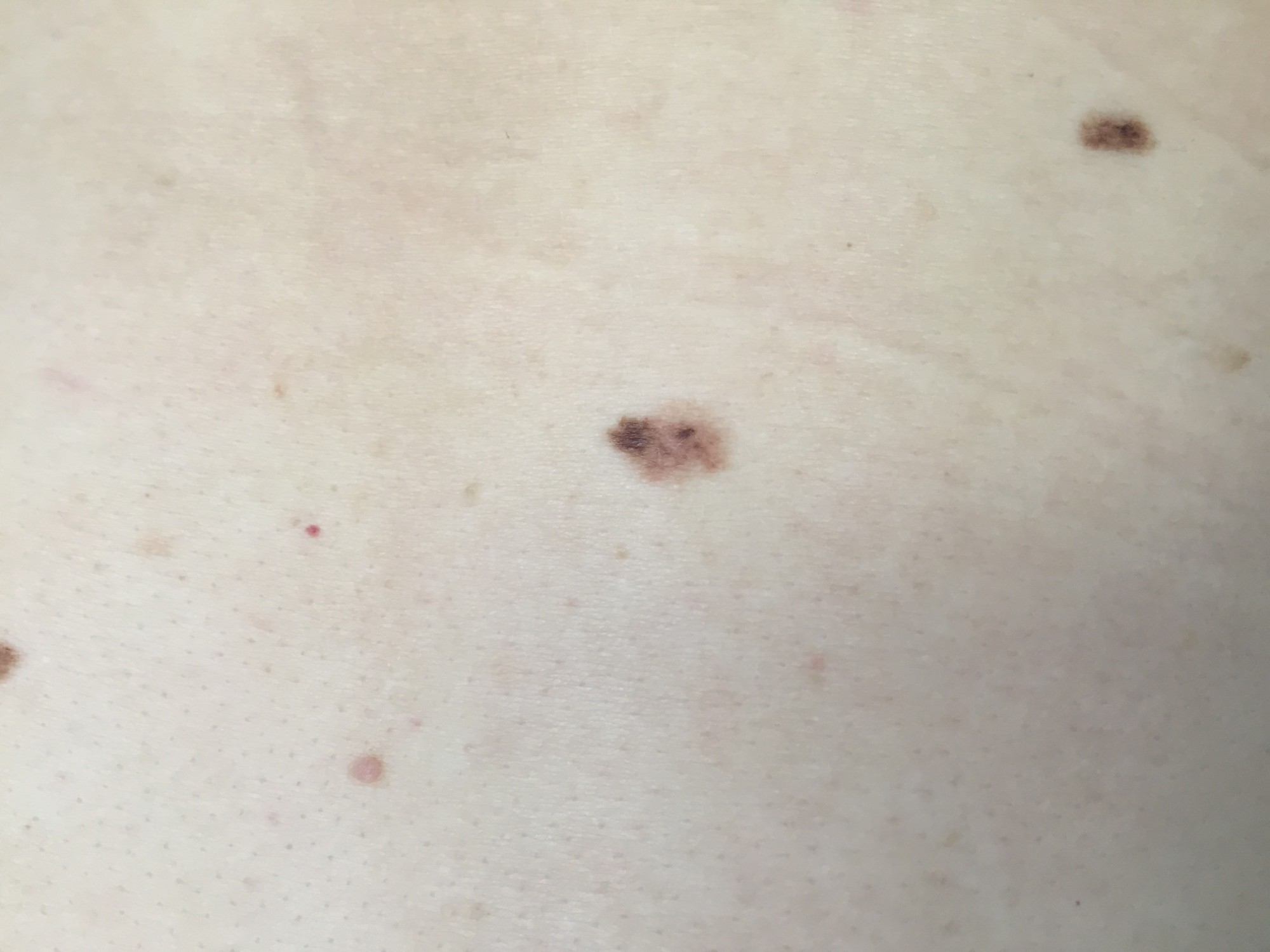
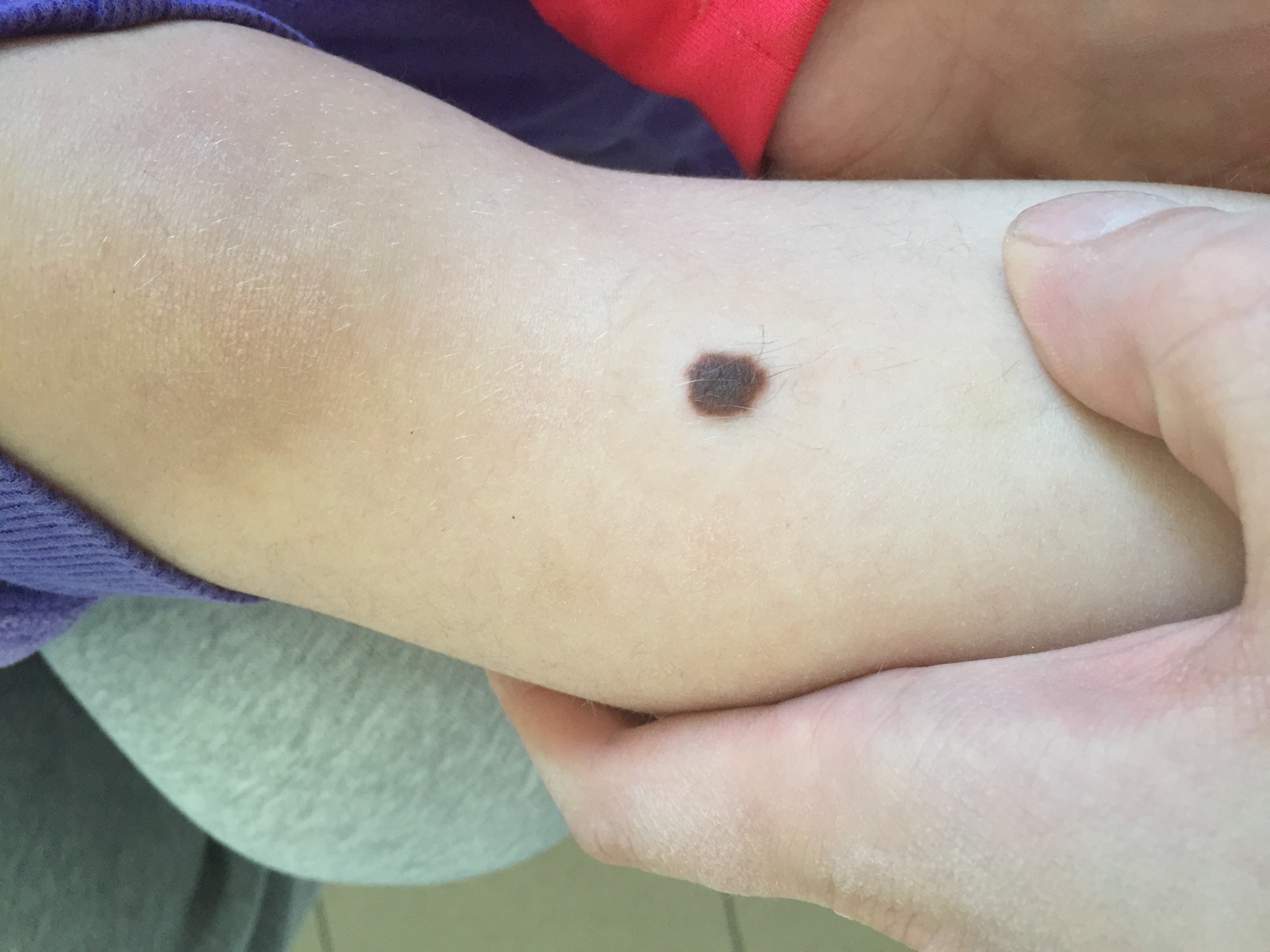
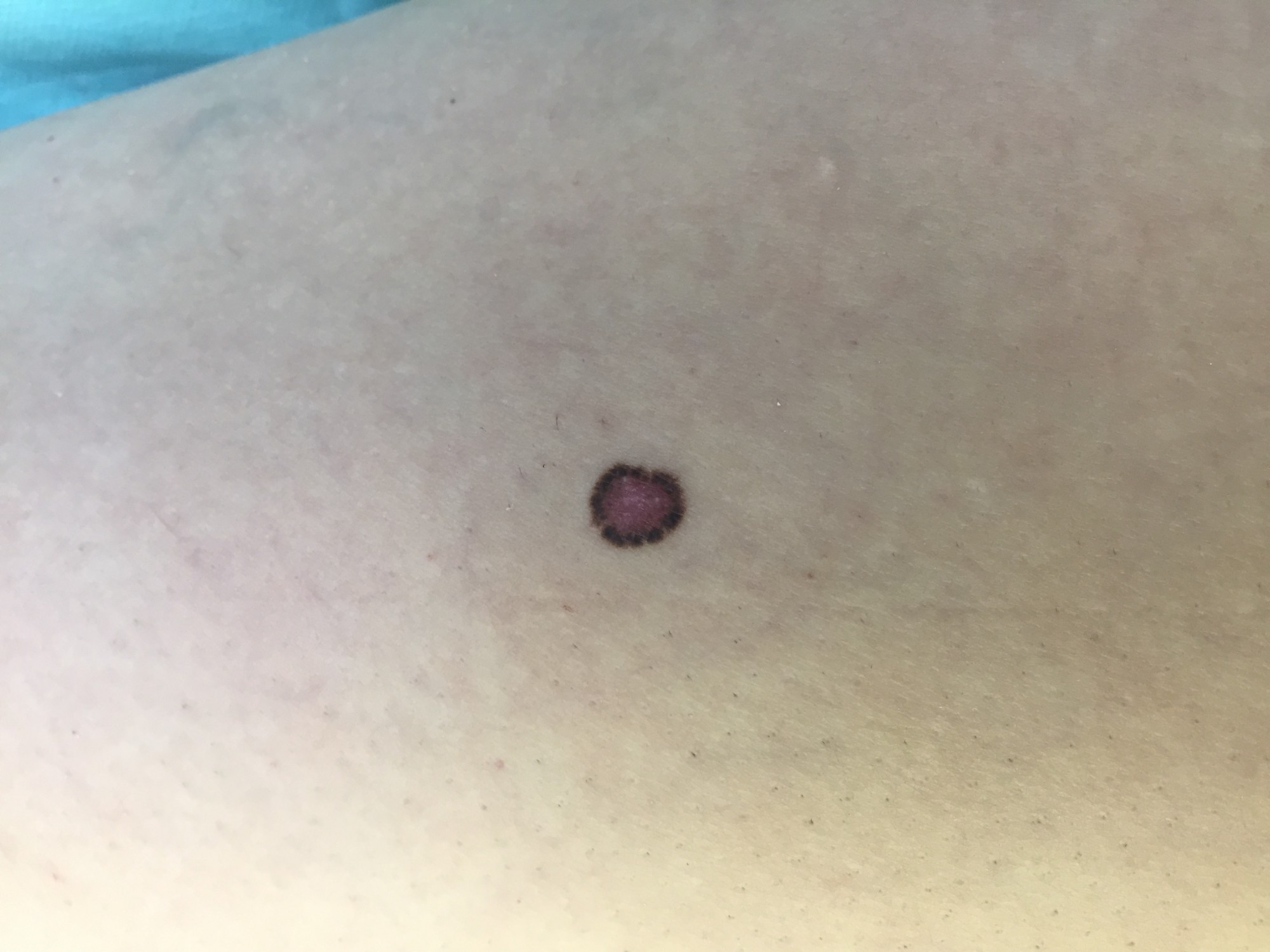
В большинстве своем – они доброкачественные. Но некоторые виды родинок должны насторожить.
- Есть несколько клинических признаков отличия меланомы от обычного невуса. У меланомы темная окраска, практически черная. И диаметр новообразования– чаще всего от 6 мм и более. К тому же она очень интенсивно растет. В некоторых случаях на поверхности кожи могут появляться язвы, корочки без видимых причин. Иногда в таких местах наблюдается зуд и дискомфорт.
Есть общепризнанный алгоритм оценки пигментных образований ABCDE, который может помочь выявить "подозрительные": A (asymmetry, асимметрия) — появление асимметрии образования; B (boundary, контур) — есть неровные или рваные (географические) края; C (color, цвет) — неравномерность пигментации - присутствуют участки черного цвета, появление узлов розового цвета или с голубоватым оттенком; D (diameter, диаметр) — диаметр больше 6 мм; E (evolution, изменение) — в течение времени изменяется.
Даже доброкачественные образования с течением времени свой размер будут изменять, но не с такой скоростью, - говорит доктор Владислав Дубенский.
Есть мнение, что обычная родинка может перерасти в злокачественную. Это правда.
- На сегодняшний день рассматривается теория, что если новообразование доброкачественное, в нормальных условиях оно так и останется доброкачественным. Хотя в некоторых случаях, как опыт показывает, меланома развивается из предшествующей родинки. Другой вопрос, какая была эта родинка – типичная или атипичная. Но в целом, мы принимаем тот факт, что из невуса может развиться злокачественное новообразование.
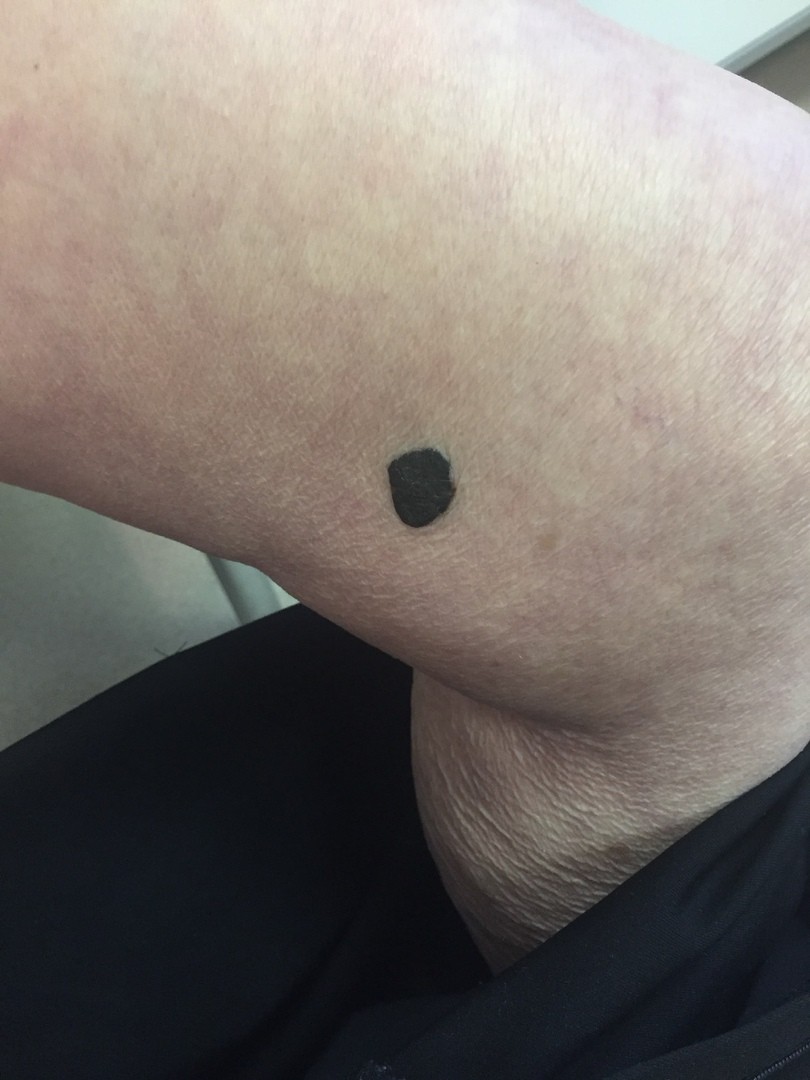
МЕЛАНОМА (фото из личного архива Владислава Дубенского):
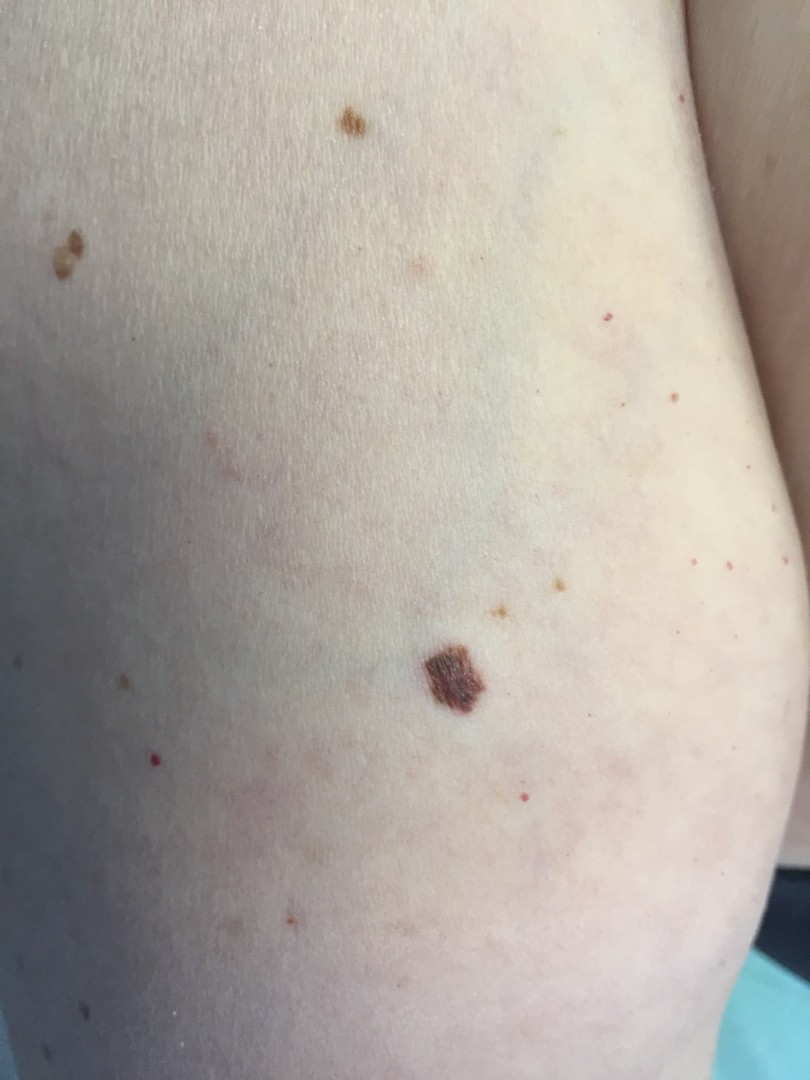
Меланома имеет несколько клинических вариантов. Но чаще всего встречаются четыре из них.
Наиболее часто встречается поверхностно-распространяющаяся меланома. Она сначала выглядит достаточно плоской, как родинка, родимое пятно, только темно-коричневого или почти черного цвета и бОльшего диаметра. Потом, когда начинает расти, проникая внутрь эпидермиса, а затем и в дерму, у нее появляется узел на поверхности.
Узловая растет сразу, как объемная опухоль, и она самая опасная. Ее отличает быстрый рост и неблагоприятные последствия, она с самого начала растет агрессивно и вертикально, все глубже и глубже. А потому риск присутствует сразу. Узловая похожа чем-то на полип на коже темного цвета.
Акрально-лентигинозная в основном развивается на ладонях, пальцах, подошвах ног и ногтях. Встречается довольно редко.
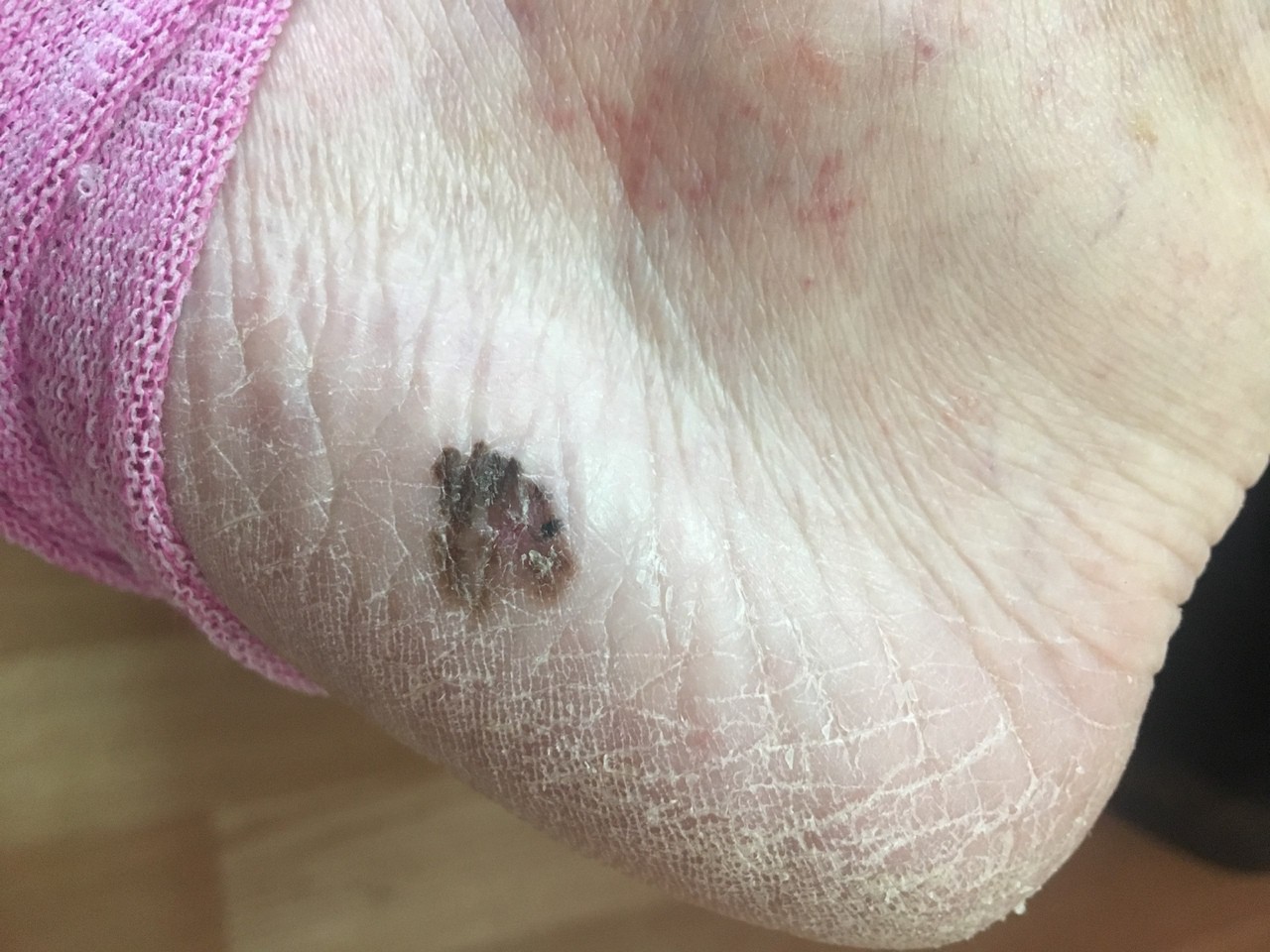
Лентиго-меланома - разновидность меланомы, характеризующаяся длительным течением. Возникает на открытых участках тела, реже на спине. Ее отличие - в продолжительной фазе радиального роста - одно-два десятилетия.
- Меланома может встретится на любом участке кожи и даже на слизистых оболочках, в том числе, на гениталиях. Она может поселиться на слизистой оболочке глаз и даже внутри глаза - на сетчатке. Есть атипичный вариант – когда поражается центрально-нервная система, но это больше казуистические случай.
Группа риска
В группу риска попадают люди со светлой кожей, блондины или рыжие, с веснушками. А также те, у кого на теле много родинок. Если в семье были случаи меланомы, то это тоже будет риском.
Важно знать, что полученные в детстве солнечные ожоги могут стать спусковым механизмом. А потому врачи не рекомендуют, чтобы дети до 3 лет долго находились на солнце. Кстати, под ожогами понимается даже обычное покраснение кожи от ультрафиолета.
Конечно же, большой фактор риска – травмирование родинки.
Опасно ли расцарапать или случайно содрать родинку?
Однозначно, травматизация невуса, если он был атипичным, может привести к развитию меланомы.
Для ряда родинок травматизация безопасна. Но, к сожалению, сам человек не может знать, какую роднику он травмировал – обычную или атипичную.
- Если содрал родинку, то тут же бежать к врачу не стоит. Это бесполезное занятие. Потому что после травмы родники на поверхности возникает рана и ссадина, врач-дерматолог ничего не увидит. Поверхность должна восстановиться, только после этого можно обратиться к специалисту.
Если повредил родинку, стоит ли ее прижечь "зелёнкой" или помазать заживляющей мазью? Ответ врача – нет.
- В этой ситуации лучше всего заклеить пластырем . Когда кровоточить перестанет, надо снять пластырь, не мочить и дать самостоятельно ранке высохнуть. Никаких средств применять не надо ни в коем случае. "Зелёнка", к примеру, имеет спиртовой компонент, а значит, обладает раздражающим действием.
Загорать – опасно! Даже чуть-чуть
Солнце опасно, особенно для людей со светлой кожей и родинками. Ещё опаснее – искусственный загар. Речь идет о солярии. У врача плохие новости. Тот, кто злоупотреблял солярием, особенно до 30 лет, сесть риск заработать злокачественное новообразование кожи с течением возраста.
Что касается естественного загара, то у доктора тоже мнение очень негативное. По словам Владислава Дубенского, солярий вреднее, но и обычный загар – тоже вреден. Даже в нашей полосе солнце может быть агрессивным. Обязательно нужно пользоваться защитой.
- Про "можно ли позагорать" я говорю – ни чуть-чуть, ни слегка, ни немножко, ни с утра, ни поздно вечером. Загорать вредно! Особенно тем, у кого светлая кожа. К примеру, у афроамериканцев кожа совсем другая, у нее защита в 6 раз больше, чем у белых людей.
Как себя защитить и помогают ли средства с SPF?
Самое надежное – это одежда, головной убор. Но летом не будешь ведь ходить полностью окутанным. Поэтому специалисты говорят, перед выходом на улицу на открытые участки тела надо наносить средства, которые способны защитить кожу от солнечного ожога. Такие средства имеют пометку - SPF (Sun Protection Factor) – это, так называемый, солнцезащитный фактор.
- Если мы пользуемся косметикой, которая уже содержит SPF, то подойдут средства с солнцезащитным фактором не менее 30. Если мы активно защищаемся при длительном пребывании на открытом солнце, тогда каждые два часа нужно наносить средство, содержащее не менее 50 SPF. Этот фактор говорит о том, что задерживается только 50% ультрафиолетовых лучей. И это при правильном его применении. У кого много родинок на теле – противопоказано быть на солнце без защиты.
Ни один крем с SPF не даст 100% защиты от солнца. Все равно у нас остаются открытыми ноги и руки. Поэтому не надо переживать, все равно удастся получить необходимую дозу ультрафиолета для синтеза витамина D. И для этого необязательно "печься" под солнцем часами. Достаточно прогулки.
Лечение меланомы
Все будет зависеть от того, есть метастазы или их нет. Если нет, то применяется хирургическое лечение. Полностью иссекается фрагмент кожи в зависимости от предполагаемой глубины поражения. На сегодняшний день диагностические операции делают под местной анестезией. Большие операции по удалению крупных образований - под общим наркозом.
Центр Аваева занимается диагностикой рака кожи и меланомы. Если пациенту требуется более широкая операция, он направляется уже в Тверской клинический онкологический диспансер.
Кроме того, на сегодняшний день есть новые препараты, которые применяются при лечении меланомы и разрабатываются новые, в том числе отечественные.
Чтобы вовремя заметить меланому, необходимо для профилактики обращаться к врачам и проводить осмотр родинок, особенно если они темные, неровные, кровоточат и интенсивно растут.
Читайте также: