Лазер на парах меди лечение гемангиом
Санитарные нормы и правила
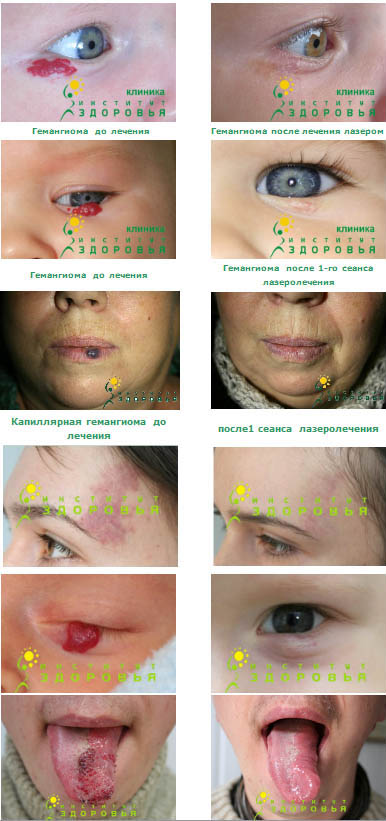
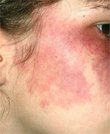
В практике педиатров, дерматологов, косметологов и пластических хирургов иногда встречаются больные с поражениями кожи, такими как на фото. Они проявляются в виде сплошных пятен розовой, красной или фиолетовой окраски. Это чрезвычайно обширная группа патологий, не имеющая устоявшейся классификации. На фотографиях представлены примеры наиболее часто встречающихся патологий из этой группы - “винные пятна” и капиллярные гемангиомы.
Этими сосудистыми патологиями страдают от 1 до 3% населения, и они могут встречаться как у людей с белой, так и с темной кожей.
Помимо риска развития осложнений, эти патологии сильно уродуют больного, являются постоянным источником психологического дискомфорта, особенно у детей и подростков.
Отметим, что капиллярные гемангиомы в более, чем половине случаев могут исчезнуть самостоятельно. Однако, на месте бывшей гемангиомы остаются хорошо видимые следы. Вовремя проведенное адекватное лечение обеспечивает значительно лучшие косметические результаты.
Сейчас эти патологии успешно лечится, и результатам лечения посвящено большое число публикаций, в основном, зарубежных. Лучшие результаты с минимальными побочными эффектами, согласно материалам многочисленных исследований, обеспечивают импульсные лазеры желтого света - лазер на красителе с накачкой лампой-вспышкой и лазер на парах меди, излучающие, соответственно, на длинах волн 585 и 578 нм (см. список статей)
На фотографиях представлены результаты лечения "винных пятен" и гемангиом лазером на парах меди "Яхрома-Мед". Как правило, после 3-5 сеансов лечения удается достигнуть существенного улучшения даже в серьезных случаях. Небольшие по площади дефекты можно вылечить за один-два сеанса. Чем младше пациент, тем легче поддается лечению "винное пятно" или гемангиома. У взрослых пациентов большие по площади патологии бывают резистентны к лечению. В общем случае это серьезные патологии кожи, для лечения которых может требоваться несколько сеансов с интервалом 2 - 3 месяца между ними. Лечение детей младше 6 лет проводится под общей анестезией. Существенное преимущество Яхромы-Мед - возможность излечения патологии без образования шрамов или других осложнений. Это особенно важно, так как большинство "винных пятен" и гемангиом локализуются на лице и шее.
После операции обработанные места осветляются. На третий день обработанная область покрывается корочкой, и заживление идет под корочкой. Через неделю корочки отходят, на обработанной области остается розовое или красное пятно, которое держится полторы-две недели, потом пятно становится коричневатым и остается таким еще полторы - две недели. Через два-три месяца обработанная область приобретает цвет, свойственный коже пациента.
Для достижения хороших результатов лечения важна правильная подготовка и особенно тщательный уход после лечения. Основные моменты послеоперационного ухода - ежедневное применение антибактерицидной мази и оберегание корочек от случайного снятия.
Приводим фото до-после лечения на лазерном аппарате "Яхрома-Мед" полученные харьковской клиникой Институт Здоровья
Об опыте лечения "винных пятен" в Российском лазерном центре Российской детской клинической больницы читайте:
Куликов С.В., Поспелов Н.В., Пономарев И.В., Пономарева О.Ю. Возможности лечения сосудистых патологий кожи лазером. – “Лечащий врач”, 2000, № 5-6, 79:80.
А также " Успешное использование лазерного аппарата "Яхрома-мед" для лечения рецидива гемангиомы"
Полный текст статьи детского хирурга РДКБ, г. Москва, к.м.н. Бычковой Оксаны Сергеевны скачать по ссылке
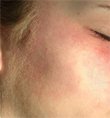
"Винное пятно" до и после лечения, врач А.А.Маландий, г.Днепропетровск, Украина
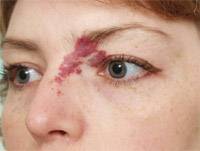
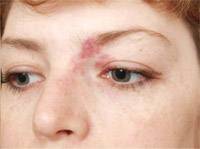
"Винное пятно" до и после 3 сеансов лечения.
Доктор Маргарита Кудрявцева, Алма-Аты, Казахстан
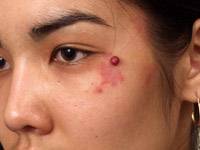

Ангиома до и после 1 сеанса лечения.
Доктор Маргарита Кудрявцева, Алма-Аты, Казахстан
Методы лечения гемангиомы
Современные способы лечения гемангиомы предлагают ряд радикальных мер для того, чтобы эффективно справиться с сосудистой аномалией. Вместе с неплохими результатами, некоторые варианты имеют ряд пугающих недостатков.
Лечение гемангиомы через инъекции медицинского спирта (склеротерапия), вводимые в участок кожи, поражённый винным пятном позволяет справиться с гемангиомами кавернозного и комбинированного типов. Инъекции спирта заставляют отмирать ткани. Присутствует обезболивание. Недостаток метода: лечение все равно является весьма болезненным.
Криотерапия или криодеструкция представляет собой обработку гемангиомы жидким азотом. Низкие температуры обезболивают и, одновременно, блокируют капилляры, которые затем отмирают. Питание пятна прекращается и оно постепенно исчезает. Значительные недостатки метода: лечение гемангиомы криотерапией может потребовать более полугода времени (около 5 сеансов плюс время на реабилитацию после каждого до 1,5 месяцев); обработка жидким азотом может негативно повлиять на здоровые клетки кожи, расположенные вокруг пятна.
К счастью, косметические лечебные технологии готовы избавить от всех несовершенств вышеописанных способов. Эффективное, безболезненное и главное — результативное лечение гемангиомы с минимальным набором побочных эффектов проводится при помощи лазерной терапии. Центр инновационной косметологии Sofia предлагает лазерное удаление гемангиомы при помощи американского аппарата Copper Bromide (производство компании BISON, США).
Лечение гемангиомы лазером: аппапарт Copper Bromide
Лазерная терапия на парах меди и лечение гемангиомы с помощью аппаратной обработки Copper Bromide использует технологию двойной волны Dual Yellow. Оборудование реализует два спектра лазерной обработки: волны зеленого и желтого цвета (511 и 578 Нм, соответственно). Аппарат настраивает силу лазерного импульса и глубину проникновения в соответствии с особенностями дефекта кожи. Лазер точечно обрабатывает только поврежденную кожу, не затрагивая здоровые участки; световое воздействие разрушает пораженные клетки и коагулирует сосуды, питающие гемангиому. Вместе с тем кожа начинает выработку новых клеток. С течением небольшого времени, пятно постепенно исчезает без единого следа.
Удаление винного пятна и лечение гемангиомы посредством лазера требует в среднем 3–5 сеансов. Конкретное количество процедур определяется лечащим врачом-косметологом. Как правило уже после первого сеанса пятно светлеет. Лазерная терапия не требует времени на сложный реабилитационный период и легко переносится людьми любого возраста.
- период беременности и лактация;
- нарушения свёртываемости крови;
- повышенная чувствительность к свету;
- онкологические заболевания;
- патологии сосудистой системы и другое.
Специалисты Центра Sofia ознакомят вас с полным списком противопоказаний и предложат оптимальное решение.
Уход за кожей во время курса лечения гемангиомы
Внимательное отношение к коже во время прохождения курса по лазерному лечению гемангиомы позволит правильно восстановить все процессы оздоровления, ради которых и проводятся данные процедуры. Во время лазерной терапии старайтесь:
- ограничить время или исключить пребывание на солнце;
- избегайте попадания на кожу хлорированной воды (особенно бассейн);
- не наносите на кожу косметических средств, содержащий спирт или химические компоненты;
- не подвергайте кожу механическому воздействию.
Врачи-косметологии Центра Sofia подробно расскажут о том, как поддерживать состояние кожи в процессе оздоровления.
Лечение гемангиомы в Москве
Центр инновационной косметологии Sofia предлагает лечение гемангиомы с помощью лазерных технологий на аппарате Copper Bromide с использованием лазера двойной длины на парах меди. Аппаратная лечебная косметология в нашем Центре позволяет справиться даже с самыми серьезными и запущенными случаями гемангиом. По всем интересующим вопросам вас проконсультируют наши врачи-косметологи и подберут наиболее подходящий способ решения эстетических дефектов.
Возрастающий интерес к использованию лазеров в дерматокосметологии вполне оправдан. Они незаменимы при разрешении целого ряда проблем из области эстетической медицины и хирургической косметологии. В настоящее время существует великое множество лазеров дл
Возрастающий интерес к использованию лазеров в дерматокосметологии вполне оправдан. Они незаменимы при разрешении целого ряда проблем из области эстетической медицины и хирургической косметологии. В настоящее время существует великое множество лазеров для лечения различных по своему характеру заболеваний и дефектов кожи. Эти аппараты отличаются выходными характеристиками, механизмами взаимодействия их излучения с тканями и в большинстве своем предназначены для решения весьма узких и конкретных задач.
В настоящее время патология сосудов кожи является одной из основных причин обращения пациента к дерматокосметологу. Этой патологией страдает около 30 % населения, причем у 3 % из них эти сосудистые изменения имеются с рождения, поэтому очень важно выбрать оптимальный способ лечения подобных образований.
В 1981 г. Anderson и Parrish предложили концепцию селективного фототермолиза — о возможности избирательного воздействия лазерного света на хромофоры кожи. За прошедшие годы эта концепция многократно подтвердилась, и в настоящее время она служит теоретическим обоснованием лечения сосудистых и пигментных дефектов кожи.
Результат воздействия света на биологическую ткань определяют три фактора: длина волны света, длительность воздействия и плотность поглощенной энергии.
Длина волны. Главными хромофорами кожи являются меланин — пигмент эпидермиса — и гемоглобин — красный пигмент крови. Коллаген не влияет на выбор лазера для лечения сосудистых дефектов кожи, так как поглощает волны различной длины примерно одинаково. Меланин и оксигемоглобин представляют собой важнейшие компоненты при выборе волновой характеристики излучения. Каковы оптимальные длины волн для воздействия на эти хромофоры?
Из рисунка 1, на котором представлены адсорбционные спектры хромофоров кожи, видно, что хромофоры кожи — меланин и оксигемоглобин — поглощают волны различной длины видимого спектра с различной интенсивностью. Меланин поглощает целый диапазон длин волн, однако в сине-зеленом спектре поглощение более интенсивное (график построен в логарифмическом масштабе). Гемоглобин имеет кривую поглощения с локальным максимумом около 578 нм. Именно эта длина волны оказалась оптимальной для селективного воздействия на гемоглобин, так как поглощение меланина здесь меньше, а глубина проникновения света в ткань больше, чем в сине-зеленом спектре. Далее в красном спектре гемоглобин в меньшей степени поглощает свет, поэтому волны красной и инфракрасной длины менее эффективны для лечения сосудистых заболеваний кожи. Таким образом, для селективной коагуляции сосудистых дефектов кожи предпочтительно выбрать желтые длины волн вблизи максимума поглощения гемоглобина.
Длительность воздействия. Воздействие должно быть весьма непродолжительным, чтобы энергия, сообщенная световым импульсом кровеносному сосуду, пошла на его нагрев, не успев передаться окружающим тканям. А чтобы поднять температуру сосуда на несколько десятков градусов, источник света должен обеспечивать высокую плотность энергии.
Сосудистые патологии кожи вполне успешно устраняются лазерами уже более трех десятков лет. Наиболее эффективными, как с точки зрения теории селективного фототермолиза, так и на практике, оказались импульсные лазеры желтого света — лазер на красителях с ламповой накачкой (Flashlamp Pulsed Dye Laser — FPDL) и лазер на парах меди (Copper Vapor Laser — CVL). Иногда для лечения сосудистых патологий кожи применяется неодимовый лазер на гранате (Nd:YAG), с нелинейным кристаллом титанил фосфата калия (КТР) лазер, для удаления сосудов ног — Nd:YAG, александритовый и диодные лазеры с разными длинами волн. В последнее время нашли применение в этой области импульсные источники света. Все эти аппараты отличаются выходными характеристиками, а также особенностями воздействия на живую ткань.
Импульсные лазеры, излучающие желтый свет. Использование именно этих лазеров с точки зрения теории селективного фототермолиза является оптимальным для лечения сосудистых патологий кожи [3].
В лазере на красителях с ламповой накачкой (например, модели ScleroPlus и Vbeam фирмы Candela) с длиной волны 585 нм используется мощная импульсная дуговая лампа (лампа-вспышка), возбуждающая жидкий краситель, протекающий через стеклянную кювету, размещенную в резонаторе. Лазер на красителе нуждается в водяном охлаждении. Кроме того, краситель является органическим, токсичным веществом, а растворитель огнеопасен, что повышает требования безопасности при эксплуатации прибора. Требуется регулярная замена красителя, и, следовательно, эксплуатация лазера обходится довольно дорого.
Авторы большинства статей, опубликованных в международных журналах, признают, что этот тип лазера является одним из наиболее эффективных и безопасных для лечения самого широкого спектра сосудистой и другой патологии кожи.
Лазер на парах бромида меди (модели Yellow Star, Pro Yellow, Dual Yellow) также генерирует две длины волны — 511 и 578 нм, как и лазер на парах меди, так как активную среду составляют атомы меди. Но для получения атомов меди используется диссоциация паров бромида меди в электрическом разряде. Это позволяет снизить рабочую температуру разрядного канала до 500°. Однако сложные плазмохимические процессы в активной среде таких лазеров заметно снижают срок службы лазерной трубки по сравнению с лазерами на парах чистой меди.
Другие лазерные системы и источники света. В лазере KTP (модель VersaPulse V), с длиной волны 532 нм, используется удвоение частоты Nd:YAG лазера. Для удаления сосудистых дефектов кожи применяются только системы с импульсом 2–50 мс. KTP-лазер содержит сложную оптическую часть и требует серьезного технического обслуживания как лазера накачки, так и кристалла, служащего для удвоения частоты. Кроме того, как видно на рисунке 1, длина волны 532 нм не является оптимальной для селективной коагуляции сосудов. Желтый свет с длиной волны 577–578 нм более предпочтителен и безопасен для лечения сосудистых заболеваний, чем зеленое излучение 532 нм. Это происходит из-за того, что коэффициент поглощения гемоглобином и оксигемоглобином и глубина проникновения в ткань желтого излучения существенно выше, чем зеленого, несмотря на меньшую длину волны последнего. При переходе от зеленого спектра излучения к желтому коэффициент поглощения меланином излучения снижается. Таким образом, эффект от лечения менее выражен, а риск возникновения рубцов выше при длине волны 532 нм (зеленое излучение), что обусловлено низким уровнем коэффициента поглощения гемоглобином и оксигемоглобином и высоким уровнем коэффициента поглощения излучения меланином при данной длине волны (532 нм) по сравнению с аналогичными показателями при длине волны 578 нм.
Nd:YAG, александритовый и диодные лазеры излучают волны разной длины (1064, 755 и 810 нм соответственно) и находят применение при удалении более глубоко залегающих патологических сосудов — здесь используется свойство излучения этих лазеров более глубоко проникать в биологическую ткань. Но излучение этих лазеров не может селективно воздействовать на кровеносные сосуды, так как в диапазоне 700–1100 нм коэффициент поглощения гемоглобина в среднем в 100 раз меньше, чем на желтой длине волны (рис. 1), поэтому можно ожидать появления различных побочных эффектов, включая шрамы. Эти лазеры нежелательно применять для удаления сосудов на лице.
В импульсных источниках света IPL, или импульсных лампах (например, Photoderm, Quantum SR), используется импульсная лампа большой мощности, из спектра которой узкополосным фильтром выделяется нужная спектральная область, обычно 515–1200 нм.
На сегодняшний день это наиболее широко рекламируемые аппараты на рынке дерматологического и косметологического оборудования. Однако их использование вызывает споры среди специалистов. Недостатки этих аппаратов, причем в большинстве случаев непреодолимые, часто преподносятся как достоинства. Реклама утверждает, что прибор — импульсная лампа излучает и воздействует на организм волнами различной длины. Это действительно так, однако при этом умалчивается о том, что, в отличие от лазеров, все эти волны излучаются одновременно, и сделать с этим ничего нельзя. Поставляемые в комплекте фильтры способны убрать только часть излучаемого спектра, все остальные длины волн в диапазоне, например, 550–1100 нм (в зависимости от используемого фильтра) излучаются одновременно (рис. 1). Воздействие на ткани оказывается неселективным, волны в зависимости от длины поглощаются различными хромофорами. Кроме того, глубина проникновения этих длин волн варьирует от долей миллиметра до сантиметров, что представляет серьезную опасность при лечении кожи лица, особенно в периорбитальной области. Даже при наличии защитных очков существует опасность повреждения глаз пациента глубоко проникающими волнами при работе в периорбитальной области.
Если при сосудистой патологии для достижения лечебного эффекта лазера на красителе (FPDL) или лазера на парах меди плотность энергии устанавливается в диапазоне 6–8 Дж/см 2 , то рекомендуемая плотность энергии импульсной лампы составляет около 50 Дж/см 2 , т. е. почти в 10 раз выше(!), большая часть этой энергии идет на неконтролируемое нагревание тканей пациента.
Если бы мы смогли вырезать фильтрами узкую полосу спектра излучения вблизи максимума поглощения гемоглобина, что было бы наилучшим решением проблемы с точки зрения теории селективного фототермолиза, то на диапазон от 575 до 585 нм пришелся бы 1 Дж/см 2 (из 50 Дж/см 2 ), т. е. только эта энергия приходится на желтый диапазон спектра, который является наилучшим для селективной коагуляции сосудов. Остальные длины волн, присутствующие в излучении импульсной лампы, производят неконтролируемый и непредсказуемый нагрев тканей пациента. Этим объясняются высокий риск рубцевания и развития гипопигментаций после воздействия импульсной лампы, высокий уровень резистентности при лечении сосудистых патологий, необходимость большого количества сеансов (до 20) лечения.
Второй серьезный недостаток IPL состоит в невозможности сфокусировать излучение определенной мощности в достаточно маленькое пятно — типичный размер светового пятна IPL — 8 мм х 35 мм. Это ограничение IPL следует из некогерентной природы излучения импульсной лампы, фокусировка излучения в маленькое пятно возможна только для лазеров; для сравнения: размер светового пятна импульсного лазера на красителе может быть 2–3 мм, а лазера на парах меди — 0,6–1 мм в диаметре. Поэтому импульсная лампа не подходит для лечения мелких сосудистых дефектов кожи в области носа, носогубного треугольника, в уголках глаз и т. д. Кроме того, болевой эффект при воздействии импульсной лампы сильнее, чем после лазера, а побочные эффекты в виде отека и эритемы более выражены и держатся дольше, несмотря на принимаемые меры.
Таким образом, область применения импульсных ламп в лечении сосудистых патологий кожи ограничена неселективностью их воздействия и высоким риском развития побочных эффектов, включая образование шрамов.
Основные характеристики аппаратов и названия фирм производителей перечисленных лазерных и широкополосных источников света представлены в таблице.
В Лазерном центре кафедры дерматовенерологии ГМА им. И. И. Мечникова (Санкт-Петербург) за последние 10 лет накоплен опыт терапии самых разнообразных заболеваний и дефектов кожи посредством различных лазерных аппаратов, позволяющий проводить сравнительную оценку эффективности применения каждого из них для конкретной нозологии. За последние 5 лет лечение проводилось у 3000 пациентов с различной патологией кожи сосудистого генеза.
Сосудистая дисплазия — это нарушение организации кровеносного сосуда, чаще всего выражающееся в виде недоразвития, дегенерации или даже отсутствия одного или нескольких морфологических составляющих сосудистой стенки, вследствие прямого или опосредованного воздействия на нее факторов внешней или внутренней среды; данное нарушение проявляется расстройствами функции и макроскопическими изменениями строения сосудистой стенки, чаще всего в виде дилатации последней.
Среди опухолевых сосудистых образований наиболее часто встречались капиллярные (22,0%) и смешанные капиллярно-кавернозные гемангиомы (20,0%). Характерной особенностью всех вышеперечисленных новообразований является их практически абсолютная доброкачественность. То же самое можно сказать и в отношении пиогенной гранулемы, являвшейся причиной 12,5% обращений к врачу больных с новообразованиями кожи сосудистого происхождения. Из опухолей, расцениваемых как условно доброкачественные, наиболее часто встречались кавернозные гемангиомы (10,0%) и ангиокератомы (3,0%). Все перечисленные образования кожи требуют своевременного лечения с косметической целью. Случаи же диагностики настоящих злокачественных сосудистых опухолей, таких, как ангиоэндотелиома и ангиосаркома, были лишь единичными.
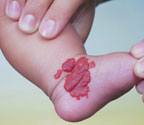
Особая тактика лечения существует при звездчатых гемангиомах. Мощность на выходе световолокна — 0,5–0,7 Вт, время экспозиции — 0,2 с.
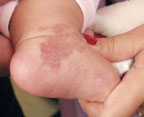 |
| Рисунок 2. Капиллярная гемангиома ноги младенца в возрасте 1 года до лечения (а) и через 1 мес после лечения (б) |
При лечении кавернозных гемангиом режим работы выбирается следующим образом: мощность — 0,7–0,8 Вт, время экспозиции — 0,3 с. Вся поверхность обрабатывается однократными или двойными импульсами.
Результаты фотокоагуляции сосудов проявляются непосредственно во время сеанса. Поверхность кавернозной гемангиомы белеет.
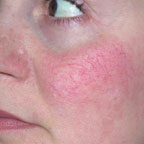
Для лечения телеангиэктазии в области лица мощность выбирается 0,5–0,6 Вт, время экспозиции — 0,1–0,2 с (рис. 3, а, б).
Для лечения телеангиэктазии на ногах устанавливается мощность 0,6–0,8 Вт, время экспозиции — 0,2–0,3 с. Коагуляция выполняется путем точечного воздействия на сосуды, расстояние между точками воздействия — 0,5–
1 мм. Во время обработки лазерный луч должен быть сфокусирован точно в сосуд, а не параллельно ему. Для удобства работы можно использовать увеличение.
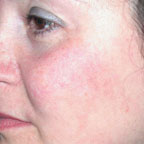 |
| Рисунок 3. Телеангиэктазии в области щек у пациентки в возрасте 21 г. до лечения (а) и через 2 нед после лечения (б) |
Процедура умеренно болезненная, большинство пациентов переносят ее без анестезии. Особенно впечатляющий медицинский и косметологический эффект дает комбинация лазерного лечения и склеротерапии: для сосудов малого (0,1–0,4 мм) и среднего (0,4–1 мм) диаметров проводится селективная лазерная коагуляция, непосредственно после этого для вен более 1 мм в диаметре выполняется склеротерапия. Склеротерапия осуществляется по Fegan или Sigg с последующей компрессией эластичными бинтами. Препараты: фибро-вейн 0,2% и этоксислерол 0,5 %. После склеротерапии выполняется бинтование.
Преимуществами лазерного метода лечения является то, что риск образования рубцов и травмирования окружающих тканей минимальный, период заживления значительно сокращается. Метод можно использовать во всех возрастных группах, а также у пациентов, имеющих сопутствующую соматическую патологию. Процедура занимает мало времени, бескровна, не требует анестезии.
С. В. Ключарева, кандидат медицинских наук
И. В. Пономарев, кандидат физико-математических наук
ГМА им. И. И. Мечникова, Физический институт им. П. Н. Лебедева, Санкт-Петербург, Москва
Мы можем предложить вам:
- Идеальный сосудистый лазер Velure S5 (производство Lasering США/Италия). Почему идеальный? Потому что он работает на такой же длине как и Яхрома, но на новом типе кристалла, его безопасность выше. Зеленый свет используемый лазером, активно поглощается гемоглобином, не затрагивая остальные компоненты кожи. Вся энергия прицельно попадает в сосуд.
- Многофункциональная платформа Harmony Pro (Alma Lasers Израиль). Результативность сочетанных методик, а именно сочетание наносекундного лазера и DVL (улучшенный IPL ) позволяет бороться даже с очень тяжелыми ситуациями, хотя это не волшебный свет лампы Алладина, не волшебная палочка Феи. Если у вас сильно краснеет лицо при физических нагрузках, розацея или по наследству достался “румянец на все лицо”, то применение многофункциональной платформы сможет помочь вами выровнять цвет и не бояться ухудшения и проблем с сосудами при старении. Заболевание протекает медленно, как правило, к нам обращаются уже тогда, когда замазать красноту становится невозможно, а без макияжа выйти неудобно. И лечение мы тоже не обещаем быстрое. Разрушенные и видные глазу сосуды уйдут, но вот поменять ситуацию в целом удается не ранее, чем через полгода. Процедуры проводятся курсом, один раз в 3–4 недели, в среднем 6–8 процедур. Потом 1–2 раза в год нужно приходить на поддерживающие процедуры.
Отсюда совет: Не запускайте ситуацию с сосудами на лице, даже если вам 30, это не рано. Чем раньше, тем лучше и быстрее будет результат. Если вы любите загорать, ходите в баню, много занимаетесь спортом или много курите и любите выпить, если у родственников заметная сетка сосудов на лице — вы в зоне риска.
Как работает лазерная коррекция?
Врач направляет световое пятно на сосуд (для этого используется желтая длина волны) и обрабатывает каждую точку коротким лазерным импульсом. Лазерный луч избирательно поглощается дефектами кожи, нагревает и затем разрушает их без повреждения здоровой ткани.
Начинают процедуру с низкой мощности, затем ее медленно повышают до тех пор, пока сосуды не начинают исчезать. Поверхность обрабатывается точка за точкой. Это ювелирная работа, требующая от врача высокой концентрации и результат вы видите сразу после процедуры.
Насколько процедура болезненна?
Во время процедуры пациенты испытывают умеренный дискомфорт, многие предпочитают делать эту процедуры без анестезии, но по желанию пациента мы используем крем-анестетик.
В чем преимущества лазера Яхрома Мед?
Преимуществом лазера на парах меди (которым является Яхрома Мед) является возможность избирательно лечить сосудистые и пигментные дефекты. Лазер излучает видимый свет – зеленый и желтый. Уникальная возможность работы на желтой (578 нм) и зеленой (511 нм) длинах волн неабляционными методами, самыми современными и наименее травматичными для пациента!
Если лазеров с зеленым лучом в косметологической практике известно немало, то получить лазер с желтым лучом, да еще работающий в режиме коротких импульсов с мощностью в десятки, а то и сотни киловатт – весьма проблемно. А только с помощью таких импульсов, коротких и мощных, можно добиться лечебного эффекта.
Система Яхрома-Мед предназначена для лечения широкого спектра сосудистых и пигментных патологий кожи, таких как телеангиэктазии лица и ног, “винные пятна”, гемангиомы, гиперпигментации, лентиго, кофейные пятна, веснушки, татуировки, послеоперационные телеангиэктазии, ВПЧ бородавки, лазерной терапии рубцов.
Яхрома-Мед успешно применяется для лечения акне и разглаживания морщин и удаления неокрашенных эпителиальных образований кожи.
С какими сосудистыми дефектами справляется лазер?
Если вам поставили диагноз:
То вы можете смело обращаться за процедурой лазерной терапии.
Поможет мне лазер избавиться от венозной сеточки на ногах или нет?
| Результаты |
 |
 |
 |
 |
 |
 |
 |
 |
 |
Не специалисту можно попробовать ориентироваться на размер, — удалению подвергаются только тонкие красные сосудики, не выступающие над поверхностью кожи. Они являются не только косметическим дефектом, но и свидетельствуют о первых признаках венозного заболевания.
Коррекция варикозной болезни зависит от степени поражения вен, а этим занимается флеболог. Более точно поставить диагноз возможно только при очной консультации.
Какие существуют противопоказания?
Абсолютными противопоказаниями к использованию лазера в лечении являются:
- Меланома кожи, сейчас или в анамнезе. Предмеланомные синдромы и заболевания;
- Плоскоклеточный рак.
- Положительный меланомный анамнез (в том числе у родственников);
- Положительный общий онкологический анамнез;
- IV-VI тип светочувстительности кожи по Фитцпатрику;
- Лучевая болезнь и радиационные дерматиты;
- Склонность к келоидным рубцам;
- Гемофилия;
- Декомпенсированный сахарный диабет.
Нужны ли повторные процедуры?
В редких случаях сегмент кожи уже прошедший лечение, требует повторной обработки. Обычно, это не ранее чем через 2 месяца после первой процедуры.
Возможны ли побочные эффекты?
Побочных эффектов не много, именно поэтому этот метод так популярен. Незначительный отек, гиперемия, корочки обычно проходят в течение 10–14 дней. Изредка возникающая гиперпигментация самостоятельно проходит в течение 3–6 месяцев.
Как осуществляется удаление папиллом лазером?
Папиллома – доброкачественное новообразование, которое чаще наблюдается с возрастом. Обычно обрабатывают ножку папилломы (если она есть), затем все образование. На месте папилломы образуется тонкая корочка, которая сходит сама вместе с папилломой на 7–10 день после процедуры. Также происходит и удаление.
Читайте также:

