Гемангиома на веке у ребенка лечение гормонотерапией
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16]. В отношении морфологической принадлежности этих новообразований
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16].
В отношении морфологической принадлежности этих новообразований можно с уверенностью сделать вывод об опухолевой, а не диспластической природе гемангиом [6, 13, 15].
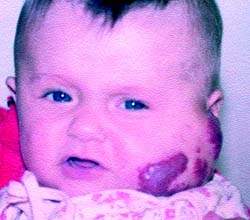 |
| Рисунок 1. Ребенок с ангиомой до лечения |
Многими авторами установлена высокая митотическая активность в клетках опухоли, в то же время отмечена возможность спонтанной регрессии гемангиом, что полностью соответствует опухолевой природе заболевания [6, 10, 14, 17].
Несмотря на свою доброкачественность, гемангиомы отличаются быстрым прогрессирующим ростом. Разрастаясь, они разрушают окружающие ткани и наносят ребенку значительный косметический ущерб. В первую очередь это относится к гемангиомам лица и головы. При локализации гемангиом на веках, ушной раковине, носу, а также на слизистой ротовой полости, помимо косметических проблем, могут возникать чисто физиологические в виде нарушений функций некоторых важных органов (зрение, слух, дыхание). Поэтому можно сказать, что гемангиомам присущи некоторые черты клинически злокачественного течения.
Особенностью течения гемангиом является непредсказуемость их “поведения”; порой небольшая, точечная гемангиома щеки в течение 2-3 недель может превратиться в обширную и глубокую ангиому сложной анатомической локализации (например, гемангиома околоушной области, без тенденции к остановке роста). Расчет на спонтанную регрессию в этих случаях оказывается неоправданным, а потеря времени идет явно не на пользу больному.
Помимо этого, сосудистые опухоли могут изъязвляться, вызывать кровотечения и инфицироваться. Характерная особенность изъязвившихся и нагноившихся гемангиом — продолжительное течение заболевания и отсутствие тенденции к быстрому заживлению язвенных поверхностей.
Отдельного разговора заслуживает спонтанная регрессия гемангиом. По нашим данным, спонтанной регрессии подвергаются около 7-8% простых гемангиом, находящихся на “закрытых” участках тела и только у доношенных детей в возрасте старше одного года. Кавернозные и комбинированные гемангиомы практически не регрессируют.
Надеяться на спонтанную регрессию большой и глубокой ангиомы в области лица у маленького недоношенного ребенка в возрасте до шести месяцев было бы ошибкой!
Процесс течения гемангиом достаточно сложный и требует постоянного внимания, причем чем меньше ребенок, тем внимательнее надо следить за состоянием гемангиомы. Особенно быстрый рост ангиом наблюдается в первое полугодие жизни ребенка, после этого рост замедляется, кроме гемангиом сложной анатомической локализации.
Поскольку в ранний возрастной период прогноз довольно сложен, лечение гемангиом, по нашему мнению, следует начинать как можно раньше, и даже недоношенность ребенка не является противопоказанием к раннему лечению.
Вероятно, универсального метода лечения гемангиом у детей нет и быть не может. И хотя морфологические данные явно свидетельствуют в пользу опухолевой природы ангиом, использование простых и эффективных хирургических и парахирургических методов лечения приводит к положительному результату.
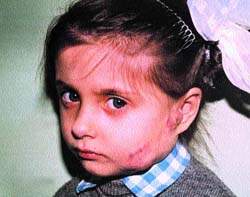 |
| Рисунок 2. После СВЧ-криогенного лечения |
Клиника детской хирургии РГМУ за 20 лет накопила опыт лечения 300 тыс. детей с гемангиомами различной локализации и вида.
Но занимаясь проблемой лечения гемангиом, мы столкнулись с группой больных с обширными и глубокими гемангиомами сложной анатомической локализации: лицо, околоушная область и шея.
Эти гемангиомы отличаются определенным своеобразием: бурным ростом опухоли, клинической злокачественностью течения, характеризующейся разным уровнем деструкции окружающих тканей, изъязвлениями, артериальными кровотечениями. Лечение таких гемангиом представляет значительные трудности для хирурга, так как традиционные методы чаще всего оказываются неэффективными.
Поэтому мы решили выделить этих больных в отдельную группу (см. табл.).
| Распределение детей с гемангиомами по виду и количеству последних | ||
| Вид ангиом | Количество больных | % |
| Простые | 215500 | 71,8 |
| Кавернозные | 19 500 | 6,6 |
| Комбинированные | 53000 | 17,7 |
| Смешанные | 10500 | 3,5 |
| Гемангиомы сложной анатомической локализации | 1500 | 0,5 |
| Всего | 300000 | 100 |
При анализе полученных данных подход к лечению детей с гемангиомами становится вполне очевиден. Наименьшую проблему представляют простые гемангиомы, наибольшую — гемангиомы сложной анатомической локализации, хотя в количественном отношении первые явно преобладают над последними.
Из ныне существующих методов наиболее удачным для лечения простых гемангиом является локальная криодеструкция аппаратом, где в качестве хладоагента применяется жидкий азот (с температурой –1960 С) [3, 8].
Криогенное лечение гемангиом проводится амбулаторно. Специальной подготовки ребенка к лечению не требуется. Метод прост, экономичен, не требует анестезии, абсолютно бескровен. Во время процедуры и после нее нарушений общего состояния ребенка, повышения температуры и патологических реакций не наблюдается.
Оптимальное время криовоздействия — 20-30 с для гемангиом, располагающихся на коже, и 7-15 с для гемангиом, локализующихся на слизистых оболочках.
При множественных гемангиомах, особенно если они были малых и средних размеров, мы проводили криодеструкцию одновременно двух или трех ангиом, но так, чтобы общая площадь криоповреждения не превышала 10 см2.
При локализации гемангиом в местах, наиболее подверженных травмированию, особенно в области промежности и ягодиц, площадь однократного криовоздействия не должна превышать 5 см2.
При крупных и обширных гемангиомах лечение должно проводиться в несколько этапов с интервалами между ними 10-14-21 день. За это время местная реакция в области криовоздействия стихает, и лечение может быть повторено.
Для предупреждения распространения опухолевого процесса и с целью ограничения роста гемангиомы рекомендуется начинать лечение с периферии.
Наиболее выраженный перифокальный отек наблюдается после криовоздействия на гемангиомы лица, век, сгибательных поверхностей, а также слизистой оболочки губ и половых органов. Образование сухой корочки отмечается на третий-четвертый день, эпителизации идет под струпом в течение 2-4 недель.
Успеха при криогенном лечении удается достичь в 100% случаев. Очень важной стороной лечения является получение хороших косметических и эстетических результатов (99,7%) благодаря особенностям регенерации кожи после криогенных вмешательств (органотипическая регенерация). Осложнения при криогенном лечении гемангиом наблюдаются крайне редко, в 0,2% случаев.
Среди общепринятых методик лечения наибольшей популярностью пользуется хирургическое иссечение опухоли с пластикой кожи или без нее.
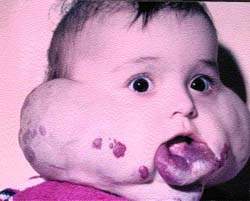 |
| Рисунок 3. Ребенок с двухсторонней ангиомой до лечения |
В 95% случаев клиника отказалась от традиционных хирургических методов лечения гемангиом, отдавая предпочтение эффективным консервативным способам. Причем за 20 лет частота оперативных вмешательств снизилась в 50 раз.
Хирургический способ наиболее целесообразен при локализации гемангиом на “закрытых” участках тела, тогда как при расположении опухолей в области лица и шеи иссечение представляет определенную косметическую проблему.
Оперативный метод лечения целесообразно также использовать при зрелых формах гемангиом, которые закончили свою дифференцировку. Операция в качестве корригирующего метода может быть использована при наличии избытка кожи на месте большой туберозной гемангиомы в случае ее полного спонтанного исчезновения.
Для лечения небольших кавернозных гемангиом лица и кончика носа с успехом применяется склерозирующая терапия. Она основана на принципе асептического воспаления или тромбирования сосудов, возникающих в гемангиоме в результате введения склерозирующих веществ.
 | 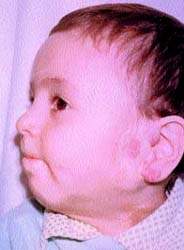 |
| Рисунок 4. Тот же ребенок после лечения (локальная гипертермия) | |
У всех больных для инъекций использовали 70%-ный спирт, отек на месте инъекции исчезал самостоятельно к 5 – 6 дню.
Недостатком инъекционного метода лечения является болезненность и длительность лечения, 76% больных потребовались дополнительные неоднократные инъекции спирта.
Диатермоэлектрокоагуляция применяется значительно реже, лишь при небольших точечных ангиомах, в тех случаях, когда опухоль располагается в областях, где нельзя воспользоваться другими методами лечения.
Эффективна, особенно в первом полугодии жизни ребенка, гормональная терапия гемангиом по альтернирующей схеме. Данный метод лечения был применен нами у 630 больных.
При подборе больных для кортикостероидной терапии мы руководствовались следующими критериями: сложность, т. е. критичность анатомической локализации; обширность поражения; быстрый рост гемангиом и поражение опухолью различных анатомических областей.
Мы считаем, что гормональной терапии подлежат самые обширные и самые сложные гемангиомы у детей.
Гормональное лечение проводилось преднизолоном по 4-6-8 мг на 1 кг веса ребенка. Суточная доза преднизолона в таблетках делилась на два приема: в 6 часов утра ребенок получал 2/3 дозы, в 9 часов утра 1/3 дозы. Препарат принимался через день без снижения дозировки. Продолжительность курса лечения составляла 28 дней.
Уже после второго или третьего приема преднизолона у большинства больных отмечались признаки регрессии ангиом, побледнение и некоторое уплощение опухоли. А к окончанию курса преднизолонотерапии все гемангиомы уменьшались в объеме, прекращался их рост и на поверхности опухоли появлялись белесоватые островки участков здоровой кожи, которые расчленяли ангиому на все меньшие и меньшие участки. После перерыва в 1-2 месяца, при необходимости, проводили повторные курсы гормонотерапии по той же методике.
Каких-либо осложнений во время лечения преднизолоном и после его отмены мы не наблюдали.
Гормонотерапия является довольно результативным методом лечения ангиом, однако при высокой его эффективности (98%) желаемого косметического результата достичь практически невозможно. Только у 2% детей ангиомы удалось полностью вылечить с помощью гормонотерапии, долечивание гемангиом другими методами позволяет решать лишь косметические проблемы.
Рентгенотерапия гемангиом относится к высокоэффективным методам. Она является весьма результативной, если лечение проводится у детей от 3 до 8 месяцев, так как в этом возрасте чувствительность ангиомной ткани к ионизирующему излучению очень высока, что обеспечивает излечение геманигиом с полным восстановлением нормальной кожи.
Близкофокусная рентгенотерапия применяется для лечения гемангиом таких областей, где другие методы невозможно использовать, например область орбиты, ретробульбарного пространства или простые гемангиомы большой площади.
Разовые очаговые дозы составляли от 0,8 до 1,6 Гр, в зависимости от возраста ребенка. Показанием к прекращению лучевой терапии при ангиомах являлось замедление роста и побледнение гемангиомы, т. е. лечение проводилось до появления симптомов регрессии, аналогичной естественной, после чего облучение прекращалось [7].
При лучевой терапии в дозах, не вызывающих местной реакции, изменения кожи и мягких тканей не развиваются. Надо учитывать, что этот метод лечения все же относительно сложен, и чтобы проявился эффект от лучевой терапии, требуется довольно длительное время.
При лечении кавернозных и комбинированных гемангиом с выраженной подкожной частью, чаще сложной анатомической локализации, следует проводить криоусиление за счет дестабилизации “связанной воды” путем предварительного СВЧ-воздействия на область замораживания. СВЧ-облучение проводится в физиотерапевтическом режиме в течение 3-5 минут, последующая криодеструкция выполняется в упомянутых выше режимах.
На наш взгляд, недоношенность не является противопоказанием к выполнению СВЧ-криодеструкции. В ряде случаев целесообразно проводить СВЧ-криогенное лечение по индивидуальным показаниям, например у новорожденных детей или в случае относительно большого объема опухоли.
Метод СВЧ-криодеструкции позволяет частично или полностью отказаться от хирургического лечения и добиться при этом хорошего результата (98%).
В клинике разработан подход к диагностике обширных и глубоких гемангиом сложной анатомической локализации, заключающийся в обязательной ангиографии. В результате были выявлены определенные закономерности, объясняющие, на наш взгляд, причину неэффективности лечения подобных опухолей. Оказалось, что через гемангиому проходит питающий ее мощный артериальный ствол, чаще аномального характера, который создает условия для активного роста сосудистой опухоли.
После обязательной ангиографии и эмболизации опухоли проводится лечение. Принимая во внимание преимущественную локализацию опухолей в проекции лицевого нерва, наиболее целесообразно было использовать СВЧ-криогенное вмешательство, так как этот способ гарантировал сохранность лицевого нерва, мимической мускулатуры и контуров лица ребенка.
Вмешательство не сопровождалось кровотечением и не было тяжелым для больного. В течение 5-6 месяцев гемангиома исчезала, оставляя после себя участки атрофированной кожи и атрофические рубцы.
К недостаткам этой методики мы отнесли развитие массивных отеков лица, которые держались до 5-7 дней, а затем исчезали самостоятельно, а также хоть и относительную, но все же хирургическую интервенцию.
На рис. 1, 2 представлен ребенок с ангиомой околоушной области до и после лечения (методом СВЧ-криодеструкции).
В последние годы исследуется и не без успеха применяется методика локальной СВЧ-гипертермии обширных и глубоких ангиом околоушной области. Данная методика была реализована у 180 больных. Метод заключается в повышении температуры в опухоли, регистрируемом введением под опухоль датчика в виде иглы. Температура доводится до 43-440С и поддерживается на этом уровне 5-6 минут.
Среди основных преимуществ методики основным является отказ от хирургического вмешательства, отсутствие отеков и возможность быстрой выписки ребенка домой. Косметические вмешательства, если ребенок в таковых будет нуждаться, можно выполнять в более старшем возрасте.
На рис. 3, 4 представлен ребенок с двухсторонней ангиомой сложной локализации до и после лечения (методом локальной гипертермии).
Таким образом, современное лечение гемангиом у детей и использование всего арсенала средств, имеющегося на вооружении в детской хирургии, позволяет добиться полного излечения опухоли с хорошим косметическим результатом. А следовательно, получить не только здорового, но и красивого ребенка!
Литература
1. Баиров Г. А. Хирургия пороков развития у детей. Л., 1968, с. 561-577.
2. Исаков Ю. Ф. Хирургические болезни у детей. М., 1993, с. 519-562.
3. Кандель Э. И. Криохирургия. М., 1974, с. 303.
4. Кондрашин Н. И. Клиника и лечение гемангиом у детей. М., 1963, с. 103.
5. Краковский Н. И., Таранович В. А. Гемангиомы. М., 1974, с. 168.
6. Лебкова Н. П., Кодрян А. А. О гистегенезе и механизме регрессии врожденных гемангиом кожи у детей // Архив патол., 1997, вып. 3. с. 44-50.
7. Свистунова Т. М. Низковольтная рентгенотерапия при гемангиомах у детей. Л., 1974, с. 142.
8. Ситковский Н. Б., Гераськин В. И., Шафранов В. В., Новак М. М. Лечение гемангиом у детей жидким азотом. Киев, 1968, с. 120.
9. Терновский С. Д. Хирургия детского возраста. М., 1959, с. 179-200.
10. Федореев Г. А. Гемангиомы. Л., 1974, с. 192.
11. Demuth R. J., Miller S. H., Keller F. Complications of embolization treatment for problem cavernous hemangiomas // Ann. Plast. Surg. 1984. V. 13. № 2. P. 135-144.
12. Edgerton M. T. Steroid therapy of haemangiomas // Symposium on Vascular Malformations and Melonotic Lesions. Ed. By Williams H. G. St. Louis, C. V. Mosby. 1983. P. 74-83.
13. Enjolras O., Herbretean F. Et al., Hemangiomes et Malformations vasculares superficielles: classification // J. Des Maladies Vasculaires. Paris. 1992. V. 17. № 1. P. 2-19.
14. Fingerhut A. Angiomas of the Smallintestine, Diagnostic and therapeutic problems // Gastroenterol. Clin. Biol. 1978. V. 2. № 12. P. 103-104.
15. Pasyk K. Classification and clinical and histopathological features of hemangiomas and other vascular malformations // Vascular Birthmarks. 1987. P. 1-54.
16. Peck J. E. The treatment of hemangiomas // British Med. J. 1974. V. 2. P. 198-200.
17. Traub E. F. Involution of Haemangiomas // Arch. Pediat. 1933. V. 50. P. 272-278.
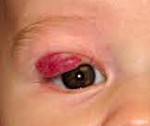
Гемангиома глаза – это доброкачественная сосудистая опухоль, располагающая на коже век или конъюнктиве и состоящая из патологических сосудистых сплетений. Причины возникновения гемангиомы глаза точно неизвестны. Различают капиллярные и кавернозные гемангиомы, а также смешанные варианты. Клинические проявления зависят от вида гемангиомы. Диагностику проводят с помощью визуального осмотра и биомикроскопии, из дополнительных методов используют УЗИ глаза, МРТ или КТ орбит, ангиографию. Лечение проводят консервативно или оперативно, в зависимости от размеров и места расположения гемангиомы. При раннем обращении и правильном лечении прогноз благоприятный.
- Причины гемангиомы глаза
- Симптомы гемангиомы глаза
- Диагностика гемангиомы глаза
- Лечение гемангиомы глаза
- Профилактика гемангиомы глаза
- Цены на лечение
Общие сведения
Гемангиома глаза – доброкачественное сосудистое новообразование, возникающее из гиперплазированного эндотелия кровеносных сосудов, которое проявляется преимущественно в детском возрасте, характеризуется довольно быстрым ростом и частым прорастанием в окружающие ткани. Гемангиома глаза является одной из самых частых доброкачественных опухолей в детской офтальмологии. Встречается у новорожденных детей, чаще у недоношенных. Обнаруживается в первые дни после рождения ребенка или в первые месяцы жизни. Девочки болеют чаще, чем мальчики. Наиболее высокая заболеваемость наблюдается у детей из развитых стран. Если у ребенка появилась гемангиома глаза, то в течение первого полугодия жизни у таких детей возможно появление гемангиом на других участках тела. Являясь морфологически доброкачественными образованиями, гемангиомы часто отличаются неблагоприятным клиническим течением и характеризуются быстрым инфильтрирующим ростом, достигая максимальной величины в первые недели и месяцы жизни.

Причины гемангиомы глаза
Причины возникновения гемангиом глаза до сих пор вызывают много споров у офтальмологов. В настоящее время ещё не найдены специфические генные мутации, отвечающие за развитие гемангиомы глаза, наследственность не является фактором риска. Неизвестны точные механизмы, запускающие нарушения в ангиогенезе (процесс образования и развития новых сосудов). Имеются определённые доказательства, что гемангиома глаза у новорожденных детей образуется в результате повреждения ангиобластов (клетки сосудистой стенки). Эти процессы возникают в первом триместре беременности, между 7 и 10 неделей. Процесс внутриутробного развития сосудов достаточно сложен и окончательно не изучен. Любые изменения в ангиогенезе могут приводить к спонтанному росту кровеносных сосудов, отмечаемому при гемангиомах глаза у детей.
Симптомы гемангиомы глаза
Из осложнений гемангиом глаза выделяют: механический птоз (большой размер опухоли мешает нормальной работе мышц век), как результат птоза развивается обскурационная амблиопия; косоглазие (новообразование в области глаза мешает полноценному движению глазного яблока в какую-либо сторону). На месте регрессировавшей опухоли может оставаться рубец или гипопигменация. Гемангиомы глаза большого размера могут осложняться кровотечениями, инфицированием или нагноением.
Диагностика гемангиомы глаза
Диагностика всех видов гемангиом глаза обычно не вызывает затруднений и основывается на визуальном осмотре ребёнка офтальмологом с помощью метода биомикроскопии при помощи щелевой лампы. Для уточнения диагноза и дифференциальной диагностики с другими сосудистыми опухолями проводят дополнительные исследования, такие как УЗИ глазного яблока (для уточнения структуры и глубины распространения гемангиомы), КТ орбит или МРТ (при недостаточности данных УЗИ, для уточнения размеров новообразования и возможного поражения соседних органов).
При необходимости оперативного лечения гемангиомы глаза дополнительно проводят ангиографию для более точного определения границ опухоли и распространения патологических сосудов. При изменении поверхности гемангиомы, окраски или консистенции выполняют биопсию, для исключения злокачественного перерождения новообразования. Также могут назначаться консультации онколога, дерматолога, гематолога или инфекциониста.
Лечение гемангиомы глаза
При лечении гемангиомы применяют консервативный или хирургический метод. Консервативная терапия включает в себя использование препаратов из группы глюкокортикостероидов (препарат вводят перорально ребёнку при первых проявлениях новообразования), интерфероны (подкожное введение препарата используется при обширных гемангиомах). При малых размерах гемангиомы глаза для удаления используют метод криодеструкции или диатермокоагуляции (воздействие на гемангиому низкой или высокой температурой, в результате чего происходит разрушение и отторжение новообразования). Использование лазерных методик оправдано также при небольших размерах гемангиомы глаза. Оперативное лечение показано при обширных гемангиомах с расположением в анатомически сложных областях. Кроме того, хирургический метод используют для удаления косметических дефектов, оставшихся от гемангиом.
При своевременном обращении к офтальмологу с первыми признаками формирования гемангиом, правильно подобранной терапии - прогноз благоприятный, удается добиться полного исчезновения новообразования без видимых дефектов.
Профилактика гемангиомы глаза
Учитывая, что гемангиомы глаза закладываются на эмбриональном этапе, профилактические мероприятия включают в себя тщательный контроль и обследование женщин как в период беременности, так и на этапе подготовки к зачатию. За несколько месяцев до зачатия необходимо пройти лечение всех хронических очагов инфекции (ЛОР-органов, глаз, зубов). Обязательно информировать женщин о вреде курения и алкоголя в период беременности, своевременно освободить беременную от работы на вредных химических производствах или перевести на более лёгкий труд. У рожениц старше 35-40 лет необходимо тщательно контролировать артериальное давление для предотвращения возникновения эклампсии. При обнаружении у новорожденного гемангиомы глаза необходимо максимально быстро обратиться к офтальмологу для обследования и уточнения диагноза, а также строго соблюдать рекомендации врача.
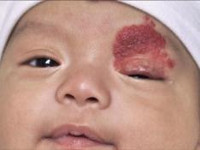
Сосудистые новообразования глазницы включают в себя опухоли, например капиллярные и кавернозные гемангиомы и гемангиоперицитомы, и мальформации, такие как венозно-лимфатические мальформации (лимфангиомы), варикозное расширение вен глазницы и артериовенозные мальформации. Периокулярные гемангиомы (капиллярные гемангиомы) младенцев — часто встречающиеся сосудистые опухоли, характеризуются быстрым ростом в течение первого года жизни и медленным регрессом в течение нескольких последующих лет.
Кавернозные гемангиомы и гемангиоперицитомы встречаются преимущественно у взрослых, но иногда могут быть причиной экзофтальма у детей. Венозно-лимфатические мальформации (лимфангиомы) — это сосудистые мальформации, нечасто встречающиеся в раннем детском возрасте, характеризующиеся быстрым ростом и периодически осложняющиеся кровоизлияниями. Варикозное расширение вен и артериовенозные мальформации развиваются в основном во втором или в третьем десятилетии жизни.
Мы опасаемся неконтролируемого роста, как на рисунке ниже. Лечение периокулярных гемангиом требует участия бригады специалистов с участием педиатров, дерматологов и офтальмологов. Выбор метода лечения — применение пропанолола, местное или системное применение стероидов или хирургическое лечение — зависит от расположения новообразования, наличия амблиопии, темпа роста опухоли, и результатов обсуждения соотношения риска и пользы с родителями и их информированного согласия. Пациенты должны находиться под пристальным наблюдением с целью своевременного выявления рецидива опухоли и развития амблиопии.
Гистологическое строение опухоли зависит от клинической стадии; в ранней пролиферативной фазе она состоит, в основном, из многочисленных пролиферирующих эндотелиальных клеток; сосудистые пространства мелкие и немногочисленные. Присутствует большое количество тучных клеток, чья функция не ясна. В быстро растущих новообразованиях может наблюдаться большое количество фигур митоза, что может привести к ошибочному диагнозу злокачественного образования.
Характеристике низкодифференцированных новообразований может помочь окрашивание ретикулина или выявление вырабатываемого эндотелиоцитами фактора VIII методом антител к пероксидазе или флюоресцирующих антител. В более зрелых опухолях сосудистые пространства шире, эндотелиоцитов меньше, они более плоские. Опухоль не имеет капсулы и склонна к инфильтрации окружающих тканей. В инволюционной фазе эндотелиоциты замещаются адипоцитами, наблюдается отложение фиброзной ткани.
Естественное течение периокулярной гемангиомы (капиллярной гемангиомы) младенцев — быстрое увеличение с последующей спонтанной инволюцией — не характерно для сосудистых опухолей. Ее сосудистый эндотелий экспрессирует плацента-ассоциированные антигены, не экспрессируемые другими сосудистыми опухолями или здоровой кожей, что вызвало предположения о том, что гемангиомы младенцев развиваются вследствие аномальной дифференцировки ангиобластов в плацентарный сосудистый фенотип или в результате проникновения клеток плаценты в ткани плода. Наличие материнского — фетального микрохимеризма у младенцев с солитарными гемангиомами было подтверждено последующими молекулярными генетическими исследованиями. Недавно было указано на вероятную роль гипоксии в развитии гемангиомы.

Обширная периокулярная гемангиома (капиллярная гемангиома) лица и глазницы.
а) Симптомы и клиника периокулярной гемангиомы у ребенка. Треть периокулярных гематом (капиллярных гемангиом) младенцев заметны при рождении; все остальные проявляются в течение первого полугода жизни. Появлению опухоли может предшествовать небольшое покраснение кожи. Обычно вслед за быстрым ростом в течение 3-6 месяцев следует период стабилизации, затем опухоль регрессирует. Margileth и Museles выявили, что 30% из 336 гемангиом регрессировали к трехлетнему возрасту, 60% к четырехлетнему и 76% к семи годам.
Глазничные периокулярные гемангиомы (капиллярные гемангиомы) младенцев часто сопровождаются амблиопией, ее частота 43-60%. Иногда амблиопия развивается вследствие перекрывания зрительной оси массивной опухолью. Чаще она является результатом деформации глазного яблока, вызывающей роговичный астигматизм. Ось корригирующего плюсового цилиндра направлена в сторону опухоли. Астигматизм может сохраняться после регресса гемангиомы, но обычно аметропия также исчезает, хотя бы частично, особенно при раннем регрессе опухоли, в том числе в результате лечения. Длительная окклюзия может вызвать развитие миопии на стороне поражения, и анизометропия становится еще одним амблиогенным фактором. Часто развивается вторичное косоглазие, как результат нарушения формирования бинокулярного зрения или смещения глазного яблока опухолью.
Системные осложнения периокулярных гемангиом (капиллярных гемангиом) младенцев наблюдаются редко:
1. Синдром Kasabach-Merritt: потенциально жизнеугрожающая коагулопатия, развивающаяся вследствие потребления фибриногена и захвата тромбоцитов крупным сосудистыми гемангиомами. Обычно она поддается лечению переливанием тромбоцитарной массы и кортикостероидами.
2. Синдром PHACE (S) (posterior fossa abnormalities, hemangioma, arterial lesions, cardiac abnormalities, eye and sternal abnormalities — аномалии задней ямки, гемангиома, аномалии артерий, пороки сердца и аномалии грудины) характеризуются серьезными кардиологическими и неврологическими осложнениями и часто — поражением глаз, в том числе амблиопией, косоглазием, передней полярной катарактой, птозом и нейрооптикопатией. Пациенты с обширными периокулярными гемангиомами (капиллярными гемангиомами) лицевой области нуждаются в тщательном офтальмологическом, кардиологическом и неврологическом обследовании.
б) Обследование при периокулярной гемангиоме у новорожденного ребенка. В большинстве случаев у ребенка с экзофтальмом на диагноз капиллярной гемангиомы указывают поражение век и гемангиомы кожи других областей.
Ультразвуковая допплерография способствует подтверждению диагноза. Объем новообразования можно оценить при помощи компьютерной томографии. При исследовании видна масса мягкотканной плотности, инфильтрирующая глазницу, с гладкими или узловатыми краями, часто прорастающая перегородки между пространствами глазницы, например мышечный конус или глазничную перегородку. Может выявляться эрозия кости. Плотность новообразования вариабельна, она зависит от васкуляризации опухоли и стадии ее развития. Поскольку из-за особенностей кровотока новообразование гиперконтрастно, границы опухоли хорошо определяются при МРТ в режиме Т2. Режим T1 с гадолиниевым усилением и подавлением сигнала жировой ткани для улучшения контрастности обеспечивает наилучшую оценку анатомических соотношений опухоли.
Выполнение одновременно с МРТ магнитной резонансной ангиографии и венографии (МРА и МРВ) поможет исключить другие сосудистые аномалии, которые могут напоминать гемангиомы. Новообразования, ограниченные задними отделами глазницы, особенно в период роста, иногда могут ошибочно приниматься за злокачественную опухоль, такую, как рабдомиосаркома; может потребоваться биопсия.

(А) Периокулярная гемангиома (капиллярная гемангиома) переднего отдела глазницы и века.
(В) Тот же пациент: при плаче отмечается побагровение и небольшое увеличение размера.
Активное лечение, направленное на уменьшение размера опухоли показано лишь при перекрывании опухолью зрительной оси или при прогрессирующем экзофтальме, вызванном новообразованием задних отделов глазницы, сопровождающимся компрессией зрительного нерва, ксерозом роговицы и тяжелой или прогрессирующей амблиопией. Методы лечения включают в себя местное или системное применение бета-блокаторов, стероидов, хирургическое иссечение, лучевую терапию, лазерное лечение и инъекции склерозирующих веществ.
Интенсивное уменьшение размеров периокулярной гемангиомы (капиллярной гемангиомы) младенцев было отмечено у детей, получавших пропранолол по поводу заболеваний сердца. При приеме в дозе 1-3 мг/кг/день эффект может быть виден уже через несколько дней. Последующие исследования выявили эффективность применения препарата в 90% случаев; побочных эффектов, таких как гипотензия, бронхоспазм, брадикардия, сердечные блокады и гипогликемия, при тщательном наблюдении можно избежать.
Установление этого факта произвело революцию в лечении гемангиом; в настоящее время для большинства офтальмологов бета-блокаторы являются препаратами первого выбора. Сообщалось, что местное применение тимолола 0,5% также эффективно и гораздо реже сопровождается развитием побочных эффектов, чем применение системных бета-блокаторов. Проводятся рандомизированные исследования по сравнению системного и местного применения пропранолола и кортикостероидов.
Хотя системные побочные эффекты при введении стероидов в новообразование развиваются реже, чем при их системном применении, необходимо принять меры, чтобы вследствие сопутствующего заболевания, травмы или хирургического стресса не развилась недостаточность надпочечников. Введение препаратов в расположенные в задних отделах глазницы опухоли может выполняться под контролем УЗИ. Побеление кожи, которое иногда развивается вследствие накопления пролонгированных стероидов, обычно проходит самостоятельно. Выбирая метод применения стероидов — системно или внутрь новообразования — нужно обсудить с педиатром риск диссеминации вакцинальной инфекции.
Системное введение стероидов (1,5-5,0 мг/кг/день) может оказаться предпочтительным при очень обширных новообразованиях или опухолях, лежащих в задних отделах глазницы. Точные дозировки не определены. Однако эффективность более 90% при дозировке более 3 мг/кг/день снижается до менее чем 70% при дозах 2 мг/кг/день и более низких. Побочные эффекты—задержка развития, желудочно-кишечные кровотечения, изменения поведения и подавление функции надпочечников — могут ограничивать применение стероидов. После отмены пероральных стероидов отмечен эффект отдачи — увеличение опухоли в размерах.
При угрожающих зрению новообразованиях, не поддающихся лечению стероидами или бета-блокаторами, может применяться интерферон альфа 2а, хотя его эффект может развиваться медленно, а побочные эффекты у младенцев неопределенны. Для лечения гемангиом (в основном, висцеральных) применялись и другие иммуномодуляторы, винкристин и циклофосфамид. Применение этих препаратов для лечения периокулярных гемангиом (капиллярных гемангиом) младенцев, локализующихся в глазнице, представляется ограниченным.
Раньше хирургическое лечение откладывалось до тех пор, пока не заканчивался регресс опухоли, часто до возраста 6-7 лет, когда корректировались остаточные косметические дефекты. Однако хорошо отграниченные новообразования, вызывающие развитие тяжелой амблиопии вследствие обструкции или астигматизма, можно безопасно удалять хирургическим путем. Выполнение операции требует тщательного гемостаза, но с применением микрохирургической техники опухоль удаляется без затруднений, если терапия стероидами или бета-блокаторами оказалась не эффективной, или же операция выполняется первично.

(А) Периокулярная гемангиома (капиллярная гемангиома). Мать ребенка обвинили в нанесении ребенку побоев.
(Б) Периокулярная гемангиома (капиллярная гемангиома) глазницы у двухмесячного ребенка.
(В) Тот же пациент, что и на рис. (Г) в возрасте девяти месяцев после некоторого спонтанного регресса новообразования и хирургического лечения.
В большинстве случаев оперативного лечения не требуется и от него лучше воздержаться. 
(А) У этого 2,5-месячного ребенка наблюдалась огромная подкожная периокулярная гемангиома (капиллярная гемангиома) младенцев,
не поддававшаяся лечению стероидами и вызывавшая астигматизм высокой степени.
(Б) При Т2-взвешенной МРТ выявлена относительно хорошо отграниченная масса переднего отдела глазницы с обширной областью потери сигнала (стрелка).
(В) Интраоперационная фотография того же новообразования во время его иссечения.
(Г) После операции наблюдался минимальный птоз, астигматизм регрессировал. 
(А, Б) Периокулярная гемангиома (капиллярная гемангиома) правой глазницы у пятимесячного ребенка.
(В) Полный спонтанный регресс. 
Глубокая периокулярная гемангиома (капиллярная гемангиома) младенцев у шестимесячного мальчика.
На левом нижнем веке заметно слабое синеватое окрашивание. Имеется индуцированный астигматизм +4,0 диоптрии.
Окклюзия крайне важна практически в каждом случае; изобретательные родители придумали способ помешать этому ребенку сорвать наклейку.
Через восемнадцать месяцев новообразование полностью регрессировало, вместе с ним исчез и астигматизм. 
(А) Огромная сегментарная периокулярная гемангиома (капиллярная гемангиома) у четырехмесячной девочки, вызывающая обратный птоз и астигматизм.
Гемангиома быстро росла в первый месяц жизни, введение стероидов перорально и внутрь опухоли не дало эффекта.
Результат системного обследования на синдром РНАСЕ отрицательный.
(Б) Через два месяца терапии пропранололом размер и толщина опухоли уменьшились, препятствие со зрительной оси исчезло. 
Этот младенец родился на сроке 27 недель гестации. В возрасте шести недель был замечен отек правого верхнего века, девочка осмотрена в нашей клинике в возрасте 16 недель (А).
(Б) При КТ выявлено контрастное новообразование с нечеткими контурами в верхних отделах глазницы, что подтверждает диагноз периокулярной гемангиомы (капиллярной гемангиомы) младенцев.
В опухоль было введено 40 мг триамцинолона и 20 мг метилпреднизолона. Повторная инъекция была запланирована через восемь недель, но, поскольку наблюдалось клиническое улучшение, от нее отказались.
Выполнялась периодическая окклюзия левого глаза. (В) Через три месяца острота зрения методом зрительного предпочтения была одинаковой на обоих глазах. Дальнейшего лечения не планируется. 
(А) У этого шестинедельного младенца на второй неделе жизни были замечены отек и изменение цвета правого верхнего века, усиливавшиеся при плаче.
Отмечается полное закрытие правого глаза. С шестинедельного возраста началась терапия пероральными стероидами в дозе 5 мг/кг/день, с постепенной отменой в течение шести месяцев.
(Б) К достижению возраста девяти месяцев кушингоидные симптомы прошли; периокулярная гемангиома (капиллярная гемангиома) младенцев более не перекрывает зрительную ось правого глаза.
(В) К достижению возраста 11 месяцев изменения кожи в основном исчезли. Амблиопия не развилась. 
(А) Клиническая фотография восьмимесячного ребенка, поступившего в клинику с увеличивающимся новообразованием нижнего века, вызывающим астигматизм (цилиндр +2,5 Д, ось 90°) и смещение левого глазного яблока вверх.
(Б) При КТ с контрастным усилением выявлено относительно хорошо отграниченное объемное образование передних отделов глазницы, прорастающее левое веко и нижние отделы глазницы.
(В) Интраоперационная фотография того же пациента во время иссечения периокулярной гемангиомы (капиллярной гемангиомы) младенцев.
(Г) Через месяц после операции исчез астигматизм.
Читайте также:

