Криогенное лечение рака кожи

Рак кожи в Российской Федерации занимает первое место среди злокачественных опухолей человека – 12,5 % [1]. Наиболее часто поражаются открытые участки тела, подвергаемые инсоляции: голова и шея [2].
Общепринятыми методами лечения злокачественных опухолей кожи являются лучевой, хирургический и комбинированный, для выполнения которых требуется несколько: от семи дней до четырех недель. Также используется криовоздействие (криохирургия).
Криохирургия основана на использовании разрушающего действия низких температур на биологические ткани. Криовоздействие, в зависимости от локализации и распространенности опухоли, осуществляется криораспылением (криоорошением) и аппликационным (контактным) способами. В качестве хладоагента в основном применяется жидкий азот температурой – 196 °С.
Эффективность криовоздействия достигается при условиях полного разрушения опухоли – крионекроза, достигаемого при температуре не выше – 40 °С в течение более 3-х минут. При более высоких температурах происходит замораживание или криодистрофия, при которых не достигается полного разрушения рака кожи [3] Это может вызвать продолженный рост опухоли и рецидив. Позволим себе повториться, напомнив, что речь в данном сообщении идет о раке кожи, так как для других тканей требуются другие температурно-экспозиционные режимы.
Размеры опухоли определяют выбор способа криогенного лечения рака кожи. При необходимости разрушения небольших очагов (до 2,0 см) и глубиной инвазии более 0,6–0,8 см криогенное воздействие целесообразно осуществлять аппликационным (контактным) способом, тогда как при новообразованиях, имеющих значительное распространение по поверхности, применяется криораспыление [4].
Цель исследования: представить клинический опыт по использованию криохирургии в лечении рака кожи.
Материалы и методы исследования
Пол и возраст больных представлен в табл. 1.
Распределение больных по полу и возрасту
Распределение больных в зависимости от локализации опухоли
Волосистая часть головы
Первично-множественный рак кожи головы (2 очага и более)
Передняя грудная стенка
Передняя брюшная стенка
Локализация опухолевого процесса представлена в табл. 2.
Как видно из табл. 1, основную массу больных составляли мужчины в возрасте от 50 до 69 лет – 101 (61 %).
Из табл. 2 следует, что у наибольшего количества больных опухолевый процесс локализовлся в области носа – 43 (26 %) и щеки – 31 (18,6 %). У 14 (8,4 %) пациентов были отмечены опухолевые процессы на нескольких анатомических отделах кожи головы: нос и ушная раковина; лоб и щека, нос, волосистая часть головы и др.
Диагноз во всех случаях был подтвержден морфологически. Базальноклеточный рак был у 124 (74,6 %), плоскоклеточный – у 37 (22,4 %). Метатипическая форма (базальноклеточный рак с участками плоскоклеточного рака) был только в 5 случаях, из них в 4 – на коже головы. Базальноклеточная форма преобладала у больных с локализацией в области головы, в то время, как в области туловища и конечностей доминировала плоскоклеточная форма.
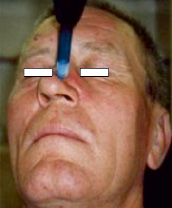
Рис. 1. Криоаппликация рака кожи носа
Все больные перенесли лечение удовлетворительно. Во время проведения криогенного воздействия и после него у пациентов осложнений не наблюдалось.
Результаты исследования и их обсуждение
У всех 166 пациентов, после криовоздействия наблюдался полный непосредственный клинический эффект. Результаты лечения не зависели от морфологической структуры опухоли. При I ст. к концу первого месяца происходило отторжение некротического струпа с последующей эпителизацией и через 3–4 мес. – рубцеванием (рис. 2 и 3). При II ст. рубцевание наступало к 4–5 мес. У 161 больного после проведенного криогенного лечения продолженного роста и рецидивов в течение 3-летнего периода не отмечалось. У 5 (3,0 %) пациентов со II ст. заболевания в сроки от 3 до 5 месяцев был отмечен продолженный рост. Данной группе больных повторно была проведена криодеструкция. В дальнейшем продолженного роста и рецидивов у них не наблюдалось.
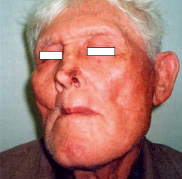
Рис. 2. Плоскоклеточный рак кожи левого крыла носа (I ст.) до лечения
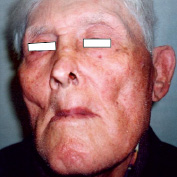
Рис. 3. Тот же больной через 5 мес. после криоаппликации. На месте опухоли – рубец
Существует несколько способов лечения рака кожи. В данной публикации мы говорим о ранних стадиях заболевания, при которых применяется, как правило, лучевая терапия. При этом для достижения излечения больному требуется получить не менее 50–60 Гр, на что уходит 10–15 и более дней. У ряда больных возникают сложности, обусловленные топографо-анатомическими особенностями головы. Это близость орбиты с опасностью негативного воздействия облучения на зрение, неровные участки кожи (ушная раковина, крыло носа у входа в ноздрю и т.д.) затрудняющие равномерное распределение лучевой дозы, что ухудшает результат лечения. Радиорезистентные опухоли подвергаются оперативному вмешательству. Хирургическое удаление опухолей и послеоперационный период, на которые уходит несколько дней, могут сопровождаться образованием функциональных и косметических дефектов. При этом не исключается необходимость проведения послеоперационного облучения (комбинированный метод), что удлиняет сроки лечения. В этом плане использование криовоздействия позволяет в минимальные сроки достигнуть положительного клинического эффекта [5].
Обязательным условием его применения должна быть уверенность в том, что весь объем превратившейся в лед ткани подвергнется полному и необратимому крионекрозу, исключающему возможность восстановления жизнедеятельности клеток после их оттаивания [6].
Заключение
Таким образом, использование метода криодеструкции у больных раком кожи I, II ст. позволяет добиться полного лечебного эффекта с хорошим косметическим результатом. Он характеризуется простотой выполнения, коротким временем его проведения (минуты), эффективностью и легкой переносимостью больными. Это позволяет пациентам продолжать вести привычный образ жизни без отрыва от работы
Данная методика лечения рака кожи осуществляется посредством специальной аппаратуры с множеством насадок, которая продуцирует азот. Указанное вещество преобразует раковое новообразование в кусочек льда. Онкоклетки при этом гибнут и отторгаются. Все это делается без разрезов и общего наркоза, а в ходе манипуляции кровотечение отсутствует.
Указанный способ лечения особенно актуален для тех, у кого имеются проблемы со свертываемостью крови, а также при наличии заболеваний, при которых общий наркоз противопоказан. Однако, эффективность криодеструкции сильно зависит от оперирующего, а вероятность рецидива недуга — выше, чем при хирургическом удалении опухоли.
Показания к криогенному лечению рака кожи – есть ли противопоказания?
- У больного выявлен базальноклеточный рак I и II стадий. Площадь одной базалиомы при этом не должна превышать 3 см2, и опухоль не должна прорастать более, чем на 3 мм. Если указанные параметры выше, врачи делают выбор в пользу иной методики лечения заболевания.
- Злокачественное новообразование локализируется на туловище, наружных половых органах, верхних либо нижних конечностях, а также на лице. Благодаря криодеструкции, удается максимально сохранить рельеф и цвет кожи, что особо актуально в тех случаях, если раковая опухоль располагается на лицевой части черепа.
- Больной раком кожи – пожилой человек, у которого в анамнезе присутствует ряд сопутствующих заболеваний. При подобном состоянии использование общего наркоза недопустимо.
- Склонность к образованию келоидных рубцов.
- Наличие кардиостимулятора.
- Плохая свертываемость крови, что связанно с приемом антикоагулянтов.
- Раковое новообразование не имеет четких границ.
- Опухоль прорастает в глубокие слои кожи, а также поражает хрящи, мышечную либо костную ткань.
- У пациента диагностируют склеродермоподобную или инфильтративную формы базальноклеточного рака.
- Операционный участок локализируется в области шеи, где размещен сосудисто-нервный пучок.
- Злокачественное новообразование расположено в углу глаза, в зоне носогубной складки и/или на крыльях носа.
- Острый инфекционный процесс в организме. Лечение азотом проводят только после ликвидации воспалительных явлений.
- Болезнь Рейно, а также другие недуги, связанные с непереносимостью низких температур.
Подготовка к операции и этапы выполнения криодеструкции новообразований кожи
Специальных подготовительных мероприятий к данной процедуре не требуется.
Область, которая подлежит криовоздействию, должна быть сухой и чистой. В том случае, если опухолевидное образование загрубело, больному за несколько недель до операции назначают пропить препараты салициловой кислоты.
Общий наркоз при криодеструкции кожи не применяют. Однако при наличии глубоких раковых опухолей пациент может ощущать дискомфорт и боль. С целью купирования указанных негативных ощущений оперирующий использует местное обезболивание, либо же пациент за час до манипуляции принимает болеутоляющий препарат.
Для криозаморозки в медицинских учреждениях зачастую используют металлический аппликатор, либо специальный спрей.
Одна экспозиция длится около 5 минут.
Криодеструкция должна охватывать участок, который по площади и глубине больше (на 1-2 см), нежели пораженная зона.
Подобные средства эффективны для устранения доброкачественных новообразований. Заморозка же базалиомы указанным способом приведет к тому, что сверху кожа покроется рубцовой тканью, а внутри сохранятся раковые клетки, которые со временем будут разрастаться — и приведут к плачевным последствиям.
При незначительных объемах пораженного участка лечение азотом осуществляют в амбулаторных условиях. Если же площадь очага большая, пациента госпитализируют на несколько дней.
Восстановление после криогенного лечения рака кожи – могут ли быть осложнения?
Согласно проведенным исследованиям, рассматриваемая процедура при лечении рака кожи начальной стадии, выполненная по показаниям и в соответствии с разработанными технологиями, практически ничем не уступает хирургическим методам лечения в аспекте рецидивов данного онкозаболевания.
Кроме того, после криодеструкции операционный участок сохраняет эстетичный и функциональный вид, с образованием едва заметных рубцов.
В первую неделю после криогенного лечения может наблюдаться выраженная отечность. Если манипуляция проводилась на лице, пациент пару недель будет иметь не слишком презентабельный внешний вид.
В некоторых случаях может иметь место экссудация, которую необходимо регулярно обрабатывать дезинфицирующими средствами: 5-процентным раствором перманганата калия, медицинским спиртом.
По прошествии недели, в месте манипуляции образуется сухая корочка, которая, спустя определенный промежуток времени, отторгается.
- Воспалительные процессы в области криовоздействия. Устраняют их посредством антибиотикотерапии, противовоспалительных препаратов местного и общего назначения.
- Стойкое облысение операционной зоны.
- Рубцовая атрофия.
- Появление пигментных пятен бледного цвета. Особенно это заметно у людей с темным цветом кожи от природы. Они могут со временем сойти, а могут остаться на всю жизнь.
- Онемение в районе области манипуляции. Зачастую проходит через 1 месяц. Хотя в некоторых случаях может потребоваться больше времени.
Рекомендации пациентам после криодеструкции кожи при онкологии
- Обрабатывать помутневшую рану темным раствором марганцовки, либо линиментом синтомицина.
- Ежедневно мыть зону криовоздействия детским либо хозяйственным мылом.
- Витаминотерапия для стимуляции процесса выздоровления.
- Избегать резких перепадов температур в течение минимум 2-х недель после криодеструкции кожи.
- Свести к минимуму попадание ультрафиолетовых лучей на зону криовоздействия.
VI РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КРИОГЕННОГО ЛЕЧЕНИЯ РАКА КОЖИ
В.В. Шенталь, И.Н. Пустынский, С.И. Ткачев, А.И. Пачес, Т.П. Птуха
Метод криодеструкции злокачественных опухолей разрабатывался в клинике опухолей головы и шеи Онкологического научного центра с 1971 г., работы в этом направлении являются приоритетными (В.В. Шенталь, А.И. Пачес, Т.П. Птуха и др.). Лечение небольших по размерам и поверхностно расположенных форм рака кожи (Т1) обычно проводится способом криоаппликации с одного или нескольких полей, как правило, амбулаторно. Выполняется не менее трех циклов замораживания-оттаивания опухоли. Граница планируемой зоны криодеструкции должна выходить не менее чем на 0,5-1 см за границы опухоли, то есть захватывать прилежащие здоровые ткани. Лечение более распространенных поражений является сложным и может включать сочетание способов криоаппликации и криоорошения опухоли, а также в ряде случаев и пенетрационный способ криовоздействия. В связи с этим криогенное лечение распространенных форм рака кожи обычно проводится в стационарных условиях.
После оттаивания тканей развивается местная реакция в виде нарастающего серозного отека и цианоза с экссудативными пузырями, появляющимися непосредственно после оттаивания. Особенно резко выражен отек при расположении опухоли вблизи орбиты. Периорбитальный отек после замораживания новообразований носа, век, щек бывает настолько выражен, что глазная щель от 2 до 5 дней остается сомкнутой. Криовоздействие при обширных новообразованиях этой области иногда приходится проводить в стационаре. Через 2-3 суток после криовоздействия отек и напряженность пузырей значительно уменьшаются, при этом четко ограничивается зона крионекроза. Отек и пузыри постепенно исчезают к 4-5 суткам, и далее заживление проходит под струпом. Эпителизация обычно начинается с периферии раны, со стороны здоровой кожи. Полная эпителизация заканчивается в зависимости от размеров опухоли спустя 3-6 недель.
После криовоздействия не требовалось применения анальгезирующих средств. При лечении ограниченных форм рака кожи болевые ощущения, как правило, были минимальны, что также не требовало введения анальгетиков. Температурной реакции после криодеструкции не наблюдалось. В редких случаях при инфицировании зоны крионекроза отмечалась местная воспалительная реакция в виде гиперемии и отека тканей с гипертермией, которая у всех больных была купирована консервативными мероприятиями и не оказала влияния на отдаленные результаты лечения. Осложнений со стороны общего состояния больных мы не наблюдали. Лечение было осуществимо даже у лиц преклонного возраста с наличием тяжелых сопутствующих заболеваний. После отторжения некротических тканей и эпителизации раны на месте опухоли оставался элластичный, хороший в косметическом отношении рубец.
Криогенный способ лечения позволяет максимально сберегать местные ткани и органы, что очень важно при локализации опухоли на лице. С внедрением метода криодеструкции в клиническую практику были открыты новые возможности в лечении рака кожи, в частности первично-множественных опухолей лица, рака, возникшего после облучения в прошлом, радиорезистентных рецидивов рака кожи, рака кожи в области носа, глаз, ушной раковины и в ряде других ситуаций. При начальных стадиях рака кожи, соответствующих символам Т1-Т2, стойкое излечение заболевания отмечено у 97% больных при сроках наблюдения от 1 до 10 лет. Достигнуты хорошие функциональные и косметические результаты.
Проведен многофакторный сравнительный анализ результатов криогенного метода с другими широко используемыми методами лечения рака кожи - хирургическим и лучевым. Исследованы 498 больных с ограниченными формами рака кожи, соответствовавшими символам Т1-Т2 и ограниченными рецидивами, которые были прослежены в течение 5 лет и более после лечения. В этой группе больных у 280 была выполнена криодеструкция опухоли, у 89 - хирургическое удаление и у 105 больных проведено лучевое лечение. Лучевая терапия всем больным проводилась по идентичной методике до суммарной дозы 60-65 Гр. Тяжелые сопутствующие заболевания (сахарный диабет, кардиосклероз, ишемическая болезнь сердца, легочная недостаточность, неврологические нарушения) наблюдались у 20% больных в общей группе больных и у 65% больных, леченных криогенным методом. Таким образом, криогенному лечению подвергался наиболее тяжелый контингент больных.
Наименьшее число местных осложнений после лечения было отмечено после криогенного метода - 2,5%. Более чем в 4 раза чаще (10,6%) возникали осложнения после хирургического лечения и лучевой терапии (11,5%). При криогенной методике лечения рецидивных опухолей осложнения составили 1,5%, хирургическом лечении - 35% и при лучевой терапии - 10%. При сроках наблюдения за больными от 10 лет и более живы без рецидивов после криодеструкции 96%, после хирургических вмешательств - 94%, лучевой терапии - 91,7% первичных больных. При рецидивных поражениях эти показатели составили соответственно 94,7%, 75% и 70%. При оценке косметических и функциональных результатов преимущество также за криогенным методом. Кроме того, явные преимущества криогенного метода отмечены при лечении рака кожи в области век, носа, волосистой части головы, ушной раковины, у больных пожилого и старческого возраста с тяжелыми сопутствующими заболеваниями, при первичной множественности рака кожи и в ряде других ситуаций. Таким образом, лечебная и социально-экономическая эффективность криогенного метода лечения не вызывают сомнения.
При распространенных формах рака кожи Т3-Т4 радикальная криодеструкция опухоли выполнима лишь у определенного контингента больных, когда опухоль доступна для контролируемого криовоздействия, имеет четкие клинические границы. Основным условием радикальной криодеструкции злокачественной опухоли является формирование зоны крионекроза, выходящей за границы новообразования в пределах здоровых тканей. При этом в зону некроза должна входить вся опухоль и зоны ее возможного распространения. Ограничения метода при распространенных формах рака кожи, прорастающих большие массивы окружающих тканей, связаны с лимитированными возможностями криогенной лечебной техники, а также с клинико-морфологическими особенностями данных новообразований, имеющих часто нечеткие границы и не определяемые клинически "иглообразные" выросты в окружающие ткани.
Лучевая терапия проводилась на электронном ускорителе, реже применялась гамма-терапия. Разовая очаговая доза составляла 2-3 Гр, суммарная - 60-65 Гр. Лечению данным способом подвергнуто 52 больных с местно-распространенными формами рака кожи, соответствующими символам Т3-Т4, и распространенными рецидивами. Базально-клеточный рак кожи обнаружен у 29 больных, плоскоклеточный - у 23. К моменту начала лечения у всех больных опухоль занимала две и более анатомические области кожи головы и лица. У 5 больных опухоль располагалась на коже губ с поражением области угла рта, щеки, подбородочной области; у 9 больных имелось поражение височной области, причем у 5 из них процесс распространялся к наружному углу глаза. Опухоли, локализовавшиеся в области ушной раковины (5), характеризовались инфильтративным ростом с поражением основания ушной раковины. Комбинированное лечение подобных новообразований привело бы к потере ушной раковины и части наружного слухового прохода. У 15 больных хирургическое удаление опухоли было невозможно в силу крайней распространенности процесса и тяжелых сопутствующих заболеваний.
Полная регрессия опухоли после лечения достигнута у 47 (90,4%) больных. Рецидивы заболевания при сроках наблюдения за больными от 1 года до 10 лет возникли у 3 больных. В результате крио-лучевого лечения достигнуты хорошие косметические и функциональные результаты, которые полностью устраивали пациентов. Благодаря этому ни в одном наблюдении не потребовалось дополнительных восстановительных вмешательств после проведения лучевого лечения. Хирургические вмешательства были выполнены у 5 больных при частичной регрессии опухоли или рецидиве заболевания. Осложнений в процессе лечения не возникало.
Таким образом, криогенный метод лечения рака кожи является методом выбора и применяется, в зависимости от характера заболевания, как в самостоятельном варианте, так и в сочетании с лучевой терапией. В настоящее время продолжается разработка методик крио-лучевого лечения, показаний к применению данного вида лечения при различных формах рака кожи и при других видах новообразований, работа выполняется при поддержке Российского фонда фундаментальных исследований.
Рак кожи: прогноз положительный
Рак кожи — весьма распространенная проблема. В мире по числу новых регистрируемых случаев меланомы в год лидируют Австралия, Новая Зеландия и США. В России, как и во всем мире, статистика заболеваемости растет.
На 100 000 населения России приходится примерно 324 случая рака кожи, из них около 20% занимает меланома. Однако по статистике летальности меланома уверенно лидирует — 11,9% смертельных случаев в течение года после начала лечения против 0,8% смертей от всех остальных видов рака кожи вместе взятых.
По данным Всемирной организации здравоохранения ежегодно в мире регистрируется 132 000 новых случаев меланомы, из них в России — 8000–9000. Большая часть заболевших — пожилые. У мужчин после 50 лет данный вид онкологии диагностируется в два–три раза чаще, чем у женщин такого же возраста. Но и у молодых мужчин и женщин рак кожи развивается достаточно часто. По оценкам эпидемиологов, это онкозаболевание в России по распространенности уступает только раку легких, раку молочной железы и раку предстательной железы. Другими словами, речь идет не о какой-то экзотической болезни, а о реально существующей угрозе здоровью.
Это интересно!
В Бразилии, где из-за высокой солнечной активности рак кожи встречается особенно часто, дерматологи уже несколько лет подряд проводят акцию: они выходят на улицы и пляжи, призывая людей пройти осмотр в мобильной клинике. У каждого десятого пациента, согласившегося на диагностику, обнаруживается опухоль. В 13% случаев это смертельно опасная меланома.
Важно помнить, что рак кожи — еще не приговор, если он обнаружен вовремя.
Существует несколько видов рака кожи, а также десятки заболеваний, называемых предраковыми: со временем они с разной степенью вероятности могут перерождаться в злокачественные новообразования. Поэтому всем людям независимо от возраста и состояния здоровья важно периодически проходить осмотр у дерматолога.
К распространенным видам рака кожи относятся:
- Базалиома — эта опухоль диагностируется в семи случаях рака кожи из десяти. Базалиома выглядит как узелок или рубец красно-коричневого или розового цвета, который обычно появляется на лице. Новообразование может иногда зудеть, болеть или кровоточить. Оно медленно увеличивается в размерах, не причиняя человеку выраженного дискомфорта, из-за чего обращение к врачу чаще всего откладывается. К счастью, эта опухоль крайне редко распространяется по телу или внутри организма (дает метастазы), поэтому прогноз для пациентов, как правило, благоприятный.
- Плоскоклеточный рак кожи (сквамозно-клеточная карцинома) по форме часто напоминает гриб: круглое тело на тонкой ножке. Эта опухоль похожа на бородавку: она в большинстве случаев обнаруживается на поверхности лица — в области нижней губы. При некоторых разновидностях плоскоклеточного рака новообразование можно распознать лишь по изменению цвета кожи: в патологической области она выглядит бледной или воспаленной. На поздних стадиях карцинома приводит к образованию метастазов и иногда оказывается неизлечимой.
- Меланома — крайне опасный вид опухоли, который является причиной большинства летальных исходов при раке кожи. Развивается чаще всего из родинок — скоплений пигментных клеток, меланоцитов. Но не только: меланома может также поражать сетчатку глаза, слизистые оболочки (полость рта, влагалище, прямую кишку). Это новообразование характеризуется быстрым ростом и склонно к развитию многочисленных отдаленных метастазов — в костях, головном мозге, легких, печени. Даже при своевременном лечении у больных с меланомой часто возникают рецидивы — повторный рост опухоли спустя несколько лет.
Для того чтобы классифицировать выявленную опухоль (это помогает в выборе лечения и при оценке шансов на полную победу над заболеванием), врачи-онкологи используют систему TNM (от английских слов tumor — опухоль, nodule — узел, metastasis — метастаз). Буквой T обозначается размер новообразования и глубина его прорастания в нижележащие слои кожи. Буквой N — вовлечение в процесс ближайших и отдаленных лимфатических узлов, куда опухолевые клетки попадают с током лимфы по сосудам. Наконец, M обозначает, есть ли у рака метастазы — новые опухоли, выросшие вдалеке от первичного очага.
По совокупности полученных данных врач ставит диагноз. Так, если опухоль имеет минимальные размеры и не распространяется за пределы верхних слоев кожи, стадия обозначается как нулевая или первая (I ) — в зависимости от вида рака и точного диаметра новообразования. Если же размеры большие, но вовлечения других тканей и лимфоузлов не произошло, а также нет метастазов, выставляется II стадия . При поражении таких структур поблизости от опухоли, как мышцы, хрящи, кости, или при обнаружении раковых клеток хотя бы в одном лимфоузле рак относят к III стади и . Наличие метастазов означает, что болезнь перешла в IV стадию .
Важно знать!
Благоприятный прогноз при раке кожи зависит от нескольких факторов. В первую очередь от вида опухоли: базалиома практически не влияет на продолжительность жизни человека при условии, что ему оказана своевременная и качественная медицинская помощь. Если же речь идет о плоскоклеточном раке или меланоме, прогноз зависит от стадии. В среднем пятилетняя выживаемость пациентов с III стадией меланомы составляет 40–78%, с IV стадией — 15–20%. После обнаружения метастазов о выздоровлении, увы, речь уже не идет, но при доступе к новейшим методам лечения рака жизнь пациента можно существенно продлить, при этом сохранив ее качество.
Число выявляемых случаев рака кожи увеличивается с каждым годом. При этом в Европе и США при росте новых случаев меланомы не растет процент смертности, что говорит о высоком уровне ранней диагностики, позволяющей начать своевременное лечение. В России же с увеличением числа заболевших растет и смертность от этого заболевания, поскольку обнаруживается оно уже, как правило, на поздних стадиях, когда появились метастазы в отдаленных от очага органах. В нашей стране от меланомы умирает 40% заболевших (на Западе — 10%). Виной тому низкий уровень информированности населения об этом заболевании, незнание элементарных правил поведения на солнце, а также невысокая квалификация врачей неонкологической практики. В связи с этим в странах с неудовлетворительной организацией медицинской помощи (к которым относится и Россия) велика потребность в услугах онкологов. При этом использование высокотехнологичных методов диагностики и лечения рака кожи — позитронно-эмиссионной томографии (ПЭТ) или радионуклидной терапии — доступно далеко не всем больным. Ведь государственные специализированные центры переполнены, а количество отделений подобного профиля при частных клиниках в стране можно пересчитать по пальцам.
При этом ранняя диагностика рака кожи не всегда зависит от внимательности больного к собственному здоровью: в случаях, когда опухоль расположена на волосистой части головы или в другом труднодоступном для осмотра месте (например, на слизистой носа), симптомы дают о себе знать лишь на поздних стадиях, когда времени на промедление уже нет.
Существует несколько основных методов борьбы с раком кожи — часть из них применяется в том числе и в нашей стране, другие доступны лишь жителям тех государств, где активно внедряются новые технологии для лечения онкологических заболеваний.
Несомненно, рак кожи — серьезное испытание для заболевшего им человека, которое заставляет иначе взглянуть на жизнь и поменять приоритеты. Однако многообразие методов лечения онкологических заболеваний и истории пациентов об успешных выздоровлениях после страшного диагноза заставляют верить, что эту болезнь все-таки можно победить. Главное — не откладывать первый визит к врачу и с максимальной ответственностью подойти к выбору стратегии лечения.
Криодеструкция базалиомы – разрушение кожных новообразований жидким азотом. Для лечения базалиом и плоскоклеточного рака кожи метод начали использовать в середине прошлого века. За прошедшие годы он усовершенствовался и достиг максимальной эффективности.
Суть применения жидкого азота
Криодеструкция основывается на определенных физических и физиологических принципах. Тепло передается от горячих тел к холодным. Жидкий азот забирает тепло от базалиомы. После замерзания и появления на ее поверхности ледяных кристаллов теплообмен проходит быстрее.
Максимальный эффект достигается при быстром замораживании и медленном таянии. При оттаивании ледяные кристаллы закупоривают кровеносные сосуды, опухолевые клетки недополучают кислород из крови и погибают. Клетки здоровой кожи устойчивее пораженных, что гарантирует избирательность воздействия жидкого азота.
Кроме того, криодеструкция базалиомы способствует выделению множества веществ, усиливающих иммунитет против опухолевых клеток.
Стоимость
Консультация: 1200 руб.
Операция: от 19 800 руб.
Заказать обратный звонок
Преимущества криодеструкции базалиомы
Частота рецидивных случаев при соблюдении техники криодеструкции при лечении базалиомы не выше 7,5% – это очень хороший показатель. Основные преимущества применения жидкого азота:
- отличные косметические результаты;
- способность воздействовать на опухоли любого размера в любой области тела, в том числе на лице и веках;
- применимость в амбулаторных условиях;
- короткий восстановительный период – в отличие от хирургического метода, сразу после проведения процедуры больной может идти домой или даже на работу, больничный необходим в редких случаях;
- возможность применения местной анестезии;
- отсутствие противопоказаний по поводу беременности, преклонного возраста и наличия сопутствующих заболеваний;
- отсутствие кровопотерь.

Показания к применению метода
Криодеструкция базалиомы показана, если у пациента наблюдаются:
- множественные базалиомы;
- запущенная опухоль крупных размеров;
- базалиомы с проникновением в черепные кости;
- ослабленный иммунитет;
- склонность к формированию грубых рубцов.
Жидкий азот для удаления базалиом рекомендован пациентам с постоянным кардиостимулятором и больным, употребляющим антикоагулянты. Удаление базалиомы криодеструкцией противопоказано пациентам со специфической непереносимостью холода.
Процедура криодеструкции базалиомы
Во время криодеструкции базалиомы или после нее проводят биопсию. Отобранный материал исследуется под микроскопом для обоснования диагноза. Для снижения дискомфорта возможно использование местных анестезирующих средств – перед процедурой и за час до нее. Криодеструкцию базалиомы осуществляют при помощи:
- спрея;
- металлического аппликатора.
Спрей не совсем удобен, поскольку жидкий азот обладает способностью растекаться. Охлажденный жидким азотом аппликатор из металла обеспечивает большую точность и глубину криодеструкции.
Применение тампона с жидким азотом или специальных средств (Вартнер Крио, Криофарм) возможно только при доброкачественных кератомах, папилломах. Этим способом эффективно воздействовать на базалиому или плоскоклеточный рак не получится. Он замораживает кожу на глубину 2-3 мм – для полного разрушения базальных клеток этого недостаточно.
Уход за раной после криодеструкции
Струп образуется около двух недель, иногда он включает в себя мышечные и костные ткани. Затягивается ранка обычно за месяц, заживление на спине и ногах может растянуться до трех месяцев. На завершающих стадиях струп следует удалять. После криодеструкции крупной базалиомы или при плохом заживление уход за раной необходимо дополнить приемом комплексов витаминов.
Криодеструкция базалиомы незначительных размеров (менее 1 см в диаметре) рубцов почти не оставляет (фото). После лечения более крупных опухолей остаются бледные рубцы.
Отзывы о применении метода криодеструкции при лечении базалиомы практически единодушны. Быстрая, почти безболезненная процедура позволяет избавиться от злокачественного новообразования с наименьшими повреждениями тканей, практически не оказывая нагрузки на организм.
Материал подготовлен на основе – PubMed
В нашем центре строго следуют всем рекомендациям Минздрава.
Читайте также:

