Как попасть в федеральную программу по лечению рака
Онкологическая болезнь — огромный стресс для человека. Помимо состояния здоровья, онкобольных беспокоит стоимость лечения и реабилитации. Однако права онкологических больных в России позволяют получить бесплатную медицинскую помощь. Дополнительные льготы есть у пациентов, оформивших инвалидность.
Что положено онкобольным бесплатно
Существуют предельные сроки, в которые онкобольному оказывают помощь. Последовательность врачебных действий при этом выглядит так:
- Пациента с подозрением на рак отправляют на консультацию в центр амбулаторной онкологической помощи или первичный онкологический кабинет. Консультацию проводят не позднее 5 рабочих дней от выдачи направления.
- Врач-онколог в течение 1 дня от постановки предварительного диагноза берет у больного фрагмент ткани для гистологии. Срок выполнения исследования ограничен 15 рабочими днями. Если показаний для гистологии нет, к лечению приступают в период до двух недель от постановки диагноза.
- Если анализ подтверждает онкологию, больному начинают оказывать специализированную медпомощь в течение 14 календарных дней.
Если в медучреждениях не соблюдают установленные законом сроки, нужно жаловаться в страховую компанию или региональные органы управления здравоохранением (министерства, департаменты и т. д.).
Специализированная помощь — это не всё, что положено онкобольным от государства. Иногда раковым пациентам требуется лечение с использованием высоких технологий, и получить его можно бесплатно. ВМП включает применение новейших и ресурсоемких разработок: роботизированной техники, генной инженерии и других уникальных методов. Такую помощь оказывают только в стационаре, дневном или круглосуточном. Процедура получения ВМП непростая. Сначала лечащий врач онкобольного определяет, есть ли показания к высокотехнологичной помощи. Затем пациент проходит врачебную комиссию, которая подтверждает или опровергает мнение врача. При положительном решении комиссии врач оформляет направление на госпитализацию для оказания ВМП. К нему прикладываются документы:
- копия паспорта РФ или другой документ, удостоверяющий личность;
- копия свидетельства о рождении (для детей до 14 лет);
- копия полиса ОМС;
- копия СНИЛС;
- выписка из медицинской документации;
- согласие на обработку персональных данных.
Пакет документов передается в медучреждение, в котором предоставляют высокотехнологичную помощь. Сделать это может сам пациент или больница, выдавшая направление. Принимающая сторона оформляет больному талон на ВМП. После этого комиссия принимающей организации самостоятельно рассматривает предоставленные документы и за 7 рабочих дней принимает решение о госпитализации пациента. Высокотехнологичную помощь приходится ждать до нескольких месяцев. Сроки госпитализации зависят от загруженности листа ожидания и свободных мест в больнице. Если нужной вам операции нет в программе ОМС, получить ВМП всё равно можно. Для этого комплект документов подается не в само медучреждение, а в региональную организацию управления здравоохранением. В течение 10 дней они выдадут талон на ВМП.
При амбулаторном лечении пациент может бесплатно получить лекарства в аптеке по рецепту врача. Эта льгота региональная и предоставляется по месту регистрации. Если онкобольному устанавливают группу инвалидности, льготы становятся федеральными, и лекарства можно получать в любом регионе. Если в аптеке нет нужного средства, его обязаны заказать и предоставить за 10-15 рабочих дней. Аптека отказывает из-за проблем с поставками? Нужно жаловаться в Росздравнадзор. Если проблема не решится, обращайтесь в прокуратуру.
Какие льготы имеет онкобольной с инвалидностью
Какие льготы положены онкобольным, оформившим инвалидность? Это пакет социальных услуг и денежные выплаты. Расскажем подробнее о материальных пособиях:
| Льгота | Размер выплаты в рублях на 2019 год | ||
|---|---|---|---|
| I группа | II группа | III группа | |
| Социальная пенсия | 10 567 | 5 283 | 4 491 |
| Страховая пенсия по инвалидности (фиксированная выплата) | 10 668 | 5 334 | 2 667 |
| Ежемесячная денежная выплата (ЕДВ) без стоимости набора социальных услуг | 2 661 | 1 580 | 1 041 |
Социальную пенсию назначают нетрудоспособным инвалидам без стажа. Размер выплат меняется каждый год и зависит от инфляции.
Страховую пенсию выплачивают инвалидам, проработавшим хотя бы 1 день. Она состоит из двух частей: фиксированной и накопленной за время работы.
Ежемесячную денежную выплату выплачивает региональное отделение Пенсионного Фонда, поэтому ее размер зависит от места проживания больного.
Помимо денежных средств, льготы онкобольным в России включают набор бесплатных социальных услуг (НСУ):
- Лекарственные препараты и медицинские изделия по рецептам, специализированные продукты лечебного питания для детей-инвалидов.
- Путевки на санаторно-курортное лечение длительностью до 18 дней. Инвалиды I группы имеют право получить вторую путевку для сопровождающего лица.
- Бесплатный или льготный проезд на пригородном и междугородном транспорте к месту лечения и обратно.
Этот набор общий для инвалидов 1, 2 и 3 групп. От получения одной или нескольких услуг можно отказаться в пользу денежной компенсации. Отказ от всех льгот увеличит ежемесячную выплату примерно на 1100 рублей. Льготы онкобольным в России включают разработку индивидуальной программы реабилитации или абилитации после установления инвалидности. Большая часть процедур и технических средств для реабилитации будет бесплатной. Инвалидам с онкологическим диагнозом с учетом потребностей предоставляют и другие социальные услуги:
- Социально-бытовая помощь;
- Психологическая поддержка, адаптация в социальной среде;
- Помощь в трудоустройстве;
- Социально-правовые, юридические услуги;
- При необходимости — улучшение жилищных условий.
Кроме того, как правило, инвалиды всех групп имеют право на бесплатный проезд в общественном транспорте. Однако эта льгота региональная и поэтому может отличаться в разных субъектах РФ. Онкопациентам важно знать, какие льготы положены при раковых заболеваниях. Воспользовавшись ими, можно существенно облегчить свою жизнь во время и после лечения.
Государство оказывает помощь гражданам, больным смертельно опасными недугами. Так, для лечения онкологических заболеваний выделяется квота, позволяющая получить (ВМП ).
Данная услуга доступна лишь некоторым категориям лиц, неспособным оплатить дорогостоящее лечение. Как получить квоту на лечение онкологии и какие нужны документы рассмотрим далее.
Что такое квота и кому она положена
Существует специальный федеральный список болезней, на лечение которых выделяются льготы. Список насчитывает десятки наименований, и рак входит в их число.
Квота на лечение рака финансируется из средств федерального и местного бюджетов. Порядок предоставления льгот регламентирован приказом Министерства Здравоохранения № 1248н.
Скачать для просмотра и печати:
Как получить услугу

Объем финансовой помощи от государства строго ограничен. Кроме того, льготы на бесплатное лечение должны распределяться между клиниками по всей стране. Как получить квоту на лечение онкологии?
Прежде всего, стоит узнать, как много квот выделено на текущий год. Для этого можно обратиться в Департамент Здравоохранения. Также информацию о наличии льгот предоставляют в самом медицинском учреждении, оказывающем услуги по квоте.
Довольно часто случаются ситуации, когда льготы заканчиваются, и человек лишается возможности получить квалифицированную помощь в течение целого года. Не стоит отчаиваться – возможно, квоты остались в другом медицинском учреждении.
Скачать для просмотра и печати:

Чтобы получить квоту на лечение рака, больному необходимо обратиться к лечащему врачу. Специалист обязан подготовить выписку из амбулаторной карты пациента, приложив к ней результаты проведенных исследований.
Подобный документ вправе предоставить онколог или терапевт. Больной может обратиться как к участковому врачу из своей поликлиники по месту жительства, так и к специалисту интересующего его медучреждения.
Если было принято решение о проведении первичного обследования у онколога, тогда следует определиться с клиникой, подготовить паспорт и медицинский полис. Если больной уже сдавал какие-либо анализы, результаты ему также пригодятся.
Установив точный диагноз, врач сделает выписку из истории болезни и подготовит направление на выдачу квоты.

Чтобы получить льготы, пациенту онколога понадобятся еще бумаги, помимо выписки и направления.
Если больной не достиг возраста 14 лет, для получения льгот ему потребуется свидетельство о рождении и копия паспорта мамы или папы.

Все последующие действия зависят от того, включена ли необходимая пациенту ВМП в базовую программу ОМС . Узнать об этом можно из перечня, указанного в Постановлении Правительства РФ от 19.12.2016 г. N 1403.
Если необходимый вид помощи включен в перечень, документы отправляют в то медучреждение (федеральный центр), где будет проходить лечение.
Документы отправляет поликлиника или онкодиспансер в течение трех дней.
При необходимости пациента отправляют на дообследование.
Каждому талону присваиваю регистрационный номер, который позволяет отслеживать состояние очереди на получение высокотехнологичных медицинских услуг.
Не стоит забывать о том, что предоставленная льгота на медобслуживание не избавляет пациента от очереди на госпитализацию в выбранном им медучреждении.
Если все места в больнице заняты, больного ставят в лист ожидания. Но, благодаря современным технологиям, любой может просматривать статус очереди на госпитализацию и на получение ВМП в интернете в режиме онлайн.
Лечащий врач по различным причинам может отказать пациенту в выдаче направления. В этом случае пациент может самостоятельно обратиться в выбранный федеральный центр за получением помощи. С собой необходимо захватить:
- меддокументы, подтверждающие диагноз;
- выписки специалистов;
- результаты проведенных исследований (анализов).
Квотный комитет выбранного центра на основе всех документов принимает решение. При положительном исходе пациент обращается в департамент Минздрава своего региона за талоном на получение ВМП.
Обратиться в Минздрав напрямую можно в следующих случаях:
- Пациент не проживает на территории РФ.
- Отсутствует регистрация по месту проживания.
- Минздрав региона отказал в выдаче талона.
Срок получения квоты
Квота на лечение рака предоставляется по специальному талону, который выдают человеку при регистрации на учете в качестве онкобольного. Срок получения медицинских услуг по талону не определен.
После получение квоты медцентр в течение 7 дней принимает решение о госпитализации пациента.
Дата госпитализации зависит от нескольких условий:
- состояние пациента и необходимость срочной операции;
- наличия бюджетных (льготных) мест.
Если на текущий момент льгота на лечение рака отсутствует, ее можно получить в будущем, когда льготы вновь будут доступны. Таково правило — льготы предоставляются в порядке очереди.
Если же больному требуется неотложная помощь и лечение, он может оплатить медицинские услуги самостоятельно. Предъявив затем определенные документы ответственным лицам в Департаменте здравоохранения, гражданин сможет компенсировать свои затраты.
Последние изменения
Наши эксперты отслеживают все изменения в законодательстве, чтобы сообщать вам достоверную информацию.
Я очень надеюсь, что этот материал никогда не пригодится тем, кто его сегодня прочитает. Но если вдруг в вашей жизни или в жизни ваших родных и близких прозвучал страшный диагноз онкология, я хочу, чтобы вы знали, как действовать, куда обращаться, где искать поддержку и альтернативное мнение. И самое главное: как попасть на бесплатное лечение по квоте в другие регионы, в клинику, которой вы доверяете, если вам не подходит терапия по месту жительства.
Онкобольные не любят говорить о своем диагнозе. Кто-то не хочет афишировать болезнь, кто-то боится сглазить улучшения, кто-то не хочет волновать близких. Поэтому героине нашего материала я хочу сказать огромное спасибо за то, что она согласилась поделиться своим уникальным и тяжелым опытом. Татьяна Сергеева (имя и фамилия изменены. – Прим. редакции) сейчас борется с раком груди, пытаясь достичь ремиссии. И вот ее история.

Врачи молчат о вариантах
Татьяне 43 года, у нее двое сыновей (20 и 12 лет). Узнала она о своем диагнозе случайно. Подруга что-то нащупала у себя в груди, и гинеколог посоветовала сделать маммографию (рентгеновский метод исследования). Татьяна поехала на обследование за компанию, чтобы поддержать. В итоге оказалось, что у подруги все хорошо, у нашей героини – рак. После маммографии, биопсии и еще ряда исследований ей был поставлен диагноз. Татьяна, вытирая слезы, вспоминает:
— Я сразу подумала о своем втором сыне, он еще учится в школе — мне нельзя умирать. А еще шок, отрицание, апатия, растерянность. Самое страшное для меня был даже не диагноз, а полное отсутствие информации. Куда бежать? К кому? Что делать? Владимирские онкологи не были разговорчивыми. Я столкнулась с тем, что врачи не говорят о том, что поехать можно лечиться в другой регион, обратиться в такие-то больницы. О вариантах лечения, о возможности получить квоту я узнавала через Интернет. Мне очень не хватало адекватной памятки: звонить туда, идти сюда, сдавать то-то, дополнительно проконсультироваться можно там и там. Если тебе плохо, получить психологическую помощь можно здесь.
Сначала женщина попала на консультацию во владимирский онкодиспансер. Там подтвердили диагноз, предложили удалить полностью грудь. Но Татьяна решила все-таки получить еще одно мнение. В Нижнем Новгороде, в Приволжском окружном медицинском центре, посмотрели результаты обследования, тип опухоли (она гормонозависимая) и предложили сохранить грудь, удалив саму опухоль с окружающими тканями и лимфоузлы. Рассказали, что в данном случае это не хуже полного удаления, но нужно обязательно пройти лучевую терапию на оставшуюся часть груди. Это в дополнение к химии и таблеткам.

— Врач пояснил, что объем операции – мастэктомия или органосохраняющая операция — зависит не только от стадии, но и от расположения опухоли: одна она или несколько, смотрят также на агрессивность образования, — поясняет Татьяна. — Кстати, пока лежала в палате, видела совсем молодых девушек. У них уже была мастэктомия, химия. Они полностью пролечились и пришли ставить импланты. Еще и смеялись, что год назад ни за что бы не подумали, что будут думать о красоте — лишь бы живыми остаться.
После операции в Нижнем Новгороде закрутилось все быстро: здесь же предложили остаться на химию, пояснив, как важно соблюдать все сроки химиотерапии после операции и между циклами введения препаратов. Химиотерапия, как и операция, проводились бесплатно – по квоте (как получить квоту, читайте ниже. – Прим. редакции). Лучевую терапию Татьяна делала уже по месту жительства — во владимирском онкодиспансере. Курс был пройден успешно. Позади операция, химия, лучевая терапия, впереди — гормональная терапия. Лечение продолжается. И Татьяна готова на основе своего опыта дать советы тем, кто тоже сражается с диагнозом онкология.
Семь советов пациента
Врачу принято доверять, но надо проверять
Не теряйте времени
Чтобы ускорить процесс (при диагнозе онкология времени терять нельзя), можно обследоваться платно, если позволяют финансы (анализ крови, УЗИ, КТ, МРТ и т.д.) Анализы перед операцией, химией действительны только 5 дней. С нашей бесплатной медициной успеть вовремя их сделать и получить результаты очень сложно, но можно, если все спланировать заранее.
Ищите квоты самостоятельно
Операцию, химию можно делать по квоте в больницах других регионов. Внимание! Не нужно ждать, что ваш лечащий врач сам вам предложит квоту на лечение в Нижнем Новгороде или Санкт-Петербурге. Обзванивайте клиники самостоятельно, уточняйте наличие квот. Если вам подтвердили, что квота есть, требуйте, чтобы ваш врач подготовил все необходимые документы. Он обязан сделать выписку из амбулаторной карты пациента, приложив к ней результаты проведенных исследований. Подобный документ вправе предоставить онколог или терапевт. Помните, что квоту на операцию, химию получить не так сложно.
Квоты – величина непостоянная, они выделяются на отдельные операции, надо самостоятельно списываться с врачами, звонить в центры.
Принимайте помощь близких
Близкие и друзья важны, они не дают опустить руки и заставляют двигаться дальше. Если есть возможность, берите с собой на консультацию адекватного близкого человека/друга. Не всегда можно запомнить, понять и вникнуть в то, что говорит врач. С Татьяной ходил ее старший сын. Когда его не было рядом, женщина брала с собой диктофон, чтобы потом еще раз прослушать и понять, какой следующий шаг.
У вас свой путь
Не вступайте в разговоры с пациентами, если они начинают обсуждать болезнь, кто как лечился и когда умер. Вас это не касается, у каждого свой путь. В онкоцентре и в больнице Татьяна слушала музыку, смотрела фильмы и старалась не общаться ни с кем, кроме врачей и медсестер.
Игнорируйте окружающих
Не отчаивайтесь
— Никто не знает, какой кирпич нам упадет на голову завтра. Нужно лечиться, а не сидеть дома на диване! Вы же лечите грипп, сахарный диабет и другие недуги. Так и здесь, формула проста. Узнаю о проблеме – слушаю врачей, собираю информацию – решаю проблему.
Свои права нужно знать

- По закону граждане России имеют право на получение бесплатной медицинской помощи и лечение в стационаре по полису ОМС.
- При подозрении на онкологическое заболевание консультация в первичном онкологическом кабинете или первичном онкологическом отделении медицинской организации проводится в срок не более 5 рабочих дней с даты выдачи направления. Срок выполнения исследований (гистологии) не должен превышать 15 рабочих дней с даты поступления биопсийного материала.
- Начать оказание специализированной медицинской помощи больным с онкологическими заболеваниями обязаны не позднее чем через 10 календарных дней после подтверждения диагноза или 15 календарных дней с даты установления предварительного заключения врача, если гистология для опознания опухоли не нужна.
- Сроки проведения консультаций врачей-специалистов, диагностических инструментальных и лабораторных исследований, КТ, МРТ и ангиографии тоже регламентированы законодательством и не должны превышать 14 рабочих дней.
- В случае нарушения сроков нужно обращаться в страховую компанию, выдавшую полис ОМС, или региональный орган здравоохранения.
- При амбулаторном лечении лекарства предоставляются онкологическим больным по рецептам врачей бесплатно. Данная льгота региональная, и она предоставляется по месту регистрации пациента. Региональный перечень льготных лекарственных препаратов содержится в числе приложений к территориальной программе государственных гарантий бесплатного оказания гражданам медицинской помощи (утверждаются на каждый год).
- Врач выписывает рецепт. Если выписанного лекарства нет в аптеке, аптечная организация, участвующая в обеспечении льготных категорий граждан лекарственными препаратами, обязана принять рецепт на отсроченное обслуживание и в течение 10 рабочих дней с даты обращения (15 — если рецепт выписывался по решению врачебной комиссии) обеспечить пациента выписанным препаратом.
Где искать бесплатную поддержку

Найти поддержку, получить совет и психологическую помощь можно через Интернет, по горячей линии в специальном проекте. Вот список организаций, которые действительно помогают:
Здесь ведущие онкологи Москвы и Санкт-Петербурга консультируют бесплатно. В группе можно задать вопросы по персональным рискам, диагнозам, понять, куда нужно обращаться к онкологам, и найти поддержку;
Группа объединяет экспертов в сфере профилактики и лечения рака груди и оказывает информационную и психологическую поддержку женщинам с диагнозом;
Обратившись туда, вы сможете оценить сложность ситуации, узнать, что делать в первую очередь. Вам также порекомендует адреса ближайших медицинских центров, объяснят права больных, в том числе на налоговые льготы;
Бесплатная круглосуточная поддержка в борьбе с раком. Не только онкобольным, но и их семьям;
Здесь помогают иногородним пациентам получить информацию о том, как попасть в московскую больницу. Все лечение бесплатно. Программа работает и для взрослых, и для детей! От вас – диагноз и полис ОМС;
Проект работает буквально несколько дней, только набирает обороты. Здесь можно задать вопросы владимирским и ивановским оперирующим докторам, бесплатно получить их консультацию.
По ссылке можно ознакомиться с правами и обязанностями застрахованных лиц (полис ОМС).
ЦЕНТРЫ, где можно лечиться бесплатно
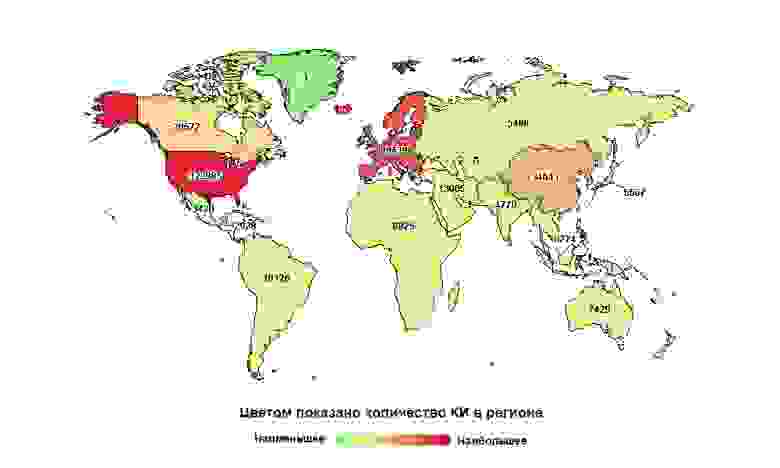
Россия далеко не на первом месте в мире, но первая по количеству исследований в своем макрорегионе
Для частных клиник практика необычная: минимум коммерческой выгоды, слишком много сложностей в организации процесса и строгие требования к лечебному учреждению. Обычно только крупным федеральным центрам удается им соответствовать.
А ведь для многих пациентов в России клиническое испытание препарата – единственный шанс получить бесплатное лечение от смертельной болезни. Но среди российских онкопациентов 30% просто не знают, что такое клиническое исследование, и лишь немногие принимали в них участие.
Поэтому мы хотим, чтобы как можно больше людей узнали и проверили: возможно, у них есть шанс получить препарат, который может спасти им жизнь.
В этой статье мы расскажем, зачем нужны и как устроены клинические исследования, кто и как может туда попасть.
Клиническое исследование/испытание (далее – КИ)– научное исследование с участием людей в качестве испытуемых, которое проводится с целью оценки эффективности и безопасности нового лекарственного препарата или расширения показаний к применению уже известного. Кроме лекарств, КИ могут также изучать эффективность и безопасность новых методов лечения и диагностики.
Медицина эволюционирует и превращается в точную науку, которая не обходится без статистики.
Когда медицина стала массовой, у врачей возникла необходимость вырабатывать действительно безошибочные тактики лечения. Определенные лекарства должны были помогать в заданных условиях большинству пациентов.
И именно клинические исследования – основа доказательной медицины.
До середины XX (!) века не было никакого регулирования исследований новых препаратов. Чтобы навести порядок, как часто бывает, понадобилась пара трагедий.

Мамы этих детей пили снотворное, не проверенное на людях
С тех пор лекарства перед регистрацией очень тщательно изучают. Регулируется это Международными гармонизированными трехсторонними правилами Надлежащей клинической практики (ICH Harmonized Tripartite Guideline for Good Clinical Practice, сокращённо — ICH GCP). С 1996-97 г. они действуют в США, Японии и ЕС, а с 2003 года введены и в России.
Весь процесс создания препарата можно поделить на 3 крупных фазы.
1. Поиск идеи и доклинические исследования – в пробирках и на животных.
2. Если на этом все не закончилось – то начинаются клинические исследования, с людьми: сначала осторожные, потом более массовые.
3. Затем препарат регистрируется в регуляторных органах, чтобы стать привычным наименованием в медицинских справочниках.
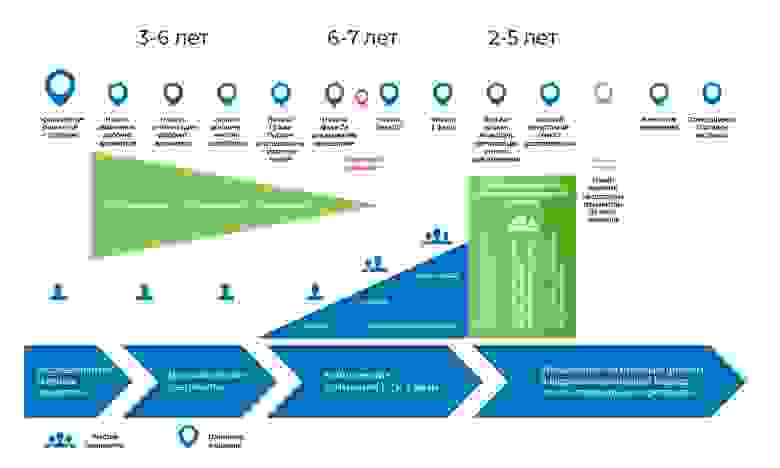
Процесс разработки медицинского препарата. С момента создания молекулы до момента начала продажи лекарства проходит от 8 до 20 лет.
Значит, это кому-нибудь нужно? Онкология — одна из самых вопиющих сфер медицины в плане неудовлетворенной потребности в лекарствах. По данным Всемирной организации здравоохранения, в 2018 году онкологические заболевания убили 9,6 миллиона человек. Часто опухоли обнаруживают на поздних стадиях, когда остается лишь паллиативное лечение.
При этом открытия в сфере молекулярной биологии и генетики позволили понять механизмы, которые способствуют развитию и прогрессированию рака, улучшилось понимание работы противоопухолевого иммунитета.
И сегодня разработка противоопухолевых препаратов – одно из самых наукоемких и востребованных направлений медицины.
Исследования противораковых препаратов – 23% всех КИ в мире
Раньше многие фармкомпании проводили исследования самостоятельно, силами своего штата ученых. Сейчас медицинское учреждение, которое прошло аккредитацию и соответствует определенным требованиям, может стать площадкой и исполнителем для эксперимента.

Механизм работы таргетных препаратов при колоректальном раке. Раковые клетки прекращают делиться, либо приращивать к опухоли дополнительные кровеносные сосуды, либо препарат предохраняет соседние клетки от превращения в злокачественные
Чтобы найти такие вещества, а потом выбрать из кандидатов подходящие, требуется много ресурсов и времени на исследования in vitro и in silicio – то есть в пробирке или с помощью компьютерного моделирования.
Выбранное вещество запасают в нужном количестве – производят по специальным правилам (в России это ГОСТ Р 52249-2009), без примесей и нарушения технологии. И с этими пробирками ученые отправляются тестировать препарат на животных.
Мышь – двигатель прогресса. После проверки идей в пробирке ученый с запасом своего потенциального препарата идет в виварий – нужно проверить, как поведет себя прототип в теле млекопитающего (in vivo).
И до сих пор в медицине без опытов на животных – не обойтись. Львов и коней, правда, оставили в покое. Доклинические исследования во всем мире происходят, в основном, на мышах, морских свинках и кроликах.

Лабораторным мышкам даже поставили памятник в Новосибирском Академгородке
На этом этапе проверяют, насколько вреден/безопасен препарат:
- вызывает ли аллергию,
- оказывает ли токсичное влияние на ткани и органы,
- как влияет на способность животных к размножению и нормальному развитию плода и т.п.
Кроме того, наблюдают, как кандидат в лекарства ведет себя внутри организма зверька (фармакокинетика):
- скорость всасывания и нарастание концентрации в крови,
- каковы максимальная и минимальная доза,
- как быстро выводится из организма, и т.п.
Все эти данные нужны, чтобы решить: можно ли применять исследуемое вещество для людей. И если да – то сколько его нужно.
Неизбежное зло. Бюрократия. За правильным ходом КИ следят Департамент гос. регулирования обращения лекарственных средств Минздрава и Федеральная служба по надзору в сфере здравоохранения (Росздравнадзор).
Если ученый пришел к моменту, когда нужно переходить к клиническим исследованиям на людях – пора готовить заявку на проведение КИ. Для этого ему нужно несколько документов.
- Досье исследуемого лекарственного препарата. Все, что уже выяснили о препарате: данные о фармакокинетике, эффективности, токсичности и т.п.
- Протокол исследования. В нем подробно описан план будущего исследования и методики оценки результатов;
- Брошюра исследователя. Краткая шпаргалка, чтобы понятно объяснить суть исследования волонтерам и пациентам и получить их информированное согласие.
Этический комитет. Следующий этап квеста – получить оценку и заключение комитета по этике.
Комитет по этике – это независимая группа врачей, ученых, медицинского персонала и неспециалистов (представителей общественности). Они изучают протокол исследования и информированное согласие, чтобы до старта исследования удостовериться, что между пациентом, исследователями, фармкомпанией и национальным компетентным органом регулирования достигнуто согласие, ничьи права не нарушены, никто не подвергается принуждению и никому не прищемили свободу воли.
После проверки всех документов и одобрения этического комитета потенциальный препарат переходит в стадию клинических испытаний – на людях.
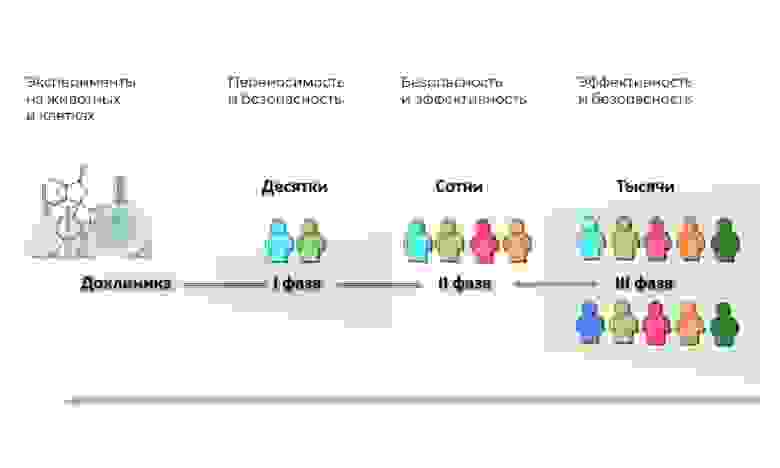
Основные фазы клинических исследований – на людях
Участники: 20 – 100 человек.
Длительность: от нескольких месяцев до 1 года.
Цель: изучить переносимость, фармакодинамику и фармакокинетику.
Проверяется, действует ли вещество на людей так же, как на животных, безопасно ли оно.
В первой фазе клинического исследования должны, теоретически, участвовать здоровые добровольцы, но в онкологии тестирование сильнодействующих веществ на здоровом организме нельзя назвать этичным. Поэтому участвуют люди с соответствующим заболеванием, против которого может быть эффективен будущий препарат.
Участникам постепенно вводят все бОльшие дозы препарата, начиная с минимальной и до максимально допустимой. После каждого введения отслеживается состояние пациента.
Оценивают фармакокинетику: скорость всасывания и экскреция (выделение неизменённого вещества), распределение по тканям и органам. Также оценивается фармакодинамика: действие препарата на клетки опухоли, на другие такни и органы, побочные эффекты. Выясняется предпочтительный вариант применения и уровень дозировки.
Кроме исследований с нарастающими дозами, в фазе I проверяют:
- действие пищи на препарат;
- взаимодействие с другими препаратами;
- влияние прочих заболеваний, которые могут повлиять на нужные дозы препарата (например, у пациента с почечной недостаточностью).
По данным FDA, первую фазу КИ успешно проходят 70% препаратов.
Участники: 100 – 500 пациентов.
Длительность: от нескольких месяцев до 2 лет.
Цель: проверка эффективности при определенных показаниях
Необходимо изучить, насколько новый препарат эффективнее по сравнению с плацебо или уже существующим лечением. Плюс, большее количество участников позволяет обнаружить более редкие побочные эффекты, которые не выявлены в фазе I.
Обычно на этой стадии исследования проводятся как двойные слепые рандомизированные плацебо-контролируемые.
Двойное ослепление: ни врач, ни пациент не знают, кто получает активное вещество, а кто – плацебо или оптимальное существующее на данный момент лечение.
Рандомизация подразумевает, что пациенты делятся на группы случайным образом – с помощью генератора случайных чисел. Повлиять на этот процесс не может ни врач, ни участник КИ.
Плацебо-контроль означает, что участники одной группы будут получать плацебо в таких же условиях, что и участники другой группы, которым дают активное вещество.

Всем – одинаковые на вид, вкус и запах лекарства.
Согласно данным FDA, лишь 33% препаратов, дошедших до фазы II, успешно проходят КИ и переходят в следующую фазу.
Количество участников: 300 – 3 000 и более.
Продолжительность: от года до нескольких лет.
Цель: подтверждение эффективности и безопасности исследуемого вещества на больших выборках.
Это самая крупномасштабная, сложная и дорогостоящая часть процесса разработки препарата. Цель таких исследований — подтвердить эффективность и безопасность исследуемого вещества при применении большим количеством пациентов.
По результатам этой фазы производители препарата получают разрешение для вывода его на рынок.
В фазе III могут принимать участие тысячи пациентов из разных стран. Все должно быть спланировано до мелочей, чтобы во всех местах проведения исследования его дизайн и значимые условия были абсолютно одинаковыми.
Дизайн исследования настолько узкий, что в него может попасть не только умирающий, но и пациент с прогнозом на стойкую ремиссию. Препарат должен быть настолько безопасным, чтобы его можно было давать практически здоровому человеку – и качество жизни не снижалось.
Перед началом фазы III проводится множество консилиумов и обсуждений между исследователями и сторонними экспертами: очень важно продумать дизайн экспериментов так, чтобы не упустить важное и получить все нужные данные.
В ходе фазы III окончательно подтверждается эффективность и безопасность нового лекарства, зависимость эффекта от дозы.
Анализируется соотношение преимуществ и рисков. По результатам контролирующий орган принимает решение о том, можно ли выводить препарат на рынок. Для этого нужно, чтобы соблюдались условия:
- препарат более эффективен, чем ранее известные аналоги,
- дает меньше побочных эффектов/лучше переносится,
- эффективен, когда не работают ранее известные препараты,
- более выгоден экономически,
- проще в применении.
Процесс рассмотрения заявки надзорным органом занимает 12-18 месяцев.
По данным FDA, третья фаза клинических исследований заканчивается положительным результатом лишь в 25-30% случаев от всех, что были на старте третьей фазы.

Тем не менее, в 2018 FDA побила собственный рекорд по числу одобренных препаратов
У контроля за новыми препаратами в России есть свои баги (или фичи, как посмотреть). По закону, одобренные зарубежные препараты должны пройти дополнительные клинические испытания в России: якобы, это повысит качество зарубежных препаратов.
Когда препарат уже прошел 3 фазы, вышел в продажу на мировой рынок, в нашей стране он еще может быть не зарегистрирован. Мы знаем, что он работает, в его инструкции на иностранных языках есть показания, подтвержденные 3 фазами исследований в США, или Канаде, или Европе.
Скажем, 12 показаний – 12 диагнозов, при которых препарат будет эффективен. Но в России еще не все эти показания подтвердили официально, только 6 из 12. И если у пациента именно тот вид рака, для лечения которого препарат еще пока официально не зарегистрирован в РФ, такой препарат бесплатно, в рамках ОМС, он не получит.
Это на 2-3 года замедляет пациентам доступ к новым лекарствам.
К сожалению, нас таких мало. Не всякая клиника может принимать у себя КИ.
Во-первых, у клиники должен быть сертификат GCP, Good Clinical Practice.
Во-вторых, исследователей должно быть минимум двое. У них тоже сертификаты, и не так-то просто их добыть: выдаются контролирующим органом страны-производителя препарата. В нашем случае это США и Франция. Проверяли двух врачей полгода.
В-третьих, сама клиника. Обязательно отделение реанимации, своя лаборатория, сертифицированные медсестры, правильная калибровка нужных автоматов, определенные помещения для хранения препаратов и документов, анонимные помещения, где нет камер – для пациентов. Чтобы запуститься в первый раз – пришлось переоборудовать некоторые кабинеты и палаты: вплоть до новых кроватей, все по дизайну КИ.

Для разных препаратов – разные холодильники
Словом, те клиники и врачи, которые хотят этим заниматься, должны еще постараться, чтобы создать определенные условия.
Набираем 2 или 3 группы пациентов, подписываем с ними информированное согласие.
Обычно на участие в клинических исследованиях люди соглашаются по 2 причинам:
- отсутствие эффективных методов лечения их болезни,
- желание сделать вклад в развитие науки.
В любом случае это исключительно добровольное решение. Исследователи обязаны в письменном виде предоставить пациенту информацию о цели КИ, о том, как оно будет проводиться, какое лекарство будет применяться, и т.п. Все это отражено в особом документе —информированном согласии. Каждый участник исследования застрахован от причинения вреда жизни и здоровью.
Наши пациенты пока ни разу не отказывались – для них это невероятный шанс получить лечение, причем бесплатное, когда остальные методы терапии уже исчерпали себя.
Но онкологических пациентов у нас много. Если клиент признается, что денег на лечение нет – мы обязательно проверяем требования к участникам исследования. Вполне возможно, что ему найдется место.
В данный момент открыт набор в 18 крупномасштабных исследований.
Конечно, масштабы в частной клинике – совсем не то, что в большом НИИ, но обычно 3-4 пациента в неделю попадают в протокол исследования. Это немало: не менее 10 человек в месяц, которые получают самое продвинутое передовое лечение – бесплатно.
И у них самих появляется дополнительный шанс, и будущие пациенты скорее смогут получить этот препарат, когда закончится КИ.
Пациенты вовсе не обязательно постоянно находятся в клинике – если это не запрещено дизайном КИ и пациент чувствует себя хорошо – он участвует амбулаторно. Приходит, получает свою капельницу и уходит. Есть и такие, кому лучше остаться в клинике, под присмотром.
В результате долгих месяцев скрупулезного выполнения длинного списка требований, постоянного мониторинга состояния пациента, консолидации данных по десяткам параметров мы делаем исследования, которые будут опубликованы, а пользоваться результатами – расширенной возможностью применения новых препаратов – будут все врачи из всех онкоцентров страны. И несколько десятков человек получают шанс на лечение прямо сейчас.
Надеемся, этот текст был для вас просто интересным чтением.
Читайте также:

