Болезнь хенда шюллера крисчена лечение
ХЕНДА — ШЮЛЛЕРА — КРИСЧЕНА БОЛЕЗНЬ (A. Hand, американский педиатр, 1868 —1949; A. Schuller, австрийский невропатолог и психиатр, 1874 —1958; Н. A. Christian, американский врач, 1876 —1951; синоним: липоидный гранулематоз, болезнь Крисчена — Шюллера, липогранулематоз, хронический системный прогрессирующий гистиоцитоз) — болезнь из группы гистиоцитозов X, характеризующаяся инфильтрацией различных органов и тканей атипичными гистиоцитарными элементами.
Заболевание впервые описал Хенд в 1893 году; он наблюдал у трехлетнего ребенка поражения кожи, костей черепа, увеличение печени и селезенки. Шюллер (1916) и Крисчен (1919) выделили триаду симптомов при этой болезни: дефекты плоских костей, экзофтальм (см.) и несахарный диабет (см. Диабет несахарный).
Заболевание наиболее часто встречается у детей в возрасте 4—5 лет, значительно реже у взрослых.
Содержание
- 1 Этиология и патогенез
- 2 Патологическая анатомия
- 3 Клиническая картина
- 4 Диагноз
- 5 Лечение
- 6 Прогноз
Этиология и патогенез
Этиология и патогенез до конца не изучены. Ряд исследователей относят изменения при болезни Хенда — Шюллера — Крисчена к реактивным, а само заболевание — к инфекционным болезням, возможно, вирусной этиологии. Pao (Rao) и сотр. (1970) считают, что возникновению заболевания способствует неадекватный ответ организма на какую-либо инфекцию; Несбит и Кривит (М. Nesbit, W. Krivit, 1975) связывают развитие болезни с иммунологической недостаточностью. Другие исследователи полагают, что в основе заболевания лежит расстройство функции системы мононуклеарных фагоцитов и нарушение жирового обмена; они относят его к ксантоматозу (см.).
Патологическая анатомия
При макроскопическом исследовании в костях, особенно в костях черепа, выявляются множественные различной величины дефекты, заполненные мягкими, иногда крошащимися опухолевидными гранулематозными разрастаниями желто-серого цвета. При поражении глазницы возникает экзофтальм, при поражении костей основания черепа возможно разрушение височной кости, а в ряде случаев турецкого седла, сдавление гипофиза или распространение в него и гипоталамическую область гранулематозных разрастаний. При вовлечении в патологический процесс центральной неравной системы наблюдается утолщение мозговых оболочек и инфильтрация вещества головного мозга. В легких обнаруживаются узелки и тяжи гранулематозных разрастаний, которые располагаются субплеврально, вокруг сосудов и бронхов, по ходу межальвеолярных перегородок, что часто сопровождается диффузным интерстициальным склерозом и признаками легочно-сердечной недостаточности (см. Легочное сердце). Отмечается увеличение печени, селезенки, лимфатических узлов. Могут наблюдаться гипертрофия десен, выпадение зубов, очаговые утолщения и изъязвления слизистой оболочки желудочно-кишечного тракта. Поражение кожи проявляется папулезными высыпаниями, возможны кровоизлияния, изъязвления.

Микроскопически опухолевидные гранулематозные разрастания состоят из гистиоцитов с примесью рассеянных или лежащих в виде скоплений лимфоцитов, плазматических клеток, эозинофильных лейкоцитов, главным образом сегментоядерных. Могут встречаться сидерофаги (см. Бурое уплотнение легких). Характерно наличие большого числа ксантомных (нередко гигантских многоядерных) клеток-макрофагов с пенистой вакуолизированной за счет накопления холестерина и холестеринэстеров цитоплазмой (цветн. рис.5 и 6). Соотношение клеточных элементов может варьировать, что отражает разные стадии процесса. Цитоплазма гистиоцитов характеризуется суданофилией, диффузной ШИК-положительной реакцией (см. ШИК-реакция), высокой активностью гидролаз. При электронно-микроскопическом исследовании в цитоплазме гистиоцитов выявляются так наз. тельца X — удлиненные включения, связанные с мембраной клеток, сходные с лизосомоподобными гранулами клеток Лангерганса шиповатого слоя эпидермиса. Как правило, имеются очаги некроза, кровоизлияния и в поздней стадии — поля склероза.
Клиническая картина

При поражении костей черепа и таза частый симптом болезни — боли в костях. При поражении височной кости может развиваться неинфекционный средний отит (см.), устойчивый к антибактериальной терапии. Вследствие деструкции костей глазницы возникает экзофтальм (рис. 1), при разрушении турецкого седла отмечается нарушение функции гипофиза, гипоталамуса с явлениями несахарного диабета (см. Диабет несахарный). Деструкция костей челюстей способствует расшатыванию зубов, их выпадению, оголению корней зубов, развитию вторичного гингивита (см.), стоматита (см.).
У 50—60% больных наблюдаются поражения кожи в виде ксантом, окрашенных в желто-коричневый цвет (см. Ксантома), везикул, изъязвлений, геморрагий. При вовлечении в процесс легких отмечаются кашель, одышка. Заболевание может иметь хроническое течение и медленно прогрессировать. Возможна диссеминация процесса с поражением лимфатических узлов, печени, селезенки и других органов.
В крови иногда отмечается умеренная анемия (см.), панцитопения (см. Гипопластическая анемия); в костномозговом пунктате — сохранность мегакариоцитов, иногда инфильтрация гистиоцитарными элементами.
В редких случаях осложнениями являются патологические переломы. Так, поражение позвоночника может привести к компрессионному перелому позвонков (см. Позвоночник), вызвать сдавление спинного мозга и корешковые симптомы (см. Спинной мозг).
Диагноз
Диагноз устанавливают на основании клинической картины, результатов цитологического и гистологического исследования очагов поражения, а также рентгенологического исследования костей.
В пунктате опухолевых образований кожи и мягких тканей выявляют инфильтрацию атипичными гистиоцитарными клетками с макрофагальной функцией, признаки эритрофагоцитоза; по мере прогрессирования заболевания такие инфильтраты обнаруживают в костном мозге.

Рентгенол. картина характеризуется преимущественным поражением костей черепа (рис. 2), таза, реже в процесс вовлекаются позвонки, ребра и длинные трубчатые кости (бедренные, плечевые, кости голени). В костях свода черепа образуются множественные дефекты неправильно округлой или овальной формы с четко очерченными изъеденными контурами без признаков остеопороза и реактивных склеротических изменений по периферии. Размеры очагов варьируют, иногда очаги занимают обширные участки: кости. Деструктивные процессы в области пирамиды, сосцевидного отростка и других отделов височной кости являются причиной поражения уха. Турецкое седло, как правило, не изменено. В ряде случаев выявляется небольшое его уплотнение. Из костей лицевого черепа изменения чаще обнаруживаются в челюстях, особенно в верхней. При поражении альвеолярных отростков наблюдается расширение зубных альвеол. В области таза очаги деструкции локализуются преимущественно в крыльях подвздошных костей. Поражение позвонков чаще бывает одиночным, встречается преимущественно в средней и нижней части грудного отдела позвоночника. Иногда развивается компрессия тел позвонков -с образованием платибрахиспондилии (см. Позвоночник) при сохранных межпозвоночных дисках. В редких случаях патологическим перелом позвонка может быть первым клиническим признаком болезни. Трубчатые кости вздуваются изнутри, содержат множественные очаги деструкции различной величины, корковое (компактное) вещество истончено, секвестров не наблюдается. При субкортикальнохм расположении очагов могут возникнуть периоститы (см.).

У взрослых рентгенологические проявления несколько отличаются. Чаще поражаются длинные трубчатые кости, в которых развиваются обширные периостозы (см. Рахит). Деструктивные процессы в костях конечностей (рис. 3) могут быть причиной их патологических переломов. Изменения в легких характеризуются чаще двусторонними мелкоочаговыми тенями, а иногда и гиперплазией внутригрудных лимфатических узлов.
Дифференциальную диагностику проводят с другими формами гистиоцитоза X, например с болезнью Леттерера — Сиве (см. Леттерера — Сиве болезнь).
Лечение
Лечение комплексное и зависит от особенностей распространения инфильтратов. При очаговых поражениях костей применяют лучевую терапию и оперативное вмешательство. Показанием к операции является быстрое увеличение одного или нескольких очагов (наиболее часто увеличиваются очаги в бедренной, большеберцовой, плечевой, тазовых костях, ребрах, позвонках), значительная деструкция кости, истончение кортикального вещества, опасность патологического перелома, нарастающие боли в пораженной кости, появление контрактур в суставе, хромота, мышечная атрофия.
Объем оперативного вмешательства зависит от локализации очага, его размеров, возраста и общего состояния больного. Операция заключается в выскабливании или резекции пораженного участка кости. В качестве костно-пластического материала для замещения дефекта используют аутокость или аллокость в виде стружки, щебенки, кортикальных пластин (см. Костная пластика). При мелких краевых дефектах пластику не производят. Дефекты большого размера (в длинных трубчатых костях, надацетабулярной области таза) заполняют кортикальными аллотрансплантатами. В трубчатых и плоских костях дефекты, не превышающие 2—4 см в диаметре, тщательно тампонируют аутостружкой. При поражении позвоночника показана реклинация (см. Кифоз) и фиксация с помощью металлических скоб. В костях свода черепа пластику осуществляют пластинами из аллокости или из перфорированной пластмассы. В послеоперационном периоде (см.) показана иммобилизация гипсовой повязкой до перестройки или репарации кости. Отмечено, что оперативное лечение одного из очагов нередко приводит к самопроизвольному закрытию нескольких очагов в других костях. Рецидивов после оперативного вмешательства обычно не отмечается.
При генерализованных поражениях костной системы назначают противоопухолевые средства — винкристин, винбластин, циклофосфан (циклофосфамид), хлорбутин (лейкеран), преднизон, меркаптопурин, метотрексат; в ряде случаев — их комбинации.
Прогноз
Прогноз в большинстве случаев благоприятный. Он ухудшается при поражении легких и присоединении интеркуррентных заболеваний.
Профилактика не разработана.
Конрад П. М. и Эртл Д. Е. Детская онкология, пер. с англ., с. 109, М., 1981; Москачева К. А., Небольсина Л. И. и Знаменская И. В. Ретикуло-гистиоцитоз у детей, Л., 1967; Наследственные и приобретенные болезни крови у детей, под ред. Н. С. Кисляк, с. 131, М., 1980; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 488, М., 1964; Тагер И. Л. Рентгенодиагностика заболеваний позвоночника, с. 302, М., 1983; Berghоz М., Sсhauer А. а. Pоppe Н. Diagnostic and differential diagnostic aspects in histiocytosis X diseases, Path. Res. a. Pract., v. 166, p. 59, 1979; Christian H. A. Defects in membranous bones, exophthalmos and diabetes insipidus, в кн.: Contributions to medical and biological research, dedicated to sir William Osier, v. 1, p. 390, N. Y., 1919; Funahashi A. a. Siegesmund K. A. Diagnosis of histiocytosis, Amer. Rev. resp. Dis., v. 124, p. 206, 1981; Hand A. Polyuria and tuberculosis, Proc. path. Soc. Philad-, v. 16, p. 282, 1893; Кlusener W. Uber die Hand—Schuller—Christianische Krankheit unter besonderer Beriicksichtigung der Lokalisation der Effloreszenzen, Bonn, 1970; McDonald J. S. a. o. Ilistocytosis X, J. oral Path., v. 9, p. 342, 1980; Nezelof C. Histiocytosis X, A histological and histogenetic study, Perspect. Pediat. Path., v. 5, p. 153, 1979; Schuller A. tiber eigenartige Schadeldefekte im Jugendalter, Fortschr. Rontgenstr., Bd 23, S. 12, 1915 — 1916.
Л. А. Махонова; Э. 3. Новикова (рент.), Л. И. Самойлова (хир.), М. Хохлова (пат. ан.).
Хенда — Шюллера — Крисчена болезнь (A. Hand, A. Schuller, Н. А. Christian; синоним: липогранулематоз, липоидогранулематоз, Х-ретикулез, гистиоцитоз-Х, системный ретикулоэндотелиоз) — заболевание, характеризующееся классической триадой симптомов: множественными дефектами костей, экзофтальмом и полиурией. Заболевание редкое. Возникает преимущественно у детей в возрасте от 1 года до 7 лет, хотя описаны случаи болезни Хенда — Шюллера — Крисчена у ребенка 2 недель и мужчины 39 лет. Значение наследственности, пола, факторов среды в возникновении болезни Хенда — Шюллера — Крисчена не выяснено. Есть указания на наличие нескольких заболеваний в одной семье.
Патологическая анатомия
Сущность болезни Хенда — Шюллера — Крисчена остается неясной. Ряд авторов считает ее следствием первичного нарушения липоидного обмена, в частности холестерин-эстеров. Другие считают ее одной из форм ретикулогранулематоза, родственной эозинофильной гранулеме и болезни Леттерера — Зиве.
Заболевание характеризуется образованием гранулем, состоящих из ретикулярных клеток, гистиоцитов, многочисленных макрофагов, полиморфноядерных лейкоцитов и эозинофилов. Клетки, поглощающие липоиды, резко увеличиваются в объеме и приобретают пенистый вид — так называемые ксантомные клетки, крайне характерные для данного заболевания. Появляется большое количество фагоцитирующих гигантских многоядерных клеток.
В последующем макрофаги разрушаются, липоиды откладываются в тканях, и весь очаг поражения склерозируется (организуется). Преимущественная локализация гранулем — кости черепа (чаще свод, реже челюсти, пирамида височной кости и др.). Могут поражаться также ребра, лопатки, кости таза, редко позвонки и длинные кости (плечо, бедро).
Гранулематозные очаги локализуются в губчатом веществе черепных костей, костномозговых пространствах губчатых, костномозговом канале и периостетрубчатых костей (в области метафизов).
Заболевание прогрессирует и наступает смерть от нарушения функции гипоталамического или диэнцефалического отдела головного мозга, от легочно-сердечной недостаточности и интеркуррентных заболеваний.
Клиническое течение
Заболевание начинается обычно незаметно, иногда в первые годы или даже месяцы жизни. Вначале дети развиваются нормально. Затем у ребенка появляется сильная жажда (выпивает до 5 л жидкости и более), и соответственно этому он выделяет большое количество мочи очень низкого удельного веса, без сахара, т. е. возникают явления несахарного диабета — результат скопления ксантомных клеток на основании черепа и сдавления гипофиза. Скопление ксантомных образований в области глазниц и глазных яблок вызывает экзофтальм. При осмотре на голове обнаруживаются разлитые или ограниченные различной величины безболезненные припухлости. При ощупывании определяются резко ограниченные дефекты, которые образуются в результате вытеснения костной ткани скоплениями ретикулоэндотелиальных клеток. Наиболее часто эти дефекты располагаются в чешуе височной кости и вдоль стреловидного шва. Реже поражаются кости грудной клетки, таза, позвоночника. Из трубчатых костей чаще других поражаются бедренные, очень редко плечевые и большеберцовые кости. Из характерных трех признаков заболевания поражение костей является наиболее постоянным.
Появляются и другие признаки: кожа может приобретать желтушный оттенок, возникают папулезно-пустулезные высыпания, в основе которых лежат скопления ксантомных клеток в глубине кожи по ходу сосудов. Высыпания часто располагаются симметрично.
Почти всегда заболевание протекает с гепато- и спленомегалией и системным увеличением лимфатических узлов. При поражении легких возникают цианоз, одышка. Дети становятся очень раздражительными, плаксивыми, жалуются на боли в спине и ногах. Отмечаются эндокринные расстройства — ожирение, нарушения роста, умственной деятельности; у взрослых — расстройства половой функции.
Течение болезни хроническое. Без лечения смерть при явлениях анемии, множественного разрушения костей, общего истощения наступает через 3—4 года после начала заболевания. В случае лечения заболевание протекает медленнее, затягиваясь на многие десятки лет. У детей раннего возраста процесс, принимая генерализованную форму, течет более остро и тяжело.
Диагностика
Очертания дефектов резкие, ровные (рис.), иногда мелкозазубренные; в некоторых случаях вокруг дефектов имеется зона разрежения костной ткани, а между ними — очаги уплотнения. В зависимости от течения болезни дефекты увеличиваются или уменьшаются, исчезают. Особое значение имеет изменение турецкого седла. На снимках видны деминерализация спинки седла, его расширение и уплощение, отсутствие заднего отростка, отклонение спинки назад.
В других костях, как и в костях черепа, размеры и степень поражения различны:
от незначительного, едва заметного разрежения кости до образования больших округлых дефектов. В трубчатых костях дефекты имеют форму кистозных образований или подпериостальных очагов. При рентгенологическом исследовании органов грудной клетки скопление ксантомных клеток по ходу бронхов имеет вид перибронхитов, интерстициальной пневмонии, легочных инфильтратов. У некоторых детей заболевание сопровождается периодическими повышениями t° до 38—39°. При анализе крови обнаруживаются умеренная анемия, средней величины лейкоцитоз, эозинофилия до 8—13%, ускоренная РОЭ. Иногда в диагностике помогают биохимические исследования крови, при которых находят липоидемию, повышение содержания холестерина.
Диагноз болезни Хенда — Шюллера — Крисчена в классических случаях прост; в неясных случаях может быть поставлен иногда только на основании данных биопсии или посмертно. В начальной фазе заболевание часто диагностируется как остеомиелит, туберкулез, саркома, миелома, остеохондропатия и т. д.; большие трудности могут представлять для диагностики случаи множественной эозинофильной гранулемы (см.). Системное увеличение лимфатических узлов, печени и селезенки требует исключения воспалительных (специфических и неспецифических) процессов, опухолей, заболеваний, вызываемых нарушением липоидного обмена (см. Гоше болезнь, Нимана — Пика болезнь), лейкоза (см.), лимфогранулематоза (см.).
Лечение
Назначают диету, бедную холестерином, препараты гипофиза, переливание крови, антибиотики, стероидную терапию и лучевое лечение. Рентгенотерапия не всегда сопровождается длительным успехом, так как после быстрого рассасывания облученных очагов образуются новые дефекты. Истощающее влияние на организм несахарного диабета заставило в последнее время начинать лечение с облучения межуточного мозга и придатка малыми дозами — 30—50—100 р через 1—3 дня и больше, доводя общую дозу до 200—400 р (К. А. Москачева). Повторные облучения проводят после получения эффекта от первого курса.
Рентгенотерапия, примененная своевременно, приостанавливает развитие местных очагов и задерживает генерализацию процесса.
Прогноз плохой; возможны спонтанные ремиссии.
Пародонтопатия при болезни Хенда — Шюллера — Крисчена проявляется в виде гингивита, выражающегося не в убыли десневых сосочков, а в их гипертрофии. Позднее на десне образуются язвы, покрытые оранжевым налетом, углубляются патологические зубодесневые карманы, появляется гнойное отделяемое из них.
Постепенное обнажение корней зубов и увеличивающаяся их подвижность заканчиваются выпадением этих зубов. На рентгенограмме отмечается резорбция костной ткани в виде кистозных полостей округлой или овальной формы чаще с ровными, но иногда и фестончатыми краями.
Очаги деструкции кистеобразной формы

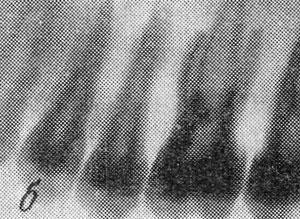
Очаги деструкции кистеобразной формы: а — переднего отдела нижней челюсти и
б — бокового отдела верхней челюсти при болезни Хенда — Шюллера — Крисчена.
Костная ткань в окружности дефектов имеет нормальную структуру. При проведении дифференциальной диагностики с пародонтопатиями, вызванными другими причинами, следует помнить, что при этом заболевании, кроме описанных изменений в зубочелюстном аппарате, имеется много других признаков.
Так как в основе заболевания лежит нарушение жирового обмена, сопровождающееся отложением липоид-ных веществ в соединительнотканных клетках ретикуло-эндотелиальной системы, то в крови наблюдается повышенное содержание холестерина, а в моче находят нейтральный жир.
При этой болезни может быть выражена триада: несахарный диабет, экзофтальм и множественное поражение костей черепа. Несахарный диабет связан с разрастанием ксантомных клеток в области турецкого седла, что ведет к нарушению функции гипофиза.
Экзофтальм объясняется разрастанием ксантомных клеток в глазнице, а множественные дефекты в костях также связаны с ксантомными клетками. Изолированного поражения челюстей не наблюдается, ибо поражаются и другие кости скелета, чаще всего кости черепа.
Одновременно с изменениями в полости рта отмечаются спленомегалия, гепатомегалия и множественное увеличение лимфатических узлов. Возможны вторичная анемия, геморрагические сыпи и кровоизлияния под кожу. Решающим диагностическим признаком является обнаружение в пунктатах костного мозга грудины и в селезенке ксантомных клеток.
Атрофия десны (обнажающий атрофический гингивит) — своеобразное, редко встречающееся заболевание. Проявляется оно в виде прогрессирующей атрофии десны клинообразной формы с валикообразно утолщенными краями. Межзубные сосочки и другие участки десны не изменены. На обнаженной поверхности корня часто находят незначительное отложение зубного камня. Этиология заболевания не выяснена. Е. М. Гофунг придает значение травматическим моментам. Е. Е. Платонов…
Эндокринная система регулирует и направляет основные процессы жизнедеятельности детского организма в период его роста и развития. В частности, отдеятельности желез внутренней секреции зависят темпы окостенения скелета, в том числе зубочелюстного аппарата. Гипотиреоз (микседема) нередкое страдание у детей и возникает вследствие снижения функции щитовидной железы. При этом заболевании наблюдаются недостаточное развитие альвеолярных отростков, некоторая отечность десен…
Спорадический гипофизарный нанизм вызывается гипофункцией передней доли гипофиза. Он выявляется на 3-м году жизни ребенка. Такие карлики имеют кукольный вид, нормальный интеллект. Наиболее часто изменения в пародонте обнаруживаются в группе больных нанизмом с задержкой полового развития и с гипотиреозом. У детей, страдавших нанизмом в возрасте от 3 до 6 лет, пародонтопатический синдром не выявлен. Однако…
Принято считать, что основное поражение находится в передней доле гипофиза и вторично вовлечены в процесс кора надпочечников, половые железы и другие звенья эндокринной системы. В придатке мозга при болезни Иценко—Кушинга развивается внутриседельная опухоль — небольшая аденома из базофильных клеточных элементов, выделяющих гонадотропный секрет. Л. А. Вилковой при болезни Иценко — Кушинга отмечена склонность к пародонтопатии,…
При эндемическом зобе имеется тенденция к гипертиреозу. По мнению Э. Э. Керимова, колебания функциональной активности щитовидной железы являются предпосылкой к развитию пародонтопатии, обусловливают активность ее течения, выраженность воспалительных явлений. Он наблюдал, что у здоровых подростков в возрасте 13—15 лет пародонтоз встречался в 4,8% случаев, причем в 0,6% отмечались выраженные симптомы пародонтоза, в то время как…
Болезнь Хенда-Шюллера-Крисчена более известна под названием липидный гранулематоз. Она являет собой распространенный ретикулогистиоцитоз, который характеризуется хроническим волнообразнобразным течением: болезнь то обостряется, то наступают периоды относительного благополучия. Продолжительность болезни – от одного года до нескольких лет.
Болезнь заключается в нарушении обмена липидов: сначала развивается ретикулез и, как следствие, нарушается проницаемость клеток, что провоцирует отложение липидов. Нарушение клеточного метаболизма – основная причина липидного гранулематоза.
В большинстве случаев болезнь Хенда-Шюллера-Крисчена поражает детей в возрасте от двух до пяти лет. Ребенок чувствует легкое недомогание, быстро устает, раздражается по пустякам. У больного пропадает аппетит, что может стать причиной анорексии. Ребенка сопровождают постоянные боли в животе, присутствует явление тошноты, беспокоят запоры.
Наиболее типичными являются три признака липидного гранулематоза:
- многочисленные деструктивные изменения всех костей тела;
- экзофтальм;
- несахарный диабет.
Страдающий этим недугом человек постоянно испытывает жажду и выпивает до двенадцати литров жидкости в сутки. У больного часто бывает рвота, он теряет в массе тела, организм истощается, замедляется его рост. Ребенок отстает от своих сверстников в физическом и психическом развитии.
У больных кожа становится сухой, на ней появляются фолликулярные шелушащиеся папулы сначала ярко-красного, а позднее желтого цвета. Кожные покровы характеризуются петехиальными элементами, геморрагическими корочками, покрываются точечными рубчиками.
Подобные высыпания наблюдаются при болезни Абта-Леттерера-Сиве. У больных липидным гранулематозом высыпания более ограничены, не исключено поражение ногтевых пластин.
У большинства пациентов увеличиваются печень и селезенка, уже на ранней стадии выявляются анемия, лейкоцитоз и моноцитоз, не исключено повышение холестерина в крови. У больного увеличиваются лимфатические узлы.
Проведение пункции лимфоузлов позволяет обнаружить псевдоксантоматозные клетки. Клетки такого же происхождения при проведении обследования больных обнаруживают и в костном мозге. Дефекты костей легко определить даже путем пальпации. Особенно это ощутимо при проведении пальпации костей черепа.
Рентгенограммы черепа имеют сходство с географической картой: дефекты чередуются с нормальными участками, не пораженными болезнью. Поражение костей челюстей провоцирует развитие стоматита, гингивита, безболезненную потерю зубов. У больного поражаются легкие: наступает интерстициальная пневмония, переходящая в эмфизему легких. При этом рентгенологический снимок органа напоминает пчелиные соты.
В некоторых случаях не все три признаки болезни присутствуют. Об активной фазе болезни Хенда-Шюллера-Крисчена свидетельствуют следующие показатели: повышение СОЭ, увеличение ретикулярных и плазматических клеток, тромбоцитоз.
Лечение необходимо проводить в стационаре. При обострениях болезни назначают глюкокортикоиды неразрывно с цитостатиками. Основную терапию необходимо всегда сочетать с симптоматическими способами лечения.
Хенда—Шюллера-Крисчена болезнь (син : гранулематоз липоидный, гистиоцитоз хронический системный прогрессирующий) – хроническая мультифокальная форма гистио-цитоза X. В различных органах и тканях (кожа, кости, внутренние органы) образуются опухолевые инфильтраты пролиферирующих клеток Лангерганса – представителей класса гистиоцитов. Чаще встречается у детей 5-6 лет. Предполагается вирусная этиология заболевания, иммунный или неопластический генез. Допускается роль расстройства функции системы мононуклеарных фагоцитов и нарушений жирового обмена (внутриклеточный ксантоматоз). Основных симптомов заболевания три: дефекты плоских костей, экзофтальм, несахарный диабет. В начальной стадии заболевания беспокоят жажда, частое мочеиспускание, боли в ногах, спине, кожные высыпания. В 80% случаев в костях черепа развиваются множественные дефекты, заполненные опухолевидными гранулематозными разрастаниями, хорошо выявляемыми при рентгенологическом исследовании как очаги остеолиза округлой формы. Чаще всего поражается свод черепа, турецкое седло, нижняя челюсть. Однако возможно также поражение позвонков, длинных трубчатых костей и др. При поражении глазницы возникает экзофтальм, возможны утолщение мозговых оболочек, инфильтрация вещества головного мозга. Разрушение турецкого седла сопровождается нарушением функции гипофизарногипоталамической системы с развитием несахарного диабета. В легких обнаруживают множественные рассеянные узелки и тяжи гранулематозных разрастаний. Отмечается увеличение печени, селезенки, лимфатических узлов, поражение пищеварительного тракта. Беспокоят боли в плоских костях (кости черепа, таза). У 50-60% больных наблюдаются поражения кожи в виде мягких желтоватых ксантом, геморрагии, везикул, изъязвлений и опухолевидных узлов диаметром до 2 см. Нередко возникают язвенные поражения десен, гениталий, анальной области. В крови анемия, в пунктате костного мозга – инфильтрация гистиоцитами. Гистологически выявляют опухолевидные гранулематозные разрастания, которые состоят преимущественно из клеток Лангерганса больших размеров с эозинофильной цитоплазмой, часто имеющих характерные бобовидные, складчатые ядра с мелкими ядрышками с примесью лимфоцитов, сегментоядерных лейкоцитов. Характерно образование большого числа ксантомных клетокмакрофагов с пенистой вакуолизированной за счет накопления холестерина цитоплазмой. Иммунофенотипический метод позволяет с помощью моноклональных антител фиксировать специфические для клеток Лангерганса маркеры СД1а. При электронномикроскопическом исследовании в цитоплазме клеток Лангерганса выявляют характерные гранулы Бирбека. Диагноз основывается на клинических, рентгенологических, гистологических и иммуноморфологических данных. Продолжительность жизни зависит от степени распространенности процесса. Дифференциальный диагноз проводят с другими формами гистиоцитозов.
Лечение
Лучевая и радиотерапия, хирургическое лечение при очаговом поражении костей с последующей костной пластикой. При генерализованных поражениях назначают полихимиотерапию (винкристин, винбластин, циклофосфан, хлорбутин, этопозид, метотрексат), а также преднизолон, интерферон.
Гистиоцитоз Х, лангергансоклеточный гистиоцитоз, болезнь Хенда-Шюллера-Крисчена, эозинофильная гранулема — все эти медицинские термины являются синонимами, и означают одно и то же заболевание. При развитии гистиоцитоза в организме накапливается избыток незрелых клеток Лангерганса.
Что такое гистиоцитоз Х, его формы, причины возникновения
Клетки Лангерганса — это клетки, содержащиеся в тканях эпителия, они являются подвидом крупного семейства клеток, известных под названием гистиоциты. Эозинофильная гранулема — это легочная форма гистиоцитоза Х, вызванная скоплением клеток Лангерганса в легких. Представляет собой редкое интерстициальное заболевание, нередко провоцируемое курением. Поражает в основном людей молодого возраста (третья или четвертая декада жизни).
Морфологически клетки Лангерганса представляют собой подвид белых кровяных клеток, которые обычно организм использует, чтобы бороться с инфекциями.
При гистиоцитозе клетки Лангерганса производятся и накапливаются в определенных частях тела, где могут приводить к образованию опухолей и повреждать структуру других органов.
Гистиоцитоз Х встречается у одного из 200 тысяч новорожденных, но не исключены случаи возникновения этого заболевания и в других возрастных группах: с раннего детства до зрелого возраста. Пациенты, преимущественно, не имеют симптомов заболевания, однако иногда течение болезни ошибочно принимают за последствия травм или других заболеваний.
Когда проявляется гистиоцитоз? Чаще всего в возрасте от года до трех лет. Заболевание может проявиться в поражении костей, кожи, лимфатических узлов, печени, селезенки, головного мозга, костного мозга или гипофиза.
Причины возникновения гистиоцитоза Х
Основной причиной развития гистиоцитоза Х или эозинофильной гранулемы является курение. Кроме того, важную роль играет воздействие окружающей среды. Факторами риска являются:
- проживание в экологически неблагоприятных зонах;
- плохое питание;
- слабый иммунитет;
- ревматизм детский или взрослый;
- легочные заболевания;
- хронические воспалительные процессы.
Симптомы гистиоцитоза у детей и взрослых
Симптомы гистиоцитоза у взрослых:
- продуктивный кашель;
- одышка;
- усталость;
- потеря веса;
- боль в груди;
- спонтанный пневмоторакс;
- лихорадка;
- поражения костной ткани;
- увеличение объема мочи;
- сыпь;
- жажда;
- потеря веса.
Поражения костей нередко болезненны, способствуют возникновению патологических переломов. Опухоли крупных костей, например, позвоночника, бедренной кости, приводят к быстрому разрушению костей. Отсутствие своевременной диагностики часто способствует развитию заболевания, и когда больные обращаются за помощью, опухоль разрушает большую часть кости.
Симптомы гистиоцитоза у детей:
- боли в животе;
- боли в костях;
- задержка полового созревания;
- раздражительность;
- лихорадка;
- частое мочеиспускание;
- желтуха;
- головные боли, головокружение;
- себорейный дерматит волосистой части головы;
- судороги, рвота;
- потеря веса, жажда;
- увеличение лимфоузлов;
- задержка роста и умственного развития.
Примечание: дети старше 5 лет, больные гистиоцитозом Лангерганса, часто имеют только симптомы поражения костей, а прочие симптомы отсутствуют.
Методы лечения гистиоцитоза Х
Гистиоцитоз Х лечат кортикостероидами, которые подавляют иммунную функцию (в том числе и функцию опасных клеток). Курение может ухудшить ответ на лечение, и должно быть исключено как в период лечения, так и после окончания курса. В идеале от курения необходимо отказаться совсем.
Детям назначают такие препараты, как:
- циклофосфамид;
- этопозид;
- метотрексат;
- винбластин.
Для лечения пораженных костей проводится лучевая терапия или операция, во время которой пораженный участок кости удаляют.
Другие лечебные процедуры:
- антибиотики для борьбы с инфекциями;
- поддержка легких (искусственная вентиляция);
- заместительная гормональная терапия;
- физиотерапия;
- специальные шампуни для лечения себореи;
- поддерживающий уход (для облегчения симптомов);
- обезболивающие препараты.
Пациентам с респираторными инфекциями, развивающимися на фоне эозинофильной гранулемы, а также больным со спонтанным пневмотораксом требуется стационарное лечение. Иногда рекомендуется хирургическое вмешательство, например, механический плевродез, теменная плеврэктомия или вдувание талька, чтобы предотвратить дальнейшее развитие заболеваний. В терминальной стадии заболевания у больных иногда развивается дыхательная недостаточность.
Читайте также:

