Злокачественная опухоль пигментной ткани называется

Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
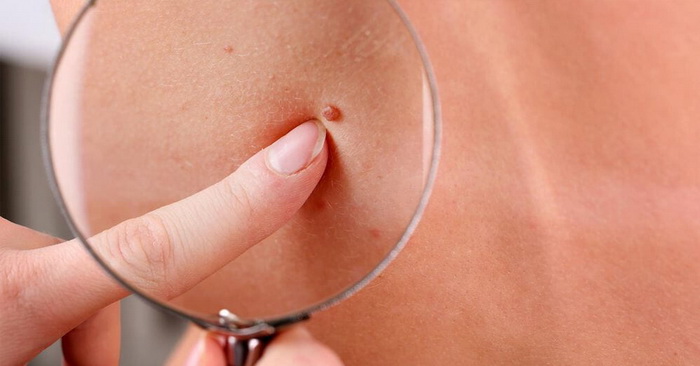
Виды доброкачественных новообразований кожи:
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.
Историческая справка
Данные о существовании злокачественных пигментных новообразований находим также в документах глубокой древности. Раскопки в Перу свидетельствуют о том, что древние колумбийские инки болели этой опухолью более 4000 лет тому назад. Радиоактивный анализ показывает, что мумии этой эпохи имеют изменения, свидетельствующие о метастазах меланомы в костях конечностей и черепа.
Эпидемиология злокачественной меланомы
Еще совсем недавно злокачественная меланома не рассматривалась как отдельная нозологично-статистическая единица, а входила в общую рубрику опухолей кожи. Полной картины частоты злокачественных пигментных новообразований нет из-за различных методов регистрации, статистической обработки и классификации, которые используют онкологические центры разных стран мира.
Эти затруднения существуют и в настоящее время, и надежды на полную унификацию показателей в близком будущем нет. В одних странах (преимущественно социалистических) эпидемиология опухолей изучается на основании целостной обязательной регистрации. В других рассчитывают на клинический материал, на сведения из протоколов вскрытий, на акты смерти, на документы застраховок и т. д.
Ошибки, допускаемые в диагностике злокачественной меланомы, имеют два противоположных направления: доброкачественные пигментные образования принимают за злокачественные (гипер-диагностика) и, наоборот, злокачественные пигментные опухоли принимают за доброкачественные (гиподиагностика). Гипердиагностика Что касается гипердиагностики, ее следствием является главным образом психическая травма. Поэтому правильнее поступают те врачи, которые обращаются за консультацией и прибегают к гистологическому исследованию. За злокачественную меланому принимают…
Диагноз злокачественной меланомы кожи зависит как от клинической формы пигментной опухоли, так и от его локализации. Сразу же следует подчеркнуть, что далеко не все черные или синевато-черные опухолевые образования кожи являются злокачественной меланомой. Существует целый ряд доброкачественных пигментированных опухолевых образований, которые очень напоминают злокачественную меланому. Прежде всего у пожилых индивидов на коже лица (чаще в…
Специфические белковые комплексы, расположенные на поверхности клеточной мембраны меланоцита, с одной стороны, в состоянии вызвать производство опухолевоспецифических цитотоксических антител, а с другой, мобилизовать иммунокомпетентные клетки крови, интерстициальных и околоопухолевых пространств. Определение титра этих антител и активности иммунноактивных клеток привело к открытию, что эти факторы существуют более всего в начальных стадиях болезни и их количество уменьшается…
В практике для определения отдаленных висцеральных метастазов злокачественной меланомы наиболее часто используют сцинтиграфическое исследование печени. Этот метод, введенный Stirett, Yule и Cassen в 1954 г., проводится посредством введения меченной радиоактивным йодом бенгальской розовой или радиоактивного коллоидного золота. Гепатосцинти-грамма дает информацию относительно наличия процесса, занимаемого им пространства, размеров и расположения метастатического очага. Вместе с Вл. Орешковым…
В 1962 г. Rode, исходя из того, что меланогены освобождаются при распаде опухолевых клеток, предложил так наз. искусственную меланогенурию посредством облучения пигментной опухоли, природа которой еще не выяснена. Rode назначал терапевтическую дозу облучения и в ходе ее фракционирования (разовая доза 400 рад) следил за появлением меланина в моче больного. При положительном результате этот автор, поставив…
Baum и Greenwood (1961), а также Franken (1960), применяя методику периодической амплитуды, обнаружили, что она играет существенную роль в дифференциальной диагностике злокачественной меланомы хориоидеи. Давно установлено, что моча некоторых больных злокачественной меланомой содержит неестественные продукты обмена, которые темнеют на воздухе и при определенных условиях дают реакцию с нитропрусидом натрия, причем конечный продукт имеет характерный синий…
В 1957 г. Melczer и Kiss ввели электрический метод выявления ранних неопластических сдвигов в коже. Они обнаружили, что при злокачественных опухолях поляризационный ток ослабевает, и наблюдается так наз. псевдорезистентность. Эти авторы применяли поляризационный ток и в диагностике злокачественной меланомы. Но метод не может считаться специфическим, так как псевдорезистентность наблюдается также и при других дорбокачественных и…
В 1953 г. Stühmer, стремясь найти методы, позволяющие обнаружить незначительные изменения живой ткани, положил начало созданию дерматоскопа, который, в сущности, является модификацией кольпоскопа и применим в диагностике опухолей кожи и слизистой. Дерматоскопия и домикроскопическая дерматография, предложенные в диагностике злокачественной меланомы, были приняты как ценные вспомогательные способы для дифференциальной диагностики. Некоторые признаки, обнаруживаемые посредством дерматоскопа, как,…
Вспомогательным методом, занимающим второе место после гистологического исследования, является метод эксфолиативного цитологического исследования. Ее начало заложено в основе представлении Virchow о клеточной патологии. Aschwort в 1859 г. обнаружил раковые клетки в крови трупа, a Quensell опубликовал в 1928 г. монографию о злокачественных клетках в экссудатах и транссудатах. Родоначальником современной эксфолиативной цитологии, однако, считают Papanicolau, который…

Злокачественные опухоли кожи – новообразования наружной локализации эпителиального, меланоцитарного, лимфоцитарного и сосудистого происхождения. Чаще развиваются в пожилом возрасте. Проявляются в виде бляшек, узелков и уплотнений с экзофитным и эндофитным ростом. При прогрессировании нередко изъязвляются. Могут прорастать подлежащие ткани, метастазировать в лимфатические узлы и отдаленные органы. Диагноз устанавливается на основании жалоб, данных осмотра и результатов дополнительных исследований. Лечение – оперативное удаление, химиотерапия, лучевая терапия.

- Базально-клеточная эпителиома
- Плоскоклеточный рак кожи
- Меланома
- Саркома Капоши
- Лимфомы кожи
- Цены на лечение
Общие сведения
Причины развития злокачественных опухолей кожи окончательно не выяснены. В числе основных факторов риска специалисты традиционно указывают проживание в южных районах, возраст, светлую кожу, механические повреждения, длительную инсоляцию и неблагоприятные метеорологические воздействия (ветер, низкую температуру, повышенную влажность воздуха). Вместе с тем, в последние десятилетия отмечается увеличение количества злокачественных опухолей кожи у городских жителей средней полосы, не работающих на открытом воздухе.
Исследователи связывают этот факт с ухудшением экологической обстановки, повышением уровня радиации, наличием большого количества канцерогенов в продуктах питания и бытовых средствах, модой на загар и распространенностью иммунных нарушений. Наряду с перечисленными факторами имеет значение наличие предраковых заболеваний кожи, в том числе – старческой кератомы, кожного рога, пограничного пигментного невуса, эритроплазии и болезни Боуэна.
К числу наиболее распространенных злокачественных опухолей кожи относятся:
- Базально-клеточная эпителиома (базалиома).
- Плоскоклеточный рак кожи (плоскоклеточная эпителиома).
- Меланома.
- Саркома Капоши.
- Лимфомы кожи

Базально-клеточная эпителиома
Базалиома – злокачественная опухоль кожи с местным агрессивным ростом и очень низкой склонностью к отдаленному метастазированию. Является самой распространенной формой рака кожи. В 80% случаев образуется в области лица и головы. Может возникать на неизмененной коже или становиться результатом злокачественного перерождения предракового процесса. Характерны медленное течение и высокая склонность к рецидивированию. Чаще диагностируется у людей пожилого возраста.
Вначале на поверхности кожи появляется небольшой безболезненный плоский или выступающий узелок телесного либо розоватого цвета. Иногда злокачественная опухоль кожи имеет вид вдавленной красноватой эрозии, напоминающей царапину. Базально-клеточная эпителиома растет в течение нескольких лет, достигая размера 1-2 сантиметра. По мере роста на поверхности новообразования сначала появляется участок мокнутия, а затем – небольшой очаг распада, покрытый корочкой.
Под корочкой располагается легко кровоточащая язвочка или эрозия, окруженная плотным узким валиком розоватого, коричневатого либо телесного цвета. Валик состоит из множества мелких узелков. В последующем язва увеличивается и углубляется. Иногда выявляется частичное рубцевание. При агрессивном эндофитном росте подвижность злокачественной опухоли кожи уменьшается. Углубление язвы является признаком инфильтрирующего роста и разрушения подлежащих тканей.
Различают несколько типов базалиом. Поверхностная базально-клеточная эпителиома обычно локализуется в области туловища. Представляет собой атрофическую эризематозную поверхность, покрытую корочкой и окруженную тонким плотным валиком. Плоская рубцовая базалиома, как правило, располагается в височной области, характеризуется наличием участка атрофии и рубцевания с нерезко выраженным валиком. Узловатая злокачественная опухоль кожи может быть множественной, локализуется на волосистой части головы, коже век и лба. Представляет собой небольшие узелки, покрытые корочками. Быстро изъязвляется и разрушает подлежащие ткани. Склеродермоподобная базалиома напоминает склеродермию. Склонна к рецидивированию.
Злокачественную опухоль кожи диагностируют на основании внешнего осмотра и данных гистологического исследования. Лечение – хирургическое либо нехирургическое удаление. Возможны иссечение, криодеструкция, электрокоагуляция, облучение и т. д. При глубоком поражении подлежащих тканей показана операция Мохса – иссечение в пределах визуально неизмененных тканей с последующим микроскопическим исследованием срезов опухоли и (при необходимости) поэтапным расширением зоны удаления тканей. После иссечения злокачественной опухоли кожи больным рекомендуют избегать прямых солнечных лучей. В течение 10 лет рецидивирование наблюдается у 40% пациентов.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи – злокачественная опухоль кожи, развивающаяся из шиповатого слоя эпидермиса. Выявляется в 10 раз реже базалиомы, мужчины страдают вдвое чаще женщин. Заболеванию больше подвержены светлокожие люди, проживающие в южных широтах. Риск возникновения злокачественной опухоли кожи повышается при продолжительном приеме иммуносупрессоров. Средний возраст пациентов – 50-60 лет. Обычно образуется на открытых участках кожи, на нижней губе и в области промежности. Может развиваться на фоне старческого кератоза либо возникать на месте травматических повреждений: рубцов после травм, ожогов, гнойных процессов, пролежней или трофических язв.
В отличие от базалиомы, эта злокачественная опухоль кожи протекает, как типичный рак любой локализации. Плоскоклеточная эпителиома быстро прогрессирует, дает метастазы в регионарные лимфоузлы и отдаленные органы. На начальных стадиях представляет собой одиночный шаровидный узелок. В последующем при экзофитном росте становится неровной и увеличивается в размере. При эндофитном росте (язвенно-инфильтрирующей форме) располагается в толще кожи, образует болезненную язву кратерообразной формы с плотными изъеденными краями.
Все злокачественные опухоли кожи с экзофитным и эндофитным ростом быстро прорастают подлежащие ткани и становятся неподвижными. Возможно разрушение мышц, сосудов, нервов, хрящей и костей. Вероятность раннего метастазирования особенно высока при злокачественных опухолях кожи, возникших в области послеожоговых рубцов, ушных раковин, нижней губы, кисти и наружных половых органов. Пациенты предъявляют жалобы на интенсивные локальные боли и ухудшение общего состояния. Появляются слабость, повышенная утомляемость, потеря аппетита, снижение веса, гипертермия и признаки общей интоксикации.
Без лечения летальный исход наступает спустя 2-3 года после возникновения злокачественной опухоли кожи. Причиной смерти становятся истощение, инфекционные осложнения или кровотечение из поврежденных сосудов. Диагноз выставляют на основании симптомов и данных гистологического исследования. Лечение оперативное. При метастазах в лимфоузлы дополнительно применяют лучевую терапию, при отдаленных метастазах назначают химиотерапию.
Меланома
Меланома – самая злокачественная опухоль кожи. Возникает из меланоцитов. Может развиваться на неизмененной коже или в области пигментного невуса. Чаще страдают светлокожие. У пациентов с темной кожей новообразование появляется редко, обычно – на подошвах и ладонях. Средний возраст развития злокачественной опухоли кожи – 20-45 лет. В числе факторов риска – избыточная инсоляция, множественные невусы, врожденный пигментный невус и диспластический невус. У больных, имеющих родственников с меланомой, вероятность заболевания увеличивается в 8 раз, у пациентов, ранее перенесших операцию по удалению меланомы – в 9 раз.
Злокачественная опухоль кожи представляет собой плоское пятно или выступающий узелок черного либо темно-коричневого цвета. Окраска новообразования может быть однородной или неоднородной, иногда пигментированные участки чередуются с очагами телесного цвета. Очень редко выявляются меланомы, лишенные меланина. При прогрессировании опухоль быстро увеличивается в размере или начинает все больше выступать над поверхностью, становится шероховатой. Возможно шелушение. Новообразование легко повреждается и кровоточит. Может протекать без неприятных локальных ощущений либо сопровождаться зудом и жжением.
Злокачественная опухоль кожи быстро метастазирует в регионарные лимфоузлы и отдаленные органы. Дает метастазы в кожу в виде пигментированных и непигментированных новообразований, вначале расположенных недалеко от первичной опухоли, а затем – разбросанных по всему телу. Диагноз выставляется на основании симптомов, радиофосфорной пробы, термографии и данных цитологического исследования. О наличии меланомы могут свидетельствовать такие визуальные признаки, как асимметрия, изменение цвета, неровность контуров и увеличение диаметра невуса более 5 мм.
Биопсия при этой злокачественной опухоли кожи категорически противопоказана. При подозрении на меланому берут мазки-отпечатки для цитологического исследования, проводят тщательный внешний осмотр, пальпируют лимфоузлы, уделяют особое внимание признакам возможного метастазирования во внутренние органы. Больных с подозрением на злокачественную опухоль кожи направляют на рентгенографию грудной клетки, назначают МРТ и КТ внутренних органов, сцинтиграфию печени и другие исследования. Лечение хирургическое. В послеоперационном периоде применяют химиотерапию и иммунохимиотерапию. Прогноз неблагоприятный.
Саркома Капоши
Саркома Капоши – злокачественная опухоль кожи, развивающаяся из клеток внутренней выстилки лимфатических и кровеносных сосудов. Обычно возникает при наличии иммунных нарушений (у стариков, больных ВИЧ, пациентов, принимавших иммуносупрессоры). В числе возможных факторов риска указывают онкогенные вирусы, травмы и наследственную предрасположенность. Эндемическая африканская форма обычно выявляется у молодых людей, характерно раннее метастазирование.
Классическая форма злокачественной опухоли кожи чаще диагностируется у пожилых мужчин. Проявляется образованием множественных багровых или синевато-бурых узлов и бляшек на нижних конечностях. В течение многих лет наблюдается локальное, постепенно распространяющееся поражение, со временем осложняющееся отеком и слоновостью конечностей. В последующем возможна диссеминация с поражением лимфоузлов, внутренних органов, кожи лица и туловища.
Иммунозависимая форма злокачественной опухоли кожи развивается у пациентов, получавших иммуносупрессоры после пересадки органов. Эпидемическая форма выявляется у больных СПИД, для нее характерны быстрое бурное развитие и раннее метастазирование. Тактика лечения злокачественной опухоли кожи зависит от распространенности и формы болезни. При классической форме с локальным поражением конечностей осуществляют иссечение новообразований. При генерализации назначают лучевую терапию и химиотерапию. Прогноз зависит от формы заболевания.
Лимфомы кожи
Лимфомы кожи – группа злокачественных опухолей кожи, развивающихся из Т- и В-лимфоцитов. Причины возникновения не установлены. В качестве возможных факторов риска рассматривают некоторые вирусы, контакт с химикатами, повышенный уровень радиации и чрезмерную инсоляцию. Не исключена наследственная предрасположенность. Новообразования могут быть первичными (злокачественные клетки первично поражают кожу) или вторичными (опухоль образуется в лимфоидном органе, а затем диссеминирует в кожу).
Злокачественные опухоли кожи проявляются зудом, высыпаниями, изменением формулы крови и увеличением регионарных лимфоузлов. При прогрессировании процесса возможно поражение внутренних органов. Диагноз устанавливается на основании данных осмотра, анализов крови, УЗИ и КТ внутренних органов, стернальной пункции, биопсии лимфоузлов и других исследований. План лечения злокачественной опухоли кожи составляют с учетом вида лимфомы и распространенности процесса. Осуществляют оперативное удаление, проводят терапию иммуностимуляторами и глюкокортикостероидными препаратами, назначают лучевую терапию и химиотерапию. Прогноз зависит от вида лимфомы.
Опухоля кожи
| Классификация | |
| Доброкачественные | Злокачественные |
| v Папиллома v Себорейная бородавка (старческая бородавка, базально-клеточная папиллома) v Кератоакантома v Пигментные невусы (доброкачественные пигментные опухоля) v Дерматофиброма (фиброма) v Ангиомы v Липома | Ø Базально-клеточный рак (базалиома) (Cancer basocellularis) Ø Плоскоклеточный рак Ø Меланома (злокачественная пигментная опухоль) Ø Саркома Капоши (болезнь Капоши) Ø Лимфомы |
(невус, невоидная опухоль, родимое пятно, пигментные пятна)
Пигментные опухоли представляет собой порок развития, возникающий в эмбриональном периоде в результате миграции меланобластов из нейроэктодермальной трубки (неврального гребешка) в базальйный слой эпидермиса. При этом некоторые из меланобластов не достигают эпидермиса и остаются в дерме. Меланобласты трансформируются в меланоциты, которые являются предшественниками невусных клеток (невоцитов). Следовательно, патогномоничным признаком невусов является наличие в них невусных клеток (невоцитов), которые могут находиться как в эпидермисе, так и в дерме. Эти клетки могут содержать пигмент меланин, а возможно, и способны его синтезировать. Однако существуют и беспигментные невусы, и так называемый "невус сальных желез" (аденоматозный), на самом деле не содержащий невусных клеток, поэтому в современной научной литературе распространен термин не "пигментный", а "невоклеточный" невус.
Невусы представляют собой доброкачественные новообразования и могут быть врожденными (их часто называют родинками) и приобретенными.
! Родинками называют меланоцитарные невусы - доброкачественные опухоли из меланоцитов.
Меланоциты - это клетки, которые вырабатывают пигмент меланин, защищающий кожу от повреждающего воздействия ультрафиолетовых лучей. Поэтому при многократном воздействии ультрафиолета количество меланина увеличивается и кожа приобретает коричневый оттенок (загар). Меланоцитарные невусы возникают при размножении меланоцитов в коже, и в том или ином количестве выявляются почти у всех людей со светлой кожей.
Мы рождаемся, не имея родинок. Но проходит несколько лет и они возникают. Пиком их активного появления является 5-6-летний возраст, а также юношеские годы.
Сначала родинки представляют собой равномерно пигментированные округлые или овальные пятна размером до 5 мм с гладкой поверхностью, цвет которых может варьировать от светло-коричневатого до черного. С течением времени родинки не только увеличиваются в размерах, но и приподнимаются над поверхностью кожи, имея вид округлого узелка. Часто на поверхности родинки могут расти короткие волоски. Подавляющее большинство родинок являются доброкачественными образованиями, они растут пропорционально телу человека и не доставляют каких-либо неудобств.
Невусные клетки также называют невомеланоцитами - меланоцитами невуса. Таким образом, "меланоцитарный невус", "невоклеточный невус", "невоцитарный невус", "невомеланоцитарный невус", "меланоцитарно-невоцитарный невус" - синонимы.
Невусы в течение жизни человека могут появляться и исчезать, поскольку популяция их клеток морфологически не является стабильной и локализация этих клеток в слоях кожи претерпевает топические изменения (имеют тенденцию к миграции из базального слоя эпидермиса в папиллярный слой дермы).
Количество невусов кожи зависит от гормонального фона и наибольшее их число обнаруживается в период полового созревания. Существует даже точка зрения, согласно которой все пигментные невусы являются врожденными, но незаметны при рождении, а проявляются только под действием изменений гормонального статуса: в период полового созревания, в репродуктивной фазе, инволютивном периоде, при стимуляции синтеза меланотропного гормона и т. п. Действительно, только 12% новорожденных имеют невусы, из которых 90% мелкие, менее 4 мм, 8% - средние и только 2% - гигантские. Невусы встречаются у 4-10% грудных детей, а к возрасту 15-16 лет они имеются практически у 100% людей. С возрастом частота встречаемости невусов снижается. В 20-25 лет их среднее число на теле примерно 40, в 80-85 лет более чем у половины людей нет ни одного невуса. В среднем на теле взрослого человека присутствует 14-15 невусов.
Невусы могут располагаться в эпидермисе или дерме либо в обоих этих слоях и внешне могут выглядеть по-разному. Чаще всего они представляют собой участки кожи (слегка возвышающиеся или не возвышающиеся) от бледно-коричневого до темно-коричневого или иссиня-черного цвета. Чаще всего родимые пятна растут по мере роста ребенка, а к периоду полового созревания рост их, как правило, прекращается.
Очень редко наблюдается малигнизация, преимущественно в тех участках, где опухоль подвергается постоянной травме: область шеи, поясницы, локтевые и коленные суставы, волосистая часть головы, стопы. Общеизвестно, что важную роль в этиологии меланомы кожи отводят избыточной инсоляции (чрезмерному загоранию).
Далеко не все невусы потенциально могут переродиться в меланому, поэтому принято их делить на меланомоопасные и меланомонеопасные:
Ø Меланомоопасные - пигментный пограничный невус, голубой невус, невус Ота и гигантский пигментный невус, предраковый меланоз Дюбрея.
Ø Меланомонеопасные - внутридермальный пигментный невус, фиброэпителиальный невус, папилломатозный и веррукозный невусы, "монгольское пятно" (Halo-невус - невус Сеттона).
Меланомоопасные невусы встречаются значительно реже (около 10%), чем меланомонеопасные. По возрасту, локализации очагов поражения и другим клинико-анатомическим даннымобе подгруппы не отличаются одна от другой. Большая или меньшая пигментация очага не представляет никакой дифференциально-диагностической ценности.
Различные травмы - механические, химические, радиационные, как острые, так и повторные, могут быть факторами, провоцирующими превращение в меланому некоторых видов невусов, в первую очередь пограничных или меланомоопасных. В связи с этим строго противопоказана биопсия подозрительного элемента кожи, а также косметическое его лечение при помощи непосредственно травмирующих методов (частичное лечение, электрокоагуляция, криотерапия, воздействие химическими и другими агентами). Процент больных меланомой, у которых имеются указания на предшествующие развитию опухоли травмы (после неполного косметического удаления пигментного невуса, случайной травмы - ушиб, порез и т.д.), варьирует от 20 до 78%. По мнению некоторых авторов, у больных меланомой кожи, развившейся после травмы, хуже прогноз. Некоторые авторы подвергают сомнению роль травмы в развитии меланомы из пигментных невусов, считая, что в наблюдавшихся и описанных в литературе случаях злокачественного превращения невусов фактически уже имелась сформировавшаяся опухоль.
Лечение. Существуют невусы, которые удалять нельзя, некоторые должны быть удалены хирургически, для некоторых возможно применение микродермабразии или лазерной шлифовки. Все удаленные невусы подлежат обязательному морфологическому (гистологическому) исследованию.
Оперативное лечение показано при диспластических, узловатых и гигантских пигментированных невусах из-за их возможной малигнизации. Также показанием к иссечению любого пигментированного образования является: изменение цвета, размера, формы и консистенции; болевой синдром; регионарная лимфаденопатия.
Существует несколько способов хирургического иссечения:
1. Удаление лазером или радионожом. После удаления мелких невусов следов практически не остается, поэтому эти методы используется при устранении родинок на лице.
2. Хирургическое иссечение - применяется, когда невус достигает крупных размеров и его нельзя удалить лазером или радионожом.
Атерома (киста сальной железы)
Атерома, киста сальной железы — опухолевидное образование, возникающее в результате закупорки протока сальной железы.
Атерома может появляться на любых участках тела, где растут волосы, но преимущественная локализация — кожа головы, лица (особенно ниже рта), спина, шея, область половых органов.
| · Первичные · Вторичные | o Без нагноения o С нагноением |
Определяется поверхностно расположенное плотно-эластическое образование с чёткими контурами, подвижное. Кожа над образованием в складку не собирается. При нагноении атеромы появляются боль, покраснение, отек, болезненность, повышение температуры, флюктуация. При нагноении атерома может самостоятельно прорваться наружу — выделяется гной с салообразным содержимым.
Вторичные атеромы - ретенционные кисты сальной железы; встречаются чаще у лиц, страдающих жирной себореей, гипергидрозом, шаровидными, пустулезными, флегмозными угрями; как правило, эти атеромы плотные, болезненные, синюшного цвета, размером от горошины до лесного ореха, локализуются больше в области щек, шеи, в заушной складке, на груди, спине, у крыльев носа. Начавшись с маленького шаровидного образования, атерома может вскрыться и превратиться в язву. Иногда же она осумковывается плотной соединительной капсулой и остается в виде твердой безболезненной шаровидной опухоли. В редких случаях атерома может трансформироваться в злокачественное новообразование.
Иногда атерому сложно отличить от других опухолевидных образований кожи, например липомы, гигромы, лимфаденита.
| | | следующая лекция ==> | |
| Методы лечения | | | Тератома |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:

