Как снизить шанс появление опухоли головного мозга


Наш эксперт – онколог, гематолог, кандидат медицинских наук Михаил Ласков.

Первичные и вторичные
Во всяком случае медицинская наука пока не может дать чёткий ответ, почему развиваются первичные опухоли головного мозга – то есть те, которые возникают у людей, не имеющих другого онкологического диагноза. Ведь помимо первичных есть ещё и вторичные опухоли, которые образуются из-за того, что какой-то другой поражённый опухолью орган даёт метастазы в голову. Такое может произойти при многих видах рака (молочной железы, лёгкого, меланоме и других). Считается, что в небольшом проценте случаев вторичные опухоли возникают из-за ранее проведённого лучевого лечения или химиотерапии. Поэтому ионизирующее излучение считается хотя и не основным, но всё же доказанным фактором риска. Это, правда, не касается лучевой диагностики (КТ, рентген). Радиационное лечение делается только в определённых случаях и в ожидании пользы, которая существенно превышает его потенциальный риск. К тому же эти методы применяются строго по показаниям, а не бесконтрольно, говорить об их опасности некорректно.
А говорят, что…
В народе ходит множество слухов по поводу этого страшного заболевания. Постараемся в них разобраться.
Миф. Рак мозга возникает из-за травм головы, полученных при падении, нападении или при спортивных играх.
На самом деле. Черепно-мозговая травма – вещь неприятная и потенциально очень опасная. Тяжёлое повреждение головы может привести к инвалидности и даже смерти. Но опухоли мозга среди последствий таких травм тем не менее не выявляются.
Миф. Рак мозга – наследственное заболевание.
На самом деле. Большинство злокачественных опухолей – это цепь случайных генетических поломок в клетках. Но дело чаще всего не во врождённых генетических мутациях, а в тех поломках, которые накапливаются в организме человека в течение жизни. Поэтому, как правило, к наследственности рак мозга не имеет отношения. Он может возникать в семьях, где ранее никто не страдал этим заболеванием, и наоборот, такой риск у членов семьи болеющего не выше, чем у любых других людей.
Миф. Опухоль мозга обычно возникает у пожилых.
На самом деле. Для разных опухолей мозга распределение по возрасту возникновения тоже разное. Например, для одной из наиболее частых и грозных опухолей, глиобластомы, есть два пика заболеваемости у взрослых – в среднем и пожилом возрасте. Но, к сожалению, этот вид рака встречается и у детей. Если среди всех других онкологических заболеваний у взрослых опухоли мозга возникают редко, то у детей, наоборот, этот рак находится на втором месте после рака крови (лейкемии).
Миф. Болезнь провоцируют мобильные телефоны и микроволновки. Особенно опасно долго говорить по мобильнику и класть его рядом с головой, например, под подушку во время сна.
На самом деле. Нет ни одного доказательства такой взаимосвязи. Если бы это было так, произошёл бы резкий всплеск заболеваемости, в сотни, тысячи раз. А этого не наблюдается. Несмотря на то, что заболеваемость в последние годы выросла, но всё же незначительно. И не исключено, что это связано с лучшей выявляемостью рака, большей доступностью диагностических исследований (МРТ, например). Поэтому можно смело пользоваться телефонами. И сколько угодно употреблять еду из микроволновки.
Миф. Всё зло – от красок для волос. Особенно тёмных оттенков – там полно канцерогенов.
На самом деле. Это домыслы. Исследований, подтверждающих это предположение, не существует. А если бы это было так, то половина женщин бы уже давно вымерли.

Миф. Во всём виноваты стрессы и вредные привычки.
На самом деле. Стрессы, алкоголь, курение, конечно, не делают людей здоровее. Но нервничают все, а рак мозга развивается у единиц. Что касается алкоголя, то решающая его роль доказана в отношении других раков – прежде всего пищевода, печени, головы и шеи. Курение – фактор риска, наиболее значимый для рака лёгкого, мочевого пузыря, простаты. Но здоровый образ жизни, конечно, важен.
Миф. Единственный метод защиты от рака мозга – делать каждый год МРТ головы.
На самом деле. Нет, это пустая трата времени и денег. Делать МРТ нужно только по показаниям. Исследования показали, что высокая частота проведения этих исследований не сказывается на уменьшении случаев заболевания.
Миф. Головная боль и головокружения – главные симптомы рака мозга.
На самом деле. В 99% случаев они к раку мозга не имеют отношения. В небольшом проценте случаев головная боль может быть связана с опухолью, но только если она впервые появилась у взрослого человека, который ранее ею никогда не страдал, и возникает под утро и при этом сопровождается тошнотой и рвотой. Также к опасным признакам относятся судорожные приступы у взрослых, напоминающие эпилепсию. Но во многих случаях симптомов при раке мозга вообще не бывает и опухоль находится случайно.
Миф. Рак мозга неизлечим. И даже пытаться не стоит.
На самом деле. Надо начать с того, что в медицине не существует такого понятия, как рак мозга, а есть множество самых разных видов опухолей этого органа. Есть опухоли, трудно поддающиеся лечению (например, глиобластома), а есть те, что, наоборот, очень хорошо лечатся (например, менингиома). Вторичные опухоли мозга, образуемые метастазами при других видах рака, хоть и относятся к неизлечимым, но являются контролируемыми. Благодаря постоянному лечению с некоторыми из них людям удаётся достаточно долго жить.
На самом деле. Да, опасность есть, как и при любой другой операции. Но, во-первых, осложнения возникают редко (в нескольких процентах случаев), а во-вторых, риск главным образом заключается не в том, что пациент лишится разума, а в том, что он может погибнуть на операционном столе.

Этот вид онкологии — не самый частый: согласно информации Международного центра исследования рака, в 2012 году он занимал лишь 17 место среди всех онкологий, по нему нет даже отдельной статистики ВОЗ. Он значительно уступает по частоте раку легкого, груди и прямой кишки, уверенно держащих мрачную тройку первых мест. Тем не менее, 1,8 % всех онкологических заболеваний, 256 новых случаев на 100 000 населения в 2012 году, и, наконец, самое главное — неясность этиологии, т.е. причин возникновения, делают онкологические заболевания головного мозга одной из самых страшных нозологий XXI века.
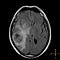
Актуальность проблемы состоит и в том, что первая тройка (рак легкого, груди и прямой кишки) начинает все более эффективно диагносцироваться и лечиться, и на первое место начинают выходить более редкие в эпидемиологическом плане опухоли.
Мозг — крайне сложное в тканевом отношении образование, выполняющее не только функции хранения и передачи информации, но и осуществляющее координацию и взаимодействие организма с окружающей средой. Кроме собственно нервной ткани, в мозге присутствует эпителиальная ткань (оболочки головного мозга), сосуды, разные железы, производящие гормоны (гипофиз, эпифиз) — все эти образования подвержены озлокачествлению и именно они чаще всего являются причиной онкологического процесса. В международной классификации болезней опухолей головного мозга — десятки, и более половины нозологий — опухоли не из нервной ткани.
Во время внутриутробного развития человек, последовательно проходя стадии от зиготы, почкуя собственные клетки, формирует первичные ткани: эктодерму, эндодерму и мезодерму. Из эктодермы формируется нервная трубка, примерно к 25 дню она замыкается и становится собственно трубкой, замыкая края. Процесс называется нейруляцией. Эта трубка формирует сначала три, а затем пять мозговых пузырей, из которых в дальнейшем и образуются основные отделы головного мозга. Задний пузырь преобразуется в продолговатый мозг и мозжечок, средний закономерно становится средним мозгом, а передний формирует полушария головного мозга.
Редко, но метко
Как признаются сами ученые, в абсолютном большинстве случаев этиология опухолей головного мозга неизвестна. Тут важно отличать первичные опухоли головного мозга и метастазирование опухолей другой локализации (например, груди или легкого) в головной мозг. В Великобритании регистрируется всего порядка 9400 случаев опухолей ЦНС, и это — при хорошем развитии медицины и 63 миллионах жителей. Несмотря на относительную редкость заболевания у взрослых и детей, опухоли мозга занимают 2 место среди онкологии у детей до 14 лет и 4 место — в возрастной группе до 24 лет.

Тем не менее, болезни без причины не бывает, и с накоплением медицинского опыта и статистики заболеваний врачи могут назвать основные предрасполагающие факторы. Помимо возраста, к ним относится любое лучевое воздействие на головной мозг. Помимо попадания в очаг ядерной катастрофы, это может случится при плановом исследовании при помощи рентгена или КТ головного мозга. При этом увеличивается вероятность возникновения менингиом, доброкачественных опухолей паутинной оболочки, и в незначительной степени — злокачественных глиом. Из факторов риска стоит отметить любое другое онкологическое заболевание в анамнезе (впрочем, это фактор риска для опухолей любой локализации), особенно лейкемию или не-ходжкинскую лимфому. Кроме непосредственно онкологического процесса, свидетельствующего о недостаточности защитных систем организма, на возникновение опухолей головного мозга влияет лучевая или химиотерапия рака (например, метотрексат, использующийся при лечении вышеупомянутой лейкемии).
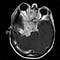
Повышенный риск возникновения рака мозга у людей, имеющих ряд системных заболеваний и синдромов: нейрофиброматоз, синдромы Тукота, Турнера, Горлина. Среди больных ВИЧ/СПИД выявляемость опухолей мозга в два раза чаще, чем в среднем в популяции. У женщин, принимающих оральные контрацептивы или вступивших в менопаузу, повышен риск возникновения менингиомы, однако взаимосвязь еще не до конца уточнена. Точно также, до конца не известна роль в возникновении рака мозга таких распространенных явлений, как высоковольтные линии электропередач и сотовые телефоны. Проблема влияния сотовых телефонов на головной мозг и, в частности, их роль в возникновении опухолей изучается относительно недавно. В последних исследованиях, результаты которых были опубликованы в апреле 2015 года, говорится об увеличении числа опухолей у мышей, которые подвергались разным дозам излучения, аналогичным излучению сотовых телефонов. У них отмечались опухоли легких и печени. Такое увеличение заболеваемости ученые, проводившие исследование, связывают с метаболическими сдвигами, возникающими при облучении RF-EMF. Последние же исследования случаев онкологии мозга у людей (май 2014 года, мультицентровое исследование CERENAT) не нашли зависимости возникновения рака мозга от частоты использования мобильными телефонами. Как видно, данные противоречивы, и на данный момент сложно сказать, влияет ли излучение мобильных телефонов на вероятность онкологического процесса или нет.
Кроме факторов, повышающих риск возникновения рака мозга, есть и факторы, его снижающие. К таковым относят астму, энзему и сенную лихорадку. Считается, что при этих заболеваниях из-за напряжения иммунитета риск онкологии несколько ниже, чем в целом в популяции. В ряде исследований, касающихся других заболеваний, была отмечена относительно низкая частота возникновения рака мозга у лиц, принимающих аспирин и другие противовоспалительные препараты.
Опухоль всего
Мы не будем описывать в этой статье опухоли головного мозга, являющиеся метастазами опухолей другой локализации, и уж тем более — все гистологические типы опухолей, которые могут встречаться у человека. В международной классификации их десятки и только перечисление их всех займет пару страниц.
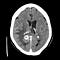
Первичные опухоли — это опухоли, возникшие в головном мозге из разных его элементов — оболочек, сосудов, нервных и других клеток. Если рассматривать только первичные опухоли, то 45 процентов всех опухолей — это глиомы — опухоли из глии, ткани, чьей общей функцией является поддержание нервной ткани, ее питание и обеспечивание нормального функционирования нейронов. Самым частым типом глиомы — до 35 процентов — является астроцитома. Опухоль развивается из астроцитов — клеток головного мозга, не передающие нервные импульсы, а обеспечивающие нейроны питательными веществами. Астроцитома бывает разной степени злокачественности, определяемой степенью дифференцировки клетки (выяснить этот параметр можно только при биопсии опухоли). Астроцитома может быть фокальной, т.е. локализованной: в таком виде астроцитома встречается только у детей, легко поддается лечению, т.к. визуально легко дифференцируется, и как правило доброкачественная. Диффузная форма астроцитомы характерна для взрослой популяции, крайне злокачественна, отличается быстрым ростом в тканях мозга и трудно поддается лечению.
Кроме астроцитом к глиомам относятся олигодендроглиомы, образованные из клеток олигодендроцитов, чьей функцией является миелинизация нервных волокон (3 % случаев), эпиндиомы, образующиеся из клеток, которые выстилают полости желудочков головного мозга. Неидентифицируемые глиомы встречаются в 6% случаев, при этом степень их злокачественности может быть разной у клеток, входящих в ее состав. При подборе лечения ориентируются, понятно, на наиболее злокачественный тип.
Менингиома — опухоль из оболочек головного мозга, ее частота примерно 25% от всех опухолей головного мозга. Опухоль наиболее часто обнаруживается у лиц пожилого возраста и у женщин, доброкачественна, но может расти внутрь ткани головного мозга, и даже после радикального хирургического лечения может появится вновь.
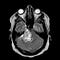
Гемангиобластома — встречающаяся в 2% случаев опухоль из сосудов головного мозга, растущая крайне медленно и не являющаяся злокачественной. Однако из-за ее локализации она может быть трудна для хирургического лечения (например, опухоль может быть локализована в стволе головного мозга).
Относительно частым видом опухоли является опухоли гипофиза, железы, продуцирующей большое количество разных гормонов. Опухоли гипофиза встречаются примерно в 8 % случаев.
Процесс местного значения
Гистологических типов опухолей головного мозга, как видно, может быть огромное количество. Они возникают из клеток каждого типа, встречающегося в головном мозге. Однако симптомы опухоли чаще всего зависят не от типа опухоли, а от ее локализации и размера. Самыми частыми симптомами онкологии мозга являются боли и судорожные припадки. Эти же симптомы являются самыми неспецифичными: голова может болеть от повышенной температуры, а судороги — лишь эпилептическим припадком (однажды в жизни припадок может случится с каждым). Именно поэтому при простых жалобах на головную боль ни один врач не будет исследовать мозг на предмет онкологии. Однако каждый третий пациент обращается к врачу именно с жалобами на головные боли, при этом они со временем прогрессируют и заставляют менять образ жизни. Каждый четвертый впервые приходит на прием с жалобами на судорожные припадки: как отдельных частей тела (руки или ноги), так и захватывающие все тело. Позднее присоединяется сонливость — это происходит из-за роста опухоли и повышения внутричерепного давления. Из-за роста внутричерепного давления появляются и проблемы со зрением: пациент видит все хуже, глаза не могут сфокусироваться на определенной точке.
В зависимости от расположения опухоли в головном мозге она может себя проявлять по разному. При локализации опухоли в лобной коре у пациента начинают отмечать изменения в поведении. Это связано с тем, что лобная доля полушарий в норме отвечает за персоналию — за идентификацию и построение личности. Эволюционно именно лобная кора возникла наиболее поздно. При опухолевом процессе пациент теряет контроль над собой: он ведет себя не так как обычно, часто ругается в публичных местах, агрессивен, не обращая внимания на замечания окружающих. Кроме этого, возникают проблемы с планированием и организацией, теряется тяга к жизни. При прогрессировании процесса появляются проблемы в координации движений, уменьшается чувствительность к запахам, нарушается речь. Кроме этого, в лобной доле находится важный центр Брокка, который отвечает за речь, вернее, за ее облачение в звуки, именно этот центр отвечает за координированные движения губ, языка и гортани человека, чтобы воспроизвести нужный звук. При локализации опухоли в этом центре у человека ожидаемо начинаются проблемы с речью: он путается в словах, произносит не то слово, которое хотел.
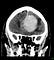
Опухоль в височной доле коры головного мозга вызывает нарушения в памяти: человек забывает слова, при попытке назвать предмет он забывает его наименование. Кроме этого, страдает короткая память: пациент не помнит то, что случилось относительно недавно, а то, что происходило в отдаленном моменте, проблем при вспоминании не вызывает. Из-за этого у больного отмечается специфические симптомы “дежавю”: не обладая краткосрочной памятью, у человека возникает ощущение что то, что сейчас происходит, он уже испытывал в недавнем прошлом. В дополнение ко всему прочему в голове у пациента появляются голоса (височная доля частично обрабатывает информацию с органов слуха). Находящаяся здесь область Вернике ответственена за восприятие речи (находится на границе с височной долей), ее “расшифровку”. При опухоли области Вернике человек перестает понимать любую речь, он не различает даже отдельные звуки. При разговоре пациент из-за потери контроля за своей речью через слух говорит неразборчиво, может путать слова местами, при этом не понимая, что его речь не понятна окружающим.
Теменная доля ответственна за формирование карты тела, как чувствительной, так и двигательной: здесь находится центральные представительства всех моторных и сенсорных путей организма. При опухоли в этой зоне может возникать выпадение чувствительности тех или иных участков тела.
Затылочная кора головного мозга в основном ответственна за переработку зрительной информации, поэтому опухоли в этой зоне характеризуются нарушением зрения.

Опухоли гипофиза проявляются нарушениями, вызванными изменением гормональной активности. Гипофиз является железой, вырабатывающей гормоны, которые контролируют деятельность других желез, например щитовидной, молочной и коры надпочечников, а также гормоны, непосредственно действующие на органы-мишени. Увеличение продукции того или иного гормона вызывает ярко выраженный сбой в функционировании организма: повышение уровня вазопрессина ведет к увеличению давления, окситоцина — к феминизации и увеличении молочных желез, соматотропного гормона — акромегалии (относительному увеличению ступней и кистей).
Что делать
Основным методом диагностики опухолей головного мозга является, кроме клинического тестирования, лучевое исследование головного мозга. КТ или МРТ позволяют точно диагносцировать локализацию процесса в мозге, а последующая биопсия — точно идентифицировать злокачественность и гистологический тип опухоли.
Лечение любого онкологического процесса бывает трех типов: хирургическое, химиотерапия и лучевая терапия. Достаточно часто эти способы лечения сочетаются друг с другом для усиления эффекта.
Хирургическое лечение опухолей головного мозга преследует цели как дополнительной диагностики, так и, по возможности, удаления всей патологической ткани. Кроме этого, хирургически устанавливаются специальные шунты, которые дренируют полости желудочков головного мозга, снижая внутричерепное давление. Самыми впечатляющими являются операции присутствия, когда пациента во время удаления опухоли просят выполнять определенное действие: говорить, петь, считать или играть на музыкальном инструменте. Это позволяет хирургу понять, какие ткани головного мозга трогать нельзя.
В том случае, если опухоль невозможно удалить оперативным способом, подключаются другие методы лечения: радио- и химиотерапия. Радиотерапия проводится курсами от двух недель (в случае паллиативного лечения) до полутора месяцев. Химиотерапия проводится как стандартными методиками, так и путем введения препарата в спино-мозговую жидкость, или, во время операции, хирург может поместить капсулу с химиопрепаратом в непосредственной близости от патологического очага. Оболочка капсулы растворяется в течении 2–3 недель, после чего препарат начинает действовать.
Статистика выживаемости среди пациентов с опухолями головного мозга неутешительная. Она колеблется в зависимости от возраста больного, типа опухоли и степени ее злокачественности. Однако в целом лишь 40 человек из ста проживает год после постановки диагноза, 20 человек — пять лет, и лишь 15 % дотягивает до 10 лет. Кроме того, ряд опухолей ( в частности, менингиомы) могут рецидивировать даже после, как казалось, радикального оперативного лечения. Эти цифры делают рак мозга одной из главных проблем современной онкологии, подталкивая исследователей к поиску новых методов лечения и профилактики этого типа опухолей.

В современной медицине насчитывается более 120 видов первичных опухолей мозга, и большая часть из них относится к доброкачественным. Основное отличие от злокачественных новообразований заключается в том, что их развитие происходит очень медленно, в самых различных местах головного мозга и из клеток различного типа. Проявляются они по-разному, поэтому и подходы к лечению могут быть абсолютно разными. Но в большинстве случаев они хорошо поддаются лечению и у больных благоприятный прогноз.
Это всегда только первичные новообразования, которым не свойственны рецидивы и наличие метастазов. Каждый вид опухоли (а их на сегодня условно объединили в 12 групп) имеет своё название, которое происходит от названия клеток, которые начали активно делиться.

Причины образования опухоли
Что провоцирует начало роста новообразования однозначно сказать нельзя, но медики отмечают ряд факторов, которые способствуют их делению:
- генетическая предрасположенность. Опухоль мозга может диагностироваться у новорожденного, в редких случаях – у эмбриона во внутриутробный период,
- воздействие электромагнитных волн (в том числе мобильная связь),
- инфракрасное и ионизирующее излучения,
- ГМО в употребляемых продуктах,
- радиоактивное воздействие – наиболее распространённая причина возникновения опухоли по наблюдениям медиков,
- длительный контакт с токсичными химикатами: контакт с ртутью, свинцом, мышьяком и т.п.,
- вирусы папилломатоза человека.

Симптоматика доброкачественной опухоли головного мозга
Появление опухоли в головном мозге независимо от характера образования проявляется по-разному. Нарушение нормального строения происходит в любом органе в процессе обновления, во время процесса деления клеток. В организме в процессе деления аномальные клетки уничтожаются иммунной системой, но в мозге всё происходит несколько иначе: он окружен клеточным барьером, который не допускает клетки иммунитета внутрь. Аномальные клетки начинают беспрепятственно делиться. Именно поэтому симптомы опухоли проявляются только тогда, когда она уже начинает сдавливать прилегающие ткани или продукты её жизнедеятельности начинают поступать в кровь.
Постепенный рост клеток оказывает воздействие (давление) на здоровые клетки головного мозга, находящиеся поблизости. В зависимости от локализации происходят изменения в той или иной области, отвечающей за определённые функции – речь, память, слух и т.д. Именно по этим признакам во многих случаях до проведения исследований можно предположить даже область мозга, в которой образовалась опухоль.
Начальная стадия, как правило, проходит бессимптомно, что и мешает её ранней диагностике. У пациента могут возникнуть незначительные недомогания, которые характерны для ряда других неврологических заболеваний. К первичным симптомам относятся:
- головные боли, усиливающиеся в ночное время или при физических нагрузках,
- снижение уровня интеллекта, проблемы с памятью,
- расстройства речи (невнятность произношения, изменение темпа),
- расстройства слуха,
- нарушение координации движений,
- рассеянное внимание,
- ухудшение зрения,
- парез лица или пальцев,
- психические нарушения,
- тошнота, провоцирующая рвоту, независящая от приёма пищи,
- спазмы мышц, судороги,
- периодическое онемение конечностей,
- сонливость, быстрая утомляемость.
Все эти симптомы могут относиться и к другим заболеваниям, но если их проявление учащается и усиливается, приводит к ухудшению общего состояния, необходимо обратиться к врачу. Правильно поставленный диагноз и вовремя начатое лечение дают шанс на скорейшее выздоровление и более благоприятные прогнозы.

Виды доброкачественных образований
В формировании доброкачественных образований в мозге участвуют нервные клетки, кровеносные сосуды и ткани мозгового вещества. В зависимости от места образования и характера различают следующие виды доброкачественных новообразований:
- Менингиома. Самый распространённый вид опухоли. В большинстве случаев диагностируется у женщин старше 40 лет. В её развитии задействованы твёрдые ткани оболочки спинного или головного мозга. Может расти как внутрь черепа, так и наружу, вызывая утолщение черепных костей. На поздних стадиях она способна перерождаться в злокачественную и давать метастазы в другие органы,
- Аденома гипофиза. На её долю приходится около 10 % всех новообразований. Чаще всего образуется у женщин репродуктивного возраста или у пожилых людей. Сопровождается аномальным размножением железистых клеток и переизбытком гормонов. Имеет небольшие размеры, отличается медленным ростом и приводит к сбою в работе эндокринной системы,
- Гемангиобластома. Очень редкий вид опухоли, которая образуется из сосудистых тканей головного или спинного мозга,
- Олигодендроглиома. Локализуется в белом веществе головного мозга, состоит из множественных кист,
- Высокодифференцированная эпендиома. Встречается в 3% от всех первичных опухолей. Локализуются в желудочках головного мозга и нарушает их функции. Имеют свойство перерождаться в злокачественную форму. Чаще всего диагностируются у детей до 3-х лет,
- Астроцитома. Развивается из клеток-астроцитов, питающих нейроны. Может достигать больших размеров,
- Хондромы. Формируются из хрящевой ткани в области гипофиза, у основания черепа. Могут быть как одиночными, так и множественными и достигать больших размеров. Для них характерен очень медленный рост. Очень редко диагностируются,
- Шваннома. Развивается из клеток слухового нерва (шванновских клеток), называемого акустическим или 8-ым черепным. Локализуется в области задней ямки. Диагностируется у женщин среднего возраста, отличается очень медленным ростом,
- Глиома. Образовывается в стволе головного мозга. Диагностируется у детей в возрасте до 5 лет. Больной имеет благоприятный прогноз, поскольку опухоль хорошо поддаётся лечению,
- Эпендиома. Поражает желудочки головного мозга. Имеет свойство перерождаться в злокачественную,
- Кисты. Доброкачественные образования, но при расположении в отделах, отвечающих за жизненно важные функции организма, могут вызвать серьёзные осложнения. Имеют разнообразную структуру в зависимости от наполнения: арахноидальные (с жидкостью), коллоидные (с желеобразным наполнением) и т. п.,
- Липомы. Диагностируются очень редко. Множественные или единичные, они расположены в области мозолистого тела.

Диагностика доброкачественной опухоли мозга
Определить наличие опухоли важно на ранней стадии, как только появились первые тревожные признаки. Первичный осмотр и диагностику проводит врач-невролог. Он оценивает состояние вестибулярного аппарата, проверяет зрение, оценивает состояние органов слуха и обоняния. При необходимости, если всё-таки есть подозрения, назначается ряд дополнительных обследований при помощи специальной аппаратуры, при помощи которых можно с точностью выявить очаг, определить его локализацию, границы, размеры и характер.
- Энцефалография. Позволяет определить наличие новообразований, выявить изменения в мозге. Но это не достаточно информативный метод для полной диагностики,
- МРТ или КТ головного мозга. Наиболее информативные способы, позволяющие точно определить наличие опухоли, её параметры, по ним можно судить о состоянии сосудов и тканей мозга,
- Позитронно-эмиссионная томография (ПЭТ) – исследование, уточняющее размеры опухоли,
- Магнитно-резонансная ангиография. Проводится для исследования сосудов, питающих опухоль. Для получения данных используется контрастирующая жидкость, позволяющая с точностью определить границы новообразования.
- Стереотаксическая биопсия. Для того чтобы назначить лечение и составить план проведения операции, строится 3D-модель мозга с расположенной в ней опухолью и определяется участок, из которого при помощи зонда проведётся забор материала для биопсии.
При подтверждении наличия опухоли проводится ряд дополнительных исследований, позволяющих определить её доброкачественность, развёрнутое исследование крови, анализ спинномозговой жидкости.

Особенности лечения при подтверждении диагноза
Основной метод лечения при диагностировании доброкачественной опухоли – операция. Её проведение возможно только в том случае, если есть чёткие границы между опухолью и мозговыми оболочками. Если опухоль уже проросла в оболочки мозга, плановое оперативное вмешательство невозможно. Но если происходит активное сдавливание участка мозга, и в результате удаления части новообразования состояние больного может улучшиться, проводят частичное удаление опухоли.
В случае если опухоль блокирует ток спинномозговой жидкости или мешает движению крови по сосудам, до проведения операции под контролем МРТ может проводиться шунтирование – установка системы гибких трубок, которые частично восполнят дефицит ликвороносных путей.
Удаление новообразования может проводиться несколькими способами:
- скальпелем (краниотомия). Проводится трепанация черепа и удаление опухоли, но при этом методе возрастает шанс повреждения близлежащих тканей мозга, что в дальнейшем может отразиться на рефлекторных функциях пациента,
- лазером. При помощи высокой температуры он выпаривает лишние клетки не оказывая воздействия на близлежащие,
- ультразвуком. Звук высокой частоты дробит опухоль на мелкие части и путем всасывания под отрицательным давлением выводит их из полости черепа. Этот метод используется только при подтверждённой доброкачественности новообразования,
- радионож. Выпаривает ткани опухоли, не допуская тканевого кровотечения, и одновременно облучает прилегающие участки мозга гамма-лучами.
После операции по удалению опухоли, особенно в случае частичного удаления, требуется активная медикаментозная поддержка больного. Назначаются снотворные, обезболивающие и успокоительные препараты. Уменьшить послеоперационный отёк мозга позволяет приём гормональных средств.
После удаления доброкачественной опухоли пациенту не назначается химиотерапия, поскольку она не метастазирует в другие органы.

Возможные осложнения
Операции на мозг проводятся нейрохирургом. Порой достаточно сложно провести удаление опухоли, не затронув какое-либо нервное окончание. На этой почве возможно возникновение следующих осложнений:
- снижение зрения,
- нарушение речи (замедление темпа),
- пониженная работоспособность,
- судорожный синдром.
Восстановительный период должен проходить в спокойной обстановке, без лишних стрессов и волнений. Его длительность зависит от размеров удалённой опухоли и её удалённости от мозговых центров: чем крупнее опухоль, тем больше времени нужно на реабилитацию.
У большинства прооперированных пациентов благоприятный прогноз, а значит при дальнейшем выполнении рекомендаций и постоянном контроле больше шансов на полное излечение. Главное, не заниматься самолечением и внимательно следить за состоянием здоровья.
Читайте также:

