Зл меланома кожи неуточненный морфологический тип
Рубрика МКБ-10: C43.9
Содержание
- 1 Определение и общие сведения ( в т.ч. эпидемиология)
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Злокачественная меланома кожи неуточненная: Диагностика
- 5 Дифференциальный диагноз
- 6 Злокачественная меланома кожи неуточненная: Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Меланома — злокачественная опухоль, развивающаяся из меланоцитов. Заболеваемость меланомой все время растет; в США ежегодно регистрируют 32 000 новых случаев, каждый год умирает 6700 больных. Меланома возникает в любых тканях, которые содержат меланоциты (кожа, слизистые, глаз, мягкая оболочка головного и спинного мозга). Она может развиваться на чистой коже, из пигментного невуса или злокачественного лентиго. У людей с темной кожей меланома встречается нечасто, в основном — на ладонях, ногтевом ложе, подошвах и слизистых. У детей опухоль возникает редко; чаще всего заболевание начинается в возрасте 20—45 лет. Факторы риска: крупный врожденный пигментный невус, множественные невусы, диспластический невус, наличие меланомы в анамнезе или в семейном анамнезе. Риск меланомы у больных с отягощенным семейным анамнезом выше в восемь раз; у перенесших радикальное удаление меланомы — в девять раз (по крайней мере у 3% больных в течение 3 лет появляется вторая меланома). Опухоль иногда развивается бессимптомно, иногда — быстро увеличивается в размерах, изменяется в цвете, сопровождается зудом или жжением. Метастазирование идет лимфогенным и гематогенным путем в кости, головной мозг, кожу и регионарные лимфоузлы (глубокие околоушные, шейные, подмышечные, паховые, подвздошные). Риск метастазирования зависит от глубины локализации первичной опухоли (см. табл. 20.1).
Клиническая классификация меланомы помогает поставить диагноз, однако она почти бесполезна для оценки прогноза и выбора тактики лечения. Злокачественное лентиго (предраковый меланоз Дюбрея) — это меланома in situ, которая возникает у пожилых людей на лице и других открытых участках тела. Как правило, это пятно размером 2—6 см с неправильными очертаниями и окраской от светло-коричневой до черной. Показано иссечение опухоли. Без операции у 1/3 больных развивается лентиго-меланома, то есть происходит инвазия опухолевых клеток в дерму и выбухание одного из участков опухоли над поверхностью кожи. Другая форма — поверхностно распространяющаяся меланома — начинается с плотной папулы или узла, постепенно увеличивающегося в размерах и превращающегося в бляшку неправильной формы с розоватыми, белыми и серо-синими вкраплениями. Опухоль возникает у взрослых на туловище и конечностях. Узловая меланома — отчетливо выступающая над поверхностью кожи опухоль иссиня-черного цвета (бляшка, узел, полип на ножке), часто изъязвляется и кровоточит; растет быстро и нередко возникает на чистой коже. Акральная лентигинозная меланома — темно-коричневое или черное новообразование, локализуется на ногтевом ложе, ногтевых валиках, ладонях и подошвах. Эта форма меланомы особенно часто встречается у представителей цветных рас; прогноз крайне неблагоприятный. Беспигментная меланома — меланома, клетки которой не содержат меланин
Диагноз, как правило, ставят случайно, проводя биопсию растущего новообразования красно-розового цвета. Поскольку опухоль лишена характерных признаков меланомы, на ранних стадиях ее обычно не выявляют.
Диагностика и определение стадии заболевания
Прогноз и тактика лечения зависят от глубины опухолевой инвазии, которую определяют при гистологическом исследовании фиксированного материала (а не замороженных срезов). Для постановки предварительного диагноза нужна тотальная биопсия. Другие способы биопсии и кюретаж противопоказаны.
Стадию заболевания устанавливают по гистологическим критериям Кларка и Бреслоу:
1. Уровень опухолевой инвазии по Кларку соответствует гистологической локализации опухоли:
а. I уровень: опухоль расположена в эпидермисе.
б. II уровень: опухолевые клетки проникают через базальную мембрану эпидермиса в сосочковый слой дермы.
в. III уровень: опухолевые клетки заполняют сосочковый слой дермы и достигают сетчатого слоя дермы, но не проникают в него.
г. IV уровень: опухоль захватывает сетчатый слой дермы.
д. V уровень: опухолевые клетки проникают в подкожную клетчатку.
2. Методика Бреслоу основана на измерении толщины опухоли в миллиметрах — от верхней границы зернистого слоя эпидермиса до наиболее глубокой точки проникновения опухолевых клеток. Результат измерения используют для определения прогноза и выбора тактики лечения (см. табл. 20.1). Чем толще опухоль и глубже инвазия, тем хуже прогноз. Другие неблагоприятные прогностические факторы: локализация опухоли на волосистой части головы или ногтевом ложе; преклонный возраст; изъязвление. В целом для мужчин прогноз менее благоприятный, чем для женщин.
3. Стадии заболевания. Для определения стадии меланомы предлагалось много методов. Самый простой и распространенный из них — клинический, согласно которому выделяют три стадии заболевания.
а. I стадия: опухоль локализована в первичном очаге. Прогноз зависит от толщины опухоли (см. табл. 20.1).
б. II стадия: пальпируемые регионарные лимфоузлы (подозрение на метастазы) или гистологические доказательства метастазирования в лимфоузлы. Прогноз сомнительный и зависит от степени поражения лимфоузлов.
в. III стадия: наличие отдаленных метастазов. Прогноз крайне неблагоприятный.
Обследование
Собирают подробный анамнез и проводят полное физикальное исследование. Особое внимание уделяют симптомам, обусловленным метастазированием опухоли (в регионарные и отдаленные лимфоузлы, кости, головной мозг). Проводят рентгенографию грудной клетки, делают общий анализ крови, определяют биохимические показатели функции печени. Однако на I стадии заболевания эти исследования малоинформативны. При подозрении на метастазы, а также при глубокой локализации первичной опухоли (высокий риск метастазирования) прибегают к сцинтиграфии печени и селезенки, КТ и т. д. Тактика лечения определяется клинической стадией заболевания и толщиной опухоли по Бреслоу.
Границы, в пределах которых проводят иссечение меланомы, определяются толщиной опухоли (см. табл. 20.1). Расстояние от края опухоли до границ резекции не должно превышать 3 см: более широкое иссечение не имеет смысла даже при самых глубоких меланомах. При акральной лентигинозной меланоме показана экзартикуляция пальца, кисти или стопы в ближайшем суставе. При подногтевой меланоме выполняют экзартикуляцию в дистальном межфаланговом суставе вместе с иссечением двухсантиметровой полосы кожи от края опухоли; дефект закрывают с помощью аутопластики. Вопрос о целесообразности профилактической лимфаденэктомии, то есть об удалении регионарных лимфоузлов, когда они не пальпируются, остается спорным. При очень тонких (менее 1 мм) и очень толстых (более 4 мм) меланомах профилактическая лимфаденэктомия не повышает эффективность лечения. Для опухолей промежуточных размеров этот вопрос так и не решен, поскольку результаты клинических исследований противоречивы. Если прогноз неблагоприятен (отдаленные метастазы, сопутствующее тяжелое заболевание, укорачивающее срок жизни), профилактическая лимфаденэктомия бесполезна. Перед операцией рекомендуется провести лимфосцинтиграфию, которая позволяет выявить дренирующие опухоль лимфатические сосуды и лимфоузлы. Регионарная лимфаденэктомия, проводимая при наличии пальпируемых метастазов в лимфоузлы, сдерживает распространение опухолевого процесса и улучшает состояние больного. Поэтому ее рекомендуют в качестве одного из компонентов паллиативной терапии для больных с множественными местными метастазами. По тем же соображениям проводят иссечение изолированных метастазов, когда это возможно. Хирургическое вмешательство в данном случае можно дополнить облучением, введением в очаг поражения БЦЖ, местной или системной химиотерапией. Эффективность всех методов лечения, кроме хирургического (химиотерапии, в том числе регионарной, иммунотерапии, гипертермии, лучевой терапии, а также их сочетаний), остается сомнительной.
Осмотр всех кожных покровов и физикальное исследование проводят каждые 3 мес в течение первых 2 лет после операции, каждые 6 мес в течение следующих 5 лет и далее ежегодно. Лабораторные исследования, рентгенографию и т. д. назначают с учетом клинических данных.
Врожденная меланома
Определение и общие сведения
Семейная (врожденная) меланома является редкой наследственной формой меланомы, характеризующаяся развитием гистологически подтвержденной меланомы у двух или более родственников первой степени в семье.
Предполагается, что семейная меланома составляет около 10% всех случаев меланомы кожи. Врожденная меланома в основном встречается в европейского популяции. Заболеваемость выше в регионах с большим воздействием солнца (юг США, Австралия, Новая Зеландия). Заболеваемость в Европе в 2012 году оценивалась в 1/90 000.
Этиология и патогенез
Риск семейной меланомы тесно связан с широким спектром генетических изменений в генах восприимчивости, но также, как представляется, зависит от фенотипических факторов риска, таких как пигментация, веснушки, невусы, реакции на солнце, а также воздействие УФ-излучения. Поэтому считается, что сложные взаимодействия между генетическими и факторами окружающей среды лежат в основе развития семейной меланомы.
Наиболее распространенным геном повышенной восприимчивости семейной меланомы является CDKN2A, он обусловливает предрасположенность приблизительно в 20% случаев семейной меланомы. CDK4, другой ген высокого риска, встречается более редко. В последнее время сообщалось о мутациях генов BAP1, POT1, TERF2IP, ACD и TERT, но оценку их пенетрации еще предстоит определить. Гены со средней степени пенетрации включают в себя ген MC1R.
Всего двадцать генетических вариантов модулируют риск развития семейной меланомы.
В некоторых пострадавших семьях восприимчивость согласуется с аутосомно-доминантным типом наследования, но в большинстве случаев представляется более вероятным полигенный способ наследования. Семейный анамнез меланомы у одного близкого родственника сопряжен с двукратным повышением риска развития меланомы.
Клинические проявления
Семейная меланома имеет тенденцию развиваться раньше. Средний возраст начала часто составляет от 30 до 40 лет, в то время как не семейная меланома обычно встречается в общей популяции в возрасте от 50 до 60 лет. Тем не менее, и раннее и позднее начало отмечается в некоторых семьях. Также обнаружена более высокая частота множественных первичных меланом.
Меланома обычно представляет собой пигментированное поражение кожи. Меланома часто асимметрична с нерегулярными границами и цветовым разнообразием. Диаметр часто превышает 6 мм. Наиболее распространенными локализациями являются туловище, нижние конечности и спина. Наблюдаются все четыре основных клинико-патологических подтипа первичной кожной меланомы (распространенная меланома, узловая меланома, меланома типа злокачественного лентиго и акральная лентигинозная меланома). Разнообразные варианты роста обнаруживаются с прогрессированием к метастазированию в другие органы. Атипичные родинки часто встречаются в семьях с семейной меланомом.
Диагностика
Семейная меланома подозревается, когда у двух или более близких родственников развилась меланома.
Дифференциальный диагноз
Основной дифференциальный диагноз проводят с себорейным кератозом, атипичными родинками, семейным синдромом множественных атипичных пигментных пятен и карциномой кожи.
Рекомендуется долгосрочный скрининг лиц с высоким риском и мониторинг в семьях с семейной меланомой, который включает в себя общее обследование кожи квалифицированным дерматологом каждые шесть месяцев. Следует поощрять самообследование кожи. Лечение аналогично спорадической меланоме и в значительной степени основано на проведении хирургической операции на начальных стадиях.
1. Friedman, R. Cancer of the Skin. Philadelphia: Saunders, 1991.
2. Ho, C., and Sober, A. Therapy for cutaneous melanoma: An update. J. Am. Acad. Dermatol. 22 (2), 1990.
3. Lever, W., and Schaumburg-Lever, G. Histopathology of the Skin (7th ed.). Philadelphia: Lippincott, 1990.
4. Mansfield, P., Lee, J., and Balch, C. M. Cutaneous melanoma: Current practice and surgical controversies. [Review]. Curr. Probl. Surg. 31:253, 1994.
5. Moschella, S., and Hurley, H. Dermatology (2nd ed.). Philadelphia: Saunders, 1985.
6. Schwartz, S. Principles of Surgery (6th ed.). New York: McGraw-Hill, 1994.
7. Shear, N. Dermatology. In K. Pace and P. Ferguson (eds.). 1994 Medical College of Canada Qualifying Examination Review Notes and Lecture Series (10th ed.). Toronto: University of Toronto Faculty of Medicine, 1994.
C43 Злокачественная меланома кожи
─ C43.0 Злокачественная меланома губы
─ C43.1 Злокачественная меланома века, включая спайку век
─ C43.2 Злокачественная меланома уха и наружного слухового прохода
─ C43.3 Злокачественная меланома других и неуточненных частей лица
─ C43.4 Злокачественная меланома волосистой части головы и шеи
─ C43.5 Злокачественная меланома туловища
─ C43.6 Злокачественная меланома верхней конечности, включая область плечевого сустава
─ C43.7 Злокачественная меланома нижней конечности, включая
область тазобедренного сустава
─ C43.8 Злокачественная меланома кожи, выходящая за пределы
одной и более вышеуказанных локализаций
─ C43.9 Злокачественная меланома кожи неуточненная
Т - Первичная опухоль. Степень распространения первичной опухоли классифицируется после иссечения.
N - Регионарные лимфатические узлы .
Nx - недостаточно данных для оценки состояния регионарных лимфатических узлов .
N0 - нет признаков поражения метастазами регионарных лимфатических узлов.
N1 - метастазы до 3 см в наибольшем измерении в любом из регионарных лимфатических узлов (е).
N2 - метастазы более 3 см в наибольшем измерении в любом из регионарных лимфатических узлов и/или транзитные метастазы(з).
N2a - метастазы более 3 см в наибольшем измерении в любом из регионарных лимфатических узлов(е).
N2b - транзитные метастазы.
N2 - оба вида метастазов.
Примечание. К транзитным метастазам относятся метастазы, вовлекающие кожу или подкожную клетчатку на расстоянии более 2 см от опухоли и не относящиеся к регионарным лимфатическим узлам.
М - Отдаленные метастазы .
Mx - недостаточно данных для определения отдаленных метастазов.
М0 - нет признаков отдаленных метастазов.
M1 - имеются отдаленные метастазы.
М1а - метастазы в коне или подковной клетчатке, или в лимфатических
узлах(е), за пределами регионарной зоны.
М1b - висцеральные метастазы.
рТNМ - Патологическая классификация .
рТ - первичная опухоль.
рTx - недостаточно данных для оценки первичной опухоли.
рТ0 - первичная опухоль не определяется.
рТis - меланома in situ ( 1 уровень инвазии по Clark ) (атипичная
меланоцитарная гиперплазия, выраженная меланотическая дисплазия, неинвазивная злокачественная опухоль).
рТ1 - опухоль толщиной до 0,75 мм , распространяющаяся до папиллярного слоя ( II уровень инвазии по Clark ).
рТ2 - опухоль толщиной до 1,5 мм и/или инфильтрирующая папиллярно-ретикулярный слой (III уровень инвазии по Clark ).
рТ3 - опухоль толщиной до 4 мм и/или инфильтрирующая ретикулярный слой ( IV уровень инвазии по Clark ).
рТЗа - опухоль толщиной до 3,0 мм .
рТЗb - опухоль толщиной до 4,0 мм .
рТ4 - опухоль толщиной более 4 мм и/или инфильтрирующая под кожную клетчатку (V уровень инвазии по Clark ) и/или имеется сателлит(ы) в пределах 2 см от первичной опухоли.
рТ4а - опухоль более 4 мм толщиной и/или инфильтрирующая под кожную клетчатку.
рТ4 b - сателлит(ы) в пределах 2 см от первичной опухоли.
Примечание . В случае несоответствия толщины опухоли и уровня инвазии рТ категория определяется по наименее благоприятному критерию.
рN - Регионарные лимфатические узлы . N категории соответствуют N
pN0 - при анализе материала регионарной лимфаденэктомии должно
исследоваться не менее 6 лимфатических узлов.
рМ - отдаленные метастазы. рМ категории соответствуют М категориям.
Группировка по стадиям
─ Малигнизированный невус или ограниченная опухоль размером до 2 см в наибольшем диаметре, плоская или бородавчатая пигментная, прорастающая только кожу без подлежащих тканей. Регионарные лимфатические узлы не поражены метастазами.
─ Пигментные опухоли бородавчатого или папилломатозного характера, а также плоские изъязвляющиеся , величиной более 2 см в наибольшем диаметре, с инфильтрацией подлежащей клетчатки без метастазов в регионарных лимфатических узлах;
─ Такие же опухоли, как при стадии Па, но с поражением регионарных лимфатических узлов.
o Различной величины и формы пигментные опухоли, прорастающие в подкожную клетчатку, ограниченно смещаемые, без метастазов;
o Меланомы любого размера с множественными регионарными метастазами.
─ Первичная опухоль любой величины, но с образованием в прилежащих участках кожи мелких пигментных метастатических образований сателлитов ( лимфогенная диссеминация) или наличие отдаленных метастазов.
Классификация по W.H. Clark (1967) - в зависимости от глубины инвазии:
· меланома, ограниченная эпидермисом без инвазии через базальную мембрану (меланома in situ ).
· меланома проникает в сосочковый слой дермы, но не заполняет его. Эти два уровня соответствуют меланоме в фазе радиального роста.
· истинная опухоль, которая характеризуется переходом в фазу вертикального роста, полностью заполняет и растягивает сосочковый слой дермы, образуя узел.
· распространение клеток опухоли между пучками коллагена в ретикулярном слое дермы.
· инвазия в подкожную клетчатку.
– в зависимости от толщины опухоли, измеряемой в гистологическом препарате с помощью окулярного микрометра от зернистого слоя эпидермиса до наиболее глубокой точки инвазии.
Для первичной неметастатической меланомы кожи выделяют следующие стадии:
─ рТ1 – опухоль соответствует II уровню инвазии с толщиной опухоли не более 0,75 мм ;
─ рТ2 – опухоль соответствует III уровню инвазии с толщиной опухоли не более 1,50 мм ;
─ рТ3 – опухоль соответствует II уровню инвазии с толщиной опухоли не более 4,00 мм ;
─ рТ4 – опухоль соответствует II уровню инвазии с толщиной опухоли более 4 мм ;
Стадии по Бреслоу
Стадии по Кларку
· Среднегодовой темп прироста заболеваемости меланомой в мире - 5% (в США– 4%, в России – 3,9%) - самый высокий среди всех злокачественных опухолей.
· Средний показатель заболеваемости меланомой в странах Евросоюза составляет 9 случаев на 100 000 населения в год. Заболеваемость возрастает с увеличением географической широты, т.е. с преобладанием населения с менее пигментированной кожей: от 3-5 случаев на 100 000 человек в год в странах Средиземноморья до 12-17 – на севере Европы.
· В структуре заболеваемости в России и странах СНГ меланома занимает 20-е место у мужчин (1,2%) и 13-е место у женщин (1,8%).
· В 2004 г . в России выявили 7274 первичных больных меланомой кожи. В целом по России в 2004 г . заболеваемость составила 5,1 на 100 000 населения.
· Смертность в странах Евросоюза составляет 2,3 случая на 100 000 населения в год. Смертность не зависит от географической широты.
· В структуре смертности от злокачественных новообразований в России и странах СНГ меланома кожи занимает 22-е место как у мужчин (0,86%), так и у женщин (1,2%).
· В 2004 г . в России умерли от меланомы 2905 пациентов.
· Страдают чаще женщины (заболеваемость - 6,0 на 100 000, у мужчин - 4,0 на 100 000).
· Средний возраст заболевших – 55,9 лет.
· генетические факторы, т.к. меланома кожи наследуется по аутосомно-доминантному типу:
1. 155601, CDKN2A, MTS1, P16, MLM, CMM2, 600160, 9p21; CDK4, 123829, 12q14; D2S448, MG50, 600134, 2p25.3;
2. злокачественная меланома:
3. CMM , MLM , DNS , 155600, 1 p 36
─ Устранение чрезмерных инсоляций
─ Использование фотозащитных средств (кремы, головные уборы, одежда)
─ Активное выявление больных при регулярных медицинских осмотрах в организованных коллективах
─ Санитарно-просветительная работа: проведение лекций и семинаров с работниками медицинских учреждений для ознакомления с типичными проявлениями меланомы и её предшественников, мерами профилактики; использование наглядных пособий и памяток для пациентов.
· Осмотр кожных покровов пациента при активном наблюдении специалистами любого профиля или при любом обращении к семейному врачу (врачу общей практики), педиатру. При наличии высыпаний – направление к дерматологу и/или онкологу.
· Отбор контингентов риска – больных с предмеланомными дерматозами:
─ диспластические пигментные невусы ,
─ множественные (свыше 50) невусы ,
─ крупные (свыше 20 см в диаметре) пигментные врожденные невусы
· Обучение лиц из популяции риска методам и технике самообследования .
· Физикальное врачебное обследование (осмотр, пальпация) в популяции риска не реже 2-х раз в год.
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
─ Анамнестические сведения о членах семьи больного
─ Поверхностно распространяющаяся ( лентигинозная ) меланома в начале заболевания представляет собой неравномерно пигментированную, слегка возвышающуюся над окружающей кожей бляшку, отличающуюся довольно медленным ростом (в течение месяцев и даже лет).
─ Для развернутой клинической картины патогномоничны неровные, нерезкие границы, неравномерная окраска опухоли с преобладанием черных, коричневых, серых, синеватых, а местами - серовато-белых и красных оттенков.
─ Все эти изменения характерны для горизонтальной или радиальной фазы роста поверхностно распространяющейся меланомы. Вертикальная фаза роста отличается появлением на поверхности бляшки одиночного или множественных узелков.
─ Узелковая форма меланомы представляет собой быстро растущий резко ограниченный полушаровидный плотный неравномерно пигментированный темный узелок, цвет которого варьирует от черного до темно-красного. Поверхность узелка, вначале гладкая , со временем становится бородавчатой, иногда подвергается изъязвлению.
─ Клинические признаки малигнизации невуса по нарастанию степени вероятности:
─ исчезновение кожного рисунка на поверхности,
─ появление асимметрии или неправильности очертаний ( фестончатости ) краев,
─ появление зуда и жжения,
─ появление сухих корочек, шелушения,
─ выпадение волос, ранее имевшихся на поверхности невуса ,
─ частичное или полное изменение окраски, появление участков депигментации,
─ появление мелких узелков на поверхности,
─ вертикальный рост, возвышение над окружающими тканями,
─ изменение консистенции (размягчение),
─ сателлиты (дочерние пигментные образования) вокруг невуса
· общий анализ крови,
· биохимическое исследование крови
─ серологические реакции на сифилис,
мазки-отпечатки и соскобы с поверхности опухоли кожи,
пунктаты опухоли и лимфатических узлов, подозрительных на метастатическое поражение
· рентгенография органов грудной клетки,
· УЗИ регионарных лимфоузлов и органов брюшной полости
цитоморфологический анализ опухолевых клеток,
если имеются сомнения в диагнозе, то выполняется тотальная ножевая эксцизионная биопсия с последующим гистологическим исследованием
сцинтиграфия костей скелета
Метастазы в кожу других злокачественных опухолей
ПОКАЗАНИЯ ДЛЯ КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Консультация онколога для определения объема обследования и лечения
При наличии соматической патологии консультации специалистов по профилю
Лечение проводит онколог
При начальных стадиях – полное выздоровление (радикальное лечение)
При распространенном процессе и/или метастазах – продление жизни (паллиативное лечение)
Повышение качества жизни
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Меланома – абсолютное показание к госпитализации
до настоящего времени нет единого мнения об адекватных границах иссечения первичной меланомы кожи;
спорным остается вопрос об использовании профилактической регионарной лимфаденэктомии у больных меланомой;
хирургическое лечение меланомы должно соответствовать не только онкологическому радикализму, но также функционально - косметическому эффекту. Это предусматривает необходимость знаний хирургом различных видов кожной пластики и приемов пластической хирургии;
множественность локализации меланомы диктует необходимость выполнения многовариантных операций: а) широкое иссечение опухоли с закрытием дефекта перемещенными лоскутами кожи, т. е. с пластикой местными тканями; б) широкое иссечение опухоли со свободной кожной пластикой дефекта расщепленным или полнослойным кожным лоскутом; в) при расположении меланомы в зоне клинически непораженного метастазами регионарного лимфатического коллектора производится одномоментное иссечение опухоли и регионарных лимфатических узлов одним блоком.
Лечение каждого больного индивидуально, однако должен соблюдаться основной принцип - радикальное удаление первичной опухоли в пределах здоровых тканей.
Основными категориями больных, нуждающихся в дополнительном профилактическом ( адьювантном ) лечении, являются пациенты, имеющие промежуточный и высокий риск развития рецидивов и метастазов меланомы после хирургического иссечения инвазивной первичной опухоли и/или метастазов в регионарные лимфоузлы.
Больные с низким метастатическим потенциалом (поверхностные формы опухоли) не нуждаются в такой терапии, поскольку могут быть излечены хирургически.
Адъювантная терапия - целесообразно использование интерферона в высоких дозах, что способствует улучшению результатов хирургического лечения больных меланомой IIB-III стадии за счет удлинения безрецидивного интервала, а в отдельных исследованиях - и за счет улучшения общей выживаемости.
Биохимиотерапия - (комбинация химиотерапии и биотерапии – моноклональных антител) считается первой линией лекарственного лечения диссеминированной меланомы во многих лечебных центрах, благодаря ее высокой эффективности и большой вероятности достижения полных ремиссий, которые могут наблюдаться, по данным разных авторов, в 10-20% случаев.
В сравнении с другими злокачественными новообразованиями меланома отличается относительной резистентностью к цитостатикам .
При генерализации прибегают к лечению циклофосфаном в ударных дозах по 1 - 1,5 г внутривенно или внутримышечно. Суммарная доза не должна превышать 8 г .
Более рациональна схема, включающая три препарата: алкилирующее вещество, антиметаболит и препарат растительного происхождения.
· циклофосфан ( 0,4 г внутривенно 1 раз в неделю, суммарно 1,2 - 1,6 г на курс лечения),
· метатрексат (10 мг 3 раза в неделю внутривенно, суммарно 90 - 120 мг на курс лечения)
· винбластин (10 мг внутривенно 1 раз в неделю, суммарно 30 - 40 мг на курс лечения).
Всех больных меланомой после удаленной первичной опухоли амбулаторно наблюдает онколог каждые 3 месяца в течение первых 2 лет и далее каждые 6-12 месяцев.
Основные методы обследования:
общий осмотр, оценка общего состояния, контроль массы тела,
осмотр послеоперационного рубца,
общий анализ крови, биохимическое исследование крови,
рентгенография органов грудной клетки,
УЗИ регионарных лимфоузлов и органов брюшной полости
Пациенты должны быть информированы о:
характере заболевания и методах его лечения,
необходимости регулярного наблюдения у онколога после операции,
необходимости избегать инсоляций, бытового травматизма послеоперационной зоны,
необходимости регулярного проведения самообследования (осмотр послеоперационного рубца).
Прогноз зависит от клинико-морфологических характеристик опухоли, микростадии процесса, адекватности выбранного лечения.
· I ( in situ ), II (вовлечение сосочкового слоя) и частично III (проникновение до ретикулярного слоя) характеризуют ранний диагноз заболевания. При ранних стадиях инвазии 5-летняя выживаемость составляет 60- 80%.
· Степень IV (проникновение в ретикулярный слой) и V (в подкожную жировую клетчатку) свидетельствуют о позднем диагнозе.
В настоящее время доказана связь прогноза (выживаемости и вероятности рецидива) и результатов биопсии "сторожевого" лимфоузла:
· Толщина первичной опухоли является независимым прогностическим фактором в отношении выживаемости пациентов с негативным "сторожевым" лимфоузлом.
Меланома — это злокачественное новообразование, которое формируется из родинок, бородавок, родимых пятен и другой пигментации кожных покровов. Трансформация родинки в злокачественную опухоль происходит медленно, под воздействием определенных провоцирующих факторов. Несмотря на то, что меланома является достаточно редким онкологическим заболеванием, смертность от этого заболевания высока вследствие склонности опухоли к метастазированию и формированию новых очагов.
Юсуповская больница предоставляет услуги лучших докторов-онкологов страны, которые на протяжении многих лет занимаются лечением меланомы. Наши специалисты корректно определяют диагноз и назначают сопутствующее лечение исходя из индивидуального анамнеза пациента.
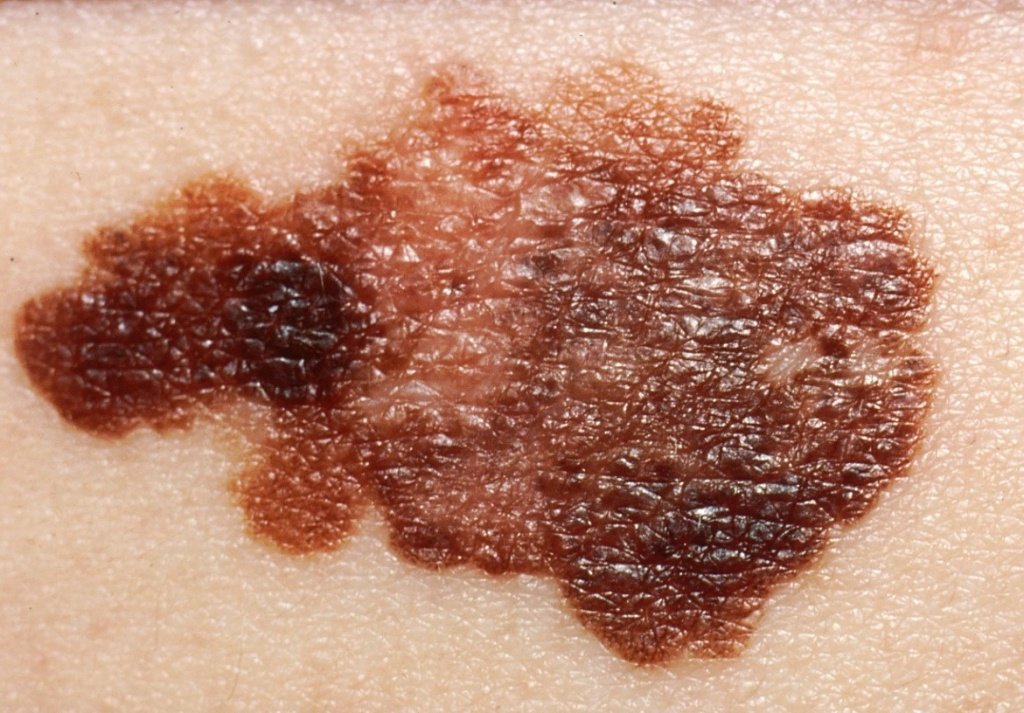
Причины возникновения
Меланома развивается из клеток меланоцитов, вырабатывающих пигмент меланин. Меланоциты отвечают за цвет глаз, волос, кожи, за защиту организма от ультрафиолетовых лучей. Чаще всего злокачественное новообразование локализуется на коже, реже в области слизистых оболочек прямой кишки, влагалища, полости рта, также опухоль может образоваться на сетчатке глаза.
Достоверно причины возникновения этого вида рака неизвестны. Исследование меланомы усложняется также тем, что она, как правило, протекает бессимптомно, особенно на ранних стадиях. Она привлекает внимание после изменения цвета родинки на более темный окрас или по причине разрастания опухоли. Малигнизация родинок и родимых пятен происходит ввиду следующих факторов:
чрезмерное облучение ультрафиолетом - солнечные ожоги, походы в солярии - все это негативно влияет не только на общее состояние кожи, но еще и повышает риски озлокачествления родинок;
наследственная предрасположенность (случаи заболевания меланомой в семье);
заболевания щитовидной железы;
заболевания эндокринной системы;
травмирование кожи, родимых пятен и родинок;
повышенная чувствительность к ультрафиолету;
рак кожи (даже в ремиссии);
1 и 2 фенотип кожи – люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками наиболее подвержены возникновению меланомы вследствие генетической предрасположенности.
Важно понимать, что, имея минимум 3 фактора риска, приведенных выше, следует регулярно проходить обследования у дерматолога, проверяя все новообразовавшиеся родинки и веснушки. Своевременное удаление злокачественных новообразований увеличивает шансы на стойкую длительную ремиссию и избавляет пациента от вторичных осложнений. Онкологи и дерматологи Юсуповской больницы внимательно следят за состоянием здоровья своих пациентов, регулярно назначая необходимые обследования во избежание прогрессирования или рецидива.
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Меланома относится к числу злокачественных новообразований, характеризующихся агрессивным течением. Смертность от рака кожи составляет 40% всех случаев онкологии. Диагностика меланомы в РФ проводится достаточно часто. Ежегодно выявляется 9000–10000 дебютов болезни. Не радует тенденция к росту тяжелых форм в связи с несвоевременным обращением, когда врачи могут предложить только паллиативную терапию.
Онкологи Юсуповской больницы уделяют тщательное внимание диагностике и лечению меланомы. Врачи советуют обращаться за медицинской помощью при появлении подозрительных очагов на коже. Подобным образом можно выявить заболевание на начальных этапах и провести соответствующее лечение. Кроме того, на ранних стадиях меланома характеризуется благоприятным прогнозом на выздоровление.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. В результате определения точного диагноза повышается результативность назначенной комплексной терапии. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Симптомы и признаки
Начальная стадия меланомы характеризуется горизонтальным ростом опухоли, которая не выходит за пределы эпителия, не поражает более глубокие слои кожи. При внимательном отношении к собственному здоровью больной может заметить изменение родинок. Симптомы неблагополучия – это зуд, болезненность или увеличение размера или цвета родинки. При появлении таких симптомов следует срочно посетить врача дерматолога или онколога.
Поскольку на начальных стадиях меланома не дает никаких особенных симптомов, важно регулярно заниматься самоосмотром и проверять свои родинки на предмет внешней трансформации. Характерными чертами меланомы являются:
появление неравномерного окраса, изменение оттенка в определенных частях родинки;
изменение фактуры – поверхность родинки становится очень гладкой, блестящей;
контуры родимого пятна размываются, возникает покраснение;
появляется постоянное или периодическое ощущение зуда и болезненности, гиперчувствительности этого участка кожи;
деформация поверхности - появление трещин, поверхность кожи уплотняется или наоборот, становится слишком мягкой.
Важно обратить внимание на данные факторы при самостоятельном осмотре, ведь на начальных стадиях заболевания, пока новообразование еще не начало свой рост в более глубокие слои дермы, вылечить его гораздо проще.
Одним из важных признаков развития меланомы является горизонтальное разрастание невуса, не выходящее за границы эпителия. Если родинка растет вертикально – это признак агрессивной, метастазирующей опухоли.
Чем отличается меланома от родинки
Существует ряд характерных признаков, которые свойственны злокачественной опухоли – меланоме. На них обращают внимание онкологи-дерматологи Юсуповской больницы при осмотре. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но это, скорее, исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6 мм следует немедленно пройти обследование у дерматолога.
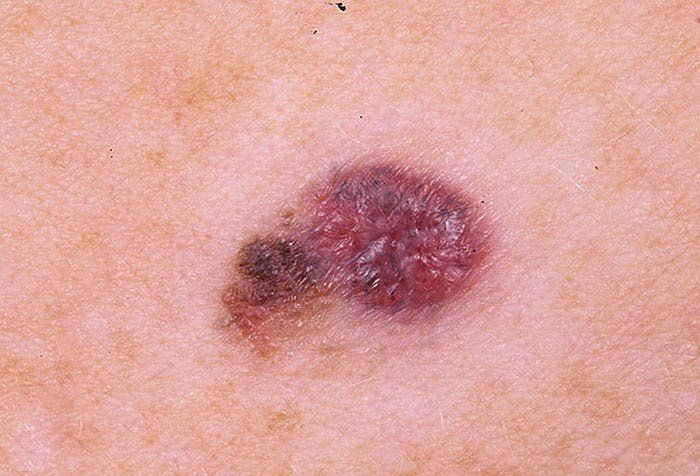
Меланома на поздней стадии характеризуется метастазированием в отдаленные органы и ткани, развитием новых очагов опухоли. Появление меланомы на коже может быть признаком метастазирования другой злокачественной опухоли, она может возникнуть как вторичная опухоль. Меланома быстро растет, захватывает расположенные рядом участки кожи, метастазирует в головной мозг, печень, кости и другие органы.
Для меланомы характерно распространение метастазов на коже и в подкожную клетчатку. Они представляют собой мелкие, тёмного цвета высыпания, слегка возвышающиеся над поверхностью кожного покрова.
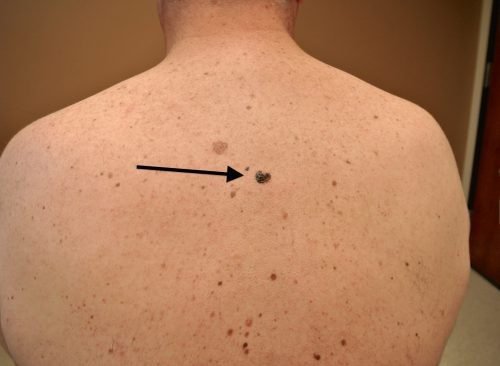
У мужчин чаще всего развивается меланома кожи спины. На спине развивается поверхностная и узловая меланома, поверхностная встречается чаще. Она располагается в верхнем слое кожи, обладает неровными краями опухоли, может иметь различную окраску. Прогноз благоприятный в большинстве случаев. Узловая меланома похожа на полип на ножке, цвет опухоли темный – коричневый или черный, форма опухоли симметричная, такой тип опухоли может изъязвляться.
Встречаются беспигментные формы меланомы, нередко меланома на спине является вторичным очагом раковой опухоли. Симптомы меланомы кожи – это асимметричность сторон родинки, неравномерный окрас, диаметр образования больше 6 мм, изменение размера, цвета и формы невуса, нечеткость краев образования. Прогноз неблагоприятный при указанном на фото, вертикально растущем типе меланомы кожи.
Диагностика
- Дерматоскопия – выполняется с помощью специального аппарата дерматоскопа, позволяет определять изменения структуры родинок на начальных этапах;
- Термометрия – аппаратное измерение температуры тела в области новообразования;
- Биопсия – забор ткани родинки для гистологического исследования во время выполнения радикального оперативного вмешательства.
Методы исследования врач подбирает индивидуально после визуального осмотра, уточнения жалоб и истории развития заболевания.
Лечение
Диагностика меланомы сначала происходит путем визуального осмотра и пальпации. Затем проводится дерматоскопия, которая помогает более детально изучить характер опухоли, а также взять из пораженного участка кожи материал для дальнейшей биопсии. Также для определения диагноза используются такие методы исследования как МРТ и КТ.
После многопрофильной диагностики, онкологи Юсуповской больницы назначают лечение сообразно степени тяжести заболевания. На ранних стадиях, как правило, назначается комплексное лечение исходя из анамнеза пациента. Поздняя стадия меланомы предполагает лучевую, гормональную терапию, назначается курс обезболивающих препаратов. Химиотерапия в данном случае не применяется вследствие невосприимчивости меланомы к химиотерапевтическим медикаментам. Оперативное вмешательство после выявление онкологического процесса проводится достаточно редко, так как может привести к метастазированию очага в другие органы.
Для предотвращения озлокачествления родинки, следует регулярно проходить обследования у дерматолога. Удалять рекомендуется не только родинки, которые имеют подозрения на малигнизацию, но также и пигментацию, склонную к частой травматизации или расположенную на местах, где часто возникает контакт с солнечными лучами. Существует список требований, которые должны соблюдаться во время операции по удалению родинок:
избегание прямого механического травмирования родинки;
выполнение операционных разрезов исключительно в пределах здоровой ткани;
наложение жгута выше и ниже оперируемой опухоли во избежание миграции раковых клеток по кровотоку.
Наиболее распространенными методами удаления родинок на начальных стадиях являются:
разрушение жидким азотом – удаление родимого пятна путем воздействия очень низких температур. Процедура эффективна только при условии поверхностного расположения родинок;
лазерная вапоризация – испарение родинки воздействием лазерного луча. Считается наиболее эффективной процедурой, позволяет удалить несколько доброкачественных образований за один раз, при условии размера родинок не более 2 мм;
электрокоагуляция – выпаривание родинки за счет электрического тока (процедура чревата рецидивом заболевания).
Профилактика
В настоящее время не разработаны меры специфической профилактики озлокачествления родинок. Предотвратить развитие меланомы позволяет соблюдение следующих рекомендаций:
- Проведение регулярных самоосмотров;
- Использование солнцезащитных средств;
- Удаление новообразований, которые расположены в зоне постоянного раздражения;
- Прохождение профилактических осмотров у дерматолога.
В настоящее время в косметологических салонах предлагают бесследное удаление родинок современными методами. Этого делать не стоит. Любую родинку должен исследовать и удалять онколог. Удалению подлежат родинки, которые часто травмируются, расположены на открытых участках тела, где высока опасность солнечного воздействия.
Перерождение родимого пятна или родинки в меланому — это процесс, который достаточно легко упустить. Заметив любые изменения в родинке, либо появление новой – следует обратиться к врачу для дальнейшей диагностики. Дерматологи и онкодерматологи Юсуповской больницы помогают своим пациентам определить диагноз и назначить адекватную терапию. Лучше ходить на обследования чаще, чем реже положенного, ведь здоровье — это самый ценный дар человека.
Прогноз
Меланома — это болезнь, выживаемость при которой в большой степени определяется ее стадией:
первая, вторая стадии – пяти-семилетняя выживаемость составляет 85%;
третья стадия - выживаемость 50% вследствие начала метастазирования;
четвертая стадия - метастазами поражено большое количество внутренних систем и органов, выживаемость не более 5%.
Наиболее благоприятный прогноз у первых двух стадий, так как процесс распространения раковых клеток по организму еще не начался, и можно удалить единичный очаг без вовлечения серьезных методик лечения.
В Юсуповской больнице работают лучшие врачи-дерматологи, которые благодаря долгим годам практики успешного лечения меланомы умеют находить индивидуальный подход к каждому пациенту. В своей работе они используют наиболее эффективные методики лечения, включая сертифицированные и проверенные медицинские препараты. Диагностическое оборудование нашей клиники помогает осуществить любой вид диагностики с наивысшей точностью.
Не стоит бояться посещать врача – гораздо лучше начать лечение раньше и прийти к стойкому результату, чем впоследствии бороться с осложнениями меланомы.
Читайте также:

