Женщины перенесшие рак шейки матки
Рассылка Пикабу: отправляем лучшие посты за неделю 🔥
Спасибо!
Осталось подтвердить Email - пожалуйста, проверьте почту 😊
Мне в наследство досталась квартира в 2000 км от места моего постоянного проживания. В квартиру попросились ну очень-очень дальние родственники (супружеская пара, оба славяне, работают, без в/п, детей и животных) по рекомендации моей родной тёти, доброй и честной женщины. Ладно, пустила, с условием ничего не портить и буквально лишь бы коммуналку платили. Квартиру эти падлы ушатали, некритично, но всё же. Обнаружила я это спустя пару лет, когда смогла туда приехать. Тётю они тоже не пускали с проверкой - то они в командировке оба, то на сутках тоже оба, то вот-вот уходят на работу.
Мне предложили выгоднейшую сделку: они готовы выкупить квартиру прямо сейчас! Ну как "сейчас"? Частями, без фиксированной суммы и сроков оплаты - как получится, без процентов. Но я переписываю на них квартиру сейчас.
Естественно, были вежливо посланы с предложением покинуть мою квартиру.
Уезжали без меня уже. Слямзили противень из духовки и что-то еще по посуде, но тётя это быстро обнаружила, заставила вернуть.











Как не умереть от рака шейки матки
Привет! Сегодня о страшном, но важном.
Рак шейки матки — вообще-то очень серьезная проблема: это самый частый вид рака у женщин 25-35 лет. Женщины часто умирают от этой болезни в возрасте, в котором в принципе нет причин умирать. А те, кто выживают, как правило, в дальнейшем не только не могут иметь детей, но даже сексом не могут нормально заниматься. Тем не менее, про рак шейки матки говорят, по моему субъективному ощущению, сильно реже, чем про рак груди. Который все-таки в меньшей степени ломает судьбы при благополучном стечении обстоятельств: грудь можно протезировать, матку — нет.
Актуальна эта рекомендация для всех женщин от 21 до 65 лет, которые прежде не болели раком шейки матки.
Что еще можно сделать? Вакцинироваться от вируса папилломы человека, заражение которым достоверно повышает шанс на рак. Это дорого, что-то около 30 тысяч рублей за три укола (полный курс), а вот целесообразность стоит обсудить с врачом. Скажем, если вы всерьез и надолго замужем и абсолютно доверяете своего партнеру, защита от ВПЧ в виде прививки, возможно, и не нужна. Заражение происходит при сексе, а если вы оба здоровы, то вирусу неоткуда взяться.
Еще один сомнительный вариант: у вас полное затишье в личной жизни. Неважно, почему. Но отношений нет и не предвидится. Или еще такое: у вас прямо сейчас зафиксировано заражение ВПЧ, лечить его бессмысленно (нету противовирусных лекарств), поэтому может быть разумным просто почаще обследовать шейку матки и ждать, когда организм поборет инфекцию. И уже тогда сделать прививку.
Но в случае, если вы сексуально активны (метод контрацепции роли не играет) и не планируете до конца жизни спать с одним-единственным партнером, прививка от ВПЧ может вас уберечь. Правда, ее наличие не означает, что вам отныне море по колено, и можно игнорировать осмотры у гинеколога. Но тут такое дело: мы не торгуемся с богом. И с раком. Все, что можно противопоставить этой конкретной болезни, которая случается не вследствие неправильного образа жизни, а безо всяких видимых причин, это научный прогресс. И, согласно его достижениям, сочетание регулярных обследований и вакцинации — лучший способ победить. В Австралии, например, которая на государственном уровне внедрила такую программу, рак шейки матки планируют полностью искоренить уже через несколько десятилетий (и все идет к тому, что так оно и будет).
![]()
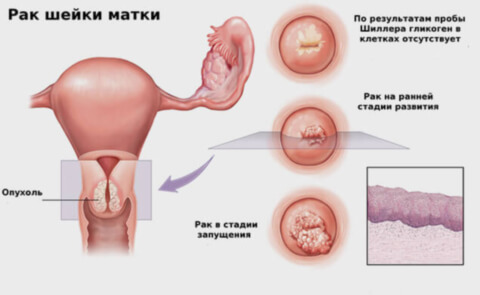
Рак шейки матки
Какие причины возникновения рака шейки матки? Какие методы диагностики рака шейки матки существуют? Какие существуют факторы развития заболевания? На эти и другие вопросы отвечает кандидат медицинских наук акушер-гинеколог Хоперская Ольга Викторовна

Шабад Л.М. (онколог, профессор, академик АМН СССР)
Рак шейки матки представляет собой злокачественную опухоль, происходящую из эпителия шейки матки.
Занимает второе место по распространенности (после рака молочной железы) и первое - среди злокачественных новообразований у женщин в возрасте от 15 до 39 лет. Ежегодно в мире регистрируется около 530000 новых случаев заболевания, в РФ – около 15000. Заболеваемость раком шейки матки, к сожалению, имеет тенденцию к увеличению и омоложению, так, если в 1975 году наибольшее число заболевших составляли женщины в возрасте 53-54 лет, то в 2014 – 30 – 34 года.
Более чем в 30% случаев опухоль определяется на поздних стадиях, причем, преимущественно, у молодых пациенток, когда излечить женщину без последствий для здоровья уже невозможно.
Смертность в течение года с момента установления диагноза в среднем составляет 17%, достигая максимальных значений у молодых: в возрастной группе от 30 до 39 лет – 24%, тогда как в группе от 40 до 49 лет – 13,7%.
Вышеприведенные статистические данные пугают. Но вам, людям интересующимся, повышающим уровень своей осведомленности и ответственным за свое здоровье, бояться нечего. Регулярное обследование у гинеколога и прохождение скрининговых тестов позволяет предотвратить развитие заболевания, вовремя предприняв необходимые меры у женщин группы риска. Задумайтесь только, от момента появления первых атипических клеток до формирования рака проходит 10 – 15 лет!
Почему же так много женщин погибают от рака шейки матки?
1. Отсутствие санитарно-просветительской работы, проводимой врачами и педагогами школ
В школах старшеклассникам не объясняют правила сексуального поведения, мальчиков не учат уважать девушек, в то время как первый половой дебют происходит уже по большей части в 13-15 лет! По данным профилактических осмотров сексуальный опыт имеют 7% девочек-подростков в возрасте младше 15 лет, анонимный опрос показал картину еще печальнее: 5% опрошенных девочек имели первый контакт в 12 - 13 лет, 22% - в 14 лет и 40% - в 15! В этом возрасте анатомия половых органов девочки ещё не приспособлена к активной половой жизни, на шейке матки имеется эктопия, что делает естественные барьеры организма незащищенными от инфекций, передающихся половым путем.
Справедливости ради нужно сказать, что в женских консультациях организуют образовательные мероприятия, но они касаются в основном беременных женщин. Многие частные клиники публикуют на своих сайтах полезные статьи, написанные врачами, и проводят открытые встречи со специалистами. Медицинские образовательные учреждения по всей стране также осуществляют санитарно-просветительную работу и дают возможность получить бесплатную консультацию. Но охват населения, к сожалению, мал. Посещают подобные мероприятия только ответственные и активные люди, интересующиеся своим здоровьем.
В интернете также можно найти полезную и актуальную информацию.
Вот и выходит, что получаем знания мы путем самообразования! Но не каждый будет самостоятельно искать информацию о том, как сохранить свое здоровье, особенно в подростковом возрасте. А именно в этом возрасте современная молодежь формирует свое репродуктивное здоровье. Поэтому, уважаемые мамы девочек–подростков, именно на ваши хрупкие плечи ложится защита дочерей от нежеланных беременностей и инфекций, передающихся половым путем, со всеми возможными последствиями.
2. Низкий уровень знаний населения о причинах развития заболевания
К сожалению, не так много девушек и женщин самостоятельно изучают вопросы, связанный с такой неприятной для них темой. Из-за этого не знают, как протекает заболевание, как защитить себя от него. И, соответственно, пренебрегают мерами профилактики и правилами безопасности в сексуальной жизни.
3. Низкий охват женского населения скринингом
Согласно данным статистики только треть женщин регулярно посещает гинеколога!
Наиболее частые причины, по которым пациенты не посещают врача:
- высокий темп жизни и нехватка времени в связи с семейными и рабочими обстоятельствами;
- дискомфорт при врачебном осмотре заставляет откладывать посещение гинеколога на потом;
- женщина чувствует себя здоровой и не видит смысла в регулярных осмотрах;
- онкофобия – женщина боится, что врач найдет у нее рак, и пускает свое здоровье на самотек;
- отсутствие доверительных отношений с доктором;
- страх перед посещением врача, особенно у молодых девушек.
Помните, проверяться и наблюдаться у гинеколога ежегодно необходимо с момента начала половой жизни.
Девочки и девушки-подростки, не живущие половой жизнью, согласно приказу Министерства здравоохранения РФ 572н, должны быть осмотрены врачом-гинекологом в 3, 7, 12, 14, 15,16 и 17 лет, так как помимо заболеваний шейки матки, существуют еще и другие гинекологические патологии.
Какие исследования необходимы?
1. Определение ВПЧ – статуса (ВПЧ – вирус папилломы человека).
Оба анализа как раз и являются скрининговыми в отношении рака шейки матки. При отсутствии изменений в каждом из них, а также при осмотре шейки матки в зеркалах, вы можете не переживать, в ближайшие годы вашему женскому здоровью ничего не угрожает.
Согласно действующим клиническим рекомендациям, с 21 года до 29 лет скрининг должен проводиться не реже 1 раза в три года (по приказу 572н - ежегодно), с 30 до 69 лет – не реже одного раза в пять лет (по приказу 572н - ежегодно). Приведенные интервалы действительны, разумеется, при отсутствии ВПЧ – инфекции и заключении NILM в результатах онкоцитологии.
ВПЧ - причина развития рака шейки матки
Причиной развития рака шейки матки является инфицирование вирусом папилломы человека (ВПЧ), присутствие которого определяется в 99,7% случаев заболевания. Путь заражения – половой (известны также и другие варианты передачи, касающиеся, в основном, низкоонкогенных типов). Всего известно более 200 типов папилломавирусов, при этом онкогенными (вызывающими рак) являются далеко не все. Подробнее о ВПЧ читайте в статье
Наибольшее значение имеет 16 тип, являющийся причиной рака в 55 - 65% случаев, а также 18 тип, обнаруживаемый в 10 – 15% случаев.
В оставшихся 25-35% случаев виновниками рака выступают другие высокоонкогенные типы вируса: 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82. Инфицирование женщины более чем одним типом вируса увеличивает вероятность развития рака. Помимо рака шейки матки вирусы папилломы человека высокого онкогенного риска могут приводить также к раку вульвы (около 1700 случаев в год в РФ) и раку влагалища (около 400 случаев в год).
Распространенность инфицирования ВПЧ составляет от 5 до 40%, при этом с данной инфекцией сталкивается 85% женщин, живущих половой жизнью.
Но к счастью, в 90% случаев иммунитет женщины справляется с вирусом и через год – два происходит самоизлечение. Лишь у 100 из 1000 зараженных женщин инфекция продолжает существовать, приводя к изменениям в эпителиальных клетках, характерным для дисплазии легкой степени (CIN I). В 80% случаев данные изменения обратимы и также могут спонтанно исчезнуть вместе с вирусом. По статистике при отсутствии лечения у 20 пациенток из 100 с CIN I возникают более тяжелые изменения в эпителии, характерные для умеренной дисплазии (CIN II), а позже, у 4 из них – для тяжелой дисплазии (CIN III). Самоизлечение также возможно, но гораздо в меньшем проценте случаев (30 – 65%). И лишь у одной женщины из 1000 инфицированных вирусом папилломы в течение 10 – 15 лет развивается рак.
Схематичное изображение развития заболевания представлено на рисунке 1.
Месяцы - Годы - Десятилетия

Рисунок 1 – Как развивается рак шейки матки (n – количество пациенток из 1000 зараженных вирусом)
Чем длительнее вирус папилломы находится в эпителиальных клетках шейки матки, тем хуже. Если первые годы он свободно располагается в цитоплазме клетки, то впоследствии ДНК вируса встраивается в геном хозяина и изменяет в своих интересах жизнедеятельность клеток, постепенно превращая их в раковые.
Факторы риска развития заболевания
К факторам риска развития заболевания, увеличивающим вероятность длительного нахождения вируса в эпителии шейки матки, относятся:
1) раннее начало половой жизни (до 18 лет);
2) частая смена половых партнеров (3 и более половых партнера в течение года, более 6 партнеров в течение жизни);
3) заболеваемость инфекциями, передающимися половым путем;
4) иммунодефицитные состояния;
5) нарушения биоценоза влагалища;
6) ранние первая беременность и роды (до 18 лет);
7) курение (компоненты сигаретного дыма обнаружены в шеечной слизи курильщиц, страдающих раком шейки матки).
Как снизить вероятность инфицирования вирусом папилломы человека?
1. Минимизировать влияние факторов риска:
- использование барьерных методов контрацепции (позволяют снизить риск инфицирования);
- здоровый образ жизни;
- отказ от вредных привычек;
- регулярное посещение гинеколога.
2. Вакцинация девочек – подростков
На сегодняшний день на нашем рынке представлены два вида вакцин – двухвалентная (против ВПЧ 16 и 18 типов) и квадривалентная (против ВПЧ 6, 11, 16 и 18 типов).
Механизм их действия заключается во введении в организм пустых вирусоподобных частиц, собранных из белков указанных типов вируса папилломы, и выработку организмом на них защитных антител.
При контакте с 16 и 18 типами ВПЧ, на долю которых приходится 70% случаев поражений шейки матки, вирус будет уничтожен уже готовыми защитными антителами. При использовании квадривалентной вакцины женщина будет также защищена от возникновения остроконечных кондилом.
Вакцинация также возможна и у женщин, живущих половой жизнью, и даже у тех, кто уже имел контакт с указанными типами вируса – для профилактики повторных случаев заражения, так как стойкого иммунитета после контакта с вирусом не формируется.
Вакцинация эффективна, отношение к ней ведущих специалистов по вопросам заболеваний шейки матки положительное. К сожалению, вакцинация против ВПЧ не входит в перечень национального календаря профилактических прививок и оплачивается пациентом.
Регулярное посещение гинеколога и проведение скрининговых мероприятий позволит выявить заболевания шейки матки, которые с течением времени могут трансформироваться в рак. Даже вакцинация против ВПЧ не исключает необходимость скрининга.
Диагностика рака шейки матки
К сожалению, большая часть женщин посещает гинеколога только при наличии каких – либо жалоб. Коварство заболевания заключается в том, что длительное время оно протекает бессимптомно, и женщина может чувствовать себя совершенно здоровой. К ранним проявлениям рака шейки матки относятся водянистые выделения, контактные кровянистые выделения (возникающие во время полового контакта), межменструальные кровянистые выделения. Болевой синдром присоединяется очень поздно, уже при значительном распространении опухоли.
Еще одна страшная особенность заболевания в современных условиях: быстрое прогрессирование изменений, вызванных вирусом папилломы, у девушек-подростков.
Анатомические особенности строения шейки матки не приспособлены к активной половой жизни в среднем до 17 – 18 лет. Вирус может инфицировать стволовые клетки (незрелые клетки, обладающие высокой способностью к росту, размножению, и способностью становиться как клетками цилиндрического эпителия, так и многослойного плоского), в этом случае заболевание прогрессирует за 1 - 2 года, а не за десятилетие. Так, в своем выступлении академик Российской академии наук, д.м.н., профессор Ашрафян Лев Андреевич доложил о случае рака шейки матки у шестнадцатилетней девушки.
Самое печальное, что скрининговые мероприятия мы начинаем проводить в 21 год, что обусловлено экономической целесообразностью.
Сомневаюсь, что в 13 – 15-летнем возрасте подростки вообще задумываются о своем здоровье, поэтому, уважаемые мамы девочек, подумайте о профилактической прививке, расскажите своим дочерям о том, как беречь себя, постарайтесь оградить от раннего начала половой жизни. Будьте своим дочкам лучшими подругами и примером для подражания. И если уж девочка слишком рано шагнула во взрослую жизнь, поддержите и посетите врача вместе, так как первый контакт с врачом-гинекологом страшит большинство юных пациенток.
Варианты проведения скринингового исследования
1. Существует тест для определения вируса папилломы человека, исключающий контакт с врачом. Женщина самостоятельно в комфортных домашних условиях осуществляет забор материала и направляет пробирку с образцом влагалищного секрета в лабораторию, откуда получает ответ. Конечно, при позитивном тесте последует незамедлительное обращение к врачу, а при отрицательном – будет повод появляться у доктора реже. Данный метод будет вариантом выбора для девочек-подростков, в случае если уговорить их придти на осмотр проблематично, а также для женщин, испытывающих дискомфорт при вагинальном осмотре.
Уважаемые девушки, женщины, любите, берегите себя и своих дочерей. Будьте здоровы!
Рак шейки матки перестал быть приговором для женщин и поддается лечению
Фото: Илья Бархатов
— Валентина Михайловна, рак шейки матки — это редкость или уже обыденность?
Валентина Нечушкина: В мире он занимает третью позицию по распространённости среди всех онкологических заболеваний, выявляется порядка 500 тысяч новых случаев ежегодно. В России — 16-17 тысяч. (в Челябинской области в 2017 году было выявлено 515 новых случаев рака шейки матки. — Прим. автора). Несмотря на то, что это так называемая визуальная локализация, которую легко заметить просто глазами во время обычного или профилактического осмотра в том же смотровом кабинете или на приеме у гинеколога, почти половина (до 45%) новых случаев заболевания — это уже III-IV стадия, к сожалению. Рак шейки матки — это единственное онкологическое заболевание, для которого существует и первичная, и вторичная профилактика.
— Получается, что рак шейки матки можно предупредить? Другими словами, не заболеть?
В.Н.: Сто процентов случаев этой болезни связано с вирусом папилломы человека. Это распространенная инфекция, которую вызывают более сотни вирусов, из них онкогенных — чуть больше десятка. При этом даже инфицирование онкогенным типом вируса вовсе не означает, что оно обязательно приведет к развитию злокачественной опухоли: рак шейки матки разовьется всего в одном проценте случаев. Первичной профилактикой рака шейки матки или средством борьбы с причиной развития заболевания — вирусом — является вакцинация.
На сегодняшний день существует две вакцины — двух- и четырехвалентные, в скором времени, надеемся, будет зарегистрирована девятивалентная вакцина. Заразиться при использовании вакцины нельзя, потому что в ней нет генетического материала вируса. Вакцина содержит только белок оболочки вируса, который способен вызывать иммунный ответ, существенно более активный, более мощный, более стойкий, чем естественный, как если бы человек переболел этим вирусом. Это ровно такая же вакцина — современная, рекомбинантная, как, например, от гепатита В. В мире она разрешена к применению у девочек, в России — у подростков и молодых женщин. Наиболее эффективна она при использовании ее для девочек старше 9 лет и до начала половой жизни. У детей всегда наиболее активный ответ на вакцину: чем старше человек, тем больше иммунная система истощается, соответственно ее активность ниже.
Вакцинация не заменяет все последующие походы к гинекологу и участие уже в программах вторичной профилактики. Это скрининг рака шейки матки, который позволяет выявить даже не само онкологическое заболевание, а предраковую патологию.
— Что это означает? Это какое-то другое заболевание, которое можно поймать до того, как оно станет онкологическим?
В.Н.: Совершенно верно. Предраковое, или фоновое заболевание — это дисплазия шейки матки. Оно известное, не новое. Считается, что с момента заражения вирусом папилломы человека до развития рака шейки матки проходит порядка семи–десяти лет. Этот процесс имеет несколько фаз: собственно заражение, затем, если организм не сумел побороть, то возникает персистенция вируса, затем — предраковая патология шейки матки и только потом онкологическое заболевание.
Валентина Нечушкина советует всем женщинам регулярно посещать гинеколога
Фото: Илья Бархатов
— Как можно поймать заболевание?
В.Н.: Очень просто: выявить при неоднократных цитологических исследованиях шейки матки — хотя бы раз в год во время визита к гинекологу. Можно это делать в рамках скрининговых программ. Можно лечить, контролировать — сделать все, чтобы не развился рак шейки матки. Если все-таки он развился, то тоже лечить. Еще двадцать лет назад излечение женщины означало полную потерю ее детородной функции. Постепенно онкологи накопили опыт и поняли, что у части пациенток в таком радикальном удалении нет необходимости. Появились методики органосохраняющего лечения, особенно для молодых женщин. Конечно, для этого нужны определенные условия — если нет метастазов в лимфоузлах, нет опухоли по краю резекции, и стадия заболевания — ранняя.
— Методики, о которых идет речь, для Челябинска новые. Насколько они успешны? Почему их стоит внедрять?
В.Н.: В нашем институте имени Блохина эти операции — уже рутинные. Они выполняются и за рубежом, и во многих центрах в России, например, в Новосибирске, в Томске. В нашем гинекологическом отделении мы стараемся предлагать всем молодым женщинам эту операцию вне зависимости от того, есть у них дети или нет. Наши пациентки — разные, и в 30, и в 32 года, имеют и двух, и трех, и даже четырех детей, и такая необходимость снова родить ребенка может возникнуть после заболевания, года через три — пять лет.
Константин Морхов: Планы меняются, мужья. Многие женщины приходят и говорят — мы во втором браке и хотим иметь общего ребенка. Или — на всякий случай, ну вдруг все потом поменяется.
Органосохраняющие операции позволят женщине, если она захочет, родить ребенка
Фото: Илья Бархатов
— Насколько эта методика сложна в исполнении? Что нужно для этого?
В.Н.: Для того, чтобы ее внедрить, нужна хорошая морфологическая служба, чтобы была возможность максимально точно оценить риски, особенно если опухоль большая. Чем меньше опухоль, тем меньше проблем и больше выбор методик. Мы видим, что на Южном Урале активно развивается вся онкологическая служба, и доктора пытаются активно внедрять у себя всё, что появляется за рубежом и в нашей стране. Здесь очень мощная своя школа — и радиологическая, и хирургическая, и химиотерапевтическая, онкоцентр прекрасный, в котором есть большой поток пациентов, которым оказывается онкологическая помощь.
— Как чувствует себя пациентка после такой операции?
В.Н.: Сама по себе операция не повышает риск рецидива болезни. Тем пациенткам, которые не хотят сохранять матку, стараемся ограничить методы лечения тоже. Например, сохранить ей яичники, чтобы избавить женщину от преждевременных климактерических проявлений. По возможности не применять лучевую терапию, что позволит избежать проблем с влагалищем. Женщины продолжают вести обычный образ жизни. Сами эти операции при выполнении всех условий, о которых мы говорили, абсолютно идентичны по прогнозу как при сохранении, так и при удалении матки.
К.М.: Риск существует всегда, это зависит от распространенности заболевания. Наши коллеги очень часто возражают против такой методики, мотивируя это тем, что после сохранения матки не многие женщины решаются на беременность — в среднем, мировая статистика составляет не более 30%, так зачем, мол, так заморачиваться.
Беременность придется планировать заранее, чтобы иметь возможность её выносить, поясняет Константин Морхов
Фото: Илья Бархатов
— Константин, Юрьевич, а и правда, зачем столько сложностей? Может, лучше по старинке — удалить да и забыть?
К.М.: Хирурги, специализирующиеся на лапароскопических операциях, уверены, что открытые операции являются дополнительным травмирующим моментом для женщины. А вот если операция выполнена лапароскопическим доступом, то мотивация вроде как выше. Но на самом деле это не так: если женщина хочет в будущем иметь ребенка, то она сохраняет это намерение вне зависимости от доступа. Многое, скорей всего, зависит от того, как доктор предварительно беседует с пациенткой, как объясняет ей все последствия и риски, потому что можно успокоить, а можно и так напугать, что пациентка будет согласна на все что угодно. Даже в нашем отделении есть доктора, которые как за эту операцию, так и против.
Есть один момент в защиту этой методики — чисто эмпирически мы заметили на своем опыте, что женщины, у которых выполнена органосохраняющая операция, и матка сохранена, восстанавливаются быстрее по всем параметрам.
— Какие сложности есть в планировании беременности после таких операций?
К.М.: В связи с тем, что отсутствует механизм удерживания плодного яйца в полости матки, беременность должна быть спланирована.
Второй момент — несмотря на органосохраняющий объем, беременность самостоятельно наступает только в 30-40% случаев. В остальных — желательно применение вспомогательных репродуктивных технологий (ВРТ). Это экстракорпоральное оплодотворение (ЭКО) и перенос эмбриона. Поэтому желательно все это проводить в условиях специализированной клиники. А дальше — родоразрешение методом кесарева сечения, и последующего удаления матки не требуется. Возможна даже повторная беременность.
В.Н.: У нас такая пациентка есть. Она прошла лечение, родила и подумывает о следующей беременности.
— Ощущение, что прямо сейчас мы стоим на пороге какого-то решающего перелома в лечении рака у женщин. Подводя итог, все-таки что важно отметить, чтобы и не обнадежить зря, и не лишить надежды?
К.М.: Хирург должен понимать, какой объем операции нужно выполнить. Иначе повышается риск повтора болезни. Второй момент — хорошая морфологическая служба, которая поможет оценить истинное распространение опухоли. Третье — это преемственность. К сожалению, большинство акушеров-гинекологов не знают, что делать с такими женщинами. Они не готовы планировать им беременность, накладывать циркляж, поэтому приходится направлять таких женщин в специализированные центры. Даже в Москве с этим проблемы.
В.Н.: Мне кажется, важнее сказать, что ходить к гинекологу надо, и делать это регулярно, а не только во время беременности. Далее нужно обязательно уточнять, берет ли у вас гинеколог анализ из шейки матки на цитологию, а не только на флору, как это часто бывает. К сожалению, система вызова на скрининг в России не отработана, поэтому женщины сами должны проявлять сознательность. Сдать мазки самостоятельно на цитологию раз в два года — не сложно. Плюс — УЗИ и маммография.
Опыт московских коллег — хорошее средство для роста профессионализма челябинских врачей

Это онкологическое заболевание, при котором диагностируется злокачественное перерождение слизистой оболочки шейки матки. По частоте клинически выявленных случаев, рак шейки матки превосходит только рак молочных желез и рак эндометрия.
Основной зоной риска развития рака шейки матки являются женщины в возрасте между 40 и 55 годами. Но, за последнее время заболевание катастрофически молодеет. Все чаще РШМ (рак шейки матки) выявляют у пациенток моложе 30 лет. Есть еще одна проблема — несвоевременное диагностирование. Хоть заболевание достаточно легко выявить, в более чем половине случаев рак шейки матки находят уже на поздних стадиях. При подозрении на заболевание следует срочно обратиться к врачу-гинекологу.
Виды рака шейки матки
Основная классификация РШМ вытекает из типа тканей, пораженных опухолью. Самым верхним и защитным слоем является плоский эпителий. В этом случае можно говорить о следующих формах:
- Дисплазия (у нее может быть 3 степени) - предраковое состояние;
- Рак in situ. Так называют степень опухоли с минимальным прорастанием в другие слои;
- Плоскоклеточный рак матки.
Непосредственно у плоскоклеточного рака шейки могут проявляться следующие разновидности:
- Сосочковый;
- Бородавчатый;
- Ороговевающий;
- Неороговевающий;
- Лимфоэпителиомоподобный;
- Базалоидный;
- Плоскоклеточный переходный.
Опухоли, поразившие секретирующий эпителий называют аденокарциномами. Они могут быть:
- Эндометриоидными;
- Серозными;
- Светлоклеточными;
- Мезонефральными;
- Муцинозными.
Нередко процесс сопровождается образованием сопутствующих опухолей других этиологий:
- Нейроэндокринные и крупноклеточные карциномы;
- Карциноиды;
- Саркомы;
- Мелкоклеточный рак шейки матки.
Различают рак по месту расположения (влагалищная часть шейки и внутренняя часть). Помимо этого, выделяют несколько форм роста:
- Преинвазивная. В этом случае присваивается нулевая стадия. Злокачественный процесс развивается строго внутри эпителия;
- Микроинвазивная. Глубина поражения не превышает 0,5 см, без метастазов;
- Неинвазивная (1 стадия). Клетки рака шейки не имеют широкого распространения, прогрессирует очень медленно;
- Экзофитная. Самый часто встречающийся тип, при котором опухоль разрастается в просвете влагалища. Внешне напоминает вилок цветной капусты. Это 3 стадия (с поражением тканей влагалища). На 4 стадии могут наблюдаться метастазы в различные органы;
- Эндофитная. Опухоль разрастается скрытно в цервикальном канале. Заметной становится только на поздних стадиях распада опухоли, приводя к рыхлости и неровности шейки матки. Внешне определяется как кровоточащая язва, разрастающаяся вглубь тканей матки;
- Смешанная. Это довольно редкий вариант, поскольку предусматривает наличие сразу нескольких опухолей различных видов.
Причины
Основной угрозой возникновения рака шейки матки у женщин являются вирусы, приводящие к мутациям и перерождению здоровых клеток тканей в злокачественные образования. Фактором риска № 1 является вирус человеческой папилломы (ВПЧ). А ведь у данного вируса больше 100 разновидностей с различной степенью риска развития онкологии. Именно из-за этой особенности развивается свыше 90% случаев появления рака шейки матки. После попадания в организм, вирус ВПЧ может протекать в 3 формах:
- Бессимптомная форма;
- Субклиническая форма;
- Клиническая форма. В области гениталий расположены множественные или одиночные наросты (кондиломы и папилломы).
Самыми опасными и с высоким уровнем онкогенного риска являются штаммы ВПЧ, носящие маркеры 16, 18, 45 и 46. Средним уровнем риска развития раковых перерождений шейки матки являются штаммы 31, 33, 51, 52 и 58 типа.
Другие причины возникновения рака шейки матки:
- Предрасположенность. Если у женщин среди родственников были случаи рака шейки матки, то стоит крайне аккуратно относиться к своему здоровью и регулярно обследоваться;
- Вирусы — генитальный герпес, ВИЧ, хламидиоз, цитомегаловирус;
- Невылеченные или недолеченные до конца инфекции половой сферы;
- Болезни шейки матки, сопровождающиеся изменениями в тканях (эрозии, дисплазия, лейкоплакия);
- Наличие доброкачественных опухолей (миомы, фибромиомы), которые при долгосрочных неблагоприятных условиях могут переродиться в злокачественные,другие новообразования;
- Сильное ослабление иммунитета;
- Бесконтрольное воздействие на человека радиации, химические токсины;
- Частые аборты или выскабливания, а также осложнения, связанные с этими и другими хирургическими процедурами;
- Часто повторяющиеся беременности и роды;
- Микротравмы шейки или самой матки, а также цервикального канала;
- Раннее начало половой жизни;
- Смена партнеров чаще 2 — 3 раз за год;
- Долгосрочные стрессы;
- Бесконтрольный прием оральных комбинированных контрацептивов;
- Длительное курение или пристрастие к алкоголю;
- Наличие хронических воспалений в области малого таза без должного лечения. Другие хронические болезни, связанные с воспалительными процессами.
Симптомы
Основными и самыми тревожными симптомами являются:
- Непредвиденные и частые кровотечения (после визита к гинекологу, после половых актов, между нормальными месячными, в период климакса);
- Менструальные кровотечения по продолжительности длятся больше недели;
- Выделения с кровью, они могут иметь неприятный запах и сигнализировать о начале опухолевого распада;
- Гнойные выделения с резким и неприятным запахом;
- Продолжительные рези (низ живота и область матки);
- Боль, носящая спазматический характер. При этом часть боли может отдавать в поясницу;
- Излишняя сухость влагалища и болевые ощущения во время половых актов;
- Резкая потеря веса (от 10 до 15 кг за несколько недель). Этот симптом является безусловным и требует быстрого обращения к врачу;
- Постоянные запоры и боль во время опорожнения кишечника. Другие болезни, связанные с кишечником;
- Резкое учащение или наоборот, серьезные задержки в мочеиспускании. Это связано с разрастанием опухоли, которая сдавливает мочевой пузырь. В моче может присутствовать кровь;
- Постоянная сильная слабость;
- Излишне быстрая утомляемость;
- Слишком высокая потливость без видимых причин;
- Незначительное повышение температуры без признаков простуды (от 37°C до 37,8°C);
- Постоянная отечность конечностей. Особенно это касается ног и ступней;
Перечисленные выше симптомы не являются обязательным условием, но, их наличие может говорить и о других серьезных заболеваниях, в том числе и гинекологических или венерических. Поэтому, не стоит откладывать визит к врачу-гинекологу.
Диагностика
Диагностика рака шейки матки состоит из нескольких этапов:
- Обследование у гинеколога с целью выявления онкологии. Проходить его нужно 2 раза в год обязательно;
- Соскоб с поверхности шейки для проведения цитологического исследования (мазок по Папаниколау);
- Кольпоскопия. Обследование с использованием специального прибора, помогающего увеличить и приблизить изображение тканей шейки матки;
- Биопсия - при помощи этого микроинвазивного метода происходит взятие биоматериала для гистологического исследования;
- Процедура выскабливания цервикального канала. Нужна и проводится только в том случае, когда цитология показывает онкологию или дисплазию, а кольпоскопия ничего не выявляет;
- Пробы на тест Шиллера (с уксусом или йодом);
- Обследование органов малого таза при помощи УЗИ. Позволяет довольно точно выявить наличие или отсутствие опухолевых образований. Если УЗИ оказывается недостаточно для определения точного расположения и качества опухоли, то могут назначить МРТ тазовых органов.
При наличии сразу нескольких симптомов и серьезных подозрений на рак шейки матки, гинекологом могут назначаться и смежные обследования, касающиеся других органов на предмет обнаружения метастазов:
- УЗИ печени и почек;
- Исследование ультразвуком мочевого пузыря;
- Рентгенография легких. Так выявляют отдаленные метастазы в грудную клетку;
- Рентген толстой кишки (ирригоскопия);
- Назначение цистоскопии и ректоскопии. Данные обследования мочевого пузыря и прямой кишки позволяют выяснить наличие метастаз или опухолей, проникших в их стенки;
- Внутривенная урография. Рак шейки нередко сопровождается сдавливанием мочеточников и приводит к серьезным нарушениям в работе почек. Вплоть до развития атрофии почечных тканей или мочеточников. Этот метод позволяет выявить такие нарушения.
К каким врачам обращаться
Основным врачом, проводящим осмотры и назначающим лечение, является гинеколог. Если в процессе обнаружится рак, то дополнительно надо будет наблюдаться у онколога. Врачи другого профиля (терапевт, эндокринолог) посещаются по мере необходимости или в случаях обнаружения или развития других заболеваний.
Лечение
Способы лечения во многом зависят от степени развития заболевания. Здесь нужно помнить, что, хотя стадий рака всего 5 (включая нулевую), но у каждой из них есть по 2 — 3 степени сложности (категории А или B). Обозначение зависит от размера и дислокации опухоли:
- Стадия 1А1. (инвазивная стадия). Опухоль выявляется только при микроскопическом исследовании. Поражена область только шейки матки (без метастаз). Размеры не превышают 7 мм в объеме и 3 мм поражения в глубину эпителия. Лечением являются конизация (иссечение пораженных тканей) у молодых пациенток или традиционная гистерэктомия (удаление) матки у женщин после наступления менопаузы. При сопутствующем поражении лимфоузлов или кровеносных сосудов назначается лимфаденэктомия (удаляются лимфатические узлы) области таза. После проведения операции назначают лучевую терапию (может быть с химиотерапией или без);
- Стадия 1А2 (инвазивная стадия с осложнениями). Опухоль также невозможно обнаружить визуально, но при обнаружении выясняется, что ее размеры превышают 7 мм по ширине поражении и 3 мм в глубину. Лечением для пациенток детородного возраста становится иссечение шейки или ее конизация, а для пожилых - назначается гистерэктомия. Тазовая лимфаденэктомия проводится обязательно. При выявлении метастаз проводят химиотерапию и лучевую терапию;
- Стадия 1B Опухоль видна визуально, а ее размеры не превышают 4 см. Способа лечения может быть 2: хирургическое вмешательство с наружным облучением. В первом случае проводится радикальная гистерэктомия (удаление матки полностью с придатками и трубами) и двусторонняя овариоэктомия. Обязательно назначается и проводится тазовая лимфаденэктомия. В особо благоприятных случаях хирургическое лечение проводят с сохранением всех органов. Во втором случае проблема решается радиохирургическим способом. Сначала проводят брахитерапию, а через 1,5 — 2 месяца — непосредственно операцию;
- Стадии 1B2 — 5А. опухоль обнаруживается визуально, а ее размеры равны или чуть превышают 4 см. в такой ситуации возможны поражения опухолью влагалища, прямой кишки с мочевым пузырем. Самым оптимальным лечением является лучевая терапия и химиотерапия. ;
- Стадия 5B. Область поражения и общие размеры опухоли могут быть любыми. Также в этой стадии присутствуют отдаленные метастазы. На этой стадии проводится паллиативное лечение.
Наблюдение после лечения
Всем пациенткам, которым был диагностирован рак шейки матки и проводилось соответствующее лечение, необходимо регулярно посещать гинеколога и проходить необходимую инструментальную и лабораторную диагностику.
В течение 2 лет после лечения, каждые 3 месяца необходимо проводить анализ на цитограмму. Еще 3 года после этого мазок берется раз в полгода. Всю последующую жизнь цитограмма сдается ежегодно. Это необходимо для того, чтобы избежать рецидивов заболевания.
Для контроля над появлением или развитием метастаз, а также для их раннего обнаружения применяют МРТ, КТ и ПЭТ органов брюшной полости и области таза.
Профилактика
Самой эффективной профилактикой признана вакцинация от вируса папилломы (ВПЧ), как основного первоисточника развития рака. Ее можно делать с 9 — 11 лет, поскольку наивысшей эффективностью препараты обладают если прививка сделана до начала сексуальной жизни. А значит до заражения вирусом, который передается половым путем. Также есть смысл прививаться от этого вируса всем женщинам до 45 лет.
Самым изученным и эффективным средством иммунизации является вакцина Gardasil (Гардасил). Препарат эффективно защищает от вируса 4 года после вакцинации. Потом процедуру нужно повторять.
Читайте также:

