Забор крови для исследования на лейкоз
Рекомендации
по правилам взятия проб крови от крупного рогатого скота
Условия взятия крови и ее сохранность до начала лабораторных исследований имеют важное значение при получении достоверных результатов. Во многом эти результаты зависят от техники взятия крови и используемых при этой инструментов.
При венепункции прокол окружающих вену тканей и стенки вен делают в один прием.
На результаты лабораторных исследований могут влиять факторы, связанные с индивидуальными особенностями и физиологическим состоянием организма животного, такие как: возраст; эмоциональное состояние и психический стресс; климатические и метеорологические условия и др.
Брать кровь надо по возможности утром, до кормления животных.
Рекомендуется произвести дегельминтизацию животных за 2 недели до взятия крови.
В целях отсутствия получения ложно-положительных результатов исследований рекомендуют брать кровь не позднее, чем за три недели до отела и не ранее чем через 3 недели после отела.
На точность и правильность результатов также оказывает влияние техника взятия крови, используемые при этом инструменты (иглы, шприцы и др.), пробирки, в которые берется, а в последующем хранится и транспортируется кровь, а также условия хранения и подготовки пробы к анализу.
Традиционные и широко используемые в настоящее время способы взятия крови с помощью иглы и/или шприца оказываются основными источниками лабораторных ошибок, приводящих к низкому качеству результатов анализов. Кроме того, эти методы не могут быть стандартизованы и не обеспечивают безопасность персонала, берущего кровь.
При взятии проб венозной крови методом самотека с использованием иглы и обычных пробирок высока вероятность попадания крови животного на руки ветеринарного специалиста. В этом случае руки ветеринарного работника могут стать источником передачи и распространения возбудителей гемоконтактных инфекций другому животному путем контаминации кровью инъекционной ранки. Ветеринарный работник сам может заразиться от источника инфекции.
Использование медицинского шприца с иглой для взятия крови следует также избегать из-за его недостаточной безопасности для ветеринарного персонала и невозможности исключения гемолиза крови при переносе пробы под давлением в пробирку.
Взятие крови с использованием вакуум-содержащих систем:
Для взятия проб венозной крови наиболее предпочтительно использовать вакуум-содержащие системы. Этот способ имеет ряд преимуществ, основным из которых является то, что кровь попадает непосредственно в закрытую пробирку, предотвращающую любой контакт ветперсонала с кровью животного.
Речь идёт не только об упрощении процедуры взятия крови, что само по себе немаловажно, но и о значительном снижении процента преаналитических ошибок, увеличении безопасности процедуры, снижении риска заражения скота, сохранения уровня надоев после процедуры и отсутствия осложнений у животных после взятия крови.
Вакуум-содержащая система представляет собой закрытую двухкомпонентную систему - вакуумный шприц-контейнер и специальную иглу. Выделение сыворотки или соединение крови с антикоагулянтом происходит в том же объёме шприца, в который берётся кровь, то есть после взятия крови сам шприц является транспортной пробиркой с антикоагулянтом или сывороткой.
Под действием вакуума кровь втягивается через иглу вакуумной системы напрямую из вены в пробирку и сразу же смешивается с химическим реактивом. Тщательно дозированный объем вакуума обеспечивает точное соотношение кровь/реагент в пробирке.
На основе возможностей вакуум-содержащихх систем был разработан новый метод взятия крови у крупного рогатого скота из хвостовой вены:
Преимущества взятия крови безопасными системами из хвостовой вены:
1. Сокращение времени взятия крови ветврачом; (до 200 животных за 2 часа)
2. Отсутствие фиксации животного;
3. Исключение контакта ветврача с кровью на всех этапах взятия и транспортировки крови;
4. Предупреждение распространения инфекций через кровь и загрязнения (контаминации) объектов окружающей среды; (особенно актуально при лейкозе КРС)
5. Минимизация осложнений и стресса у животных;
6. Отсутствие сокращения надоев в результате стресса и осложнений
7. Возможность получения стерильной крови.
Взятие крови с использованием кровобрательных игл и пробирок:
Иглы для взятия крови должны быть с коротким срезом и достаточно большим диаметром, чтобы не травмировать противоположную стенку вены и не вызвать повреждения эритроцитов. Иглы перед взятием крови обязательно стерилизуют кипячением. Шерсть на месте взятия крови тщательно выстригают, а кожу дезинфицируют дезинфицирующим раствором.
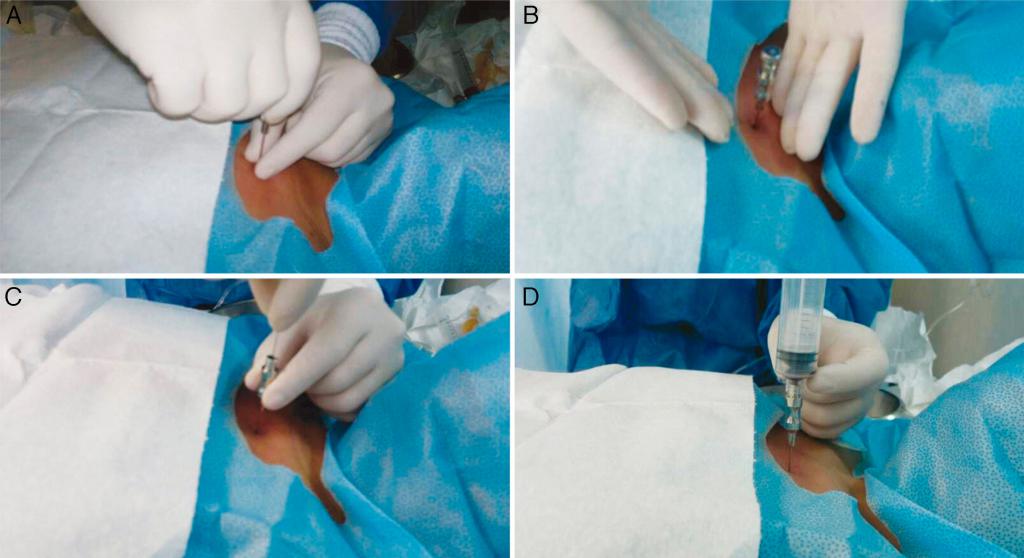
У крупного рогатого окота кровь берут из яремной вены в верхней трети шеи.
Брать кровь для получения сыворотки надо по возможности утром, до кормления животных. Для серологического исследования берут по 7-10 мл крови от крупного рогатого скота.
При взятии крови из яремной вены иглу вкалывают на границе перехода верхней трети шеи в среднюю. Чтобы вызвать достаточное наполнение вены и уменьшать ее подвижность, вену сдавливает в середине шеи резиновым жгутом или пальцем. При проколе вены необходимо держать иглу в руке так, чтобы направление ее совпало с линией хода вены и чтобы срез иглы был направлен вверх, к голове. Иглу вкалывают под острым углом – в 20–30°. При попадании в вену из иглы вытекает кровь.
Кровь должна стекать по стенке пробирки по избежании разрушения эритроцитов и при необходимости немедленно смешиваться с достаточным количеством антикоагулянта.
Перед извлечением иглы из вены резиновый жгут снимают, пережимают вену пальцем выше места вкола, иглу извлекают, а место вкола некоторое время сдавливают тампоном для предотвращения образования гематомы. В заключении область венепункции дезинфицируют дезинфицирующим раствором.
Недостатки устоявшегося метода взятия крови из яремной вены кровопускательной иглой:
- Разбрызгивание крови; (попадание крови на руки, кормушки и др. объекты окружающей среды).
- Высокий риск распространения инфекций, опасных не только для животных, но и для человека; (туберкулез, бруцеллез, лейкоз КРС).
- Необходимость фиксации животного.
- Стресс у животного, ведущий к потерям молока (более 5%).
- Осложнения после взятия крови; (гематомы, абсцессы).
- Взятая кровь – нестерильна (т.е. контаминирована).
Хранение проб крови и сыворотки крови:
Цельную кровь, плазму и сыворотку для непродолжительного хранения помещают в холодильник (+2…+4°С), длительное хранение сыворотки требует температуры – 20°С.
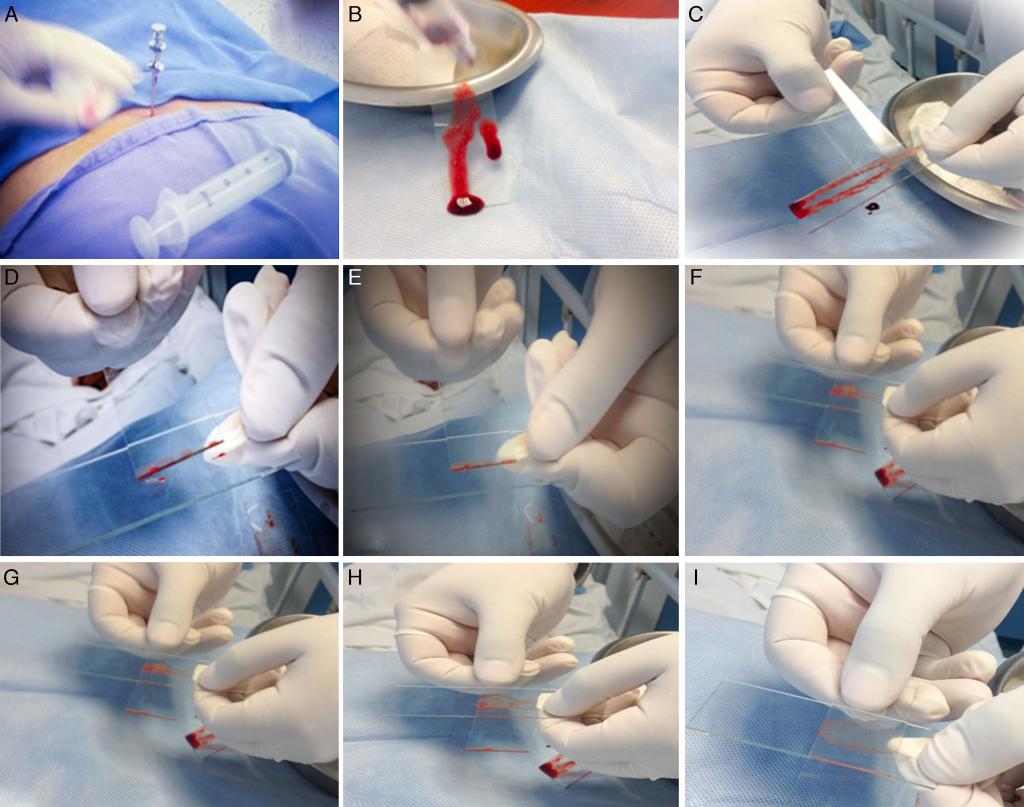
Сыворотку крови получают методом отстоя. Для свертывания крови и отстаивания сыворотки пробирки с кровью выдерживают 30-60 мин при 20-30°С или 37-38°С, сгусток крови от стенок отделяют стальной спицей, а затем пробирки выдерживают при 4-10°С 20-24 ч.
Отстоявшуюся сыворотку сливают в сухие стерильные пробирки, закрывают пробками и направляют в лабораторию в течение первых суток и в исключительных случаях не позднее третьего дня после взятия крови.
Нарушение условий хранения проб может стать причиной погрешностей анализа. В результате длительного стояния сыворотки, над эритроцитами могут наступить сдвиги в концентрации ряда компонентов: повышается концентрация калия, активности кислой фосфатазы, аминотрансфераз, лактатдегидрогеназы, гидроксибутиратдегидрогеназы, понижается содержание глюкозы вследствие гликолитических процессов.
При температуре около 20°С в цельной крови возрастает содержание аммиака, многие ферменты даже при температуре холодильника быстро теряют свою активность (креатинкиназа, кислая фосфатаза), в лактатдегидрогеназа, напротив, быстрее теряет активность при низких температурах.
Возникший при взятии или хранении гемолиз эритроцитов приводит к повышению концентрации калия, активности кислой фосфатазы, аминотрансфераз, лактатдегидрогеназы, гидроксибутиратдегидрогеназы.
Неумелое встряхивание проб при перемешивании их содержимого или при транспортировке также может вызвать гемолиз эритроцитов.
Сыворотка крови должна быть доставлена в лабораторию в течение первых суток и в исключительных случаях не позднее третьего дня после взятия крови.
При пересылке сыворотки на большое расстояние, особенно летом, её необходимо консервировать 5%-ным раствором карболовой кислоты на физиологическом растворе из расчета на каждые 9 мл сыворотки 1 мл раствора карболовой кислоты или 1-2 капли раствора на 1 мл сыворотки.
Раствор карболовой кислоты необходимо подливать по каплям при постоянном встряхивании пробирки с сывороткой.
Сыворотку или кровь можно консервировать также борной кислотой (в порошке) из расчета 0,05-0,07 г (на кончике скальпеля) на одну пробирку с кровью (сывороткой).
На каждой пробе сыворотки или крови указывают ее номер или кличку животного или фамилию владельца животного.
Пробирки с кровью и сыворотками плотно закрывают стерильными пробками и устанавливают для пересылки в строго вертикальном положении.
Зимой сыворотки упаковывают и пересылают так, чтобы они не замерзли.
Пробы направляют с сопроводительной в двух экземплярах
Взятие крови для гематологических исследований
Кровь для гематологических исследований берут из ярёмной или каудальной (хвостовой) вены в специальные системы забора крови с антикоагулянтом или в пробирки с антикоагулянтами. В качестве антикоагулянтов используют трилон Б (ЭДТА-динатриевая соль этилендиаминтетрауксусной кислоты) из расчета 0,1 мл 10 %-ного раствора на 1 мл крови, гепарин (5ед. на 1 мл крови) или 6%-ный раствор лимоннокислого натрия (0,1 мл на 1 мл).
Для предотвращения свертывания крови содержимое пробирки сразу же тщательно перемешивают. Стабилизированную кровь до исследования хранят в холодильнике при температуре 2-4 0 С и исследуют не позднее, чем через 36 часов с момента взятия.
федеральная служба по ветеринарному и фитосанитарному надзору
В данном разделе размещаются актуальные версии нормативно-правовых актов (законы, приказы, указы, решения Верховного суда РФ и др.), представляющие интерес для специалистов в области ветеринарии и фитосанитарии.
Дополнительную информацию Вы можете получить, задав вопрос в разделе "Электронная приемная".
"Об утвержденииправил по профилактике и борьбе с лейкозом крупного рогатогоскота"
В соответствии с пунктом 6 (подпункт 37) "Положения о Министерстве сельского хозяйства и продовольствия Российской Федерации", утвержденного Постановлением Правительства Российской Федерации от 11.09.98 N 1090 приказываю:
Собрание законодательства Российской Федерации, 1998, N 38, ст. 4808.
Утвердить и ввести в действие прилагаемые Правила по профилактике и борьбе с лейкозом крупного рогатого скота.
| Министр В.СЕМЕНОВ |
Лейкоз крупного рогатого скота - хроническая инфекционная болезнь, вызываемая РНК - содержащим вирусом семейства Retroviridae. Инфекционный процесс при лейкозе крупного рогатого скота характеризуется стадийностью. Различают 3 стадии или периода в развитии инфекции: инкубационную, гематологическую и опухолевую. Источником возбудителя болезни являются инфицированные вирусом лейкоза крупного рогатого скота (ВЛ КРС) животные на всех стадиях инфекционного процесса. Животные заражаются при проникновении в организм лимфоцитов, содержащих вирус лейкоза, энтерально и парентерально.
Факторами передачи вируса являются: кровь, молоко и другие материалы, содержащие лимфоидные клетки животных, зараженных вирусом лейкоза крупного рогатого скота.
2.1. Организации, граждане Российской Федерации, иностранные граждане и лица без гражданства - владельцы животных и продуктов животноводства (далее хозяйства и граждане) обязаны:
- продажу, сдачу на убой, выгон, размещение на пастбищах и все другие перемещения и перегруппировки животных, реализацию животноводческой продукции проводить только с ведома и разрешения ветеринарных специалистов;
- карантинировать в течение 30 дней вновь поступивших животных для проведения серологических, гематологических и других исследований и обработок;
- своевременно информировать ветеринарную службу о всех случаях заболевания животных с подозрением на лейкоз (увеличение поверхностных лимфоузлов, исхудание);
- предъявлять по требованию ветеринарных специалистов все необходимые сведения о приобретенных животных и создавать условия для проведения их осмотра, исследований и обработок;
- обеспечивать проведение предусмотренных настоящими Правилами ограничительных, организационно - хозяйственных, специальных и санитарных мероприятий по предупреждению заболевания животных лейкозом, а также по ликвидации эпизоотического очага в случае его возникновения.
2.2. Ветеринарные специалисты хозяйств обязаны проводить на обслуживаемой территории ветеринарные мероприятия по профилактике и борьбе с лейкозом крупного рогатого скота в соответствии с настоящими Правилами.
Контроль за выполнением мероприятий по профилактике и борьбе с лейкозом крупного рогатого скота осуществляют государственные ветеринарные инспекторы районов (городов), главные государственные ветеринарные инспекторы субъектов Российской Федерации.
3.1. Благополучными по лейкозу считают фермы, населенные пункты и административные территории (районы, области, края, республики), в которых при проведении плановых диагностических исследований, а также при убое животных на мясокомбинате не выявляются больные лейкозом животные.
3.2. Контроль за благополучием поголовья скота осуществляют ветеринарные специалисты хозяйств, государственной ветеринарной службы и мясокомбинатов на основании:
- показателей послеубойной экспертизы на мясокомбинатах;
- данных экспертизы при внутрихозяйственном убое животных, вскрытиях трупов животных
- результатов плановых серологических и гематологических исследований на лейкоз
- результатов контрольного убоя животных с повышенным содержанием лимфоцитов в 1 мкл крови и патоморфологических исследований материалов (лимфоузлы, селезенка, почки, сердце и др.).
3.3. Первичный диагноз в благополучном по лейкозу хозяйстве устанавливается на основании положительных результатов серологического и гематологического или патоморфологического исследований.
3.4. Для определения благополучия поголовья скота руководители племенных и нетелиных комплексов, владельцы, занимающиеся реализацией животных, обязаны обеспечить ежегодное однократное проведение клинических осмотров и серологических исследований всех животных старше 6-месячного возраста, а в остальных хозяйствах контроль за благополучием по лейкозу осуществляют путем ежеквартального клинического осмотра и по результатам ветсанэкспертизы при убое или патолого - анатомическом вскрытии павших животных.
Быки - производители всех категорий хозяйств подлежат исследованию на лейкоз серологическими методами не менее двух раз в год с интервалом 6 месяцев.
Животных - продуцентов крови, эндокринного сырья, коров - доноров эмбрионов, а также животных, используемых для получения гипериммунных сывороток и сывороток крови для культивирования клеток, исследуют два раза в год с интервалом 6 месяцев.
3.5. Животных, принадлежащих гражданам, проживающим на территории хозяйств или в отдельных населенных пунктах, исследуют на лейкоз одновременно с проведением этой работы на фермах, а также в случаях подозрения на заболевание животных лейкозом.
3.6. В случаях выявления в благополучных хозяйствах животных, инфицированных ВЛ КРС, их изолируют от общего стада в отдельную группу и проводят клинико - гематологические исследования по уточнению диагноза. При отсутствии у инфицированных животных клинико - гематологических изменений, характерных для лейкоза, остальное поголовье данного хозяйства исследуют серологическим методом через 6 месяцев.
3.7. Из благополучных по лейкозу хозяйств (отделение, ферма) животные реализуются без ограничений. При этом за 30 дней до вывода животных из хозяйства их подвергают серологическому исследованию на лейкоз.
4.1. Хозяйства, в том числе хозяйства граждан, в которых установлено заболевание животных лейкозом в соответствии с пунктом 3.3, по представлению главного государственного ветеринарного инспектора района (города) решением местной администрации объявляют неблагополучными и вводят в них комплекс ограничений, препятствующих распространению инфекции. Одновременно утверждается комплексный план оздоровления неблагополучного хозяйства, фермы, стада и др.
4.2. В плане оздоровительных мероприятий отражают эпизоотическое состояние хозяйства или населенного пункта (степень распространения инфекции, наличие больных животных и т.д.), предусматривают масштабы и сроки проведения хозяйственных, специальных ветеринарных и других необходимых мероприятий, определяют методы и сроки оздоровления неблагополучных стад, назначают ответственных за проведение отдельных видов работ.
4.3. По условиям ограничений не допускается:
- перегруппировка крупного рогатого скота внутри хозяйства без разрешения ветеринарного специалиста, обслуживающего хозяйство (населенный пункт);
- использование быков - производителей для вольной случки коров и телок;
- использование нестерильных инструментов и аппаратов при ветеринарных и зоотехнических обработках животных;
- вывод (вывоз) животных из стада, фермерского и индивидуального хозяйства для племенных и репродуктивных целей без разрешения ветеринарного специалиста, обслуживающего данное хозяйство или населенный пункт.
4.4. Молоко от инфицированных и остальных коров оздоравливаемого стада (фермы, индивидуального подсобного хозяйства, фермерского хозяйства) сдают на молокоперерабатывающий завод или используют внутри хозяйства после пастеризации в обычном технологическом режиме. После обеззараживания молоко используется без ограничений.
5.1. Оздоровительные мероприятия в неблагополучных по лейкозу хозяйствах, в т.ч. фермерских (отделение, ферма, скотный двор), проводят путем изоляции зараженных ВЛ КРС и немедленной сдачи на убой больных животных.
По результатам серологического исследования, полученным перед началом оздоровительных мероприятий, определяют варианты борьбы с лейкозом.
5.2. В хозяйствах, где выявлено до 10% зараженных и больных лейкозом животных, их немедленно сдают на убой.
Последующие серологические исследования животных этого стада проводят через каждые 3 месяца с обязательным удалением инфицированных животных.
5.3. В хозяйстве, где выявлено до 30% коров и нетелей, зараженных ВЛ КРС, последних размещают отдельно от здоровых животных на отделении, ферме, скотном дворе.
Инфицированных животных через каждые 6 месяцев исследуют гематологическим методом на лейкоз. Животных с изменениями крови, характерными для лейкоза, признают больными, изолируют и сдают на убой.
Коров и нетелей, не инфицированных вирусом лейкоза, в последующем исследуют только серологическим методом с интервалом 3 месяца. После каждого исследования вновь выявленных положительно реагирующих животных переводят в группу инфицированных коров.
5.4. В хозяйстве, где выявляют более 30% коров и нетелей, зараженных ВЛ КРС, и нет условий проводить оздоровительные мероприятия согласно п. 7.3, всех взрослых животных исследуют только гематологическим методом через каждые 6 месяцев.
Одновременно организуют работу по созданию стада, свободного от ВЛ КРС, путем замены инфицированных коров здоровыми животными.
5.5. Во всех категориях хозяйств, где установлена инфекция, вызываемая вирусом лейкоза, организуют выращивание племенных и ремонтных телок отдельно от взрослого поголовья на специализированных фермах или в обособленных телятниках, контролируя их благополучие по отношению к инфекции серологическим методом.
Первое серологическое исследование сывороток крови животных проводят в 6-месячном возрасте, а последующие - через каждые 6 месяцев.
При выявлении животных, зараженных ВЛ КРС, их переводят в группу откорма.
5.6. Из отделений, ферм, хозяйств, оздоравливаемых от лейкоза, разрешается реализация животных в возрасте не моложе 9 месяцев при условии, что их выращивали изолированно от взрослых животных в обособленных помещениях и исследовали их серологическим методом с получением отрицательных результатов.
5.7. Для трансплантации зигот отбирают коров - доноров и реципиентов, свободных от вируса лейкоза крупного рогатого скота.
5.8. При выявлении больных животных в индивидуальных хозяйствах их подвергают убою, а остальное поголовье содержат изолированно от животных, принадлежащих другим владельцам неблагополучного населенного пункта.
Молоко и молочные продукты запрещается реализовывать в свободной продаже.
5.9. В оздоравливаемых от лейкоза хозяйствах (фермах) проводят дезинфекцию животноводческих помещений и оборудования согласно установленному порядку проведения ветеринарной дезинфекции объектов животноводства. Для дезинфекции применяют 2%-ный горячий раствор формальдегида, 2%-ный горячий раствор едкого натра и др. Особое внимание обращают на места и предметы, загрязненные кровью.
Навоз и сточные воды утилизируют в установленном порядке.
5.10. Хозяйства, в том числе хозяйства граждан, считают оздоровленными после вывода всех больных и инфицированных животных и получения двух подряд, с интервалом в 3 месяца, отрицательных результатов при серологическом исследовании всего поголовья животных старше 6-месячного возраста, а также выполнения мер по санации помещений и территории ферм.
6.1. При выявлении больных и инфицированных вирусом лейкоза животных их немедленно выводят из хозяйства. Запасы спермы, полученные от инфицированных быков за 2 месяца до выявления у них антител к ВЛ КРС, подлежат уничтожению.
6.2. Через каждые 3 месяца всех животных старше 6-месячного возраста подвергают серологическим исследованиям. После каждого исследования положительно реагирующих выводят из хозяйства.
6.3. Свободным от инфекции ВЛ КРС признают племенное хозяйство (станцию) при получении двух подряд, с интервалом 3 месяца, отрицательных результатов серологических исследований на лейкоз всех животных старше 6-месячного возраста.
6.4. Комплектование племенных хозяйств (станций) проводят животными только из благополучных хозяйств.
Всех животных, поступивших на профилактическое карантинирование, исследуют на лейкоз серологическим методом дважды (в начале и в конце срока карантинирования).
7.1. Инфицированный вирусом лейкоза скот перевозят на мясокомбинаты и подвергают убою на общих условиях.
7.2. Животных, больных лейкозом (с клиническими и гематологическими проявлениями лейкоза), разрешается перевозить на мясокомбинаты железнодорожным, водным и автомобильным транспортом согласно ветеринарно - санитарным требованиям.
В ветеринарном свидетельстве или ветеринарной справке (в графе "Особые отметки"), выданным на указанный скот, должно быть отмечено, что животные больны лейкозом.
Прием и убой этих животных проводится на санитарной бойне. При ее отсутствии убой такого скота разрешается проводить на общем конвейере после завершения убоя здоровых животных и удаления из цеха всех полученных от них продуктов убоя.
После убоя больных животных помещение, технологическое оборудование и инвентарь подвергают уборке и дезинфекции.
7.3. Санитарную оценку мяса и других продуктов убоя проводят согласно правилам ветеринарного осмотра убойных животных и ветеринарно - санитарной экспертизы мяса и мясных продуктов.
7.4. Все случаи выявления больных лейкозом животных и с опухолевыми поражениями различного происхождения подлежат регистрации в журнале учета ветеринарно - санитарной экспертизы мяса и субпродуктов в цехе первичной переработки скота и на санитарной бойне мясокомбината с включением в отчет формы 5-вет.
Начальник подразделения государственного ветеринарного надзора на мясокомбинате (или начальник производственной ветеринарной службы) обязан сообщить о случае обнаружения лейкоза главному государственному ветеринарному инспектору района (города) и ветеринарному специалисту хозяйства, из которого поступили животные.
С утверждением настоящих Правил на территории Российской Федерации не применяется "Инструкция о мероприятиях по борьбе с лейкозом крупного рогатого скота", утвержденная Главным управлением ветеринарии Министерства сельского хозяйства СССР 9 августа 1989 г.
Исследование костного мозга - наиболее информативный метод диагностики заболеваний, связанных с его поражением. Эта субстанция находится в трубчатых и плоских костях организма. Именно в ней происходит образование стволовых клеток, которые способны к дальнейшей дифференциации в зрелые клетки крови. Чаще всего анализ костного мозга проводят с целью подтвердить или опровергнуть диагноз рака крови.
Показания к процедуре
Для чего делают анализ костного мозга? Только при помощи этого метода можно диагностировать заболевания крови уже на ранних стадиях. Поэтому врачи направляют пациента на исследование при наличии у того следующих состояний:
- снижение количества эритроцитов и гемоглобина (анемия);
- увеличение количества лейкоцитов (лейкоцитоз);
- увеличение количества тромбоцитов (тромбоцитоз);
- уменьшение уровня тромбоцитов (тромбоцитопения);
- подозрение на наличие злокачественных заболеваний крови: рака крови (лейкемии), миелодиспластического синдрома, парапротеинемии;
- подозрение на наличие метастазов в костном мозге при онкологии других органов.
Исследование костного мозга - это инвазивная процедура, связанная с повреждением кожных покровов и требующая высокой квалификации специалиста. Поэтому данный метод применяется только при строгой необходимости. Лишь в том случае, когда остальные методы диагностики оказались неинформативными, или с наибольшей вероятностью пациент болен раком крови, врач отправляет больного сдать анализ костного мозга.
Также данный метод делается для контроля за терапией заболевания. Тогда анализ проводится перед и после курса терапии.
Пункцию делают, чтобы выяснить, пригодна ли ткань костного мозга для трансплантации.
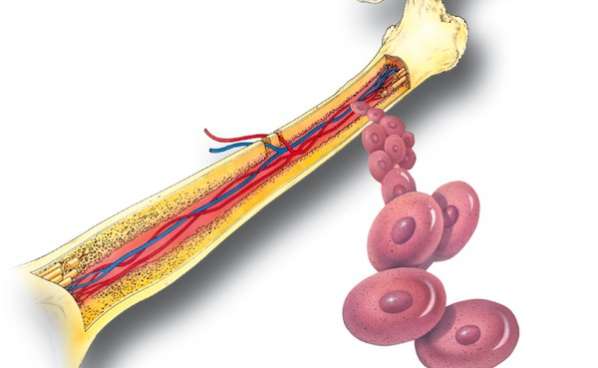
Техника проведения процедуры: первый этап
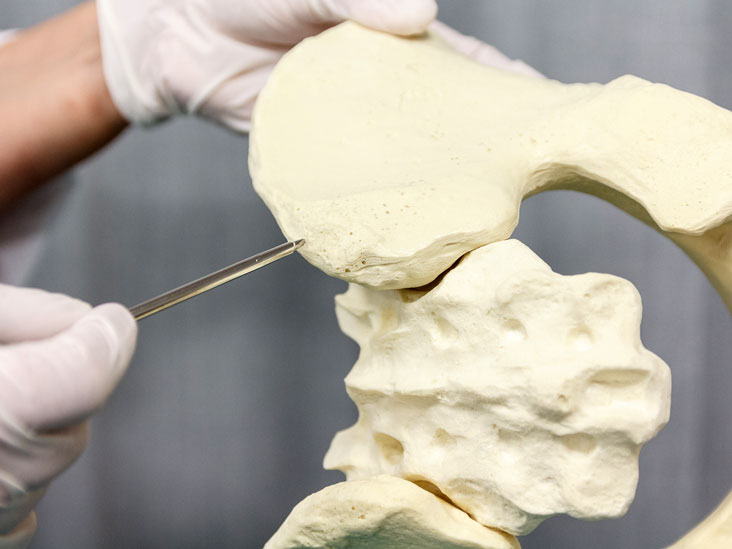
Суть метода заключается в проколе кости с взятием материала и последующим его исследованием при помощи микроскопа. То есть проводится пункция и анализ костного мозга.
Прокол делается специальной полой иглой посередине грудины на уровне прикрепления третьего ребра. В этом месте кость наиболее податлива.
Игла должна быть сухой и стерильной. С больного снимают всю одежду выше пояса. После место прокола обрабатывают раствором антисептика. Мужчинам сбривают волосы на груди.
Для предотвращения слишком глубокого проникновения иглы на нее надевают предохранитель. Глубина его фиксации подбирается индивидуально в зависимости от толщины подкожного жира пациента, его возраста.
Игла вводится одномоментно, перпендикулярно к туловищу пациента. При правильной технике должно появиться ощущение провала. Чтобы можно было забрать костный мозг для исследования, игла должна крепится абсолютно неподвижно. При метастазах рака в кость, воспалении костной ткани (остеомиелите) этого добиться сложно. Тогда предохранитель нужно сместить выше, а иглу продвинуть несколько глубже.
Далее к игле цепляется шприц и высасывается костный мозг в минимальном объеме (1 мл).
На этом первый этап анализа костного мозга практически окончен. Врачу осталось только вынуть иглу и заклеить место пункции пластырем.
Техника проведения процедуры: второй этап
На следующем этапе проводится собственно исследование костного мозга. Под микроскопом внимательно рассматриваются его клетки. Для этого материал размещают на предметное стекло. Так как костный мозг имеет свойство быстро сворачиваться, поверхность стекла протирают цитратом натрия.
Данный анализ позволяет не только диагностировать рак костного мозга, но и установить его тип. От полученных результатов будет зависеть тактика дальнейшего лечения и прогноз для выздоровления.
Особенности трепанобиопсии
Недостаток пункции костного мозга заключается в том, что материал берется из жидкой его части. Поэтому повышается вероятность его смешивания с кровью. Это может исказить конечные результаты.
Трепанобиопсия - метод анализа твердой части костного мозга. Для ее осуществления используется троакар. Этот инструмент похож на иглу для стернальной пункции, но больших размеров.
В данном случае прокол делается не в грудину, а в верхнюю ость подвздошной кости. Пациент при этом лежит на боку или на животе. Врач перпендикулярно устанавливает иглу и резко вводит ее в кость вращательными движениями. Предварительно проводится местное обезболивание.
После взятия материала одна его часть помещается на предметное стекло, другая - во флакон с формалином.
Недостаток процедуры заключается в ее длительности. Она занимает около 20 минут, и все это время пациент должен лежать абсолютно неподвижно.
Некоторое время после процедуры возможны болезненные ощущения в области прокола. Однако они хорошо снимаются противовоспалительными средствами ("Нимесулидом", "Парацетамолом").
Пункции других костей
Рак крови - одно из наиболее распространенных онкологических заболеваний у детей. Как делается пункция и анализ костного мозга детям?
Так как у детей грудина мягче и податливей, чем у взрослых, более вероятно развитие осложнения в виде ее прокола насквозь. Поэтому маленьким пациентам выбираются другие кости для взятия костного мозга. Чаще всего - бедренная.
Прокол делается в участке кости, который расположен ближе к тазу. Пациент ложится на противоположный бок. Врач пунктирует не перпендикулярно, а под углом 60° к бедренной кости.
Также можно делать прокол над коленом. В этом случае пациент также лежит на боку, а под колено кладут валик. Игла вводится на глубину 2 см после предварительного обезболивания.

Виды исследования костного мозга
Как уже было написано выше, после взятия материала из кости, он отправляется в лабораторию для дальнейшего исследования. Есть два способа анализа под микроскопом: цитологический и гистологический.
Результаты цитологического анализа готовы уже на следующий день. Из них врач узнает о типе клеток, которые есть в костном мозге у пациента, их числе, особенностях формы и структуры.
Гистологический анализ делается дольше (до 10 дней), но является более информативным. С его помощью можно не только узнать о строении клеток, но и об их окружении (коллагеновых волокнах, сосудах, межклеточной жидкости).
После пункции врач узнает следующие показатели анализа костного мозга:
- особенности строения клеток кроветворной ткани;
- число этих клеток их процентное соотношение;
- наличие или отсутствие патологии;
- количество бластных клеток, то есть тех, что должны далее превратиться в зрелые клетки крови.
Последний показатель особенно важен при диагностике острых лейкозов. При этой патологии характерно резкое увеличение их количества.
Действия после процедуры
Анализ костного мозга - это серьезная процедура. Минимум час после нее врач внимательно наблюдает за пациентом. Он проверяет уровень артериального давления, пульса, меряет температуру и следит за общим состоянием.
Пациент может вернуться домой в день проведения процедуры. Но он должен исключить тяжелый физический труд, не садиться за руль, так как это приведет к ухудшению общего самочувствия.
Чтобы предотвратить ухудшение состояния после пункции, пациенту необходимо придерживаться ряда правил:
- исключить алкоголь и курение на несколько дней после процедуры;
- отменить купание на трое суток;
- прием любых лекарственных препаратов нужно согласовать с врачом;
- лечение народными методами также должно быть согласовано.
Отверстие после пункции не надо обрабатывать спиртом, зеленкой или любыми другими антисептиками.
Возможные осложнения
Сложности при анализе наступают крайне редко, если они выполняются квалифицированным специалистом. Многое зависит от того, как берут костный мозг на анализ, придерживаются ли стерильности, правильна ли техника.
При нарушении асептических условий возможно проникновение инфекции в организм пациента.
Слишком чувствительные пациенты могут потерять сознание. В худшем случае возможно резкое падение артериального давления с развитием шока.
Если врач нарушает технику процедуры, это приводит к перелому грудины или ее сквозному проколу.
В целом, это действительно безопасная и безвредная процедура. Она широко освоена большинством врачей. Поэтому правильная подготовка пациента в большинстве случаев позволяет избавиться от нежелательных явлений.
Рак костного мозга: анализ крови
Какие еще методы диагностики, кроме пункции и трепанобиопсии, применяются с целью постановки диагноза?
Первым делом врач должен провести тщательную беседу с пациентом. Только после детального разбора жалоб, анамнеза заболевания, наследственности назначают дополнительные методы обследования.
Вначале делается общий анализ крови. Он позволяет увидеть количество клеток крови (лейкоцитов, тромбоцитов и эритроцитов), процентное соотношение разных форм лейкоцитов, или лейкоцитарную формулу.
Далее проводится биохимический анализ крови, определение наличия в ней онкомаркеров.
Другие способы диагностики
Помимо диагностики рака костного мозга анализами крови, применяются такие обследования:
- общий анализ мочи - для определения работоспособности почек;
- рентгенография органов грудной полости - для поиска метастазов или, наоборот, локализации первичной опухоли;
- компьютерная томография и магнитно-резонансная томография - более информативный метод поиска метастазов;
- сцинтиграфия, суть которой заключается в накоплении радиоактивного препарата в клетках опухоли.
Но только анализ костного мозга позволяет поставить окончательный диагноз, а также уточнить тип рака.
Изменения в крови при острых лейкозах
Острый лейкоз - это одна из форм рака костного мозга. При этом заболевании бластные клетки в костном мозге полностью лишаются способности к превращению в зрелые клетки крови. Поэтому наблюдается чрезмерное количество бластов и сниженный уровень кровяных телец.
Показатели анализа крови при раке костного мозга по типу острого лейкоза характеризуются следующими особенностями:
- Прогрессирующее уменьшение количества эритроцитов и гемоглобина. Эритроциты снижаются до 1 × 10 12 /л при норме 5-5,5 × 10 12 /л. Уровень гемоглобина падает до 30-50 г/л при норме 140-150 г/л.
- Тромбоциты уменьшаются до 20 × 10 9 /л, в норме они должны быть 200-400 × 10 9 /л.
- Уровень лейкоцитов может быть разным в зависимости от формы лейкоза. Лейкопенические формы встречаются чаще, при них лейкоциты снижаются до 0,1–0,3 × 10 9 /л (норма - 4-9 × 10 9 /л).
- Наблюдается до 99 % бластных клеток при норме 1-5 %.
Существуют формы острых лейкозов, при которых бласты не определяются в крови. Тогда говорят об алейкемической форме заболевания. В таких случаях диагностика утруднена. Отличить лейкоз от апластической анемии поможет лишь исследование костного мозга.
Изменения в крови при хронических лейкозах
Результаты анализа крови при хроническом лейкозе зависят от типа заболевания. Выделяют миелолейкоз и лимфолейкоз.
Показатели анализа крови, как и симптомы, при раке костного мозга по типу хронического миелолейкоза зависят от стадии болезни. На начальном этапе, когда больного практически ничего не беспокоит, в крови обнаруживается небольшое увеличение уровня лейкоцитов (20,0–30,0 × 10 9 /л). Но на этой стадии диагноз ставится редко, так как у больного просто нет повода обратиться к врачу.
Чаще всего помощь необходима уже в более запущенных стадиях, при присоединении интоксикационного синдрома. Тогда уровень лейкоцитов доходит до 200,0–300,0 × 10 9 /л. Появляется большое количество молодых форм белых кровяных телец (промиелоцитов, миелоцитов).
В терминальных стадиях, когда состояние больного ухудшается, в анализе крове видно уменьшение уровня тромбоцитов (10–20 × 10 9 /л).
При хроническом лимфолейкозе повышается количество лимфоцитов. Это одна из форм лейкоцитов. Уровень последних тоже незначительно поднимается. Если своевременная терапия не проводится, лейкоцитоз нарастает и достигает таких же цифр, как при мелолейкозе.
Итоги
Общий анализ крови - информативный метод диагностики рака костного мозга или лейкоза. Но только цитологическое и гистологическое исследование костного мозга позволяет установить точный диагноз. Это доступный и высокоинформативный метод.
Несмотря на устрашающую на первый взгляд технику проведения, эта методика абсолютно безболезненна и практически безвредна. Только в экстраординарных случаях возможно развитие осложнений.
Поэтому каждый пациент, которому врач назначил анализ костного мозга, должен пройти данное обследование. Ведь польза от него во много раз превышает возможный вред.
Читайте также:

