Вызывают ли антибиотики лейкоз
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
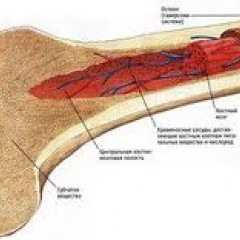
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
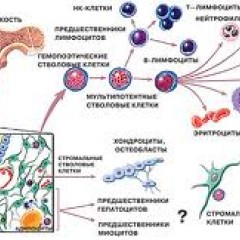
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Причины лейкоза не установлены. Считается, что онкогены - клеточные гены, гомологичные ретровирусам, вызывающим лейкоз у экспериментальных животных и Т-клеточную лимфому (чаще у взрослых), передаются антенатально и у человека, приводя к первому событию злокачественного роста - образованию мутантных трансформированных клеток, которые либо уничтожаются, либо их рост сдерживается защитными системами организма. Второе событие: вторая мутация в трансформированном клоне клеток, либо ослабление защитных систем (может произойти и перинатально, и постнатально). Полагают, что наиболее вероятным фактором, вызывающим второе событие, являются вирусные инфекции. Известны факторы риска, повышающие вероятность заболевания лейкозом: первичные и вторичные иммунодефициты, апластические анемии и миелодисплазии, проникающая радиация, некоторые химические вещества (например, бензол), цитостатическая и рентгенотерапия при опухолях.
Характернейшей чертой опухолевой прогрессии в костном мозге при остром лейкозе является подавление нормального кроветворения, что и определяет наиболее типичные изменения, выявляемые в периферической крови больных острым лейкозом: анемия + нейтропения + тромбоцитопения. Это происходит вследствие того, что большинство бластов при лейкозе обладают свойствами нормальных клеток - предшественников кроветворения, что может подавлять созревание нормальных стволовых клеток. По современным представлениям, в момент достижения первой клинической ремиссии у ребенка с острым лимфобластным лейкозом (отсутствие физикальных симптомов острого лейкоза, нормальная картина периферической крови, содержание в миелограмме бластных элементов не более 5% и лимфоцитов не более 20%) у него остается не менее 10 -109 лейкемических клеток, т. е. химиотерапия в ремиссии обязательно должна быть продолжена (не менее 3 лет). Помимо костного мозга, лейкемические клетки особенно часто (до 75% больных) присутствуют в мозге и его оболочках, а у мальчиков очень часто в яичках. Это диктует необходимость направленной терапии именно на эти органы (локальная рентгенотерапия, эндолюмбальное введение химиопрепаратов и др.).
Выделяют 3 морфологических варианта острого лимфобластного лейкоза:
- L1 (лимфобласты преимущественно небольших размеров с гомогенным ядерным хроматином, четко окрашивающимся, без ядрышек, небольшим количеством цитоплазмы);
- L2 (большие лимфобласты, гетерогенные по размерам, с неправильной мембраной ядра, четким одним или более ядрышками, большим количеством цитоплазмы);
- L3 (лимфобласты большие, размеры их не варьируют, выраженная базофилия цитоплазмы с характерной вакуолизацией ее).
По мембранным и другим маркерным антигенам выделяют:
- Т-клеточные острые лимфобластные лейкозы (15-25% всех ОЛЛ у детей);
- В-клеточные и пре-В-клеточные (1-3% ОЛЛ у детей);
- О-клеточные - неидентифицируемые острые лимфобластные лейкозы (ни на поверхности лимфобластов, ни в цитоплазме не выявлено иммуноглобулинов, CD 4 и других маркеров Т-клеток) - 70-80% детей с ОЛЛ.
Среди ОнЛЛ выделяют:
- M1-миелобластный, созревание отсутствует;
- М2-миелобластный, неполное созревание;
- М3-промиелоцитарный;
- М4-миеломонобластный;
- М5-монобластный;
- Мб-эритромиелоз;
- М7-мегакариобластный.
При хроническом миелолейкозе выделяют взрослый тип, ювенильный тип, а также бластный криз. Врожденный лейкоз обычно описывают как особую форму острого лейкоза.
При поражении опухолью в кровь начинают вырабатываться незрелые мутированные лейкоциты, которые постоянно делятся и полностью заполняют пространство, мешая здоровым клеткам. Также мутированные лейкоциты не выполняют свою защитную функцию.
Дополнительно в крови становится в разы меньше тромбоцитов, которые отвечают за свертываемость крови и уменьшается число эритроцитов, которые переносят тканям организма кислород.
Незрелые лейкоциты начинают накапливаться в лимфатической системе, в результате лимфоузлы опухают и болят. Также может быть поражение здоровых тканей органов из-за чего возникает тяжелое осложнение. Кровь долго не останавливается и на последних стадиях есть риск умереть от кровотечения. Появляется анемия, так как падает гемоглобин в крови.
В простонародье эту болезнь еще называют белокровием, но есть и второе официальное название лейкемия. Его часто называют раком крови, хотя это не так. Рак образуется из эпителиальных клеток, а лейкоз из кроветворных клеток костного мозга. Давайте все-таки попробуем ответить на вопрос — лейкемия лечится или нет?
Виды лейкемии
Лейкозы бывают острыми и хроническими. При острой форме начинают быстро делиться незрелые белые клетки, болезнь развивается в короткие сроки.
Хроническая лейкемия прогрессирует медленнее, в течение нескольких лет, при этом лейкоциты сначала созревают, затем становятся аномальными.
Заболевание классифицируют в зависимости от того, какие клетки поражены – лимфоциты, которые не содержат гранул, или миелоциты – молодые клетки с зернистой структурой.
Таким образом, выделяют четыре вида лейкозов:
- Острый миелоидный. Подвержены заболеванию и взрослые, и дети.
- Острый лимфобластный. Чаще болеют дети, хотя встречается и у взрослых.
- Хронический лимфоцитарный. Обычно развивается у людей от 55 лет.
- Хронический миелоидный. Подвержены в основном взрослые.
Почему развивается рак крови?
Доныне не определена точная причина, почему у людей появляется рак крови. Однако любые провоцирующие причины ведут к нарушению деятельности иммунной системы. Для того, чтобы человек подвергся влиянию лейкоза, достаточно того, что одна кроветворная клетка превратилась в раковую. Далее она развивается и размножается, а после этого становится началом для размножения многих раковых клеток. Те раковые клетки, которые живут и быстро делятся, со временем начинают занимать место здоровых клеток, а затем появляется лейкоз.
- В первую очередь причины включают влияние радиационного излучения. Следует заметить, что после атомных взрывов в Японии число поддавшихся острому лейкозу резко возросло до нескольких раз. При этом люди, находящиеся на расстоянии полутора километров от центра событий, подвергались болезни намного чаще, чем те, которые располагались за пределами этой области.
- Канцерогены. К таковым можно отнести некоторые медикаменты (цитостатики, левомицитин и бутадион, которые являются противоопухолевыми препаратами), а также кое-какие химические вещества (продукты нефтеперегонки, которые являются продуктами состава различных красок и лаков; бензол; пестициды). Кое-какие химические компоненты в еде могут иметь канцерогенные элементы. Стоит быть осторожным с различными красителями. Многие доказательства твердят о том, что часто они становятся провоцирующим рак фактором.
- Наследственная предрасположенность. В частности это касается хронического лейкоза, тем не менее, в семьях, где когда-то были больные на рак крови, вероятность заболевание увеличивается в несколько раз. Как правило, по наследству может передаваться сама склонность клеток к изменениям, а не заболевание.
- Вирусные инфекции. Также бытует мнение, что бывают некоторые виды вирусов, которые попадая в ДНК человека могут изменять здоровую кровяную клетку в недоброкачественную.
- Иногда появление рака в какой-то мере зависит от географической зоны проживания человека и его расы.
Как лечить?
Лечение лейкоза крови зависит от длительности течения и формы заболевания, возраста пациента и его общего состояния.
Острые лейкозы требуют быстрого медицинского вмешательства. В этом случае необходимо как можно быстрее остановить рост аномальных клеток. При острой лейкемии чаще наступает длительная ремиссия.
Хронический лейкоз практически неизлечим. Терапия помогает контролировать болезнь. Лечить его начинают в случае появления симптомов.
Лечение лейкемии длительное. Осуществляется оно в специализированных онкологических учреждениях. Цель его заключается в достижении продолжительной ремиссии, предотвращении рецидивов, нормализации кроветворения, в идеале – в полном излечении.
При лейкозе применяются следующие методы лечения:
- Химиотерапия – используется при большинстве видов лейкемии, заключается в применении мощных лекарственных препаратов, убивающих аномальные клетки.
- Лучевая терапия – пораженные клетки убивают с помощью ионизирующего излучения.
- Биологическая терапия – применение медикаментов, повышающих сопротивляемость организма. Используются биологические препараты, которые оказывают такой же эффект, как вещества, вырабатываемые организмом. Это моноклональные антитела, интерлейкины, интерферон.
- Пересадка стволовых клеток.
- Таргетная терапия – заключается во введении больному моноклональных тел, которые уничтожают аномальные клетки. Данный метод, в отличие от химиотерапии, не затрагивает иммунитет человека.
Выбор метода определяется лечащим врачом после тщательного обследования с учетом многочисленных факторов.
Как при самой лейкемии, так и после проведенного лечения возможны различные проблемы со здоровьем. В этом случае пациентам необходима поддерживающая терапия, которая включает:
- антибиотики;
- переливание крови;
- противоанемические препараты;
- специальное питание.
Если произойдет рецидив, проводится повторный курс лечения. Как правило, в этом случае речь о полном выздоровлении не идет. Наиболее эффективным методом при повторном лечении считается пересадка стволовых клеток.
Лучевая терапия
Лейкемия поддается влиянию лучевой терапии. Она воздействует на клетки рака ионизирующим излучением. Часто в клиниках применяют рентгеновские лучи или электронные пучки. Благодаря такому воздействию луч приводит к нарушению электронной структуры молекулы. Поэтому в дальнейшем они перестают выполнять свои функции, погибая или теряя способность делиться.
Этот метод показал, что наиболее подверженными влиянию лучей именно опухолевые ткани. Так как они постоянно беспрерывно делятся, то лучевая терапия их останавливает. В некоторых случаях она настолько помогает, что хирургические вмешательства не нужны.
Но без следа такое лечение не проходит. Оно вызывает побочные эффекты в виде тошноты, проредению волос. Также организм становится подверженным инфекциям.
Лечение острого лимфобластного лейкоза
Применяют химиотерапию с использованием трех препаратов. Лечение длительное, продолжается несколько лет и проходит в три этапа:
- Уничтожение в костном мозге и крови аномальных клеток.
- Уничтожение оставшихся патологических клеток, находящихся в неактивной форме.
- Полное уничтожение аномальных клеток.
Если после уничтожения раковых клеток с помощью химиотерапии случился рецидив, проводится пересадка стволовых клеток, полученных от донора.
Лучевую терапию при данном виде лейкоза применяют редко. Это возможно в том случае, если поражена центральная нервная система.
Прогноз зависит от уровня в крови лейкоцитов, возраста больного и адекватности лечения. Чем выше уровень лейкоцитов, тем хуже прогноз. Высока вероятность достижения продолжительной ремиссии у детей до 10 лет.
Переливание крови
При лейкозе также очень часто прибегают к такому методу, как переливание крови. Этот процесс являет собой передачу крови и ее продуктов от донора (родного человека) в кровеносную систему реципиента. Переливание крови имеет место тогда, когда признаки говорят о том, что уровень эритроцитов и тромбоцитов уменьшен. Также переливание крови нужно и тогда, когда у пациента обнаружили такие заболевания как миелома, лимфома и лейкемия.
Чтобы снизить риск и получить максимальную безопасность, переливание крови должно проходить только в специализированных клиниках.
Лечение хронического лимфоцитарного лейкоза
Метод лечения зависит от возраста больного, уровня лейкоцитов, стадии болезни и ее проявлений.
Как правило, на начальной стадии применяют тактику выжидания, пока не появятся характерные симптомы болезни, среди которых:
- снижение веса;
- повышение температуры;
- увеличение лимфоузлов;
- общая слабость.
До появления такой симптоматики химиотерапию проводить нельзя, поскольку она может привести к ухудшению состояния. Часто лечения не требуется на протяжении 10 лет с момента выявления болезни, поскольку прогрессирует она медленно, а избыточное лечение еще хуже, чем недостаточное. Обычно в доклинический период достаточно постоянных наблюдений и общеукрепляющих мероприятий, включающих здоровое питание, рациональный режим труда, полноценный отдых, исключение физиопроцедур и пребывания на солнце.
Когда возрастает уровень лимфоцитов и увеличиваются лимфоузлы, назначают химиотерапию с применением нескольких препаратов. При низком уровне тромбоцитов и эритроцитов в результате повышенного разрушения клеток потребуется удаление селезенки.
При такой форме выживаемость различная: многие живут до 10 лет, но есть и такие, кто умирает в течение 2-3 лет.
Причины заболевания
Возможными причинами заболевания являются:
- нарушения в хромосомном аппарате и структуре клетки;
- воздействие повышенного уровня радиации на протяжении длительного периода времени;
- взаимодействие с токсичными препаратами и химическими веществами;
- курение;
- химиотерапия;
- наследственная предрасположенность.
Лечение хронического миелоидного лейкоза
Терапия зависит от возраста пациента, стадии болезни и от присутствия осложнений лейкемии. Вероятность тем выше, чем раньше поставлен диагноз и начато лечение.
Лекарственная терапия включает несколько препаратов, среди которых: Иматиниб, Бисульфан, Интерферон-альфа, Гидроксиурея. Выживаемость зависит от стадии лейкоза. Если было назначено своевременное и правильное лечение, больной может прожить от 6 до 10 лет.
Около 85% пациентов с хроническим миелоидным лейкозом, спустя 3-5 лет, испытывают резкое ухудшение самочувствия – бластный криз. Это последняя стадия болезни, когда в костном мозге и крови появляется все больше незрелых клеток и заболевание принимает агрессивную форму с высоким риском смерти от осложнений.
Симптомы
Лейкоз проявляется в случае, когда количество пораженных кровяных клеток превышает число здоровых. В это время уже происходит разрушение костного мозга и поражение внутренних органов.
Заболевание может начаться с резкого подъема температуры до 39 градусов и сильной лихорадки. Начальное проявление лейкоза может сопровождаться инфекцией полости рта, кровоточивостью десен, ангиной. В результате лечение ограничивается устранением внешних причин.
У пациентов возможно появление ломоты костей и суставов, увеличение лимфоузлов на шее, за ушами и под ключицами, бледность кожных покровов.
Лейкоз сопровождается точечными кровоизлияниями на коже, образованием синяков и гематом, носовыми кровотечениями, которые характерны при заболеваниях печении кроветворной системы.
У больных отмечается резкое снижение массы тела и повышенная потливость, особенно в ночное время. Симптомы должны быть обследованы лечащим врачом, особенно если это касается ребенка.
Побочные эффекты разных методов лечения
Лечение лейкоза имеет определенные последствия, которые выражаются в различных повреждениях клеток организма, влекущих за собой различные симптомы.
Химиотерапия имеет следующие побочные действия:
- повреждение волосяных фолликулов, приводящие к облысению (в дальнейшем волосы отрастают);
- повреждение клеток крови, что влечет склонность к инфекционным болезням, кровоточивости, развитию анемии;
- повреждение клеток внутренней поверхности кишечника, в результате чего пропадает аппетит, появляется тошнота и рвота.
Еще прочитать:Признаки лейкоза у взрослых
После лучевой терапии у человека появляется:
- усталость;
- покраснение и сухость кожи.
Побочные эффекты биотерапии:
- сыпь;
- зуд кожи;
- гриппозное состояние.
Самое тяжелое осложнение пересадки стволовых клеток – это отторжение донорского трансплантата. Выражается тяжелыми и необратимыми поражениями печени, органов ЖКТ, кожи.
Классификация
Лейкозы острые классифицируют по форме подвергающихся мутации клеток:
- лимфобластный (этот тип заболевания характеризуется пролиферацией незрелых лимфоцитов);
- миелобластный (в крови пациента обнаруживается большое количество видоизмененных незрелых гранулоцитов);
- монобластный и миеломонобластный (развитию онкологического заболевания способствует активное деление монобластов);
- мегакариобластный (возникает из-за инфильтрации тканей активно делящимися предшественниками тромбоцитов, называемых мегакариоцитами);
- эритробластный (костный мозг выделяет большое количество незрелых красных кровяных телец);
- недифференцированный лейкоз (тип клеток, из которых формируются опухоли, определить невозможно).
Прогноз
Разные формы лейкемии поддаются лечению по-разному, некоторые виды требуют комплексного подхода. Прогноз болезни зависит от нескольких факторов:
- своевременности диагностики;
- вида заболевания;
- факторов риска;
- степени поражения и вовлечения в патологический процесс других тканей и органов;
- возраста;
- хромосомных изменений аномальных клеток;
- питания больного.
Ответить на вопрос, есть ли шанс вылечить болезнь, врачи смогут только после проведения полного обследования, которое включает:
- анализ крови;
- генетические тесты;
- пункцию спинного мозга;
- биопсию костного мозга и лимфоузлов;
- рентген.
Пятилетняя выживаемость постоянно увеличивается, и на сегодняшний день она составляет около 60%. Если взять разные виды лейкоза, наблюдается следующая картина:
- миелоидный острый – около 30%;
- лимфобластный острый – около 69%;
- миелоидный хронический – около 59%;
- лимфоцитарный хронический – около 83%.
Диагностические исследования до пересадки
Операция наносит удар по всем системам организма. Человек должен быть подготовлен и обследован до начала проведения процедуры. Врачи назначают ряд инструментальных и лабораторных диагностик:
- Биохимический и общий анализ крови показывают наличие воспалительных процессов и работоспособность внутренних органов.
- Иммунологические тесты.
- Гистология костного мозга.
- Ультразвуковая диагностика органов брюшной полости.
- Магнитно-резонансная, компьютерная и позитронно-эмиссионная томографии позволяют оценить состояние всех органов и систем, обнаружить метастазы.
- Рентген грудной клетки.
Адаптация
После курса лечения иммунитет организма все еще ослаблен и незащищен перед различными видами инфекций. Поэтому очень важно вести здоровый образ жизни. Придерживаться диеты, не употреблять жирного, жаренного, еду, в которой много вредных веществ- копчености, сладости и алкоголь.
Можно заниматься легким видом спорта, чаще гулять на свежем воздухе. Эпидемии гриппа стоит переждать дома, а при малейшей инфекции не заниматься самолечением и не употреблять лекарства без консультации врача. Избегать стрессовых ситуаций. Можно съездить на курорт или в оздоровительный пансионат.
На сегодняшний день прогноз врачей о выздоровлении от лейкемии утешительней, чем всего 15-20 лет назад. В детском возрасте показатель достигает 85-90% маленьких пациентов, у старших от 45 до 83%.
Чтобы уберечь себя не стоит посещать места, где проявляются разные виды излучений, избегать контакта с химическими веществами. Если есть вероятность наследственной болезни- регулярно проходить обследования у специалистов. Будьте здоровы!
Сбой в иммунной системе
Специалисты рекомендуют обращать внимание на следующие симптомы и изменения в самочувствии ребёнка:
- беспричинное появление синячков, мелкой геморрагической сыпи — не от того, что ребёнок ударился, а просто так;
- бледность, увеличение размеров живота;
- появление непонятных образований на теле, увеличение лимфоузлов;
- изменения в анализах крови;
- могут быть различные боли — головные, в животе, но это необязательный симптом.
Первый, к кому должны обратиться за консультацией родители, — участковый педиатр, он решит, нужна ли ребёнку консультация гематолога.
Можно ли полностью излечиться
Многих пациентов с диагнозом лейкемия волнует этот вопрос. На самом деле ни один врач не может дать точного ответа или процентного соотношения выздоровления. Абсолютно все организмы индивидуальны и лечение соответственно подбирается сугубо индивидуально.
Но чем раньше пациент обратиться со своей проблемой, чем более ранней будет стадия заболевания, тем быстрее начнется лечение. А это повышает все шансы на полное выздоровление, без ремиссии. Поэтому не нужно самостоятельно пытаться вылечить лейкоз и уж тем более не применять на себе непонятные народные методы. Все это только оттягивает драгоценное время, которое необходимо для лечения. Нередко врачи сталкивались с такими самостоятельными пациентами, которые тянули до последнего и обращались в клинику уже на последних стадиях заболевания.
Квалифицированный врач всегда поможет достоверно определить заболевание и его вид, поможет подобрать правильное лечение и сделает все, для полного выздоровления. Поэтому можно сказать, что вылечить лейкоз можно. Для этого нужно вовремя обратиться в больницу, пройти все необходимые обследования и лечиться только под наблюдением специалиста. В этом случае лечение будет приносить пользу и пациент через некоторое время снова будет жить прежней здоровой жизнью.
Читайте также:

