Вызванная вирусом т клеточной лейкемии лимфомы человека htlv
- Что такое Т-клеточный лейкоз-лимфома взрослых
- Что провоцирует Т-клеточный лейкоз-лимфома взрослых
- Симптомы Т-клеточного лейкоза-лимфомы взрослых
- Диагностика Т-клеточного лейкоза-лимфомы взрослых
- Лечение Т-клеточного лейкоза-лимфомы взрослых
- Профилактика Т-клеточного лейкоза-лимфомы взрослых
- К каким докторам следует обращаться если у Вас Т-клеточный лейкоз-лимфома взрослых
Что такое Т-клеточный лейкоз-лимфома взрослых
Т-клеточный лейкоз-лимфома взрослых - опухоль из лимфоцитов CD4, вызванная Т-лимфотропным вирусом человека типа 1 (HTLV-I). Характерны поражение кожи и внутренних органов, резорбция костной ткани и гиперкальциемия. В крови обнаруживают атипичные лимфоциты.
Заболевания регистрируются главным образом на юге Японии, реже на островах Карибского бассейна, побережье Тихого океана, в Южной Америке, Экваториальной Африке и на севере ССА. В основном болеют взрослые негры и японцы. Мужчины заболевают чаще, чем женщины. Антитела к возбудителю часто находят в крови у наркоманов.
Т-лимфотропный вирус человека типа 1 относится к семейству ретровирусов. Опухолевые клетки представляют собой активированные лимфоциты CD4, в избытке экспрессирующие а-цепи рецептора интерлей-кина-2. Опухоль развивается примерно у 5% инфицированных, у остальных наблюдается носительство провируса в лимфоцитах CD4. Поэтому полагают, что в патогенезе Т-клеточного лейкоза-лимфомы взрослых участвуют еще какие-то факторы. После заражения часть лимфоцитов CD4 приобретает способность к неограниченному размножению; отмечаются также повышенная митотическая активность, накопление генетических дефектов и дефицит клеточного иммунитета. Основная роль в развитии этих нарушений отводится вирусному белку tax.
Предполагается генетически обусловленная предрасположенность к заболеванию, однако нельзя исключить и возможность провоцирующего влияния каких-то факторов окружающей среды.
Опухоль проявляется генерализованным увеличением лимфоузлов, гепатоспленомегалией, поражением кожи, остеолизом. Характерны гиперкальциемия, повышение активности ЛДГ в сыворотке. Опухолевые клетки полиморфны, экспрессируют CD4. Поражение кожи бывает представлено папулами, бляшками, опухолевидными образованиями, изъязвлениями. Инфильтрация костного мозга незначительна, анемия и тромбоцитопения нехарактерны.
Опухоль неуклонно прогрессирует, лечение малоэффективно.
Полихимиотерапия позволяет 50-70% больных достичь полной ремиссии, однако у половины из них ремиссия длится менее 12 мес.
Из-за глубокого иммунодефицита очень высока частота вторичных инфекций, многие из которых обусловлены условно-патогенными микроорганизмами.
Описана также хроническая форма заболевания - с поражением кожи, но без гепатоспленомегалии и увеличения лимфоузлов. Характерен умеренный лимфоцитоз, доля опухолевых клеток в крови невелика. Продолжительность жизни таких больных может достигать нескольких лет - пока болезнь не перейдет в острую форму.
Выделяют четыре формы Т-клеточного лейкоза-лимфомы взрослых: острую, лимфоматозную, хроническую и тлеющую. При любой форме заболевания опухоль развивается за счет моноклональной пролиферации лимфоцитов CD4. Во всех таких клетках провирус встроен в ДНК одинаково и обнаруживается уникальная перестройка генов, кодирующих антигенраспознающие рецепторы Т-лимфоцитов.
Острая форма встречается в 60% случаев; заболевание характеризуется коротким продромальным периодом (от появления первых симптомов до постановки диагноза проходит около 2 нед) и бурным течением (продолжительность жизни - 6 мес). Клинические проявления: быстро прогрессирующие поражение кожи и поражение легких, гиперкальциемия и лимфоцитоз. Появляются атипичные лимфоциты с дольчатыми ядрами или атипичные лимфоциты с ядрами в виде раздвоенного копыта . В ДНК опухолевых клеток встроен провирус, а на их поверхности экспрессируются рецепторы CD4, CD3 и CD25 (низкоаффинные рецепторы ИЛ-2). Уровень CD25 в сыворотке служит опухолевым маркером. Анемия и тромбоцитопения наблюдаются редко. Поражения кожи иногда трудно отличить от сыпи при грибовидном микозе. Часто возникающие очаги лизиса костной ткани обычно содержат не опухолевые клетки, а остеокласты. Остеогенез в таких очагах подавлен. Поражение костного мозга в большинстве случаев носит очаговый характер, хотя при цитологическом исследовании обнаруживают бластные клетки.
Гиперкальциемия при Т-клеточном лейкозе-лимфоме взрослых вызвана несколькими причинами. Опухолевые клетки продуцируют факторы активации остеокластов (ФНОальфа, ФНОбета, ИЛ-1), а также способны вырабатывать ПТГ-подобные пептиды. Заболевание сопровождается иммунодефицитом, на фоне которого возникают оппортунистические инфекции, аналогичные тем, что встречаются при СПИДе. Патогенез иммунодефицита не установлен. Изменения на рентгенограмме грудной клетки в половине случаев обусловлены лейкозной инфильтрацией легких, а остальное приходится на пневмонии, вызванные условно-патогенными возбудителями (Pneumocystis carinii и другими грибами). Желудочно-кишечные нарушения практически всегда связаны с оппортунистической инфекцией. В сыворотке нередко повышены активности ЛДГ и ЩФ. Примерно у 10% больных наблюдаются симптомы лептоменингита: слабость, психические нарушения, парестезия и головная боль. В отличие от других лимфом, поражающих ЦНС, при Т-клеточном лейкозе-лимфоме взрослых содержание белка в СМЖ может оставаться в норме. Диагноз подтверждает присутствие в СМЖ опухолевых клеток.
Лимфоматозная форма развивается у 20% больных. По клинической картине и течению данная форма напоминает острую, но отличается малым количеством атипичных лимфоцитов в крови и выраженным увеличением лимфоузлов. Гистологическая картина разнообразна: опухоли свойственен выраженный клеточный и ядерный полиморфизм. Однако течение болезни не зависит от гистологического строения опухоли. Рождение больного в эндемическом районе, характерное поражение кожи и гиперкальциемия - признаки, позволяющие поставить предварительный диагноз, который подтверждается при обнаружении в сыворотке антител к Т- лимфотропному вирусу человека типа 1.
При хронической форме ЦНС, кости и ЖКТ обычно не поражаются, а концентрация кальция и активность ЛДГ в сыворотке остаются нормальными. Обычно продолжительность жизни больных - 2 года. Иногда хроническая форма переходит в острую.
Тлеющая форма встречается не более чем у 5% больных. ДНК моноклональных опухолевых клеток содержит встроенный провирус; доля атипичных лимфоцитов в крови - менее 5%; гиперкальциемия, лимфаденопатия и гепатоспленомегалия, а также изменения со стороны ЦНС, костей и ЖКТ отсутствуют, но легкие и кожа могут поражаться. Обычно продолжительность жизни больных - 5 лет и более.
Течение и прогноз
При хронической и тлеющей формах Т-клеточного лейкоза-лимфомы взрослых единственными симптомами болезни могут быть инфильтрация кожи и небольшой лимфоцитоз в крови и костном мозге. Острая и лимфоматозная формы характеризуются бурным течением, тяжелым поражением кожи, легких и костей. При нормальном уровне кальция в крови средняя продолжительность жизни составляет 50 нед с момента постановки диагноза, а при гиперкальциемии - 12,5 нед (от 2 нед до 1 года). Причины смерти: оппортунистические инфекции, ДВС-синдром.
Клиническая картина и обнаружение антител к Т-лимфотропному вирусу человека типа 1. Диагноз подтверждают с помощью молекулярно-генетического исследования (в ДНК пораженных лимфоцитов CD4 встроена ДНК провируса).
Дополнительные исследования
Общий анализ крови
Количество лейкоцитов от нормального до 500 000. В мазке крови - атипичные лимфоциты с дольчатыми ядрами, похожие на клетки Сезари.
Патоморфология кожи
В верхних и средних слоях дермы выявляют периваскулярные или диффузные инфильтраты из крупных атипичных лимфоцитов; эпидермис обычно не затронут. Иногда инфильтраты в дерме плотные, а в эпидермисе встречаются микроабсцессы Потрие, состоящие из большого количества крупных атипичных лимфоцитов, среди которых попадаются гигантские клетки.
Биохимический анализ крови Гиперкальциемия: в начале заболевания - у 25% больных, в дальнейшем - более чем у половины.
Серологические реакции Антитела к Т-лимфотропному вирусу человека типа 1 выявляют с помощью иммуно-ферментного анализа и иммуноблотткнга. Среди инъекционных наркоманов, зараженных ВИЧ, около 30% одновременно инфицированы Т-лимфотропным вирусом человека типа 1.
Используют различные комбинации противоопухолевых средств. Ремиссии непродолжительные, достигаются менее чем в 30% случаев. Острая и лимфоматозная формы болезни к стандартным схемам химиотерапии не чувствительны. Недавно получены обнадеживающие результаты при комбинированном лечении зидовудином (внутрь) и интерфероном а (п/к).
Для предотвращения дальнейшего распространения инфекции обследуют всех членов семьи и половых партнеров больного. Серопозитивные носители не должны становиться донорами.
Т-лимфотропный вирус человека (англ. Human T-lymphotropic virus, HTLV) - серотип вида Т-лимфотропного вируса из рода дельта-ретровирусов (Deltaretrovirus). Связан с такими злокачественными новообразованиями лимфоидной и кроветворной тканей, как Т-клеточный лейкоз и Т-клеточная лимфома. Более короткое название – HTLV 1 и 2 типа. Обследование на антитела к HTLV позволяет выявить инфицированных людей. Инфицирование бывает бессимптомным и может протекать в таком виде долгое время, человек при этом является потенциальным распространителем инфекции (при переливании крови или донорстве органов).
Антитела при Т-клеточной лимфоме, антитела при HTLV I - ассоциированной миелопатии (тропическом спастическом парапарезе), вирус HTLV I и II типа (ретровирусы типа С).
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Т-лимфотропный вирус человека (англ. Human T-lymphotropic virus, HTLV) - серотип вида Т-лимфотропного вируса из рода дельта-ретровирусов (Deltaretrovirus). Связан с такими злокачественными новообразованиями лимфоидной и кроветворной тканей, как Т-клеточный лейкоз и Т-клеточная лимфома.
Т-лимфотропный вирус представляет собой штамм вируса, поражающий в основном взрослых людей. Вероятно, что он принимает участие в патогенезе некоторых демиелинизирующих заболеваний, например тропического спастического парапареза. Геном Т-лимфотропного вируса человека является диплоидным и состоит из двух копий одноцепочечных РНК, на которых в организме хозяина синтезируется одноцепочечная и далее двуцепочечная ДНК. Двуцепочечная ДНК далее интегрируется в геном хозяина в виде провируса.
HTLV I - Т-лимфотропный вирус человека первого типа (HTLV-I), также известный как вирус Т-клеточной лимфомы взрослых (ТЛВЧ-1), ассоциирован с такими заболеваниями, как HTLV-I-связанная миелопатия, гиперинфекция, вызванная круглым червём Strongyloides stercoralis, а также вирусная лейкемия. По некоторым данным, у 4-5 % заражённых появляются злокачественные опухоли в результате активности этих вирусов.
HTLV-II - Т-лимфотропный вирус человека второго типа (ТЛВЧ-2, HTLV-II) близкородственен Т-лимфотропному вирусу человека первого типа, имеет гомологию генома около 70 % по сравнению с HTLV-I.
Было выяснено, что возбудителем острого Т-клеточного лейкоза у человека являлся вирус, который назвали вирусом Т-клеточной лейкемии человека - HTLV I. По существующей классификации он был отнесен к классу ретровирусов.
HTLV-1 стал первым обнаруженным ретровирусом человека и был отнесен к подклассу онковирусов, т.е. вирусов, вызывающих рак. Несмотря на то что большинство попыток выделить ретровирусы из опухолевых клеток человека оказались безуспешными, установлено, что, по крайней мере, один вид ретровирусов вызывает злокачественное новообразование у человека. Это Т-лимфотропный вирус человека типа 1 - возбудитель Т-клеточного лейкоза - лимфомы взрослых. В отличие от онкогенных ретровирусов животных, Т-лимфотропный вирус человека типа 1 не содержит онкогенов, а его трансформирующие свойства связывают с белком Tax.
Т-лимфотропный вирус человека типа 1 передается от матери к ребенку (особенно через молоко), при половых контактах (чаще от мужчины к женщине), а также при переливании инфицированной крови и использовании инфицированных игл. Чаще всего заражение происходит в перинатальном периоде. В отличие от ВИЧ, который может передаваться с бесклеточным материалом, Т-лимфотропный вирус человека типа 1 менее заразен и для его передачи обычно необходим контакт между клетками.
Т-лимфотропный вирус человека типа 1 широко распространен в юго-западной части Японии и на острове Окинава, где заражено более 1 млн человек. Несмотря на высокий риск заражения, здесь выявляют только 500 случаев Т-клеточного лейкоза-лимфомы взрослых ежегодно.
Хотя ранние эпидемиологические исследования выявили растущее число носителей антител к Т-лимфотропному вирусу человека типа 1 среди инъекционных наркоманов, применение более специфичных методов серодиагностики показало, что в подавляющем большинстве случаев инфекция у инъекционных наркоманов обусловлена Т-лимфотропным вирусом человека типа 2.
Т-клеточный лейкоз-лимфома взрослых редко возникает у лиц, инфицированных при переливании компонентов крови; в то же время около 20 % больных тропическим спастическим парапарезом заражается через кровь. Развитие прогрессирующей спастической или атаксической миелопатии у носителей антител к Т-лимфотропному вирусу человека типа 1, вероятно, обусловлено прямым воздействием вируса на нервную систему; похожее заболевание может быть вызвано ВИЧ или Т-лимфотропным вирусом человека типа 2. Изредка у больных с тропическим спастическим парапарезом антитела к вирусу отсутствуют в сыворотке, но обнаруживаются в спинномозговой жидкости.
У носителей Т-лимфотропного вируса человека типа 1 вероятность заболеть в течение жизни Т-клеточным лейкозом-лимфомой взрослых составляет 2-5%, такой же риск развития тропического спастического парапареза. Эти заболевания встречаются только там, где распространен Т-лимфотропный вирус человека типа 1, причем у 95 % больных в сыворотке присутствуют антитела к этому вирусу.
Т-клеточный лейкоз-лимфома взрослых развивается через много (20 и более) лет после заражения. В половине случаев тропического спастического парапареза продолжительность латентного периода чаще составляет около 3 лет.
T-лимфотропный вирус человека типа 2, возможно, вызывает небольшую часть случаев волосатоклеточного лейкоза и различных Т-клеточных лимфом и лейкозов. Хотя Т-лимфотропный вирус человека типа 2 был выделен у одного больного с Т-клеточным вариантом волосатоклеточного лейкоза, его этиологическую связь с каким-либо заболеванием доказать не удалось. Однако, по некоторым данным, Т-лимфотропный вирус человека типа 2 может играть роль в развитии ряда заболеваний нервной системы, крови и кожи. Эти факты требуют проверки, особенно с учетом нечеткого различения Т-лимфотропных вирусов человека типа 1 и 2 в ранних исследованиях.
Инфекция HTLV-II эндемична для коренного населения Южной Америки, кроме того, встречается повсеместно у лиц, употребляющих наркотики внутривенно.
Вирус HTLV-II впервые был выделен от больного с волосатоклеточной лейкемией, однако с тех пор способность вируса вызывать лимфопролиферативные заболевания не подтвердилась. Патогенез HTLV-II-инфекции связывают с развитием HAM/TSP и других неврологических синдромов, а также пневмонии, бронхита и артрита. В Европе и США HTLV-II часто выявляют у ВИЧ-инфицированных лиц.
Лабораторная диагностика HTLV-I/II-инфекции основана на выявлении антител к вирусам, серологические свойства которых имеют значительное сходство; для скрининга используются методы ИФА и агглютинации латексных частиц. Подтверждающий иммуноблотинг с применением рекомбинантных антигенов позволяет различить эти две инфекции. Для уточнения диагноза дополнительно используется метод ПЦР; количественный вариант ПЦР позволяет оценить вирусную нагрузку, которая коррелирует с вероятностью развития ATL и TSP у носителей HTLV-I.
Сходство в строении Т-лимфотропных вирусов человека типа 1 и 2 до недавнего времени препятствовало созданию высокоспецифичных серологических методов, поэтому при эпидемиологических исследованиях нередко эти вирусы не разделяли. В результате сложилось ошибочное мнение, что среди инъекционных наркоманов преобладают носители Т-лимфотропного вируса человека типа 1. Однако обследование больших групп инъекционных наркоманов с применением высокоспецифичных серологических методов показало, что в подавляющем большинстве случаев они заражены Т-лимфотропным вирусом человека типа 2. Поскольку среди инфицированных Т-лимфотропным вирусом человека типа 2 значительно преобладают женщины, сделан вывод, что этот вирус легче передается от мужчин к женщинам, чем от женщин к мужчинам.
Обнаружение заболевания основывается на серологической диагностике инфицирования вирусом HTLV I и II типа и состоит в скрининговом обследовании, за которым следуют подтверждающие и уточняющие тесты. Обычно в качестве скрининговых тестов применяют иммуноанализ (ИФА), при получении повторно реактивных результатов в скрининговых тестах проводят подтверждение. Подтверждающими тестами для результатов ИФА тестов могут быть вестерн-блот или радиоиммунопреципитация.
Когда назначается исследование?
- Наличие симптомов злокачественных новообразований лимфоидной и кроветворной тканей (Т-клеточный лейкоз и Т-клеточная лимфома).
- Наличие симптомов демиелинизирующих заболеваний, например тропического спастического парапареза.
- Наличие контакта с установленным носителем Т-лимфотропного вируса человека типа 1 и 2.
- Лицам из групп риска – наркоманам, жителям эндемичных областей, после возможного контакта с инфицированными, при незащищенных половых связях (особенно во время пребывания в странах Тихоокеанского региона и Карибского моря). Специфических симптомов у носителей инфекции может не быть, но слабость в ногах и руках, признаки мышечной дистрофии после поездки за рубеж или после незащищенного контакта - показания для проверки на инфицирование.
Для чего используется исследование?
- Наиболее точное определение причины злокачественных новообразований лимфоидной и кроветворной тканей, таких как Т-клеточный лейкоз и Т-клеточная лимфома, демиелинизирующих заболеваний, например тропического спастического парапареза.
- Ранняя диагностика Т-лимфотропного вируса человека типа 1 и 2.
Что означают результаты?
Референсные значения: отрицательно.
- отсутствие HTLV I / II- инфекции.
- потенциально возможная HTLV I / II- инфекция или бессимптомное вирусоносительство.
Что может влиять на результат?
- У пациентов с онкопатологией в ряде случаев (примерно в 3 %) возможен ложноположительный результат.
- Вирус второго типа не имеет прямой связи с каким-либо заболеванием, но есть данные, что он может вызывать определенные неврологические расстройства и гематологические изменения.
- Исследование позволяет выявить инфицированных людей и включить их в группу риска. Наличие антител к вирусам не обязательно приводит к появлению клинической симптоматики, поэтому важно как можно раньше выявить инфекцию, чтобы не допустить ее дальнейшего распространения.
Кто назначает исследование?
Невропатолог, терапевт, врач общей практики, инфекционист, гематолог.
Литература
Т-клеточный крупногранулярный лимфоцитарный лейкоз встречается в 30-50 раз реже В-клеточного ХЛЛ и развивается в возрасте 50-55 лет, чаще у женщин. Основной морфологический признак заболевания — наличие больших гранулярных (содержащих азурофильные гранулы) лимфоцитов в периферической крови и костном мозге. Критерий диагностики — обнаружение больше 2 • 109/л больших гранулярных лимфоцитов в периферической крови. Наиболее частый иммунофенотип: CD3+, CD8+, CD4-, TCRab+.
Лейкемические клетки экспрессируют маркеры апоптоза (Fas или CD95 и Fas-лиганд), но резистентны к Fas-индуцируемому апоптозу.
Спленомегалия выявляется у 20% пациентов, лимфаденопатия и гепа-томегалия встречаются еще реже. В связи с выраженной нейтропенией нередко возникают рецидивирующие инфекции. У 30% больных наблюдается ассоциация с аутоиммунными заболеваниями (аутоиммунная гемолитическая анемия, ревматоидный артрит и др.).
Течение заболевания вариабельно, стандартное лечение не разработано.
Т-клеточная лейкемия/лимфома взрослых — редкое лимфопролиферативное заболевание, встречающееся преимущественно в странах бассейна Карибского моря и Японии. Доказанным этиологическим фактором является ретровирус HTLV-1. В эндемичных районах инфицировано 5% населения; в течение жизни заболевает один человек из 50-100 инфицированных (в Японии при наличии около 1 миллиона вирусоносителей в год регистрируется около 500 случаев заболевания). Спорадические случаи Т-клеточной лейкемии/лимфомы взрослых отмечены в Европе и Северной Америке.
Опухолевые клетки полиморфны, с полисегментированными, похожими на лепестки цветка, ядрами. Иммунофенотип клеток: CD7-, CD2+, CD3+, CD4+, CD5+, CD25+. Наиболее частые цитогенетические находки — трисомия 12, del 6q.
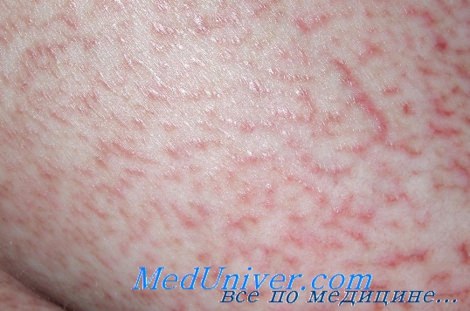
Грибовидный микоз
Т-клеточные лимфомы кожи — гетерогенная группа лимфопролиферативных заболеваний с первичным поражением кожи. В последние десятилетия заболеваемость Т-клеточными лимфомами кожи достоверно увеличилась. В большинстве случаев встречаются грибовидный микоз и синдром Сезари. Реже наблюдаются первичные СD30-позитивные Т-клеточные лимфопролиферативные заболевания: первичная кожная анапластическая крупноклеточная лимфома (КМ+) и лимфоматоидный папулез.
Грибовидный микоз многие годы протекает с изолированным поражением кожи (эритема, папулы, бляшки, эритродермия), однако в дальнейшем в большинстве случаев развивается агрессивная Т-клеточная лимфома с поражением лимфатических узлов, селезенки, печени и других органов и неблагоприятным исходом. При этом в крови и костном мозге часто обнаруживаются клетки Сезари (перекрестный синдром).
Синдром Сезари — генерализованная Т-клеточная лимфома, характеризующаяся поражением кожи, лимфоаденопатией и наличием в периферической крови неопластически трансформированных Т-лимфоцитов — клеток Сезари (атипичные лимфоциты с большим ядром неправильной формы и скудной базофильной цитоплазмой).
Синдром Сезари характеризуется сходным с грибовидным микозом поражением кожи, однако заболевание сопровождается ранней генерализацией и неблагоприятным течением (лишь 20% больных живут более 5 лет).
Диагноз лимфом кожи доказывается при морфологическом исследовании и результатами иммунофенотипирования (особенно важно это при CD30-позитивных лимфомах). При грибовидном микозе и синдроме Сезари нередко выявляются различные нарушения кариотипа (прежде всего при прогрессировании заболевания). При молекулярно-генетическом исследовании у большинства больных Т-клеточными лимфомами кожи обнаруживается клональная реаранжировка генов Т-клеточных рецепторов.
При локализованных формах Т-клеточных лимфом кожи применяется местное лечение: PUVA-терапия (ультрафиолетовое облучение с фотосенсибилизатором), локальное облучение и введение цитостатиков в опухолевые очаги. При синдроме Сезари используются монохимиотерапия и полихимиотерапия, однако частота ремиссий невелика и они обычно непродолжительны.
Т-клеточный лейкоз-лимфома взрослых - это опухоль из CD4-лимфоцитов, вызванная относящимся к семейству ретровирусов Т-лимфотропным вирусом человека типа 1 (HTLV - Human T-lymphotropic virus) и характеризующаяся поражением кожных покровов и внутренних органов, резорбцией костной ткани, гиперкальциемией и наличием атипичных лимфоцитов в крови.
Чаще всего случаи данного заболевания регистрируются на юге Японии, реже на побережье Тихого океана, островах Карибского бассейна, в странах Экваториальной Африки, Южной Америки и на севере США. В основном болеют лица монголоидной и негроидной расы, причём более подвержены заболеванию представители мужского пола.
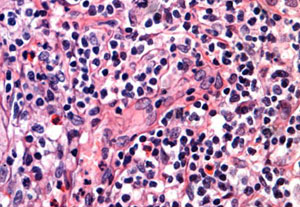
При Т-клеточном лейкозе-лимфоме опухолевые клетки по своей природе представляют собой активированные вирусом CD4-лимфоциты. Согласно статистике, развивается такое состояние в среднем у 5% инфицированных, у остальных лиц имеет место носительство провируса в CD4-лимфоцитах. В этой связи среди учёных актуально мнение о том, что в патогенезе данного заболевания участвуют ещё и другие факторы (возможно, генетическая предрасположенность и влияние окружающей среды), на фоне которых после заражения какая-то часть CD4-лимфоцитов обретает способность к неконтролируемому размножению. Отмечается повышенная митотическая активность, а вместе с ней дефицит клеточного иммунитета и накопление генетических дефектов.
Клинически опухоль даёт о себе знать генерализованным увеличением лимфатических узлов, гепатоспленомегалией (увеличением размеров печени и селезёнки), остеолизом (разрушением костей) и поражением кожи в виде опухолевидных образований, папул, бляшек, изъязвлений. Характерна также гиперкальциемия и повышение активности лактатдегодрогеназы в сыворотке крови. Инфильтрация костного мозга, как правило, совсем незначительна, тромбоцитопения и анемия не характерны.
Острая форма Т-клеточного лейкоза-лимфомы взрослых отличается неуклонным прогрессированием процесса и довольно низкой эффективностью лечения. Полихимиотерапия позволяет у значительной части (у 50-70%) больных добиться полной ремиссии, однако приблизительно у половины из них этот период не длится более одного года.
Глубокий иммунодефицит обусловливает очень высокую частоту вторичных инфекций. Многие из них провоцируются условно-патогенными микроорганизмами, вызывающими заболевания при резком снижении иммунитета.
На сегодняшний день описана также и хроническая форма заболевания, протекающая с поражением кожи, но без увеличения лимфатических узлов и гепатоспленомегалии. В этом случае характерен умеренный лимфоцитоз с невысоким содержанием опухолевых клеток в периферической крови. Продолжительность жизни таких пациентов может достигать и нескольких лет - до того момента, пока болезнь не трансформируется в острую форму.
Помимо острой и хронической, существует ещё две формы Т-клеточного лейкоза-лимфомы взрослых - это: лимфоматозная и тлеющая. Лимфоматозная развивается где-то у 20% больных. По клинической картине и своему течению данная форма во многом напоминает острую, отличаясь лишь малым числом атипичных лимфоцитов в периферической крови и выраженным увеличением лимфатических узлов.
Тлеющая форма встречается редко (не более 5%). Доля атипичных лимфоцитов в анализе крови здесь менее 5%. Гиперкальциемия, лимфаденопатия, гепатоспленомегалия, изменения со стороны костной ткани, центральной нервной системы и желудочно-кишечного тракта отсутствуют, лёгкие и кожа иногда поражаются. Продолжительность жизни обычно лет пять и более.
Необходимо отметить, что при любом варианте заболевания опухоль развивается именно за счёт моноклональной пролиферации CD4-лимфоцитов. Во всех этих клетках провирус встраивается в ДНК одинаково, обусловливая уникальную перестройку генов, которые кодируют антигенраспознающие рецепторы Т-лимфоцитов.
+7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК КРОВИ

-
5 минут на чтение

- Что это такое
- Причины
- Неблагоприятный радиационный фон
- Химические соединения
- Вирусные возбудители
- Генетические патологии
- Симптомы
- Стойкое малокровие
- Геморрагический синдром
- Гиперпластические нарушение внутренних органов
- Болевой синдром
- Появление лейкемид
- Диагностирование
- Лечение
- Осложнения
- Выживаемость
- Профилактика Т-клеточного лейкоза
Что это такое
Т-клеточный лейкоз известен под названием лимфома. Он представляет собой раковую опухоль, состоящую из лимфоцитов категории CD-4. Чаще всего она развивается по причине патогенного воздействия вируса Т-клеточного лейкоза.
При отсутствии надлежащего лечения прогрессирование болезни ведёт к нарушениям работы органов, систем и кожных покровов и разрушению суставов и костей. Возможно появление гиперкальциемии. Во время диагностирования в крови пациента обнаруживаются атипично изменённые лимфоциты.
Наиболее высокий порог распространённости отмечается в южной части Японии, на территории островов Карибского бассейна, на берегах Тихого океана и среди жителей Африканского материка. Мужская половина человечества подвержена к развитию данного типа лейкоза больше, чем женщины. Особенно подвержены заражению наркоманы и иные лица, ведущие асоциальный образ жизни.
Причины
Т-клеточный лейкоз развивается при наличии сразу нескольких факторов.
Роль радиационного излучения в провоцировании возникновения рака крови подтверждается на основании выявления внезапного скачка заболеваемости лейкозом среди жителей Японии, после ядерного поражения городов Хиросима и Нагасаки.
Также имеются сведения о повышении числа больных с Т-клеточным лейкозом среди людей, получавших ранее курс радиотерапии в целях борьбы с имеющимися у них онкологическими новообразованиями.
Наиболее ярко выраженным онкогенным воздействием обладают нефтепродукты. Эти вещества широко используются в индустриальных целях. Соединения бензола и иных нефтепродуктов легко попадают внутрь человеческого тела во время дыхания и сквозь кожные покровы.
Это химическое вещество скапливается в нервных и жировых тканях. Другими химическими соединениями, влияние которых способно приводить к формированию лейкемии, являются пестициды, содержащие галогены, моющие средства и лакокрасочная продукция.
Также установлено, что причиной развития лейкемии могут стать химиотерапевтические фармацевтические вещества, применяющиеся в медицине в целях борьбы с лимфогранулематозом.
Вирус Т-клеточного лейкоза имеет в себе гены, способные при соприкосновении со здоровыми лейкоцитами крови превращать их в раковые.
Лейкозы тесно связаны с наличием таких генетических патологий, как врожденные расстройства деятельности иммунной системы. Поэтому немалую значимость в развитии Т-клеточного лейкоза играет наследственный фактор.
Симптомы
У подавляющего большинства лиц с лейкозом на начальной стадии развития комбинация симптомов может отличаться. Количество и интенсивность симптомов в каждом конкретном случае будет зависеть от состояния иммунной системы и уровня общей физической подготовки человека.
И всё же, в большинстве случаев люди, страдающие Т-клеточным лейкозом, отмечают у себя один или несколько из симптомов.
Это состояние вызывается подавлением процесса выработки эритроцитов. Она сочетается со стойким незначительным повышением температуры тела, постоянной подавленностью и быстрой утомляемостью, регулярными приступами общего недомогания, потерей сознания и предобморочными состояниями.
Малое количество зрелых тромбоцитов становится причиной кровоизлияний на кожных покровах и слизистых оболочках, которые могут принимать форму как мелких вкраплений, так и обширных участков. Запущенный геморрагический синдром может стать причиной необъяснимых синяков на коже и сильных кровотечений.
Атипично изменённые лейкоциты приводят к увеличению размеров лимфатических узлов, а также печени и селезёнки.
Продолжительная интоксикация организма становится причиной постоянных болей в суставах и костях. Из-за расстройства функционирования иммунной системы больные лейкемией чаще обычного страдают вирусными, инфекционными и бактериальными заболеваниями, что также усугубляет проявления болевого синдрома.
Признаком запущенной стадии лейкоза принято считать появление на поверхности кожных покровов лейкемид – твердых коричневых либо красноватых пятен.
Диагностирование
При начальной стадии течения болезни зачастую раковых клеток в крови ещё очень мало. Чтобы выявить болезнь на ранней стадии, необходимо расширенное исследование клеток гранулярных лейкоцитов при помощи специальных микроскопов.
Если результат исследования выявит, что количество гранулярных клеток существенно превышает установленную норму, то для подтверждения диагноза больному будет назначена проточная цитометрия крови.

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Процент схожести лейкоцитов определяют с помощью исследования Т-клеточного рецептора – молекуле, отличающей отдельный лейкоцит от всей остальной лейкоцитарной массы. Проводят данное исследование в лабораториях молекулярно-генетических исследований.
С целью подтверждения наличия заболевания пациенту могут быть назначены дополнительные исследования. В их числе общий анализ крови, патоморфологичское исследование кожных покровов, биохимический анализ, иммуно-ферментный анализ крови и иммунный блоттинг.
Лечение
В наше время пользуется популярностью такой способ лечения Т-клеточного лейкоза, как химиотерапевтическая терапия, заключающаяся в приёме сильнодействующих фармацевтических препаратов. Эти лекарства должны приниматься курсом в виде таблеток и капсул, назначенных лечащим врачом. При отсутствии результатов лечение пациента будет проводиться в стационаре с помощью внутривенных либо внутримышечных инъекций
Ещё один действенный метод – это лучевая терапия. Данный способ лечения лейкозов включает в себя применение рентгеновских лучей или иных видов радиационного излучения.
При необходимости пациенту может быть проведено трансплантирование стволовых клеток. Данный вид вмешательства предназначается для замены патологически изменённых лейкоцитов крови здоровыми клетками.
Осложнения
Анемия – неизменное последствие пациентов, страдающих лейкозом. Данное заболевание формируется потому, что поражение костного мозга постепенно сводит на нет возможности для нормального процесса кроветворения.
Эритроциты формируются из лейкемических нормобластов, лейкоз же нарушает процесс нормального формирования эритроидных клеток – предшественников эритроцитов. Всё это приводит к малоэффективному протеканию гемопоэза, из-за чего эритроциты циркулируют в крови более короткий срок.
Нередко у пациентов, страдающих Т-клеточным лейкозом, отмечается и тромбоцитопения. Причина данного состояния связана с поражением костного мозга и резким снижением активности тромбоцитов, что постепенно приводит к появлению геморрагических проявлений.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
Через определённый период времени из-за неполноценности лейкоцитов у пациентов развивается существенное снижение иммунитета, что приводит к повышению чувствительности перед вирусными, микозными и бактериальными возбудителями.
Геморрагические проявления приводят к увеличению печени и селезёнки. При запущенных стадиях заболевания нередко отмечается инфаркт селезенки, требующей отдельной симптоматической терапии.
В числе наиболее частых осложнений при средних и тяжёлых стадиях лейкозов возможно также появление инфильтраций во внутренних органах и в спинном мозге, что приводит к серьёзным нарушениям функционирования различных органов и систем.
В наиболее запущенных стадиях Т-клеточного лейкоза возможно формирование такого состояния, как гиперпуринемия.
Последующая стадия лейкоза — нефропатия, в наиболее запущенной стадии у пациентов нередко отмечается бластный криз.
Выживаемость
Многие дети до 5 лет с диагнозом Т-клеточный лейкоз при наличии должного лечения живут весь период борьбы с болезнью без каких бы то ни было осложнений. В случае если по завершении лечения заболевание никак не проявляет себя в течении 5 лет и более, ребёнок может считаться выздоровевшим.
При проявлениях рецидивирующего Т-клеточного лейкоза достичь ремиссии может быть несколько сложнее. При повторном возникновении болезни спасти жизнь ребёнку и стабилизировать его состояние здоровья в силах трансплантации спинного мозга, которая помогает вторично победить рак у 65%.
Опыт показывает, что одновременное проведение Т–клеточной иммунотерапии и лучевого лечения не только продлевает жизнь людям, но и в разы уменьшает скорость прогрессирования онкологического заболевания и возможных осложнений.
Кроме того, успех лечения зависит от целого ряда факторов, включая эмоциональное состояние самого больного, а также его близких родственников и друзей. При наличии поддержки и умении сохранять положительный настрой шансов на излечение всегда больше.
Профилактика Т-клеточного лейкоза
Обратиться за врачебной помощью следует в случае выявления одного или нескольких симптомов лейкоза. Для недопущения дальнейшего распространения заболевания крови стоит обследовать всех членов семьи, а также половых партнеров больного. Следует помнить, что лица, страдающие Т-клеточным лейкозом, либо страдавшие им в прошлом, не должны быть в числе доноров.
Читайте также:



